Dzemdes mioma sastopama 20-80% sieviešu
[1], daļai sieviešu tā var būt pilnīgi asimptomātiska, bet daļai tā var radīt dažādus menustruālā cikla traucējumus, asiņošanu, pilnuma sajūtu vēderā, dažādas sāpes un pat sekundāru hidronefrozi vai v. cava kompresijas sindromu. Submukozai dzemdes miomai raksturīga dismenoreja, menorāģija, leikoreja, neauglība un spontāni aborti anamnēzē.
Invazīvās ārstēšanas metodes
Dzemdes miomas invazīvās ārstēšanas metodes:
- histerorezektoskopija;
- miomas mezglu embolizācija;
- konservatīva miomektomija (laparoskopiska vai laparotomiska);
- laparoskopiska a.uterina liģēšana;
- endometrija ablācija (nelielu (
- histerektomija (laparoskopiska, laparotomiska vai vagināla).
Dzemdes dobuma abrāzija submukoza mezgla gadījumā ir arhaiska metode un pat kontrindicēta, jo kiretāža var izsaukt masīvu dzemdes asiņošanu!
Ķirurģiskās metodes izvēli nosaka:
- sievietes vecums;
- galvenie simptomi (nav nozīmes veikt submukoza mezgla rezekciju, ja pacientes galvenā sūdzība ir pilnuma un smaguma sajūta vēderā);
- miomas mezglu skaits, lielums un lokalizācija;
- ģimenes plānošana;
- iepriekšējā ķirurģija;
- sievietes pašas vēlmes;
- mūsdienās dzemdes lielums (>12ned.) pats par sevi nav indikācija histerektomijai.[1]
Histerorezektoskopija
Histerorezektoskopija (HRS) ir viena no dzemdes miomas ķirurģiskās ārstēšanas metodēm, ko izmanto submukozu mezglu rezekcijai ar iespēju saglabāt fertīlo funkciju. Atbilstīgi mezgla lokalizācijai un iespiešanās veidam dzemdes dobu mā 1995. gadā ESH (European Society of Hysteroscopy) pieņēma šādu klasifikāciju (skat. 1. attēlu):
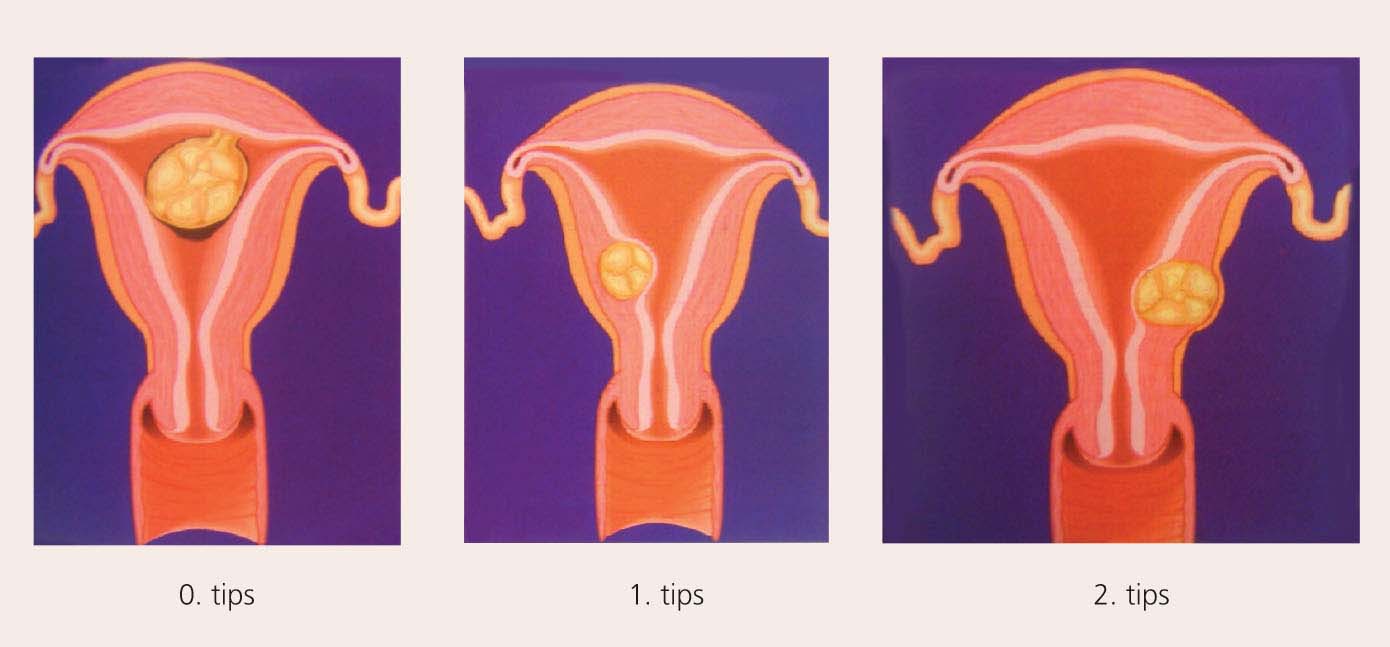

1. attēls
ESH klasifikācija
- 0. tips- mezgls pilnībā atrodas dzemdes dobumā (submukozs mezgls uz "kājiņas");
- 1. tips- submukozi intramurāls mez gls, kas aizņem mazāk kā 50% no kopējā miometrija biezuma;
- 2. tips- submukozi intramurāls mezgls, kas aizņem vairāk nekā 50% no kopējā miometrija biezuma.
Jo dziļāk miometrija slānī ir mezgls, jo grūtāk to rezecēt pilnībā. Tiek uzskatīts, ka rezektoskopijai pakļaujas tikai 0. un 1. tips, jo 2. tipa gadījumā ir ļoti augsts komplikāciju risks.
Ja mezgls ir 4-5 cm liels, tas būtu jārezecē pieredzējušam histeroskopistam, bet, ja mezgls > 6 cm, tad HRS nav iespējama.
Svarīgi pirms HRS veikt sonohisterogrāfiju (USG laikā dzemdes dobumu uzpilda ar sterilu fizioloģisko šķīdumu) vai diagnostisko ofisa histeroskopiju, lai precizētu miomas mezglu skaitu, lokalizāciju un tipu pēc ESH klasifikācijas un tādējādi plānotu HRS lietderību, kā arī to, vai pietiks ar vienu rezekciju vai būs nepieciešamas vairākas (skat. 2. attēlu).

2. attēls
Submukoza mezgla mērīšana pēc dzemdes dobuma uzpildīšanas ar fizioloģisko šķīdumu
Ja mezgls ir submukozi intramurāls un lielāks par 3 cm un pacientei ir sekundāra anēmija, tad pirms HRS būtu lietderīgi saņemt vismaz 3 kursus GnRH agonistu (goserelinum, triptorelinum). Anēmija mazināsies, mezgls kļūs mazāks un arī šķidruma absorbcijas risks HRS laikā ma zi nā sies. Lietojot GnRH agonistus, pazeminās vazopresīna līmenis, savukārt tas palielina Na+ un K+ jonu aktivitā ti smadzenēs un arī endometrijā, tādējādi samazinās šķidruma absorbcija un līdz ar to mazinās šķidruma pārslodzes risks.
Kontrindikācijas histeroskopiskai miomektomijai:
- ja mezgls lielāks vai vienāds ar 6cm vai ja distance starp mezgla distālo malu un dzemdes serozu ir mazāka par 5mm;
- akūta iegurņa iekaisuma slimība (ja anamnēzē vai ja pacientei hidrosalpings, tad svarīgi pirms un pēc procedūras nozīmēt antibotikas profilaktiski);
- aktīva ģenitālās herpes infekcija;
- intrauterīna grūtniecība;
- dzemdes kakla vēzis;
- nestabils, smags pacientes vispārējais stāvoklis.
Operācijas gaita
Pirms operācijas jāsaņem pacientes rakstiska piekrišana, kā arī piekrišana sarežģījumu gadījumā pāriet uz laparoskopiju vai laparotomiju un nepieciešamības gadījumā pat veikt histerektomiju. Šāda piekrišana nepieciešama, lai gan risks ir ļoti zems un sarežģījumi nav gaidāmi.
HRS veic operāciju zālē, ievērojot visus antiseptikas un aseptikas principus. Parasti tiek izmantota intravenozā narkoze, bet augsta sarežģījumu riska gadījumā var izmantot endotraheālo narkozi. Pirms operācijas tiek veikta ginekoloģiskā apskate, lai novērtētu dzemdes pozīciju, lielumu un mezglu lokalizāciju. Tālāk seko dzemdes kakla dilatācija, kas ir ļoti svarīgs posms veiksmīgai HRS. Dzemdes kakls jādilatē ar Hegāra dilatatoriem līdz Nr. 10,5. Cervikālā kanāla stenoze ievērojami paildzina operāciju un paaugstina perforācijas risku. Izteiktas stenozes gadījumā var izmantot misoprostolu 200-400 µg perorāli vai vagināli 8-12 h pirms operācijas. Misoprostols būtu jānozīmē preventīvi nedzemdējušām pacientēm, pacientēm menopauzē, pacientēm pēc dzemdes kakla konizācijas, kā arī pacientēm, kas saņem GnRH terapiju. Misoprostola blaknes var būt slikta dūša, caureja, krampjveida sāpes vēdera lejasdaļā un asiņainu, smērējošu izdalījumu parādīšanās.
Reizēm operācijas laikā ļoti noderīga ir abdominālā sonoskopija, kuras kontrolē drošāk veikt dilatāciju, tāpat US var izmantot kā vizuālo kontroli sarežģītākos gadījumos.
Neauglības gadījumā histeroskopiska miomektomija indicēta tikai tad, ja mez gls deformē dobumu vai ja mezgls lokalizējas pie olvada atveres, tādējādi to obliterējot. Intramurālie/subserozie mezgli parasti auglību neietekmē.
HRS laikā pirms rezekcijas jāvizualizē endocerviks, olvadu atveres, jāizvērtē dzemdes dobums kopumā un jānovērtē mezglu daudzums, lielums un lokalizācija.
Rezektoskopa cilpa vienmēr tiek novietota aiz mezgla, griešanas režīmā cilpa tiek virzīta virzienā uz ķirurga pusi, visu laiku kontrolējot mezgla attiecības ar dzemdes dobumu. Ja mezgls ir liels vai ja mezgli ir vairāki un pacientei ir svarīga fertīlā funkcija, tad tūlīt pēc HRS dzemdes dobumā uz nedēļu var ievietot bērnu Foley katetru saaugumu profilaksei, kā arī saaugumu profilaksei 3 nedēļas var nozīmēt estrogēnu terapiju, kam seko progesterona substitūcija. Daži autori iesaka veikt divposmu HRS, ja mezgli ir vairāki un atrodas pretējās dzemdes sienās, jo multipli mezgli ievērojami paaugstina saaugumu veidošanās un recidīvu risku.
HRS laikā šķidruma kontroles sistēma nodrošina intrauterīno spiedienu 30-120 mmHg. Reizēm operācijas laikā nepieciešams šo spiedienu mazināt, lai submukozais mezgls labāk iespiestos dzemdes dobumā un lai būtu labākas iespējas to rezecēt. Viltus negatīva aina var veidoties, ja operācijas laikā izmanto augstu intrauterīno spiedienu, kas rada iespaidu, ka mezgla vispār nav.
Rezecētie mezgla fragmenti tiek evakuēti ar kiretes, vakuumsūkņa vai pašas cilpas palīdzību, jo, reziduālajiem audiem nekrotizējoties, pieaug endometrīta risks. Sasniedzot miomas mezgla pseidokapsulu, var novērot lielāku asiņošanu, kā arī pieaug intravaskulārās šķidruma absorbcijas risks. Asiņojošās vietas var piekoagulēt.
Nepilnīga jeb daļēja mezgla rezekcija nenozīmē, ka nākotnē obligāti būs nepieciešama radikālāka operācija, jo ir iespējama spontāna reziduālā mezgla regresija. Šeit liela nozīme ārsta un pacientes savstarpējai sapratnei un nogaidošai taktikai. Pēc mezgla daļējas rezekcijas obligāti pēc 1-2 mēnešiem jāveic kontrasta histerosonogrāfija, lai novērtētu reziduālā mezgla lokalizāciju un atkārtotas rezektoskopijas lietderību.
HRS komplikācijas
- Dzemdes perforācija- dzemde biežāk tiek perforēta, dilatējot dzemdes kaklu, nevis rezecējot mezglu. Perforācijas risks ir 0,8-1,2%. Ja notikusi perforācija, HRS jāpārtrauc. Kā alternatīva var būt laparoskopiska perforācijas atveres sašūšana un histerorezektoskopija laparoskopijas kontrolē. Ja perforācija notikusi fundus daļā un tā neasiņo, histerorezektoskopiju pārtrauc un pacientei rekomendē atkārtot šo operāciju pēc 3-4mē nešiem. Ja perforācija notikusi re zekcijas laikā (izmantojot elektroenerģiju), tad vēdera dobuma revīzija ir obligāta. Parasti perforācija dzemdes priekšējā, mugurējā vai sānu sienā asiņo un prasa perforācijas atveres sašūšanu laparoskopiski vai laparotomiski.
- Asiņošana- operācijas laikā vai agrīnā pēcoperācijas periodā (2,2-2,4% gadījumu)- var būt gan no dzemdes kakla bojājuma dilatācijas laikā, gan no rezekcijas ložas. Protams, vissliktākais, ja stiprās asiņošanas dēļ operācija jāpārtrauc, kaut arī mezgla rezekcija nav pabeigta. Izteiktas asiņošanas gadījumā dzemdes dobumā var ievietot balonkatetru vai Foley katetru un ievadīt vazopresīnu (20U uz 100ml fizioloģiska šķīduma) dzemdes kakla audos uz plkst. 12:00, 3:00, 6:00 un 9:00. Var izmantot arī misoprostolu rektāli. Neefektivitātes gadījumā lemt jautājumu par a.uterina embolizāciju vai histerektomiju.
- Šķidruma pārslodze- visnopietnākā HRS komplikācija, sastopama 0,2-1,1% gadījumu. Ja histeroskopijas laikā tiek izmantots hipotonisks, brīvs no elektrolītiem šķīdums (piemēram, 1,5%glicīns), tas hiperosmolārā spiediena ietekmē var radīt pārmērīgu šķidruma absorbciju, tātad pārslodzi. Pacientes organismā veidojas hiponatriēmija, tās dēļ var būt galvassāpes, slikta dūša, vemšana, uzbudinājums, smadzeņu tūska, krampji, koma un pat nāve. Tāpēc operācijas laikā svarīga ir "ieejošā" un "izejošā" šķidruma kontrole, lai aprēķinātu šķidruma deficītu. Izmantojot bipolāro rezektoskopu, tiek lietots 0,9%NaCl šķīdums, kas arī var radīt šķidruma pārslodzes risku, bet, tā kā tas ir izotonisks sāls šķīdums, tad neveidojas hiponatriēmija un hipoosmolalitāte. Pie šādas etioloģijas šķidruma pārslodzes būs novērojama plaušu tūska un kardiāla mazspēja. Šķidruma pārslodzes risku paaugstina: operācijas ilgums (īpaši, ja tas >60min.), dzemdes kakla jatrogēns bojājums, mezgla rezekcijas dziļums, paaugstināts intrauterīnais spiediens (ja šķidrums tiek pievadīts ar lielāku spiedienu nekā pacientes arteriālais spiediens) un audu vaskularizācija. Katras 5-10min. operācijas laikā jāaprēķina šķidruma deficīts- no pievadītā šķidruma daudzuma jāatņem izvadītais šķidruma daudzums. Ja ir aizdomas par šķidruma pārslodzi, tūlīt pēc operācijas jānosaka Na+ līmenis serumā. Ja tas ir virs 120-125mmol/l, tad nopietni simptomi nav gaidāmi. Bet, ja Na līmenis ir zem 120mmol/l, tad tālākā terepija un pacientes novērošana notiek intensīvās terapijas nodaļā, mērķis- panākt Na līmeņa pieaugumu par 1mmol/l stundā.
- Infekcija- pēcoperācijas komplikācija, kas var izpausties kā endomiometrīts, cistīts vai pat parametrīts. Endomiometrīta incidence pēc HRS ir 0,01-1,6%, un tas bieži vien saistāms ar garāku operācijas laiku, biežu rezektoskopa izņemšanu-ielikšanu operācijas laikā, kā arī tad, ja no dzemdes dobuma netiek evakuēti rezecētie miomas audu gabaliņi. Ņemot vērā, ka histeroskopiska miomektomijas operācija ir ilgāka nekā vidēji un rezekcijas zona ir samērā plaša, tad visām pacientēm profilakses nolūkā tiek nozīmētas antibiotikas perioperatīvi, riska grupas pacientes turpina saņemt antibakteriālo terapiju arī pēc operācijas.
Histerorezektoskopu veidi
- Monopolārais- dzemdes dobuma paplašināšanai un vizualizācijai tiek izmantots 1,5%glicīna vai 3%sorbitola, vai 5%manitola šķīdums. Šķidruma deficīts (absorbcija) nedrīkst pārsniegt 750-1500ml. Izmantojot monopolāro rezektoskopu, koagulācijas zona ir lielāka nekā bipolārā rezektoskopa lietošanas gadījumā un audu bojājums var būt pat ārpus operatora redzes lauka. Īpaši bīstami ir tur, kur miometrijs ir plāns,- dzemdes stūros, dzemdes rētā pēc ķeizargrieziena.
- Bipolārais- izmanto 0,9%NaCl vai Ringera laktāta šķīdumu. Pieļaujamais absorbētā šķīduma daudzums nedrīkst pārsniegt 2500ml.
- Jaunākie histerorezektoskopi aprīkoti ar morcelatoru, kas rezecējamos audus iesūc un sagriež, neizmantojot elektroenerģiju. Tiek ietaupīts operācijas laiks un iegūta labāka vizualizācija operācijas laikā.
Pēcoperācijas periodā 1-4 nedēļas iespējami serosangvinozi izdalījumi, kā arī periodiskas sāpes vēdera lejasdaļā, ko iespējams kupēt ar nesteroīdajiem pretiekaisuma līdzekļiem. Dzimumdzīvi var atsākt, tiklīdz izdalījumi izzuduši. Ja bijusi mezgla daļēja rezekcija, tad izdalījumi var būt vairāk un ilgstošāki.
Histerorezektoskopijas efektivitāte, rezecējot miomas mezglu, dažādos literatūras avotos ir atšķirīga un, protams, atkarīga no klīniskās situācijas. Menorāģija kā simptoms pēc submukoza mezgla rezekcijas saglabājas 20% pacienšu. [3]
Operācijas rezultāts atkarīgs gan no pareizas pacienšu atlases, gan no mezgla tipa pēc ESH klasifikācijas, gan arī no dzemdes lieluma un mezglu daudzuma. Daļēja mezgla rezekcija ne vienmēr nozīmē, ka būs nepieciešama cita ķirurģiska ārstēšana (piemēram, histerektomija), jo iespējama rezidualā mezgla spontāna regresija.
Brīvas no ķirurģiskas ārstēšanas (pēc mezgla daļējas rezekcijas) paliek 70% pacienšu pirmā gada laikā, 54% divu gadu laikā un 44% trīs gadu laikā. Attiecīgi pilnīgas rezekcijas gadījumā efektivitāte sasniedz pat 98%, novērojot pacientes 40 mēnešus pēc operācijas. [2]
Histerorezektoskopija ir minimāli invazīva procedūra ar augstu efektivitāti un salīdzinoši zemu komplikāciju risku pacientēm ar submukozu un submukozi intramurālu dzemdes miomu.