No cerebrovaskulāriem notikumiem ASV katru gadu mirst 150 000 pacientu, bet 600 000 cieš no tādam insulta sekām kā paralīze, afāzija. Latvijā situācija ir sliktāka, salīdzinot ar Eiropas Savienību un ASV. Mirstība no kardiovaskulārām slimībām, arī no insulta, Latvijā ir pat 2,5 reizes biežāka nekā vidēji Eiropas Savienībā un ieņem pirmo vietu. Lai gan diagnostikas un ārstēšanas iespējas attīstās, izveseļošanās pēc insulta ir nepietiekamā līmenī. Aterosklerozes progresēšana, aterosklerotiskas izmaiņas cerebrālajās artērijās korelē ar insulta riska palielināšanos. [2] Insulta riska pakāpe pieaug arī intrakraniālās asinsrites samazināšanās, suboklūzijas un ļoti nozīmīgu stenožu gadījumā, kā arī trombembolijas dēļ no rupturējošām pangām. Stenotisko vai okludēto asinsvadu sekmīga rekanalizācija ir strikti ierobežota laikā. Ja rekanalizāciju veic vēlāk kā pēc 4—6 stundām, tas būtiski neietekmē pacienta stāvokli un turpmāko dzīves kvalitāti.
Profilakse un kardiovaskulāro riska faktoru kontrole šobrīd pasaulē izvirzītas par prioritāti. [3] Noteikti ļoti liela nozīme ir veselīga dzīvesveida propagandai, skaidrojumiem par smēķēšanās kaitīgumu, ķermeņa masas kontrolei un cīņai pret aptaukošanos. Nenoliedzama nozīme ir asinsspiediena kontrolei un veiksmīgai ārstēšanai, kā arī holesterīna līmeņa pazemināšanai.
Dupleksa skenēšana sijājošajā diagnostikā
Cerebrālo asinsvadu ultrasonogrāfiska (US) mūsdienīga, neinvazīva un informatīva izmeklēšanas metode — krāsu kodēta brahiocefālo un transkraniālo asinsvadu dupleksa skenēšana — sniedz iespēju gan atklāt nozīmīgas aterosklerotiskas izmaiņas ekstra– un intrakraniālās artērijās (stenoze > 50 %), kas bieži ir išēmiskā insulta tiešais cēlonis, gan noteikt aterosklerotiskā vai aterotrombotiskā procesa stadiju un ļauj sekot līdzi patoloģiskā procesa attīstībai dinamikā, novērot aterosklerotiskās pangas izmaiņas.
Pēc ieteikumiem vadlīnijās pieņemts katru gadu atkārtot US izmeklējumu pacientam ar stenozēm > 50 %, lai kontrolētu aterosklerotiskā procesa dinamiku — progress vai regress — un konstatētu terapeitisko preparātu efektivitāti. Dupleksa skenēšana ekstra– un intrakraniāliem asinsvadiem kā sijājošās diagnostikas metode nepieciešama pacientiem ar neiroloģiskā deficīta simptomiem (roku un kāju vājums un nespēks, un/vai notirpums, runas un redzes traucējumi, reiboņi, ģīboņi), kas var liecināt par iespējamu cerebrālu išēmiju vai pārejošu išēmisku lēkmi (TIL). Arī gadījumā, kad pacientam ir slikti kontrolēta arteriālā hipertensija, asinsvadu stāvokli vēlams izvērtēt ar US metodēm (šajos gadījumos bieži konstatē cerebrālo artēriju stenozi dažādās pakāpēs, kad asinsrites deficīta dēļ smadzeņu vielā arteriālā hipertensija ir kompensatora. Arteriālais asinsspiediens paaugstinās, lai kompensētu asinsrites deficītu un pasargātu no smadzeņu išēmijas).
Pacienti ar arteriālo hipertensiju un aterosklerozi
Arteriālā hipertensija bieži izraisa aterosklerozi, attīstās endotēlija disfunkcija, monocītu un limfocītu migrācija tunica intima ar makrofāgu uzkrāšanos, gludo muskuļšūnu proliferāciju, tāpēc palielinās šūnu saturs pangā, skābekļa brīvo radikāļu produkcija asinsvada sieniņā. [4] Vairākos pētījumos pasaulē un arī Latvijā [4; 5] pierādīta ciešā saikne starp arteriālo hipertensiju un aterosklerozi. Lielākajai daļai pacientu ar arteriālo hipertensiju ir intima—media hipertrofija (media hipertrofija saistīta ar hipertensiju, intima sabiezējums ir agrīna aterosklerozes pazīme) vai dažādas aterosklerotiskas pangas. [6] Apmēram trešdaļai pacientu ar arteriālo hipertensiju konstatē paaugstinātu holesterīna līmeni — hiperholesterinēmiju. Adekvāta antihipertensīva terapija kombinācijā ar lipīdu līmeni pazeminošiem preparātiem gadījumā, kad asinsvados konstatētas aterosklerotiskas izmaiņas dažādās pakāpēs, ir efektīva insulta riska mazināšanas metode. Šajos gadījumos dupleksa skenēšana (B režīmā) palīdzēs kontrolēt asinsvadu stāvokli dinamikā. Intima—media sabiezējums ir viens no insulta riska faktoriem, un šo rādītāju var kontrolēt ar US.
Pēdējā laikā arvien biežāk reģistrē aterosklerotiskas izmaiņas dažādās pakāpēs (atšķirīgas ehodensitātes pangas) jauniem pacientiem (30—40 gadu veciem), kuri uz izmeklēšanu nosūtīti tāpēc, ka viņiem ir galvassāpes, reiboņi, asinsspiediena svārstības un citas patoloģijas. Biežāk konstatē nelielas pangas, bet konstatē arī aterosklerotiskas vai aterotrombotiskas pangas, kas izklāj līdz 50 % asinsvada lūmena (1., 2. attēlā). Dažreiz artērijas sieniņas izmaiņas parādās pacientiem, kam anamnēzē bijusi artērijas disekcija, bet lielākajai daļai šo pacientu tādu simptomu un hiperlipidēmijas nav.
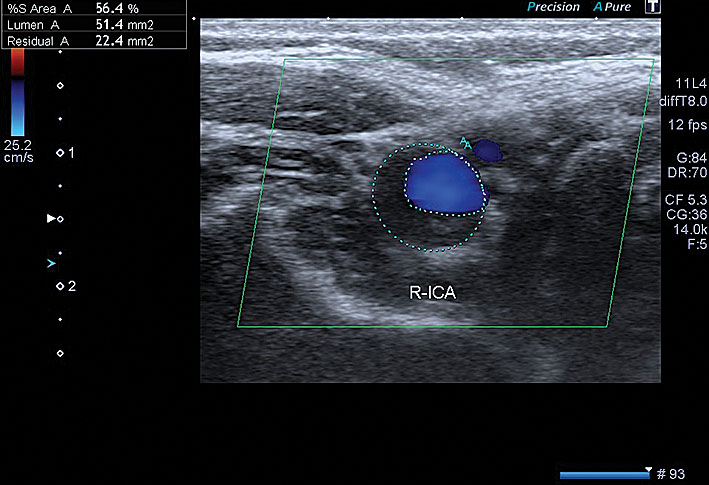

1. attēls
Paciente G., 1975. Hipoehogēna homogēna panga ACI ekstrakraniālajā daļā, aizņem 56 % lūmena
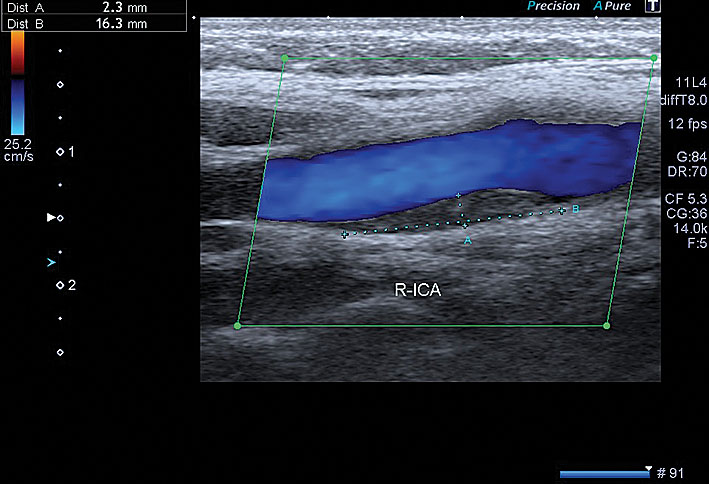

2. attēls
Paciente G., 1975. Hipoehogēna homogēna panga ACI ekstrakraniālajā daļā, aizņem 56 % lūmena
Asimptomātiski pacienti
Cerebrālo asinsvadu dupleksa skenēšana indicēta asimptomātiskiem pacientiem ar daudziem riska faktoriem un pozitīvu ģimenes anamnēzi (bieži insulti tuviem radiniekiem), ar koronāro vai perifēro asinsvadu aterosklerozi. Tad US izmeklējums ne tikai palīdz noteikt asinsvadu stāvokli, atklāt patoloģijas veidu un patoloģijas izmaiņu pakāpi (3., 4., 5. attēls), bet nāk talkā ārstam izvēlēties pareizo terapijas taktiku un var norādīt, ka pacientam indicēta operatīva asinsvadu rekanalizācija, ja ir izteiktas stenozes vai nestabilas/rupturētas pangas. [7]
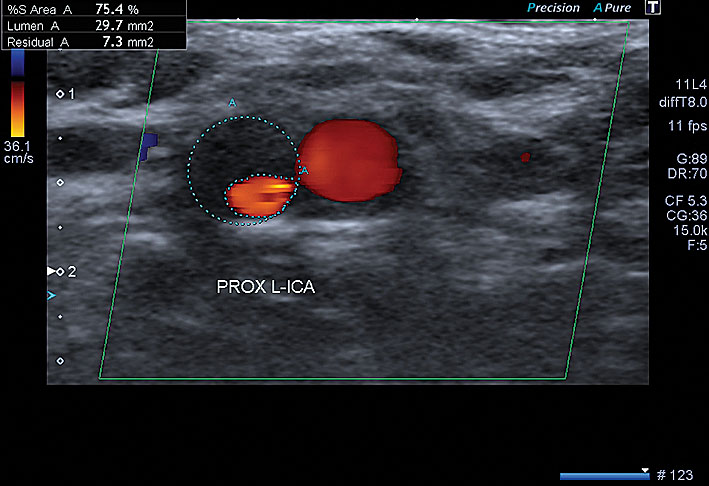

3. attēls
Paciente K., 1950. ACI dx. heterogēna aterosklerotiska panga ekstrakraniālajā daļā, 75 % stenoze, ar plūsmas ātruma palielinājumu un turbulenci

4. attēls
Paciente K., 1950. ACI dx. heterogēna aterosklerotiska panga ekstrakraniālajā daļā, 75 % stenoze, ar plūsmas ātruma palielinājumu un turbulenci
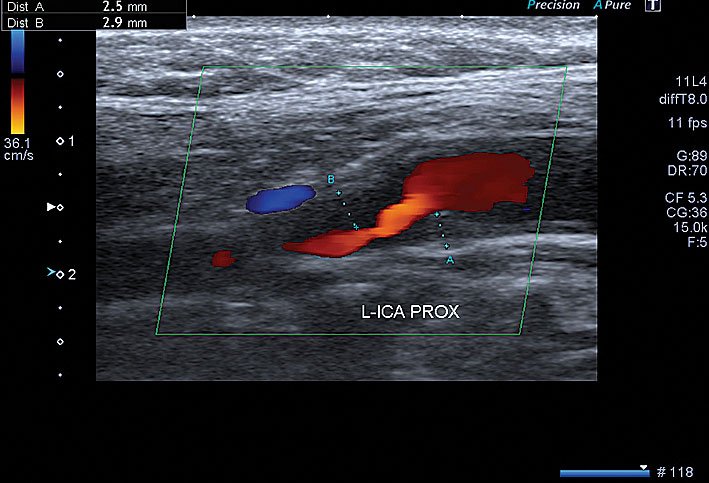

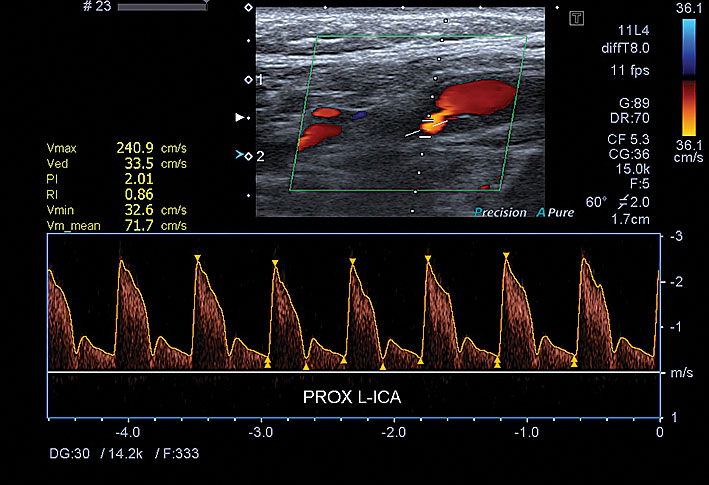
5. attēls
Paciente K., 1950. ACI dx. heterogēna aterosklerotiska panga ekstrakraniālajā daļā, 75 % stenoze, ar plūsmas ātruma palielinājumu un turbulenci
Rezultātu apstiprināšana
Dupleksa skenēšanas rezultātus apstiprina ar angiogrāfiju (magnētiskās rezonanses angiogrāfija (MRA), datortomogrāfijas angiogrāfija (DTA) vai digitālā subtrakcijas angiogrāfija (DSA)).
Jautājums par ārstēšanas taktiku — operācija vai statīni un antiagreganti adekvātās devās — jālemj individuāli, ņemot vērā stenozes pakāpi, simptomus un TIL epizodes anamnēzē, salīdzinot iespējamo risku operatīvas (endarterektomija un stentēšana) un konservatīvas ārstēšanas metožu gadījumā.
Dupleksa skenēšanas metodi izmanto akūtiem pacientiem ar fokāliem neiroloģiskiem simptomiem asinsrites traucējumu dēļ pirms invazīviem izmeklējumiem klīnikā un pēc endarterektomijas vai stentēšanas operācijas pēc viena mēneša un pēc sešiem mēnešiem, pēc tam katru gadu pēc rekanalizācijas. Izvērtējot cerebrālo cirkulācijas stāvokli ar TCDS (tanskraniālo dupleksa skenēšanu), iespējams noteikt, vai ir un cik efektīvi strādā kolaterālā kompensatorā asinsrite nozīmīgu stenožu, oklūziju un suboklūziju gadījumā. Tas dod ārstam objektīvu informāciju: vai nepieciešama operācija un kā strādā kolaterālā kompensatorā asinsrite (ja pacientam ir adekvāts Vilīzija loks ar priekšējām un mugurējām komunicējošām artērijām). Nesen pētījumos pieradīts, ka cerebrālo artēriju oklūziju risks mazinās, ja izmanto intensīvāku medikamentozo terapiju (statīni un antiagreganti lielās devās pat nozīmīgu stenožu vai suboklūziju gadījumā).
Insulta riska faktori
Lai gan pasaulē strauji attīstās invazīvas insulta ārstēšanas metodes (trombolīze un endovaskulāra trombektomija), kas ir efektīvas, ja procedūra veikta 4—6 stundas pēc notikuma, tomēr tās izmanto tikai nelielai daļai insulta pacientu; galvenais mērķis visā pasaulē ir insulta profilakse. Riska faktoru agrīna atklāšana un savlaicīga apzināšana, novēršana un profilakse — tās ir arteriālās hipertensijas kontrole, sirds patoloģiju un cukura diabēta ārstēšana, asinsvadu patoloģijas agrīna diagnostika. Lielāka varbūtība, ka attīstīsies insults, ir cilvēkiem ar iedzimtu predispozīciju (insulti ģimenē), ar paaugstinātu arteriālo asinsspiedienu, ar paaugstinātu holesterīna līmeni, ar cukura diabētu, lieko svaru un aptaukošanos, aritmiju un smēķētājiem.
Smadzeņu išēmiju var radīt ne tikai ekstra– un intrakraniālo artēriju ateroskleroze, aterotromboze un sirds embolija, bet arī sīko asinsvadu slimības, artēriju disekcija, hiperkoagulācijas stāvokļi, dažreiz insulta iemesls nav zināms. Apmēram 90 % insultu ir išēmiskas dabas (aterosklerotiskas stenozes, oklūzijas, aterotrombozes, embolijas), bet 10 % insultu saistīti ar miega artēriju ekstrakraniālām stenozēm. Tāpēc ļoti svarīgi šo patoloģiju atklāt savlaicīgi, lai izvēlētos piemērotu ārstēšanas metodi, arī ķirurģisku iejaukšanos — endarterektomiju nozīmīgu stenožu un simptomātisku stenožu gadījumā (pārejošas išēmijas lēkmes) vai konservatīvo ārstēšanu, ordinējot statīnus un antiagregantus (adekvātās devās).
Stenožu agrīna diagnostika
Hemodinamiski nozīmīgu stenožu agrīna diagnostika ir svarīga cerebrālo insultu profilaksē. [8] Šeit būtiska ir izmeklēšana ar ultraskaņu — divdimensiju ekstrakraniālā un transkraniālā ultraskaņas skenēšana. Dupleksa skenēšana ir plaši izmantojama diagnostikas metode. Visā pasaulē to izmanto kā sijājošās diagnostikas metodi asimptomātiskiem pacientiem, pacientiem ar pārejošām išēmiskām lēkmēm, pacientiem ar nespecifiskiem smadzeņu deficīta simptomiem, pacientiem ar arteriālo hipertensiju, paaugstinātu holesterīna līmeni un arī pacientiem pirms koronārās stentēšanas. Pacientiem pēc endarterektomijas un stentēšanas US izmeklējums jāveic regulāri, lai kontrolētu operēto asinsvadu stāvokli.
Dupleksa skenēšanas metode ārstam sniedz iespēju noteikt ekstrakraniālo un intrakraniālo asinsvadu stāvokli — diagnosticēt stenozes pakāpi (hemodinamiski nozīmīga — 70 % un vairāk vai nenozīmīga stenoze < 50 %), aterosklerotiskas vai aterotrombotiskas pangas izplatību, apjomu un lokalizāciju, atpazīt nestabilu pangu ar ulcerāciju, kas var būt mikrotrombembolu avots (kas ievērojami palielina insulta risku). Dupleksa skenēšanas laikā ne tikai vizualizē asinsvada sieniņas patoloģijas veidu un stenotiskā procesa pakāpi un izplatību, aterosklerotiskas pangas veidu (mīksta aterotrombotiska, hiperehogēna, kalcinēta, nestabila ar trombiem un ar ruptūras risku), bet ir arī lieliska iespēja diagnosticēt hemodinamikas novirzes pēc pakāpes dažādu stenožu gadījumā, izvērtēt kolaterālo kompensatoro asinsriti kritisku stenožu gadījumos vai cerebrālo artēriju oklūziju gadījumā. Izmantojot TCDS (transkraniālo krāsu kodēto dupleksa skenēšanu) vai TCD (transkraniālo konveksitālo doplerogrāfiju), pacientu var novērot TIL un nestabilu pangu gadījumā, fiksēt MTE (mikrotrombembolus) intrakraniālajās artērijās. [9] Šajos gadījumos, ja pacientam ar stenozi konstatēts mikrotrombembolisms intrakraniālajos asinsvados, ievērojami pieaug insulta risks un operatīva ārstēšana indicēta, pat ja stenoze ir mazāka par 70 %.
Intrakraniālo artēriju stenozes
Apmēram 10 % insultu saistīti ar intrakraniālo artēriju stenozēm (6., 7. attēls). Ar TCDS metodi diagnosticē intrakraniālo artēriju stenozes, kas mazākas par 50 % un lielākas par 50 %, kā arī intrakraniālas oklūzijas. Neinvazīvā ultraskaņas diagnostika — TCDS — pacientiem ar TIL un cerebrālas išēmijas pazīmēm ir pirmās izvēles izmeklēšanas metode. Ja atrastas intrakraniālas stenozes pazīmes, katrā konkrētajā gadījumā jāizvēlas ārstēšanas taktika: operatīva iejaukšanās (trombektomija) vai trombolīze, ja stenoze ir lielāka par 50 %, un antiagreganti, ja stenoze ir mazāka par 50 %. Lai kvalitatīvi un precīzi izmeklētu intrakraniālo cirkulāciju un stenozes pakāpi, nepieciešama augstas klases US aparatūra un kvalificēts ārsts — neirosonologs. TCDS dod iespēju perfekti vizualizēt Vilīzija loka artērijas (arī vēnas un sinusus) un noteikt cerebrālās cirkulācijas novirzes (asins plūsmas paātrinājumu un turbulenci atbilstīgi stenozes pakāpei, plūsmas trūkumu oklūzijas gadījumā vai plūsmas izteiktu samazināšanos hroniskas cerebrālas išēmijas gadījumā). TCDS metode sniedz informāciju par kolaterālo asinsriti ekstrakraniālo stenožu vai oklūziju gadījumā. Ar TCDS vizualizē vaskulāro intrakraniālo anatomiju un fokālās plūsmas izmaiņas. Arī gadījumos ar cerebrālo asinsvadu malformācijām, venozās asinsrites traucējumiem, galvas smadzeņu sinusa trombozēm TCDS var palīdzēt precīzi noteikt diagnozi. [10]
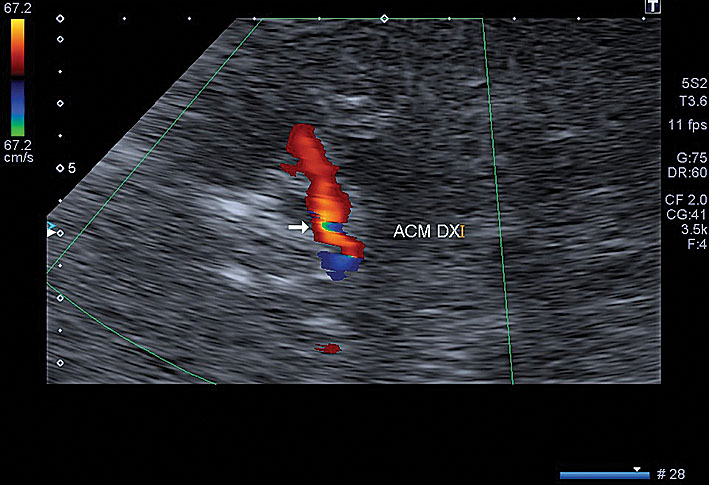

6. attēls
Paciente Š., 1942. Intrakraniāla stenoze. ACM dx. M1 segmenta > 50 % stenoze, plūsmas ātruma palielinājums, turbulence un trokšņi stenozes vietā
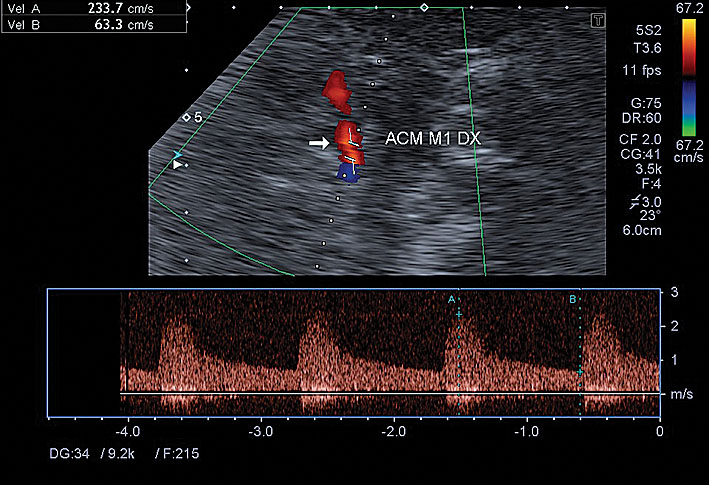

7. attēls
Paciente Š., 1942. Intrakraniāla stenoze. ACM dx. M1 segmenta > 50 % stenoze, plūsmas ātruma palielinājums, turbulence un trokšņi stenozes vietā
Vertebrobazilārās cirkulācijas patoloģijas
Duplekso US skenēšanu izmanto ne tikai miega artēriju patoloģiju diagnostikai, bet arī vertebrobazilārās cirkulācijas patoloģiju gadījumā. Vertebrālo artēriju ateroskleroze 20 % gadījumu rada mugurējās cerebrālās cirkulācijas traucējumus (insultus). Vertebrobazilārās sistēmas traucējumu simptomi — reiboņi, vertigo, diplopija, ataksija, tinnitus, redzes traucējumi, sinkope — ir indikācijas US izmeklēšanai, lai noteiktu vertebrālās artērijas stenozi. [11] Vertebrālās artērijas stenozes lokalizācija un pakāpe, kā arī kompensatora asinsrite caur otru, patoloģiskajā procesā neiesaistīto vertebrālo artēriju var ievērojami ietekmēt ārstēšanas taktikas izvēli. Līdzīgi kā pēc miega artērijas endarterektomijas vai stentēšanas dupleksa skenēšanu operētas vertebrālās artērijas kontrolei izmanto pēc viena mēneša, pēc sešiem mēnešiem un pēc tam ik gadu.
Artēriju disekcijas
TIL vai insulti 2 % gadījumu var radīt ekstra– un intrakraniālo artēriju disekcijas (miega un vertebrālās artērijas), traumatiskas vai idiopātiskas. Cervikālās artērijas disekcijas ir biežākais insulta iemesls jauniem pacientiem. Ekstrakraniālas artērijas disekcijas veiksmīgi diagnosticē ar US dupleksa skenēšanu, neinvazīvu informatīvo metodi (8., 9., 10. attēls). Par asinsvadu disekciju liecina raksturīgie US kritēriji (neregulāra virvju veida stenoze, dubultais lūmens, murāla hematoma ar raksturīgajām plūsmas izmaiņām), disekciju apstiprina angiogrāfija (10., 11. attēls). Dupleksa skenēšanu izmanto arī asinsvada rekanalizācijas kontrolē. 31 % pacientu ar disekcijām novēro spontānu rekanalizāciju. Disekcijas intrakraniālās artērijās grūti diferencēt no intrakraniālām stenozēm, tāpēc indicēta angiogrāfija.
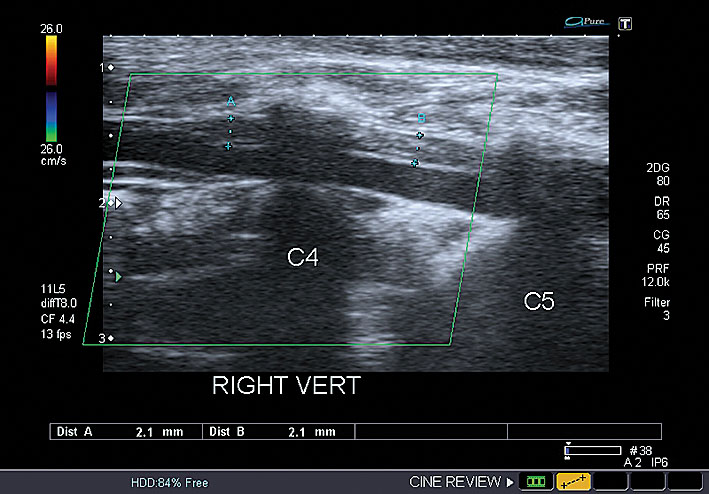

8. attēls
Paciente F., 1984. A. vertebralis disekcija V–2 segmentā, C6—C5, C5—C4 starpskriemeļu spraugas ar nevienmērīgu lūmena sašaurinājumu, ar angiogrāfijas verifikāciju
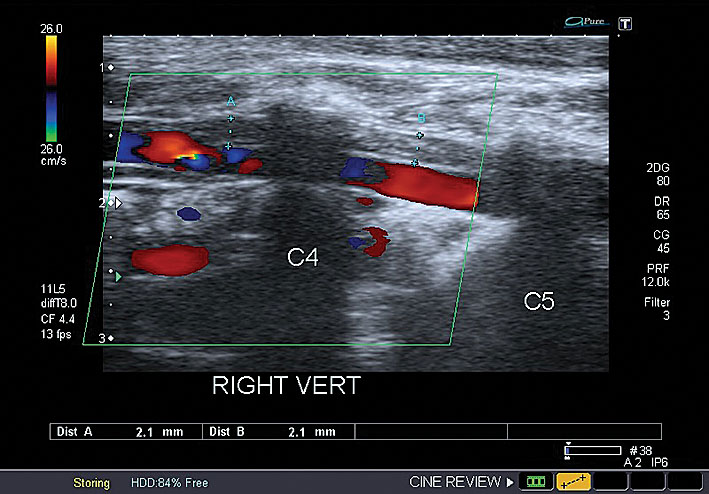

9. attēls
Paciente F., 1984. A. vertebralis disekcija V–2 segmentā, C6—C5, C5—C4 starpskriemeļu spraugas ar nevienmērīgu lūmena sašaurinājumu, ar angiogrāfijas verifikāciju
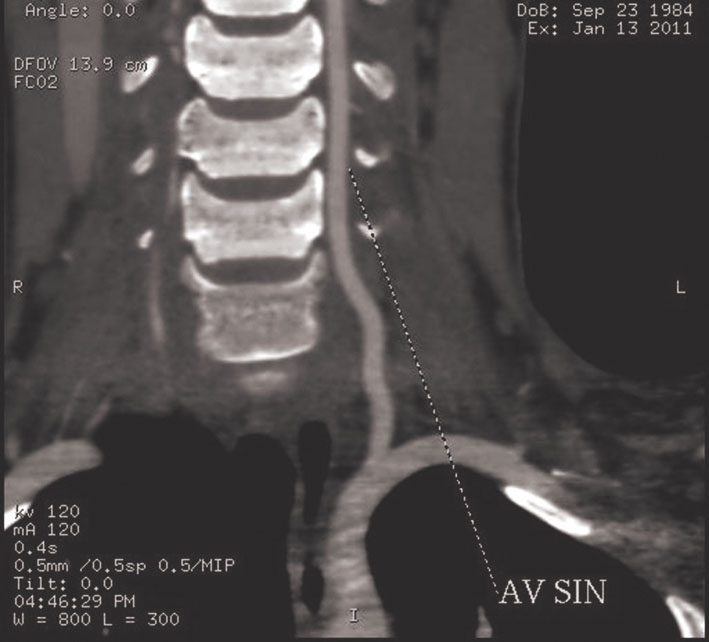

10. attēls
Paciente F., 1984. A. vertebralis disekcija V–2 segmentā, C6—C5, C5—C4 starpskriemeļu spraugas ar nevienmērīgu lūmena sašaurinājumu, ar angiogrāfijas verifikāciju
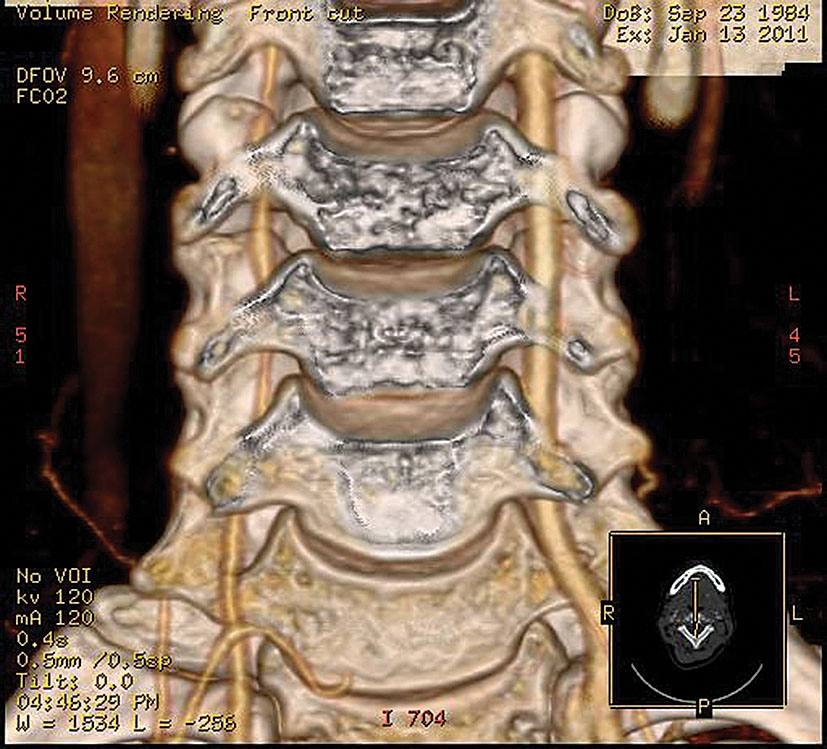

11. attēls
Paciente F., 1984. A. vertebralis disekcija V–2 segmentā, C6—C5, C5—C4 starpskriemeļu spraugas ar nevienmērīgu lūmena sašaurinājumu, ar angiogrāfijas verifikāciju
Noslēgumā
Cerebrālās cirkulācijas ultraskaņas diagnostikai (brahiocefālo un transkraniālo asinsvadu dupleksa skenēšanai) kā efektīvai, informatīvai, drošai, nekaitīgai un samērā lētai izmeklēšanas metodei ir būtiska nozīme insultu primārajā un sekundārajā profilaksē. Tā ir primārā izmeklēšanas metode simptomātiskiem pacientiem ar insulta un TIL pazīmēm, kā arī asimptomātiskiem pacientiem ar insulta riska faktoriem vai insultu ģimenes anamnēzē.