Klīniskā gadījuma demonstrācijā pacients, kam anamnēzē ilgstošas sāpes kaklā un neefektīva febrilitātes ārstēšana — maldīgs uzskats par bakteriālas ģenēzes izraisītu otorinolaringoloģisku slimību. Kāds ir patiesais kakla sāpju iemesls?
Klīniskā gadījuma apraksts
Pacients, 41 gadu vecs, šā gada 4. janvārī iestājies Paula Stradiņa Klīniskajā universitātes slimnīcā ar ģimenes ārsta nosūtījumu, kurā kā pamata klīniskā diagnoze — neskaidras etioloģijas drudzis.
Stacionēšanas brīdī pacients sūdzas par sāpēm kakla abos sānos, kas vairāk izteiktas kakla lejasdaļā, sāpēm rijot, paaugstinātu temperatūru 37,5 °C no rītiem un 39 °C vakaros, krišanos svarā, sliktu dūšu, nespēku.
NMC posmā konsultē otorinolaringologs, izslēdz akūtu otorinolaringoloģisku patoloģiju un ar diagnozi “hronisks faringīts un GERS” lūdz terapeita konsultāciju. Ordinē omeprazolu 40 mg × 2.
Pacientu stacionē infekcijas un drudžu nodaļā ar klīnisko diagnozi “neskaidras etioloģijas drudzis”.
Nodaļā apskates brīdī atzīmē sūdzības par nogurumu un diskomfortu kakla rajonā.
Slimības anamnēze
Pirms mēneša pacientam parādījušās sāpes kaklā, paaugstināta temperatūra (līdz 39 °C vakaros), svīšanas naktīs nav. Sūdzības ilgušas divas nedēļas, bet ārstu nav apmeklējis. Pēc divām nedēļām devies pie ģimenes ārsta, kas pacientu nosūtījis pie otorinolaringologa, kurš parakstījis antibakteriālu terapiju. 21.12.15. pacients sācis lietot azi-tromicīnu, kas 28.12.15. nomainīts uz ampicilīnu un klavulānskābi, to lietojis vēl septiņas dienas. Dinamikā pacienta sūdzības nemazinās: visu laiku saglabājas sāpes un diskomforts kakla priekšējā virsmā, svars samazinājies par apmēram astoņiem kilogramiem. Joprojām saglabājas febrila temperatūra vakaros.
Slimību, dzīves, ģimenes anamnēze
Nopietnas slimības dzīves laikā noliedz. Pacientam ir ģimene, divi bērni (18 gadus vecs dēls un 2,7 gadus veca meita, kurai pēdējos mēnešos atkārtotas vīrusu infekcijas). Strādā par programmētāju, smēķē. Ģimenes anamnēzē — tēvs miris no aizkuņģa dziedzera vēža.
Objektīvais stāvoklis
Vispārējais stāvoklis apmierinošs, pacients aktīvs. Temperatūra 37,6 °C. Āda silta, sausa, pabāla. Gļotādas labi caurasiņotas, mēle valga, viegli aplikta. Rīkle sārta.
Vairogdziedzeris palpatori jutīgs, simetriski nedaudz palielināts. Asinsspiediens 120/70 mmHg, pulss 116 ×/min., sirds toņi skaidri, trokšņus nedzird. Elpo 16 ×/min., elpošana vezikulāra, trokšņus nedzird, SpO2 — 99 %. Vēders palpatori nesāpīgs, zarnu peristaltika izklausāma. Perifēro tūsku nav.
Izmeklējumi 04.01.2016.
Asinsainā leikocitoze, ar novirzi pa kreisi, bioķīmijā CRO un AlAT (analīžu rezultāti 1. un 2. tabulā).
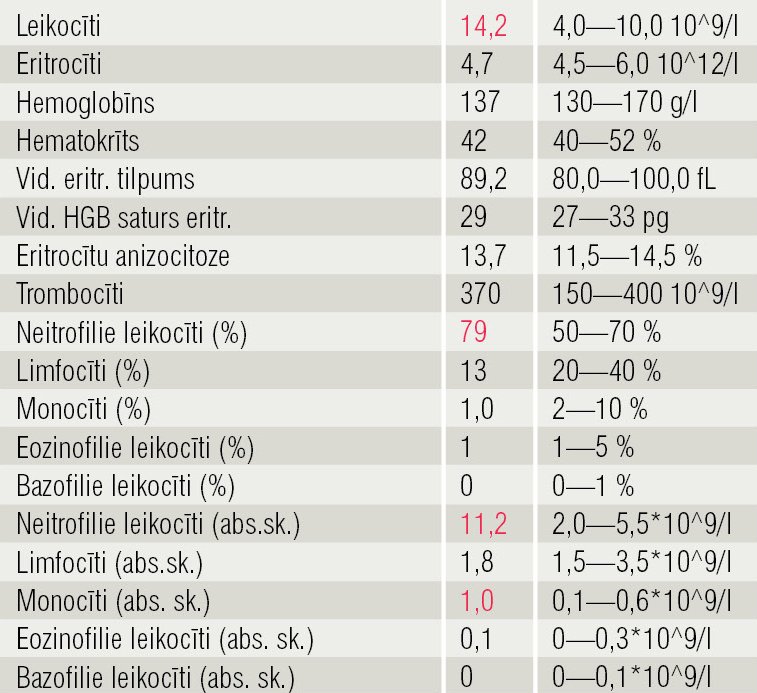

1. tabula
Asinsaina 04.01.2016.
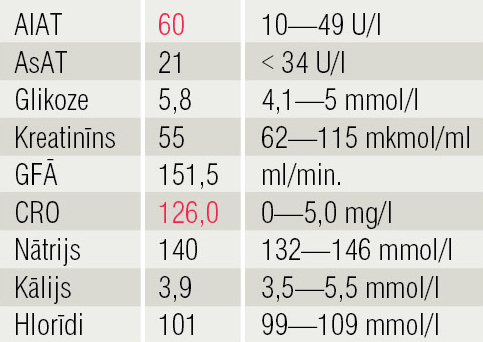

2. tabula
Bioķīmija 04.01.2016.
Izmeklējumos (ultrasonogrāfija vēdera dobumam un retroperitoneālai telpai, rentgenogramma (RTG) deguna blakusdobumiem, RTG krūškurvim) bez patoloģiskām izmaiņām.
Izmeklējumi 05.01.2016.
Pacienta stāvoklis bez būtiskas dinamikas, saglabājas temperatūra 38,6 °C.
Papildu analīzēs — HIV 1/2, HIV 1 Ag — 0,05 (negatīvs), asins uzsējums uz aerobo vai anaerobo mikrofloru BacT/Alert sistēmā — aerobā un fakultatīvi anaerobā mikroflora nav augusi.
Veikta datortomogrāfija (DT) plaušām ar intravenozu kontrastvielas vienmomenta injekciju (1. attēlā). Ietvertajākakla daļā nevienmērīgi palielinātas, neasi konturētas zemas densitātes vairogdziedzera daivas, kas pēc DT ainas atbilst tireoidītam. Ap to iezīmējas atsevišķi sīki limfmezgliņi, izteiktāki kreisajā pusē gar m. sternocleidomastoideus. Limfmezglu diametrs līdz 0,5 cm. Arī augšējā videnē starp brahiocefāliem asinsvadiem iezīmējas punktveida limfmezgliņi. Nelieli reziduāli tīmusa dziedzera audi. Ietvertajā vēdera augšstāvā pie kuņģa mazās kurvatūras iezīmējas lielāks limfmezgls, līdz 0,6 cm diametrā, kā arī atsevišķi limfmezgli mezentērija saknē. Plaušas pneimatizētas vienmērīgi. Uz tā fona labās plaušas lejasdaivas S6 bazālajā daļā iezīmējas nodulāra struktūra ar kopējo tilpumu 123 mm3, kas pēc rakstura vairāk atbilst fibrotiskam mezgliņam, taču vēlama tā kontrole dinamikā. Pleirālās telpās un perikarda dobumā patoloģisku saturu nediferencē. Slēdziens: akūts tireoidīts ar pavadošu limfadenopātiju kakla daļā. Reziduāli tīmusa dziedzera audi. Fibrotisks mezgls labās plaušas lejasdaivā.
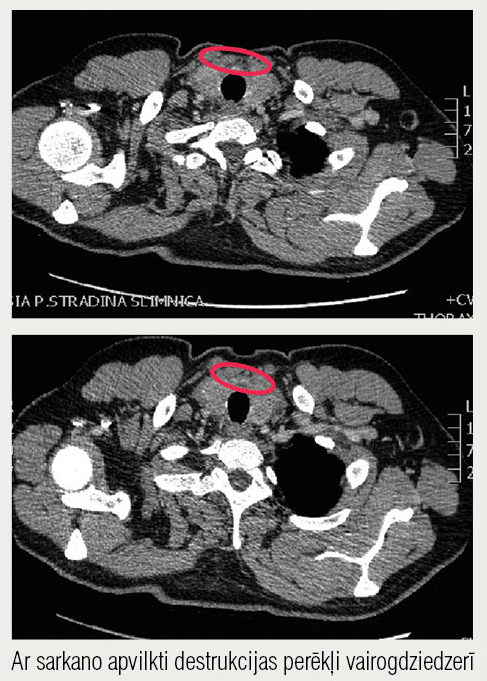

1. attēls
DT plaušām ar kontrastvielu, 05.01.2016.
Sūdzību cēlonis joprojām neskaidrs. Izvērtējot iekaisuma rādītājus analīzēs, febrilo temperatūru un atradi DT, sāk terapiju ar ceftriaksonu 2 g 1 × dienā i/v un paraksta paracetamolu, ja T > 38 °C.
Tālākā slimības gaita
06.01.2016.
Pacienta stāvoklis bez būtiskas dinamikas, saglabājas sūdzības par vājumu, nespēku, paātrinātu sirdsdarbību, febrilu ķermeņa temperatūru, svīšanu naktī. Sirdsdarbības frekvence 96 ×/min., asinsspiediens 130/89 mmHg, plaušās vezikulāra elpošana, frekvence 16 ×/min. Perifēro tūsku nav.
Ar infektologu pārrunājot pacienta sūdzības, objektīvo atradi, analīžu rezultātus un atradi DT, tiek atcelts ceftriaksons, sākta terapija ar doksiciklīnu 0,1 g × 1.
Analīzēs dinamikā paaugstinās CRO līmenis, nosakot vairogdziedzera hormonālo spektru — hipertireoze (3. tabulā).
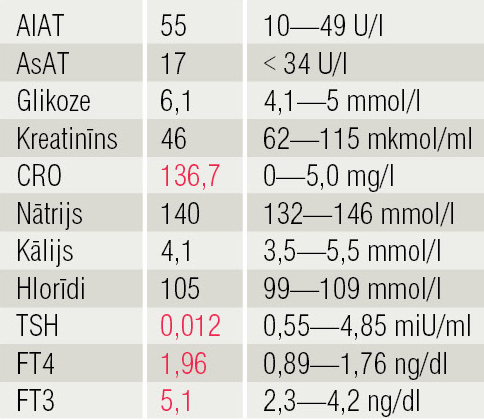

3. tabula
Analīzes 06.01.2016.
Pacientam veic ehokardiogrāfiju, konstatē, ka sirds dobumi normāla lieluma. Normāla kreisā kambara diastoliskā un sistoliskā funkcija. Vārstuļi vizuāli neizmainīti. Papildu struktūras uz tiem neredz. Perikards — neizmainīts.
Veic arī ultrasonogrāfiju vairogdziedzerim un kakla mīkstajiem audiem — vairogdziedzeris nav palielināts, parastas lokalizācijas. Labā daiva 1,7 × 2,4 × 4,6 cm. Kreisā daiva 1,7 × 2,2 × 4,3 cm. Isthmus līdz 0,7 cm. Vairogdziedzera struktūra nehomogēna, ar pastiprinātu vaskularizāciju. Datus par mezgliem vairogdziedzerī neiegūst. Epitēlij-ķermenīšu lokalizācijas vieta bez patoloģiskām izmaiņām. Akcentēti limfmezgli kakla daļā gar miega artērijām un paratraheāli. Slēdziens — autoimūna tireoidīta aina.
07.01.2016.
Pacienta stāvoklis bez būtiskas dinamikas. Joprojām saglabājas sūdzības par diskomforta sajūtu kaklā, kas gan esot mazāk izteiktas, febrilu temperatūru — vakarā 38,4 °C, no rīta 37,4 °C.
Tā kā DT apraksta akūtu tireoidītu, bet US autoimūnu tireoidītu, ko pavada hipertireoze, lūgta endokrinologa konsultācija. Analīzēs prokalcitonīns — 0,1 ng/ml, anti TPO antivielas — 1,0 U/ml.
Endokrinologs nosaka klīnisko diagnozi: subakūts tireoidīts. Rekomendācijas:
- sākt Tab. Medroli lietošanu 48 mg 1 × dienā 2—3 dienas, tad devu pakāpeniski ik pēc 3—4 dienām pa 4 mg mazināt,
- hipertireoze saistīta ar subakūtu tireoidītu, tāpēc tireostatiskā terapija nav nepieciešama,
- antibakteriālā terapija nav jāturpina.
08.01.—09.01.2016.
Pacientam dinamikā izteikta uzlabošanās: sūdzības par diskomfortu kaklā nav, mazinājusies svīšana. Ķermeņa temperatūra kopš 08.01. rīta, pēc iepriekšējā dienā saņemtās pirmās medrola devas normāla un nav pārsniegusi 37 °C.
Tiek atcelts doksiciklīns un paracetamols.
10.01.—11.01.2016.
Dinamikā pacients atzīmē, ka jūtas labi, vienīgi rijot esot parādījies cita rakstura diskomforts rīklē.
Lūgta otorinolarigologa konsultācija, kurš diagnosticē faringomikozi un rekomendē lietot Bioprox aerosolu, Septolete tabletes un skalot rīkli ar sodas šķīdumu.
Analīzēs CRO ↑, AlAT, AsAT (4. tabula). Pēkšņi paaugstināto rādītāju dēļ izslēgti hepatīti (anti–HAV IgM — negatīvs, anti–HCV — negatīvs, HBsAg — negatīvs); infektologs uzskata, ka izmaiņas ar lielāko varbūtību jāsaista ar doksaciklīna lietošanu.
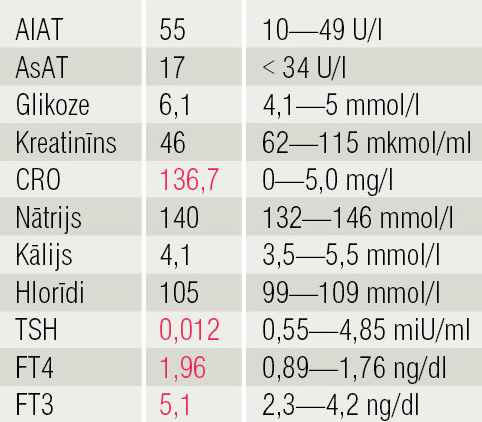

4. tabula
Analīzes 10.01.2016.
12.01.—13.01.2016.
Dinamikā pacients sūdzības neatzīmē, jūtas apmierinoši. Naktī svīšanas nav, ķermeņa temperatūra normāla. Plānots pacientu izrakstīt, tāpēc lūgta atkārtota endokrinologa konsultācija. Diagnoze: subakūts tireoidīts. Rekomendācijas:
- turpināt pakāpeniski mazināt medrola devu, kā norādīts iepriekš,
- pēc viena mēneša EGĀ, FT3, FT4 kontrole un vizīte pie endokrinologa ambulatori.
Dinamikā analīzēs pazeminās AlAT, AsAT un CRO līmenis (5. tabula).
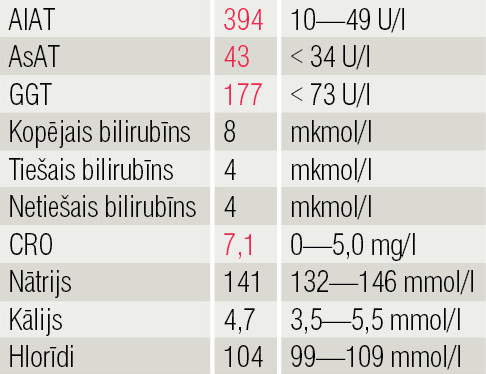

5. tabula
Analīzes 12.01.2016.
13.01.2016.
Pacientu izraksta tālākai ārstēšanai ambulatori.
Klīniskā diagnoze:
Subakūts tireoidīts.
Hipertireoze.
Faringomikoze.
Neprecizēts, pārejošs aknu bojājums.
Labās plaušu daivas fibrotisks mezgls.
Rekomendācijas:
- atrasties ģimenes ārsta un endokrinologa uzraudzībā,
- endokrinologa konsultācija ambulatori pēc 1 mēneša, pirms tam analīzēs nosakot TSH, FT3, FT4, EGĀ, AlAT, AsAT, SF, GGT, CRO,
- pēc 3—4 mēnešiem DT plaušām dinamikā ar kontrastvielu (fibrotiskā rakstura mezgla dēļ labās plaušas lejasdaivā),
- izvairīties no hepatotoksisku medikamentu lietošanas (NSPL, paracetamols), izslēgt alkohola uzņemšanu,
- turpināt otorinolaringologa ordinēto terapiju,
- turpināt Tab. Medroli lietošanu, devu pakāpeniski pa 4 mg mazinot katru ceturto dienu, endokrinologa konsultācija dinamikā,
- AlAT, AsAT, SF, GGT un bilirubīna noteikšana pēc divām nedēļām; ja rādītāji saglabājas augsti — hepatologa konsultācija dinamikā.
Pārskats pār sāpēm kaklā endokrinoloģijā
Sagatavojusi Dr. Dace Seisuma
Biežākie simptomi, kas saistīti ar sāpēm kaklā, kāpēc pacients dodas pie ģimenes ārsta, ir sāpes kakla priekšējā virsmā, ko pacients arī parāda, uzliekot plaukstu vairogdziedzera projekcijas vietā (2. attēls).
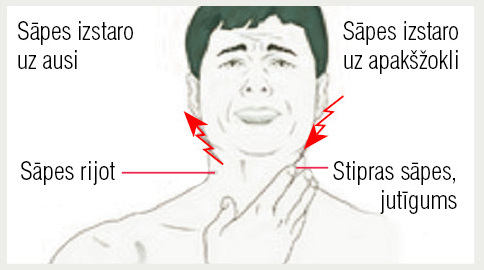

2. attēls
Endokrinoloģisku kakla sāpju raksturojums
Tās var izstarot uz ausi un apakšžokli, sāpes var būt rijot, vienlaicīgi ir sūdzības par vairogdziedzera simetrisku/asimetrisku palielināšanos; palpējot vairogdziedzeri, tas ir blīvs un sāpīgs. Tipisko febrilo temperatūru maldīgi vienmēr saista ar bakteriālu infekciju, tāpēc biežāk pirmie speciālisti, kas konsultē, ir otorinolaringologi, ķirurgi. Pie endokrinologa ātrāk nokļūst situācijās, ja kakla sāpes pavada arī tahikardija, sirdsklauves, krišanās svarā, pastiprināta svīšana, nervozitāte un ja ģimenes ārsts, nosūtot uz vairogdziedzera hormonālo spektru, diagnosticē hipertireozi. Kakla sāpju diferenciāldiagnostika parādīta 6. tabulā.
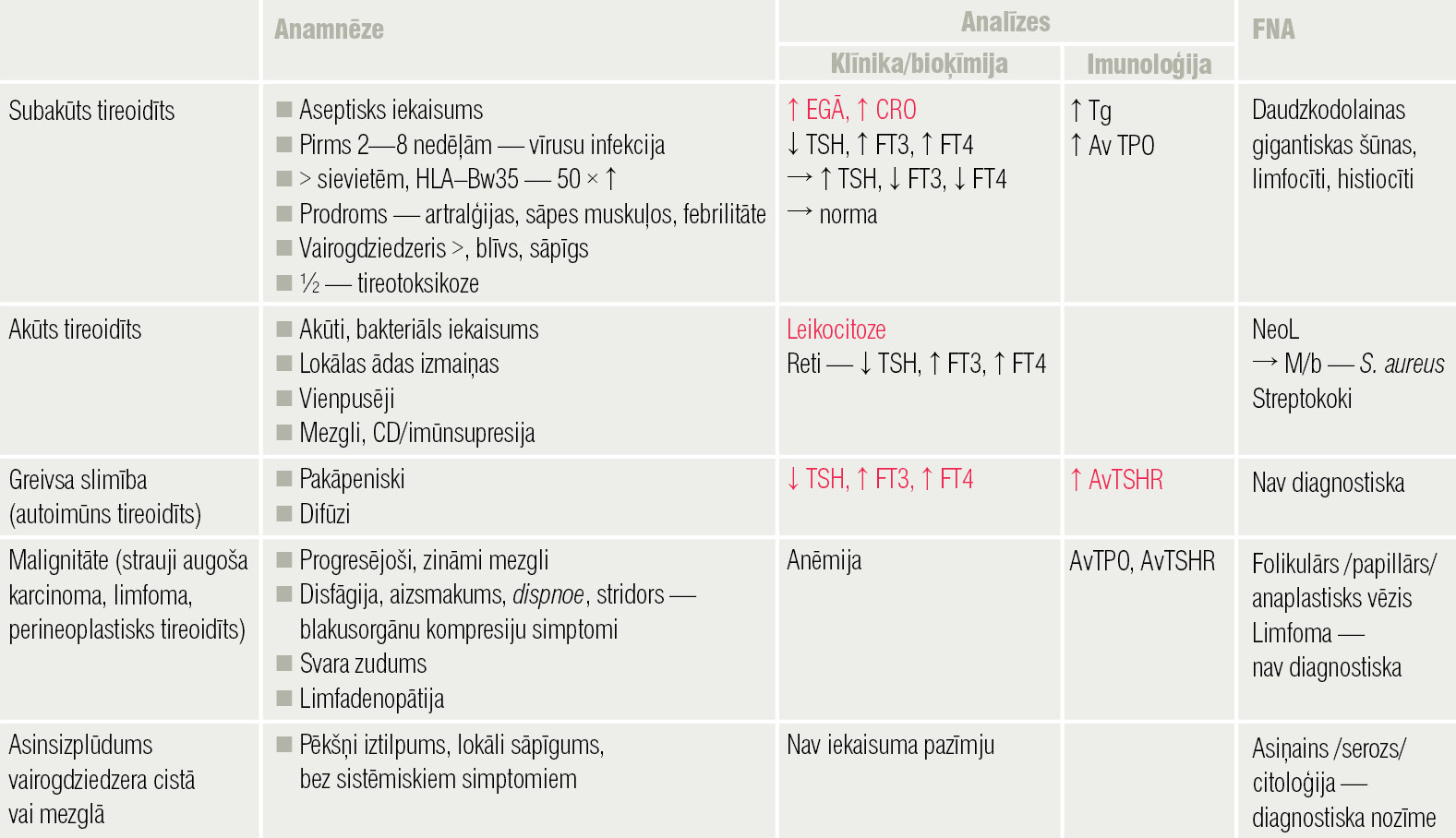

6. tabula
Kakla sāpju diferenciāldiagnostika
Subakūts tireoidīts
Aseptisks iekaisīgs process vairogdziedzerī, biežākais iemesls sāpēm vairogdziedzerī. Sievietes ar subakūtu tireoidītu slimo vidēji piecas reizes biežāk nekā vīrieši.
Etioloģija pilnībā nav noskaidrota. Patoģenētiski pierādīta saistība ar pirms 2—8 nedēļām pārslimotu augšējo elpceļu vīrusinfekciju, kas ir palaidējmehānisms ģenētiski predisponētiem indivīdiem, aktivējot šūnu imunitātes mehānismus, kuri vērsti pret tireocītu antigēniem. Aprakstīta subakūta tireoidīta saistība ar dažādiem gripas vīrusa celmiem, adenovīrusiem, Koksaki, ECHO vīrusiem. Pētot audu saderības kompleksa gēnus, haplotips HLA–Bw35 pastiprina T citotoksisko šūnu imūnatbildi uz vīrusinfekciju, tāpēc šā gēna nēsātājiem risks saslimt ar subakūtu tireoidītu ir 50 reižu lielāks.
Klīniskā aina
Klīniskajā ainā raksturīgi trīs elementi:
- prodromālais periods, kas seko kādai pārslimotai vīrusinfekcijai un kad pacienti sūdzas par nespēku, artralģiju, sāpēm muskuļos un subfebrilu temperatūru. Progresējot iekaisumam, temperatūra var paaugstināties līdz 40 °C.
- vairogdziedzeris dažās dienās palielinās, kļūst blīvs un sāpīgs. Mazākais pieskāriens, galvas pagrieziens vai rīšana sāpes pastiprina. Sāpes parasti izstaro uz apakšžokli, ausi, bet var arī uz pleciem vai pakausi.
- aptuveni pusei pacientu slimības sākumā konstatē tireotoksikozei raksturīgus simptomus: nervozitāti, sirdsklauves, tahikardiju, roku trīci un pastiprinātu svīšanu. Tireotoksikoze attīstās tireocītu un folikulu iekaisīgas destrukcijas dēļ, tāpēc asinīs nokļūst jau sintezētie hormoni un tireoglobulīns.
Slimības gaita
Jāuzsver, ka slimības sākums un gaita atsevišķiem pacientiem var atšķirties. Ja simptomi mazāk spilgti un attīstās pakāpeniski, bieži tos maldīgi uzskata par faringītu un ārstē ar antibakteriāliem medikamentiem. Retos gadījumos dominē subfebrila temperatūra, bet vairogdziedzeris palpējot ir tikpat kā nesāpīgs.
Diagnostika
Nozīme anamnēzei. Slimnieku izmeklējot, vairogdziedzeris parasti ir palielināts (iekaisuma dēļ var palielināties 2—3 reizes), blīvs un sāpīgs. Āda tireotoksikozes dēļ var būt silta un valga, bet atšķirībā no akūta tireoidīta nav raksturīgs apsārtums. Asinsainā leikocitozes nav vai tā ir neliela, bet būtiski palielināts EGĀ (dažos gadījumos pārsniedz 100 mm/h) un paaugstināts CRO līmenis.
Saistībā ar destruktīvo tireoidītu var konstatēt paaugstinātus FT4 un FT3 (koeficients > 20, atspoguļojot vairogdziedzera hormonu attiecību koloīdā) un Tg (tireoglobulīna) rādītājus, bet mazinātu TSH.
Av–TPO (tireoīdperoksidāzes antivielas) un Av–Tg parasti normā vai paaugstinātas tikai nedaudz, bet tām slimības gaitā nav ne patoģenētiskas, ne prognozes nozīmes.
Nereti iezīmējas viegla anēmija un paaugstināts aknu transamināžu līmenis, kas dažās nedēļās normalizējas.
Vairogdziedzera mezglu FNA (tievās adatas aspirācijas) biopsijā: daudzkodolainas, gigantiskas šūnas, limfocīti, histiocīti. [1; 2]
Akūts tireoidīts
Vairogdziedzerī lokalizēta strutaina infekcija. Biežāk bērniem, kam infekcija iekļūst no blakus audiem. Pieaugušajiem — limfogēniski vai hematogēniski no strutaina iekaisuma perēkļa, kas biežāk lokalizēts blakus audos — mutes dobumā, mandelēs, deguna blakusdobumos, septiski emboli, piemēram, infekcioza endokardīta gadījumā.
Klīniskā aina
Attīstās strauji, dažās dienās. Pacienti sūdzas par sāpīgu veidojumu kakla priekšējā virsmā vairogdziedzera apvidū. Sāpes pieaug, grozot galvu vai rijot, tāpēc pacienti sēž, nodūruši galvu, lai mazinātu spiedienu uz iekaisušajiem audiem. Sāpes var izstarot, vairogdziedzeris palielināts asimetriski, palpējot sāpīgs, āda virs tā karsta, apsārtusi. Palielināti reģionālie limfmezgli. Raksturīga paaugstināta temperatūra. Visbiežāk vairogdziedzera funkcija — eitireoīda, bet īpaši ģeneralizētu formu gadījumā (sēnīšu, mikobaktēriju infekcija) destrukcija ir tik izteikta, ka attīstās simptomātiska tireotoksikoze. Šajos klīniskajos gadījumos akūtu tireoidītu ļoti grūti diferencēt no subakūta. [2]
Diagnostika
Analīzēs leikocitoze ar novirzi pa kreisi, palielināts EGĀ, paaugstināts CRO un prokalcitonīna līmenis.
Izmeklējumi
Vairogdziedzera slimību gadījumā lietderīgi vairāki izmeklējumi: plaši izmanto ultrasonogrāfiju (3.—6. attēlā parādīta ultrasonogrāfiskā aina dažādu patoloģiju gadījumā). Scintigrāfija informatīva tad, ja pacientam ir hipertireoze, lai destruktīvu tireoidītu atšķirtu no citiem hipertireozi izraisošiem cēloņiem. Scintigrāfija subakūta tireoidīta pacientam un Greivsa slimības gadījumā parādīta 7. un 8. attēlā.
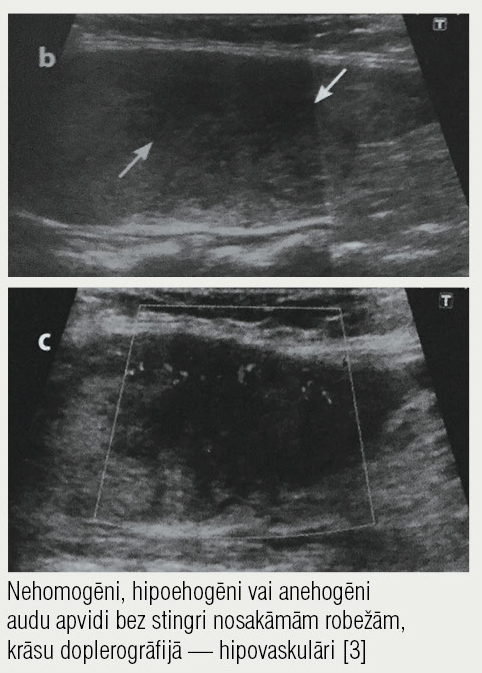

3. attēls
Ultrasonogrāfija, subakūts tireoidīts
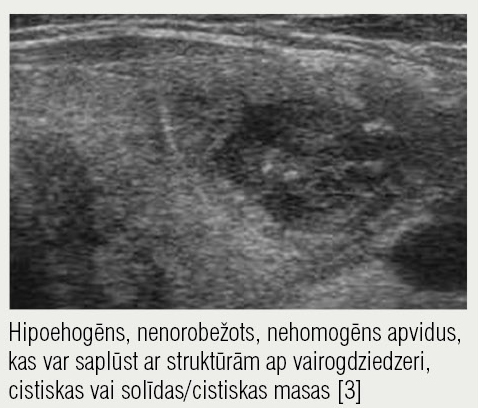

4. attēls
Ultrasonogrāfija, akūts tireoidīts
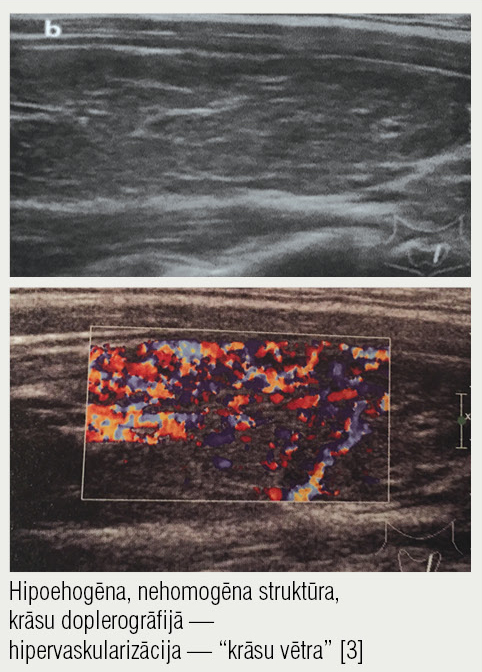

5. attēls
Greivsa slimība (autoimūns tireoidīts)
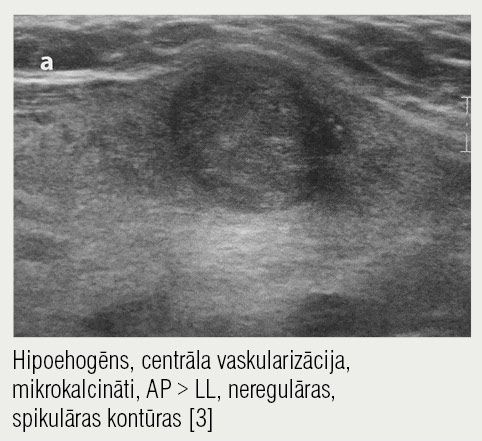

6. attēls
Ultrasonogrāfija — malignitāte


7. attēls
Vairogdziedzera scintigrāfija — subakūts tireoidīts
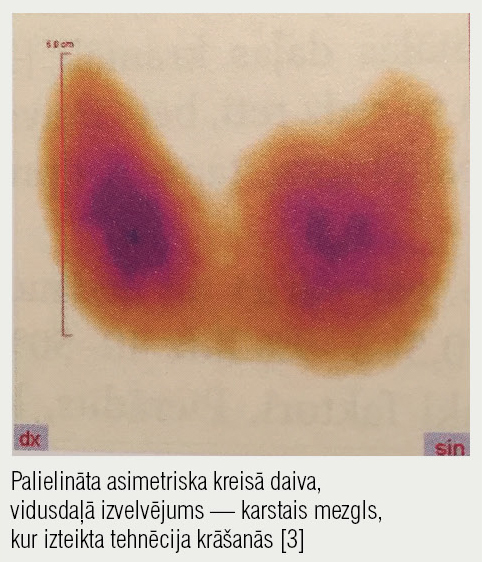

8. attēls
Vairogdziedzera scintigrāfija — Greivsa slimība
Ārstēšana un prognoze
Subakūta tireoidīta gadījumā etioloģiskas terapijas iespēju nav. Vieglākos gadījumos sāpju mazināšanai ordinē nesteroīdos pretiekaisuma līdzekļus (piemēram, diklofenaku līdz 2 g/d vai ibuprofēnu 1—2 g/d). Smagākos gadījumos nepieciešama akūta hospitalizācija, lai pēc akūta tireoidīta izslēgšanas sāktu terapiju ar glikokortikoīdiem. Sākumdeva parasti 40—60 mg vai 32—48 g metilprednizolona dienā, visu devu lietojot agri no rīta. Slimnieka pašsajūta parasti uzlabojas jau pirmajā diennaktī. Ja simptomi saglabājas 48—72 h pēc terapijas sākšanas, obligāti jāpārskata diagnoze un terapija. Pēc piecām dienām glikokortikoīdu devu pakāpeniski sešās nedēļās sāk mazināt vidēji par 5—10 mg nedēļā. Dažiem pacientiem, devu mazinot, klīniskie simptomi recidivē, tad atgriežas pie glikokortikoīdu sākumdevas.
Subakūtam tireoidītam raksturīgi recidīvi: dažas nedēļas pēc terapijas pārtraukšanas simptomi atjaunojas aptuveni 20 % pacientu. Ja glikokortikoīdterapiju īsteno pietiekami ilgi, recidīvi nav uzskatāmi par terapijas kļūdu, tāpat kā nav tādu raksturlielumu, kas ļautu vērtēt recidīva risku. Lai gan laboratoriski un klīniski konstatē tireotoksikozi, patoģenētiski tā saistīta ar tireocītu destrukciju, nevis kāpinātu hormonu sintēzi, tāpēc antitiroidālo medikamentu lietošana nav indicēta. Simptomātiskai terapijai lieto bēta adrenoblokatorus, īslaicīgi arī antiksiolītiskus līdzekļus. [1; 2]