Porfīrija ir ģenētisku slimību grupa, kam raksturīgs hēma biosintēzē iesaistītu enzīmu deficīts, kā rezultātā organismā uzkrājas hēma biosintēzes starpprodukti. Klīniskā aina (un ārstēšana) dažādiem porfīrijas tipiem ir atšķirīga, tomēr visbiežāk tiek skarta āda un nervu sistēma. Enzīmu deficīts ir iedzimts, bet dažādi ārējās vides faktori – medikamenti, ķīmiskas vielas, diētas faktori, saules gaisma – atkarībā no porfīrijas tipa būtiski ietekmē slimības smaguma pakāpi un gaitu. Akūtas porfīrijas diagnoze bieži vien ir novēlota, jo simptomi ir nespecifiski. Porfīrija nav plaši izplatīta, bet mūsu populācija varētu piederēt pie tām, kur ir relatīvi vairāk porfīrijas gadījumu.
Klīniskā gadījuma demonstrācija
(Dr. K. Ducena)
Slimniece (21 gads) nosūtīta izmeklēšanai no rajona centrālās slimnīcas ar aizdomām par porfīriju. Iestājoties stacionārā, ir sūdzības par vispārēju vājumu, nespēku, krampjiem kājās. Epizodiski ir asu, īslaicīgu sāpju lēkmes vēderā, pārsvarā epigastrijā, kas reizēm izplatās pa visu vēderu. Lēkmes laikā, ja tā ir stipra, novēro arī vemšanu, krampjus kājās, sirdsklauves un svīšanu. Pēdējo trīs mēnešu laikā stipras lēkmes bijušas četras reizes - vidēji reizi mēnesī. Pirmās sūdzības parādījušās 2007. gada oktobrī. Pēdējo trīs mēnešu laikā strauji kritusies svarā (par 8 kg). Paciente atzīmē arī ēstgribas trūkumu, sliktu dūšu un vēdera izejas traucējumus.

Attēls
Porfīrijas izpausmes ādā
Objektīvi izmeklējot, pacientes vispārējais stāvoklis apmierinošs; āda gluda, bez pārmaiņām; mēle - aplikta. Izteikti astēniska ķermeņa būve (ĶMI 18,5 kg/ m2). Sinusa tahikardija 116 reizes minūtē. Citādi - bez patoloģijas.
Dzīves anamnēze
2004. gadā, 17 gadu vecumā, pacientei bijusi pirmā grūtniecība, kas noritējusi veiksmīgi, dēlam ir četri gadi, un viņš ir vesels. 2007. gada oktobrī parādījušās pirmās sūdzības. Pacientei iestājusies otrā grūtniecība. Tā kā manifestējušās jau minētās sāpju lēkmes, septītajā grūtniecības nedēļā pacientei veikts legāls aborts. Citas nopietnas slimības, operācijas un traumas noliedz. Par medikamentozu alerģiju nav ziņu.
Paciente ir vienīgais bērns ģimenē. Tēva mātei ir 2. tipa cukura diabēts. Kad pacientei bijis viens gads, viņas māte mirusi no porfīrijas - pēc meitenes vārdiem - viņai ir kļuvis slikti, aizvesta uz Rīgu izmeklēt un pēc mēneša mirusi.
Paciente strādā par pārdevēju.
Izmeklējumu rezultāti
Asins aina: normas robežās, anēmijas nebija, eritrocītu grimšanas ātrums 67,1 mm/h. Asins bioķīmija: aknu transamināzes un kopējais holesterīns normas robežās, nedaudz paaugstināti triglicerīdi. Urīna analīzē - paaugstināts urobilinogēna līmenis; koproporfirīns svaigā urīnā pārliecinoši paaugstināts, delta aminolevolīnskābe - arī pārliecinoši paaugstināta.
Iepriekš reģionālajā slimnīcā veikta kompjūtertomogrāfija un magnētiskās rezonanses izmeklējums vēdera dobuma orgāniem, kur būtiskas patoloģijas netika konstatētas (vienīgā atrade - papildliesa).
Elektrokardiogramma - izteikta sinusa tahikardija - 123 reizes minūtē.
Galīgā klīniskā diagnoze
Porfīrija - akūta intermitējoša forma.
Rekomendācijas
Ņemot vērā, ka porfīrijas diagnoze mums ir diezgan sveša, vispirms telefoniski konsultējos ar speciālistiem Latvijas Infektoloģijas centrā, lai saprastu, kādas ir šīs slimības diagnostikas iespējas Latvijā. Noskaidrojām, ka Latvijā ģenētiskas analīzes porfīrijas apstiprināšanai nav iespējamas (tuvākā vieta - Polija). Profesors Jāzeps Keišs ieteica specifiskas bioķīmiskās analīzes, kuras varam veikt arī mūsu slimnīcā.
Retrospektīvi var spekulēt ar pacientes mātes nāvi, par ko nekādu objektīvu datu nav. Ļoti svarīgi negatīvie faktori, kas ietekmē akūtas porfīrijas klīnisko gaitu, ir medikamenti - galvenokārt citohroma P 450 inducētāji. Ja tajā laikā nezināja, kāds bija vēdera sāpju iemesls, un pacientes mātei tika ordinēta virkne pretsāpju līdzekļu, daži no tiem varēja tieši pasliktināt stāvokli un būt negatīvs veicinošs faktors akūtai intermitējošai porfīrijai (literatūras dati rāda, ka pēdējo 20 gadu laikā, ja tiek ievērotas medikamentu un uztura rekomendācijas, porfīrijas pacientiem slimības sekas nav fatālas).
Terapijas rekomendācijas pacientei - starplēkmju periodā pietiekami sabalansēts uzturs, uzsvars ogļhidrātiem (patoģenētiski ir pierādīts, ka samazināts ogļhidrātu daudzums uzturā un jebkura badošanās var provocēt hēma metabolītu produkciju, kas savukārt var izsaukt akūtas porfīrijas paasinājumu). Ir daudzi medikamenti, kas veicina slimības paasinājumu. Šo medikamentu saraksts pieej ams medicīniskajā literatūrā un internetā. Arī mēs pacientei sniedzām konkrētu saraks tu ar medikamentiem, ko viņa dzīves laikā nedrīkstētu lietot. Provocējošais faktors, kas bieži pacientēm izraisa lēkmes, ir arī premenstruālais periods. Tāpēc literatūrā ir dati, ka pacientēm nereti nazāli vai subkutāni ordinē garas darbības luteinizējošā hormona analogus, kas iespējams samazina šo premenstruālo lēkmju biežumu. Sintētiskie hēma preparāti Latvijā nav pieejami.
Diskusija
Prof. V. Pīrāgs: Kas šai pacientei bija netipiski - svars?
Dr. K. Ducena: Jā, svars bija zems. To traktējām ar diviem iespējamiem iemesliem. Pirmkārt, kad iestājās otrā grūtniecība un parādījās minētie simptomi, pacientei bijusi diezgan nopietna depresija, ēšanas traucējumi. Otrkārt, lēkmju laikā bijušas stipras vēdera sāpes ar sliktu dūšu, kad paciente nespējusi neko ieēst. Taču pēdējā laikā viņa pati bija sākusi interesēties par porfīriju - atrodoties pie mums nodaļā, uzturā lietoja cepumus, šokolādi, banānus - bija sapratusi, ka ir jāuzņem ogļhidrāti pietiekamā daudzumā.
Prof. V. Pīrāgs: Vai izdevās atrast, kurš medikaments konkrēti varētu provocēt slimību? Vai pacientei ir regulārs menst ruālais cikls?
Dr. K. Ducena: Pēc aborta menstruālais cikls vēl nebija atjaunojies. Lēkmes bija aptuveni reizi mēnesī. Paciente nevarēja apgalvot, ka tās bijušas vienā konkrētā dienā, vienā laikā, saistībā ar konkrētiem faktoriem. Vieglu krampju sajūta un nespēks pacienti nomāca diezgan bieži (pat vairākas reizes nedēļā).
Prof. V. Pīrāgs: Vai veikto abortu saistāt ar porfīrijas paasināšanos?
Dr. K. Ducena: Nē, bet pašu grūtniecību gan.
Prof. V. Pīrāgs: Uz kā īsti balstās viegli asimilējamo ogļhidrātu terapija? Dažās grāmatās pat iesaka akūtajā periodā katru stundu apēst pa ēdamkarotei cukura.
Dr. I. Lase: Lielas ogļhidrātu devas mazina hēma biosintēzi un līdz ar to mazāk tiek producēti porfirīni.
Doc. A. Štifts (Endokrinoloģijas centrs): Agrāk brūns urīns bija pats būtiskākais simpt oms, lai noteiktu diagnozi: brūnā urīna krāsa porfīrijas gadījumā parādās, urīnam nonākot saskarē ar gaismu.
Prof. A. Pētersons (Nefroloģijas centrs): Man reiz bija pacients ar sāpēm vēderā, kam pēc dzelzs substitūcijas terapijas viena no varbūtējām diferenciāldiagnozēm bija porfīrija, bet viņam nebija urīna (hroniskas nieru mazspējas dēļ), tāpēc diagnozi tā arī nenoskaidrojām. Vai ir vēl kādas iespējas, ja tieši urīnā nevar noteikt aminolevulīnskābi?
Dr. I. Lase: Pamatdiagnostika tomēr ir noteikt metabolītus urīnā. Vēl porfirīnus ir iespējams noteikt arī eritrocītos, bet medicīniskajā literatūrā ir teikts, ka pat pacientiem ar akūtu porfīriju šis rādītājs var būt normāls.
Dr. V. Voltnere (Gastroenteroloģijas centrs): Man bija kāds pacients, kurš bija pārcēlies dzīvot uz laukiem un, uzsākot saimniekot, novēroja, ka saules gaismā viņa āda kļūst sarkana, veidojas izsitumi un čūlas. Īpaši vasarā pacientam kļuva sliktāk. Ārsts viņam ieteica lietot steroīdu ziedes, tomēr tās nepalīdzēja. Pie mums pacients nonāca ar smagu ulcerozu kolītu. Kad anēmijas dēļ nozīmējām dzelzs preparātus, viņam atkal parādījās izsitumi un āda kļuva sarkana. Izteicām domu, ka tā ir porfīrija. Kad arī izmeklējumi apstiprināja šo diagnozi, mēs samazinājām dzelzs devu (pilnīgi bez tā iztikt nevarēja).
Prof. V. Pīrāgs: Problēmas rada porfīrijas akūtās formas - starp lēkmēm testu rezultāti var būt normāli, un, lai noteiktu diagnozi, jāgaida nākamā lēkme. Ja pavēro slimības izplatību dažādās populācijās, top skaidrs, ka epicentrs ir Ziemeļeiropā: mūsu populācija varētu piederēt pie tām, kur porfīrijas gadījumu ir relatīvi vairāk.
Literatūras apskats
(Dr. I. Lase)
Lai arī mums varbūt šķiet, ka porfīrija ir zināmā mērā eksotiska un reta diagnoze, tomēr vēstures pētnieku vidū šī tēma bijusi diezgan populāra. 1985. gadā Dāvids Dolfens (David Dolphen) - pazīstams ķīmiķis - kādā savā publikācijā (Porphyria, Vampires, and Werewolves: The Aetiology of European Metamorphosis Legends) izteicis hipotēzi, ka pamatā leģendām par vilkačiem un vampīriem ir porfīrijas slimnieki. Dažu porfīrijas formu gadījumā ir raksturīga gan fotosensitivitāte, gan ādas bojājumi (līdz ar to pacienti izvairās no gaismas), citu - hipertrihoze ar apmatojuma augšanu netipiskās ķermeņa vietās. Viņš piemin arī hemofāgiju - dažu porfīrijas formu terapijas pamatā ir asins transfūzijas.
Vēsturē pazīstamākais iespējamais porfīrijas slimnieks ir Anglijas karalis Džor džs III (1738-1820), kurš īpaši populārs kļuvis pēc nāves, kad dažādās publikācijās vēstures gaitā autori ir mēģinājuši izskaidrot viņa garīgo traucējumu iemeslus. Kādā 18. gadsimta publikācijā viņa garīgā kaite tiek dēvēta par akūtu māniju, 1941. gadā tiek rakstīts, ka patiesībā viņam bijusi maniakāli depresīva psihoze, bet 1966. gadā parādās pirmā publikācija, kas apgalvo, ka Džordžam III tomēr bijusi klasiska porfīrijas forma (The Insanity of King George III: A Classic Case of Porphyria).
1968. gadā tiek publicēts plašāks pētījums, kurā porfīrija tiek aprakstīta kā plaši sastopama problēma Anglijas galmā (Porphyria in the Royal Houses of Stuart, Hanover and Prussia). Slava nonāk pat līdz Holivudai - 1994. gadā tiek uzņemta filma par Džordžu III (The madness of King George). 2005. gadā, pētot karaļa matus, tajos atrod paaugstinātu arsēna līmeni un tiek izteikta hipotēze, ka arsēns, kas karalim ticis dots kā medikaments, ir bijis tieši tas faktors, kas vēl vairāk provocējis porfīrijas lēkmes...
Ir izteiktas hipotēzes, ka gan Marijai Stjuartei, gan Vincentam van Gogam, kā arī Nebukadnecaram varētu būt bijusi šī slimība.
Patoģenēze un klasifikācija
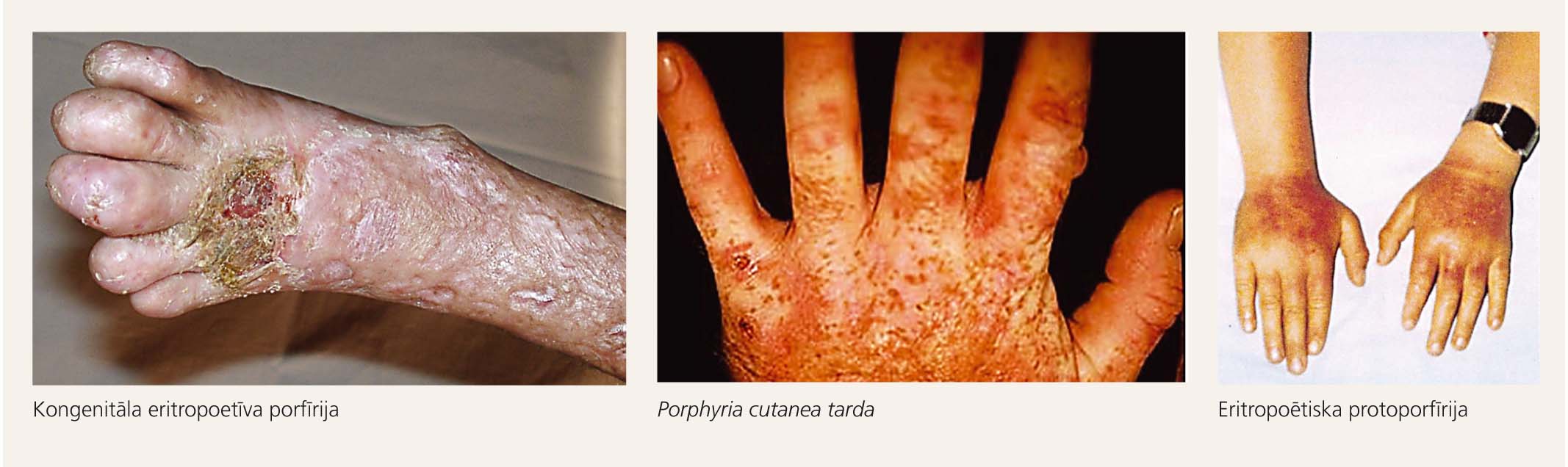
Mutācijas ir iespējamas ļoti dažādos gēnos (biežāk ALAD; CPOX; FECH; HMBS; PPOX; UROD; UROS). Ir iespējamas mutācijas arī HFE gēnā, kas ir tā dēvētais hemohromatozes gēns. Šiem pacientiem ir paaugstināts risks slimības ādas formas attīstībai. Lai arī enzīmi ir disfunkcionāli, parasti hēma biosintēze tiek nodrošināta, bet klīnisko ainu rada hēma prekursoru porfirīnu uzkrāšanās organismā, kas augstās koncentrācijās ir toksiski. Atkarībā no līmeņa, kurā ir enzīma deficīts, attīstās konkrētā profīrijas forma ar savu klīnisko ainu. Ir iespējami diezgan daudzi slimības varianti: akūta intermitējoša porfīrija; kongenitāla eritropoētiska porfīrija; porphyria cutanea tarda; ALAD porfīrija; hepatoeritropoētiska porfīrija; hereditāra koproporfīrija; raibā porfīrija (Variegate porphyria); eritropoētiska protoporfīrija.
Akūta intermitējoša porfīrija (AIP)
Šis varants bija arī mūsu pacientei.
Pārmantošanas tips ir autosomāli dominants. Prevalence no 1-5:100 000 ASV līdz 60-100:100 000 Zviedrijas ziemeļos (sievietes : vīrieši = 1,5-2:1; iespējamais skaidrojums - sievietēm menstruālā cikla laikā ir izteiktas hormonu svārstības, līdz ar to biežāk novēro akūtās lēkmes). Organismā palielinātā daudzumā uzkrājas porfobilinogēns un aminolevulīnskābe. Pirmie simptomi parasti parādās 18-40 gadu vecumā. Lielai daļai cilvēku, kuri manto šo gēnu, simptomi dzīves laikā var arī neattīstīties.
AIP gadījumā var būt līdz pat 50 dažādām gēnu mutācijām; daudziem pacientiem porfīrija visu dzīvi ir latentā formā un nekad neizpaužas. Pēc literatūras datiem, pacientiem ar akūtu intermitējošu porfīriju ir palielināts hepatocelulārās karcinomas risks.
Klīnisko ainu raksturo lēkmes, kas var būt, sākot no dažām dienām līdz pat nedēļām, reizēm pat vēl ilgāk. Simptomi ir salīdzinoši nespecifiski. Lielākoties ir gastroenteroloģiska un neiroloģiska simptomātika. Var būt slikta dūša, vemšana, aizcietējumi, sāpes vēderā (parasti kolikveida), kā arī difūzas lēk mjveida sāpes visā ķermenī, var būt muskuļu vājums, urīna retence, sirdsklauves, paaugstināts asinsspiediens, apjukums, halucinācijas, krampji, depresija, kortikāls aklums, pat koma, retākos gadījumos drudzis. Šo simptomu veidošanās iemesls nav pilnīgi noteikts. Ir tipiskā urīna krāsa - ja urīns ilgāk pastāv saules gaismā, tas kļūst tumšs (no sarkanīga līdz pat melnam).
Lēkmes izraisoši faktori var būt jebkura veida badošanās, zema ogļhidrātu satura diētas, smēķēšana, stress, alkohols, akūta infekcija, kā arī premenstruālais periods. Medikamenti, kas visbiežāk var izraisīt lēkmes, ir pre tepilepsijas medikamenti, barbiturāti, orālā kontracepcija, kalcija kanālu blokatori, karbamazepīns, klonazepāms, diklofenaks, metoklopramīds, progesterons, sulfonamīdi, trankvilizatori utt. Patiesībā nedrošo medikamentu saraksts ir ļoti garš. Ja uzņemšanas nodaļā nonāk pacients ar sāpēm vēderā, ir gandrīz droši, ka viņam nozīmēs kādus no minētajiem medikamentiem, taču tie stāvokli var vēl vairāk pasliktināt. Visās rekomendācijās pacientiem, kuriem ir zināms, ka ir šī porfīrijas forma, rekomendē nēsāt līdzi rokassprādzi vai zīmīti ar informāciju par porfīrijas diagnozi. Drošie medikamenti šiem pacientiem ir, piemēram, acetaminofēns, aspirīns, atropīns, cimetidīns, ranitidīns, glikokortikoīdi, insulīns, narkotiskie analgētiskie līdzekļi, penicilīns u. c.
Diagnostika pamatā ir laboratoriska. Svarīgākie skrīninga testi ir porfirīns urīnā, plazmas un urīna porfirīni. Attēldiagnostikas metodēm nav īpašas nozīmes. Pamatdiagnostiku veido paaugstināta delta aminolevulīnskābe un porfobilinogēns urīnā. Katrā ģimenē ar AIP mutācijas parasti ir atšķirīgas, līdz ar to ģenētiskā diagnostika nav viegla.
Ārstēšanas mērķis - samazināt hēma sintēzi. Vieglas lēkmes ir iespējams kupēt ar lielām glikozes devām - glikozi intravenozi vai ogļhidrātiem ļoti bagātu diētu. Smagāku lēkmju gadījumos rekomendē hematīna preparātu (Normosang), kā arī simptomātisku terapiju (nelietojot medikamentus, kas var provocēt lēkmi).
Citas formas
- Kongenitāla eritropoetīva porfīrija ir autosomāli recesīva, ļoti reta forma. Pasaulē ir apmēram 200 ziņojumu par šādiem pacientiem. Raksturīgs paaugstināts porfirīna daudzums kaulu smadzenēs, eritrocītu plazmā, fēcēs, kaulos, zobos, ļoti izteikta fotosensitivitāte - gaismas ietekmē uz ādas veidojas vezikulas, bullas. Ir ļoti viegla ādas ievainojamība, jau mikrotraumu gadījumā veidojas erozijas. Bieži ir hipertrihoze uz sejas un ekstremitātēm. Var būt zobi sarkanīgā krāsā, sarkans urīns, konjunktivīts, lagoftalms, dažādas kontraktūras un skeleta deformācijas. Šīs formas ārstēšanas pamatā ir asins transfūzijas, kaulu smadzeņu transplantācija.
- Porphyria cutanea tarda - biežākā porfīriju forma (1/25 000-50 000). Bieži ir asimptomātiska. Provocējošie faktori - paaugstināts dzelzs daudzums organismā, alkohols, hepatīta C vīrusa, HIV infekcija, smēķēšana. Salīdzinoši bieži šī patoloģija asociējas ar hemohromatozi. Raksturīga fotosensitivitāte - saulei atklāto ķermeņa daļu viegla ievainojamība, erozijas, bullas, hipertrihoze, hiperpigmentācija, sklerodermai līdzīgas ādas izmaiņas. Terapija - regulāras flebotomijas un plakvenils 200-400 mg divas trīs reizes nedēļā
- ALAD porfīrija - autosomāli recesīva, ļoti reta forma. Simptomi līdzīgi kā akūtas intermitējošas porfīrijas gadījumos.
- Hepatoeritropoētiskā porfīrija tiek pārmantota autosomāli recesīvi. Simptomi līdzīgi kā kongenitālas eritropoetīvas porfīrijas gadījumā.
- Hereditāra koproporfīrija tiek pārmantota autosomāli dominanti. Simptomi ir kombinēti - ar akūtām lēkmēm vai fotosensitivitātes attīstību dažiem pacientiem.
- Raibā porfīrija ir interesanta porfīrijas forma, ko pārmanto autosomāli dominanti. Ar to slimo tikai Dienvidāfrikas iedzīvotāji, ko izskaidro ar faktu, ka 1680. gadā ieceļojuši imigranti no Holandes, kam šī mutācija ir plaši sastopama. Raksturīgas akūtas lēkmes un ādas fotosensitivitāte.
- Eritropoētiska protoporfīrija. Raksturīgs paaugstināts protoporfirīna IX līmenis, urīna porfirīni ir normas robežās. Pārmantojas autosomāli dominanti. Izplatība 1/75 000-200 000. Klīniskā aina - ādas pietūkums, dedzināšana, sāpes, nieze, apsārtums pēc saules gaismas iedarbības (pat caur loga stiklu). Simptomi parasti izzūd 12-24 stundu laikā pēc saules gaismas iedarbības un neatstāj nekādas hroniskas ādas izmaiņas. Simptomu smagums var mainīties dzīves laikā. Šiem pacientiem biežāk novēro žult sakmeņus, var attīstīties arī aknu mazspēja. Diagnostika - FEP (free erythrocyte protoporphyrin) tests. Terapijā izmanto beta karotīna preparātus, kā arī profilaktiskas rekomendācijas, kā, piemēram, ja nepieciešama kāda ķirurģiska operācija, ir ļoti būtiski maksimāli norobežot operācijas lauku un operatīvo terapiju veikt maksimāli ātri (ķirurģiskās spuldzes!), jo ir liels iekšējo orgānu fotosensitivitātes attīstības risks.