Osteoartrīts ir visā pasaulē visbiežākā artrīta forma un viens no galvenajiem iemesliem sāpēm un invaliditātei. Simptomātisku osteoartrītu novēro 2–3% populācijas. Visbiežāk slimība kļūst simptomātiska 40–50 gadu vecumā, un gandrīz visiem cilvēkiem pēc 80 gadu vecuma var novērot osteoartrīta radioloģiskās izmaiņas, lai gan šīs izmaiņas var būt arī asimptomātiskas. Slimības plašā izplatība sabiedrībai rada ievērojamas izmaksas – gan tiešas (vizītes pie ārsta, medikamentu iegāde, ķirurģiska ārstēšana), gan netiešas (darbaspēju zudums u.c.).
Attīstības mehānisms
Līdz 40 gadu vecumam traumu izraisītu osteoartrītu biežāk novēro vīriešiem; 40-70 gadu vecumā osteoartrītu biežāk novēro sievietēm, pēc 70 gadu vecuma osteoartrītu vienlīdz bieži novēro gan sievietēm, gan vīriešiem.
Osteoartrīts ir mehānisku un bioloģisku faktoru mijiedarbības rezultāts, kas destabilizē līdzsvaru starp skrimšļa un subhondrālo kaulu veidošanās un noārdīšanās procesiem. Osteoartrīts ir metaboliski aktīvs, dinamisks process, kas ietver visus locītavu audus (skrimsli, kaulu, sinoviju, locītavas kapsulu, saites un muskuļus). Histoloģiskās atšķirības starp normālu skrimsli un osteoartrītisku skrimsli parādītas 1. attēlā.
![Normāla skrimšļa un osteoartrītiska skrimšļa histoloģija [1]](https://cdn.doctus.lv/media/2011/05/2/original/12b5aa6c4af6.jpg)
![Normāla skrimšļa un osteoartrītiska skrimšļa histoloģija [1]](https://cdn.doctus.lv/media/2011/05/2/original/12b5aa6c4af6.jpg)
1. attēls
Normāla skrimšļa un osteoartrītiska skrimšļa histoloģija [1]
Agrīnās izmaiņas raksturo:
- artikulārā skrimšļa pietūkums, kolagēna karkasa zudums;
- hondrocītu pastiprināta proteoglikānu un deģeneratīvo fermentu produkcija;
- pastiprināta šķidruma uzkrāšanās skrimslī.
Vēlīnai fāzei raksturīgās izmaiņas:
- deģeneratīvie fermenti noārda proteoglikānus ātrāk, nekā tos spēj producēt hondrocīti, kas izraisa proteoglikānu izzušanu skrimslī;
- locītavu skrimslis kļūst plānāks un mīkstāks;
- mehāniska stresa rezultātā skrimslī veidojas daudz sīku plaisu, kas rada locītavu virsmas nelīdzenumu;
- turpinoties nevienmērīgam stresa sadalījumam uz locītavas virsmas, rodas progresējošas skrimšļa plaisas un erozijas;
- savairojas subhondrālie kauli, kas veicina sinoviālā šķidruma iespiešanos kaulā locītavas slodzes rezultātā, radioloģiski tas izpaužas kā cistu veidošanās kaulā;
- subhondrāla remodelēšanās un hipertrofija izraisa subhondrālu sklerozi un osteofītu veidošanos.
Galvenās patoloģiskās izmaiņas saistītas ar lokālu artikalārā skrimšļa zudumu un kaula remodelāciju ar jaunu kaulaudu veidošanos gar locītavas malām (os teofīti) (skat. 2. attēlu). Šāda kombinācija, kad notiek audu zudums un jaunu audu radīšana, liek raudzīties uz osteoartītu kā uz sinoviālas locītavas atjaunošanas procesu. Šo procesu var izraisīt dažādas locītavu traumas vai bojājumi. Kopumā osteoartrīts ir lēns, bet efektīvs atjaunošanās process, kas parasti kompensē sākotnējo bojājumu, kā rezultātā rodas strukturāli izmainīta locītava, bet bez bojājuma simptomiem. Dažiem cilvēkiem vai nu traumas plašuma, vai traucēta atjaunošanās procesa dēļ osteoartrīta process nevar kompensēt radušos bojājumu, tāpēc rodas pastāvīgs audu bojājums un simptomātisks osteoartrīts ar locītavu nepietiekamību. Tas izskaidro atšķirīgās klīniskās izpausmes un iznākumu gan dažādiem indivīdiem, gan locītavu lokalizāciju.
![Normāls un osteoartrītisks skrimslis [2]](https://cdn.doctus.lv/media/2011/05/2/original/4739ba7acb27.jpg)
![Normāls un osteoartrītisks skrimslis [2]](https://cdn.doctus.lv/media/2011/05/2/original/4739ba7acb27.jpg)
2. attēls
Normāls un osteoartrītisks skrimslis [2]
Osteoartrīts var attīstīties jebkurā sinoviālā locītavā, bet visbiežāk tiek skartas tās locītavas, ko ikdienā noslogojam visvairāk, - gūžas, ceļgala, plaukstu distālās interfalangeālās locītavas, 1. metatarsofalangeālā locītava.
Klasifikācija
Osteoartrītu var klasificēt:
- primārs, kad nav iespējams noteikt osteoartrīta izraisītāju- lokalizēts, erozīvs, ģeneralizēts;
- sekundārs, kad osteoartrīts rodas dažādu slimību gadījumā:
- lokalizēts (pēc lūzuma, infekcijas),
- difūzs (reimatoīdais artrīts),
- kalcija pirofosfātu izgulsnējumu dēļ,
- metabols (hemohromatoze),
- neiropētisks (tabes dorsalis; cukura diabēts),
- kaulu displāzija.
Riska faktori
Osteoartrīts pēc izcelsmes ir daudzfaktoru slimība, ko izraisa metaboli, endokrīni, biomehāniski un iekaisuma faktori. Tos var ietekmēt vecums, dzimums un ģenētiskais fons.
Primāra osteoartrīta riska faktoru iedalījums:
- modificējami (aptaukošanās, traumas un muskulatūras vājums, smēķēšana, kaulu masa, iekaisīgo artrītu aktivitāte, zems kalcija un Dvitamīna daudzums uzturāu.c.);
- nemodificējami (dzimums, vecums, rase, iedzimtība, attīstības traucējumi).
Diagnostika
Lai ikdienas praksē atvieglotu primāra osteoartrīta diferencēšanu no citām locītavu saslimšanām (iekaisīgām artropātijām), Amerikas Reimatoloģijas kolēģija izveidojusi osteoartrīta klasifikācijas kritērijus.
Gūžas locītavas osteoartrīta diagnostiskie kritēriji
Par gūžas locītavas osteoartrītu (skat. 3. attēlu) jādomā tad, ja pacientam ir sūdzības par sāpēm gūžas locītavā un ir vismaz divi no trim kritērijiem:
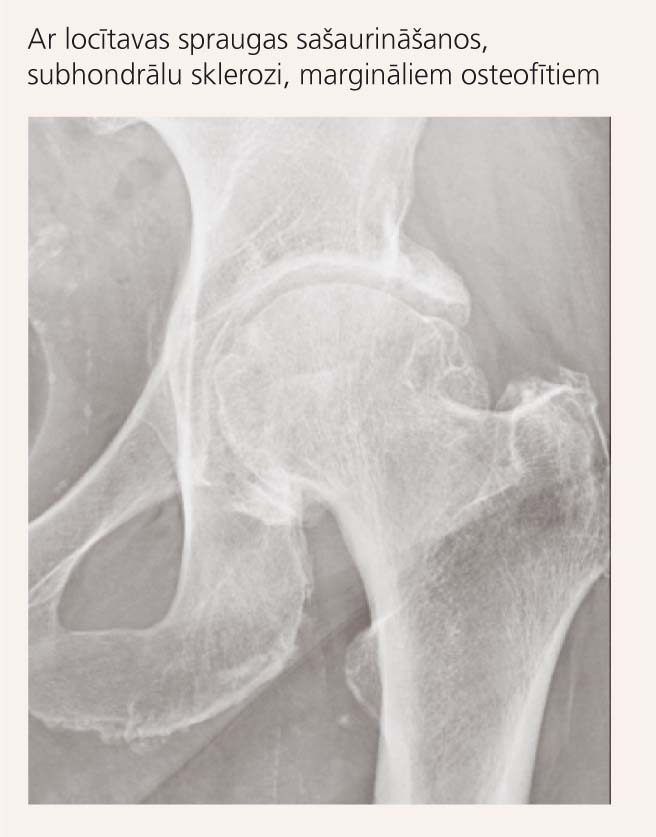

3. attēls
Gūžas locītavas osteoartrīts
- EGĀ
- radioloģiski gūžas kaula galviņas osteofīti;
- locītavu spraugas sašaurināšanās.
Ceļgala locītavas osteoartrīta diagnostiskie kritēriji
Lai diagnosticētu ceļa locītavas osteoartrītu (skat. 4. attēlu), jābūt:
- sāpēm ceļa locītavā;
- osteofītiem ceļa locītavas rentgenogrammā;
- vismaz vienai no šīm pazīmēm:
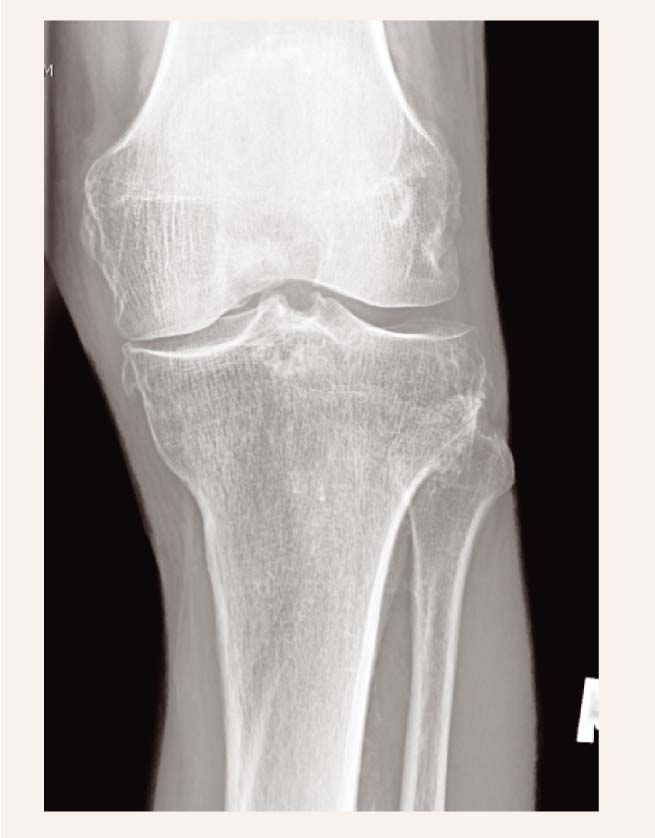

4. attēls
Ceļgala locītavas osteoartrīts
- vecums virs 50gadiem,
- rīta stīvums ≥30minūtēm,
- krepitācija kustību laikā.
Plaukstas locītavu osteoartrīta klasifikācijas kritēriji
Par plaukstas locītavu osteoartrītu (skat. 5. attēlu) būtu jādomā, ja pacientam ir sūdzības par sāpēm vai stīvumu plaukstās gandrīz katru dienu pēdējā mēneša laikā un vismaz 3 no kritērijiem:
- cieti sabiezējumi ≥2 distālajām starpfalangu locītavām;
- cieti sabiezējumi ≥2 no 10locītavām (2.un 3.proksimālā starpfalangu locītava; 2.un 3.distālā starpfalangu locītava un 1.metakarpofalangeālā locītava);
- pietūkums
- deformācija 2.un/vai 3.proksimālajā starpfalangu locītavā; 2.un 3.distālajā starpfalangu locītavā un 1.metakarpofalangeālajā locītavā.
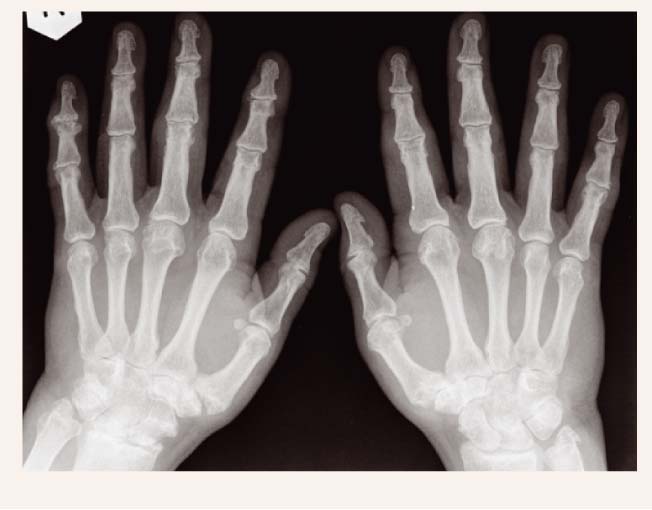

5. attēls
Plaukstas locītavu osteoartrīts
Izmeklējumi
- Osteoartrīts parasti nav saistīts ar palielinātiem iekaisuma rādītājiem. Reizēm var novērot nedaudz palielinātu EGĀ.
- Lai izslēgtu iekaisuma artropātijas, iespējams, jānosaka RF un anti-CCP.
- Locītavu šķidruma izmeklēšana polarizējošas gaismas mikroskopā, lai noteiktu kristālu artropātijas (podagra, pseidopodagra).
- Radioloģiskie izmeklējumi- Rtg, US, MRI.
Klīnika
Osteoartrīts var lokalizēties vairāk nekā vienā locītavā, tāpēc svarīgi noteikt osteoartrīta izplatību. Agrīni un vieglas slimības gadījumā sāpes (arī kustību laikā) var būt epizodiskas. Vēlīni un smagas slimības gadījumā sāpes var būt refraktāras un traucēt miegu naktī. Rīta stīvumu parasti nenovēro vai tas nav ilgstošs. Stīvums parasti lokalizēts bojātajā locītavā, nevis ģeneralizēts. Parasti ir locītavu funkciju traucējumi, īpaši, ja bojātas lielās locītavas. Ceļa locītavas osteoartrīta gadījumā svarīgi noskaidrot ceļa locītavas traumas anamnēzē, menisku bojājumus vai operācijas, noslodzi darbā (smagumu celšana, pietupšanās). Jānoskaidro, vai asinsradiniekiem bijis osteoartrīts vai ceļa locītavu, gūžu endoprotezēšana, plaukstu sīko locītavu deformācijas. Nozīme ir pacienta hormonu stāvoklim - tāpēc menopauzes vecuma sievietēm svarīgi noskaidrot, vai paciente lieto hormonu aizstājterapiju (HAT aizkavē osteoartrīta attīstību).
Gūžas locītavas osteoartrīts ir ne tikai otra biežākā osteoartrīta lokalizācija, bet arī nopietnākā slimības lokalizācija. Atbilstīgi sāpēm un funkcionālajam stāvoklim klibošana var neparādīties ilgāku laiku, taču rodas pēc ilgstošas staigāšanas. Stabila klibošana saistīta ar sāpēm gūžas locītavā un kājas saīsināšanos acetabulum un gūžas kaula galviņas deformācijas dēļ. Vēlāk sāpīgas muskuļu kontraktūras ar fleksiju un ārējo rotāciju izraisa sāpju pastiprināšanos, kas parādās arī miera stāvoklī. Klīniski gūžas locītavas osteoartrīts izpaužas ar sāpēm cirkšņa rajonā un priekšējā un laterālā augšstilba rajonā, rīta stīvumu. Izmeklējot parasti konstatē kustību ierobežojumu un sāpes skartajā locītavā.
Ceļgala locītavas osteoartrīts ir biežākā osteoartrīta lokalizācija. Klīniski pacientiem ar ceļa locītavas osteoartrītu ir sāpes celī un ap celi, kas parasti pasliktinās, nesot smagumus, un uzlabojas pēc atpūtas; raksturīgs rīta stīvums.
Fizikālā izmeklēšanā atklāj sāpīgumu palpācijas laikā, kaulu palielināšanos, krepitāciju kustību laikā un locītavas kustīguma ierobežojumus. Pretēji reimatoīdajam artrītam un citām iekaisīgām artropātijām parasti iekaisums, ja tādu novēro, ir viegls.
Ārstēšana
Osteoartrīta ārstēšanas mērķi:
- sāpju atvieglošana;
- locītavu funkciju uzlabošana;
- strukturālo bojājumu progresijas mazināšana.
Šo mērķu sasniegšanai jāizmanto gan farmakoloģiski, gan ne-farmakoloģiski pasākumi, nepieciešama daudzdisciplināra pieeja ar dažādu speciālistu (ģimenes ārsts, reimatologs, rehabilitologs, fizikālās terapijas ārsts, traumatologs-ortopēds) iesaisti slimnieka ārstēšanā.
Ne-farmakoloģiskā ārstēšana
Ne-farmakoloģiska ārstēšana nozīmē:
- pacienta izglītošana;
- aerobie un muskuļu spēka vingrinājumi;
- svara samazināšana adipoziem pacientiem;
- ortopēdiskie ieliktņi un ortozes;
- palīgierīces locītavu atslogošanai- spieķi un staiguļi;
- lokālas siltuma vai vēsuma aplikācijas;
- transkutāna elektriska nervu stimulācija- var līdzēt refraktāru sāpju gadījumā.
Farmakoloģiskā ārstēšana
- Paracetamols ir pirmais izvēles medikaments locītavu osteoartrīta radītu sāpju kupēšanā. Tas ir salīdzinoši drošs medikaments. Dienas deva var būt līdz 4g (1g 4reizes dienā). Paracetamols un/vai lokāli lietotie NSPL ir pirmā izvēle osteoartrīta ārstēšanā pirms opiātu vai orālo NSPL lietošanas.
- Kapsiacīna ziede- samazina noniceptīvo Cšķiedru jutību. Var būt efektīva sāpju mazināšanā, īpaši plaukstu osteoartrīta gadījumā, bet bieži novēro arī ādas reakciju.
- Nesteroīdie pretiekaisuma līdzekļi (NSPL)- medikamenti būtu jālieto mazākajā efektīvajā devā, ja iespējams, jāizvairās no ilgtermiņa lietošanas, īpaši tad, ja ir augsts kardiovaskulāro vai gremošanas trakta blakņu risks. Konvencionālie NSPL būtu jālieto kopā ar gastroprotektoriem, īpaši tad, ja anamnēzē bijusi kuņģa čūla vai pacients terapijā saņem arī aspirīnu.
- Intraartikulāras steroīdu injekcijas- var sniegt īstermiņa (2-3nedēļas) sāpju atvieglojumu ceļa locītavas un 3-4mēnešus ilgi gūžas locītavas osteoartrīta gadījumā. Indicētas, ja konstatēts izsvīdums locītavā. Ja ir aizdomas par infekciju, pirms medikamenta ievades locītavas šķidrums jāizmeklē (šūnu sastāvs, bakterioloģiskā analīze). Medikamentu ievade gūžas locītavā jāveic ul tra so no skopiskā kontrolē. Šāda ārstēšana var provocēt steroīdu artropātijas attīstību.
- Intraartikulāras hialuronāta injekcijas- var būt noderīgas pacientiem ar ceļa vai gūžas osteoartrītu. Raksturo aizkavēts pozitīvā efekta sākums, bet, salīdzinot ar steroīdiem, garāks iedarbības ilgums.
- Opioīdi- lietošana apsverama pacientiem ar gūžas vai ceļa osteoartrītu un refraktārām sāpēm, ja pārējās ārstēšanas metodes izrādījušās neefektīvas vai ir kontrindicētas. Rekomendē pacientiem ar stiprām osteoartrīta izraisītām sāpēm īslaicīgi pirms ķirurģiskas ārstēšanas.
- Glikozamīna sulfāts - vērā ņemams efekts sāpju un locītavu kustību ierobežojumumazināšanā, pacientiem ar ceļa locītavu osteoartrītu. Vienīgajā pētījumā pacientiem ar gūžas locītavas osteoartrītu netika pierādīta efektivitāte. Medikamenta panesamība ir laba.
Slimību modificējošie osteoartrīta medikamenti (SMOM)
Šobrīd vēl nav vispārēji atzītu slimību modificējošo osteoartrīta medikamentu. Pašlaik tā ir aktīva pētījumu joma, lai pierādītu jauno medikamentu efektivitāti osteoartrīta ārstēšanai. Šajā sadaļā raksturoti iespējamie SMOM.
- Diacerein- pretiekaisuma medikaments, kas atšķirībā no NSPL (bloķē ciklooksiģenāzes ceļu) bloķē interleikīnu-1 (IL-1). Veikti 7pētījumi >2000gūžas un ceļu osteoartrīta pacientiem. Iegūtie dati norāda par nelielu efektu uz sāpju un slimības progresijas mazināšanu. Biežākā blakusparādība- caureja. Nepieciešami tālāki pētījumi.
- Doxycyclinum- tetraciklīnu grupas antibiotiķis. Veikts 1pētījums 431pacientei ar ceļa locītavas osteoartrītu. Pētījuma ilgums 30mēneši. Pētījuma dati rāda lēnāku radioloģiski apstiprinātu locītavu spraugu sašaurināšanos nekā placebo grupā. Netika novērota doxycyclinum pozitīvā ietekme uz sāpju mazināšanu.
- Licofelone- ciklooksigenāzes/lipooksigenāzes inhibitors. Klīniskajos pētījumos licofelone tika salīdzināts ar konvencionālajiem NSPL un COX-2 inhibitoriem. Pētījumos tika pierādīta līdzīga licofelone un NSPL efektivitāte, bet drošības ziņā labākus rezultātus uzrādīja licofelone (mazāk gremošanas trakta blakņu).
- Strontium ranelate- palielina skrimšļa matricas veidošanos, neietekmējot skrimšļa rezorbciju. Retrospektīvs pētījums 1105pacientēm ar osteoporozi- novēroja radioloģisku (tika novērtēta osteofītu esamība, starpskriemeļu disku platums, skleroze) mugurkaulāja osteoartrīta progresijas samazināšanos un muguras sāpju mazināšanos.
- Bisfosfonāti.
- Hydroxychloroquine.
- Matrices metaloproteināzes inhibitori.
Ja nefarmakoloģiskās un farmakoloģiskās metodes nesniedz sāpju atvieglojumu un ir ievērojams kustību ierobežojums, pacientam jākonsultējas ar traumatologu-ortopēdu, lai lemtu par endoprotezēšanu.