Ādas sausums jeb kseroze ir viena no galvenajām atopiskā dermatīta pazīmēm. [8; 9; 10] Tā rodas nepareizi funkcionējošas epidermas barjeras dēļ. [9] Intracelulāro lipīdu trūkums stratum corneum un disproporcija starp komponentiem (holesterīns, taukskābes, keramīdi) palielina transepidermālo ūdens zudumu, tāpēc epidermā veidojas mikroplaisas. [8]
Šobrīd pētījumos ar cilvēkiem un pelēm zinātniski pierādīts, ka ir iedzimtas ādas barjerfunkcijas anomālijas, kuras atvieglo alergēna iekļuvi ādā, palielina noslieci uz kairinājumu un ādas iekaisumu, kas saistāms ar filagrīna deficītu atopiskā dermatīta skartajā ādā. [8; 10; 24]
Atopiskā dermatīta ārstēšana
Uzskata, ka atopiskā dermatīta terapijas stūrakmens ir ādas barjerfunkcijas uzlabošana, nodrošinot izvairīšanos no ierosinātājfaktoriem, optimāla ādas kopšana, farmakoterapija akūtu uzliesmojumu gadījumā un remisijas periodu pagarināšanai. Pacienti jāizglīto par sausas ādas kopšanu, kas iespējams ar publikācijām plašsaziņas līdzekļos, kā arī individuālās konsultācijās pie dermatologa. [4; 10; 15]
ASV un Eiropā izstrādātajās atopiskā dermatīta terapijas vadlīnijās kortikosteroīdi minēti kā pirmās izvēles lokālā terapija gan pieaugušajiem, gan bērniem. Kortikosteroīdus medicīnā izmanto jau vairāk nekā 50 gadu, tomēr jāuzmanās no blaknēm, kas parasti rodas, ja kādu no šīs grupas medikamentiem lieto ilgstoši. Kā alternatīvu ilgstošai atopiskā dermatīta lokālai terapijai izmanto kalcineirīna inhibitorus pimekrolimu un takrolimu. [8; 9]
Atopiskā dermatīta terapija jāsāk ar emolientu (krēmi, ziedes, losjoni) lietošanu kā bāzes terapiju. [26; 21; 23] Tā ir jauna pieeja slimības ārstēšanā, ko iesaka vadlīnijās gan bērniem, gan pieaugušajiem Eiropā un ASV. [8; 9; 10; 16]
Pamata terapija ar emolientiem
Emolienti (mitrinātāji) ir pamata līdzekļi vieglas pakāpes atopiskā dermatīta gadījumā [1; 5; 9; 15] un svarīga terapijas daļa vidēji smagas un smagas slimības pārvaldīšanā. [9] Emolienti ir tauki vai eļļas divu fāžu sistēmā, kur viens šķidrums ir dispersēts otrā. Tie mīkstina ādu, formējot okluzīvu slāni uz stratum corneum, novēršot ādas sausumu. [15] Emolientu sastāvā var būt lanolīns, minerāleļļas, vazelīns vai citas vielas, kas uzlabo ādas funkciju. [27] Tradicionāli emolienti tiek fasēti dažādos veidos: krēmi, ziedes, eļļas, geli un losjoni. [9]
Emolienti aizstāj dabisko lipīdu slāni uz ādas, palēnina ūdens iztvaikošanu no ādas, mīkstina, atjauno ādas barjerfunkciju [1; 15; 13], mazina ādas niezi [1; 2], palielina citu lokāli lietojamo medikamentu efektivitāti. [1]
Regulāra mitrinātāja lietošana var samazināt uzliesmojumu biežumu [2; 9; 15], tāpat arī nepieciešamību pēc lokāli lietojamiem kortikosteroīdiem vai kalcineirīna inhibitoriem. [15]
Pareiza emolientu lietošana
Lai uzlabotu ādas hidratāciju pacientiem ar atopisko dermatītu, emolientus iesaka uzklāt pēc vannas vai dušas. [8; 9; 15; 18] Emolientus rekomendē lietot uz visa ķermeņa: līdz 250—500 g nedēļā pieaugušajiem un vairāk nekā citus medikamentus. [8; 16; 17; 18] Tos lieto arī tad, kad atopiskā dermatīta skartā āda ir tīra [4; 16], tas var mazināt izmaksas tālākai atopiskā dermatīta ārstēšanai. [11]
Piesardzība emolientu lietošanā
Problēmas, kas var rasties, lietojot barjerkrēmus, ir alerģija pret kādu no sastāvdaļām [12], piemēram, propilēna glikols var kairināt ādu bērniem, kas jaunāki par 2 gadiem, tāpēc emolientus ar šādu sastāvu neiesaka lietot šajā pacientu grupā. [8; 10] Ir dati, ka urīnviela, kas ir emolientu sastāvā, var kairināt ādu, tāpēc pirms attiecīgā krēma uzklāšanas visam ķermenim tas būtu jāpārbauda uz maza ādas laukuma. [23] Ir pierādījumi, ka emolienti, kas satur riekstus vai auzas, palielina ādas sensibilizāciju un alerģiju, tāpēc tikai tie emolienti, kas nesatur šādus iespējamos alergēnus, ir piemērojami atopiskā dermatīta terapijā, atkal īpaši uzsverot pacientu grupu, kas jaunāki par 2 gadiem. [8] Tāpat iesaka uzmanīties no emolientu piesārņošanas ar baktērijām, tāpēc ieteicams izvēlēties flakonu ar sūkņa dozatoru vai emolientu no trauka ņemt ar tīru lāpstiņu bez pirkstu palīdzības. [1]
Lokālās terapijas iespējas viegla līdz vidēji smaga atopiskā dermatīta gadījumā
Lokāls pretiekaisuma medikaments atopiskā dermatīta gadījumā jāizraksta tikai bojātas ādas gadījumā un tā lietošana jāpārtrauc vai jāsamazina, kad redzamie bojājumi zuduši. [7; 8; 16] Taču pretēji iepriekšminētajai tradicionālajai terapijas metodei tiek piedāvāta arī proaktīva ār-stēšanas koncepcija: pretiekaisuma lokālās terapijas līdzekļus mazās devās ilgtermiņā izmanto uz iepriekš atopiskā dermatīta skartās ādas kombinācijā ar emolientiem uz visa ķermeņa. [8]
Lokālai pretiekaisuma terapijai jāvadās pēc pirksta gala vienības likuma. [8; 9; 18] Tas ir ziedes daudzums, kas izspiests no tūbiņas 5 mm diametrā, garumā no rādītājpirksta distālās ādas krokas līdz pirksta galiņam. Tas ir pietiekams daudzums, ko uzklāt divām pieaugušā plaukstām, kas ir aptuveni 2% no pieauguša cilvēka ķermeņa virsmas laukuma. [8] Divas pirksta gala vienības ir aptuveni 1 g, kas nepieciešams 3—6 mēnešu vecam zīdainim, lai noklātu seju un kaklu.Rekomendējamais pirkstgala vienības daudzums dažādās vecumgrupās apkopots tabulā. [18]
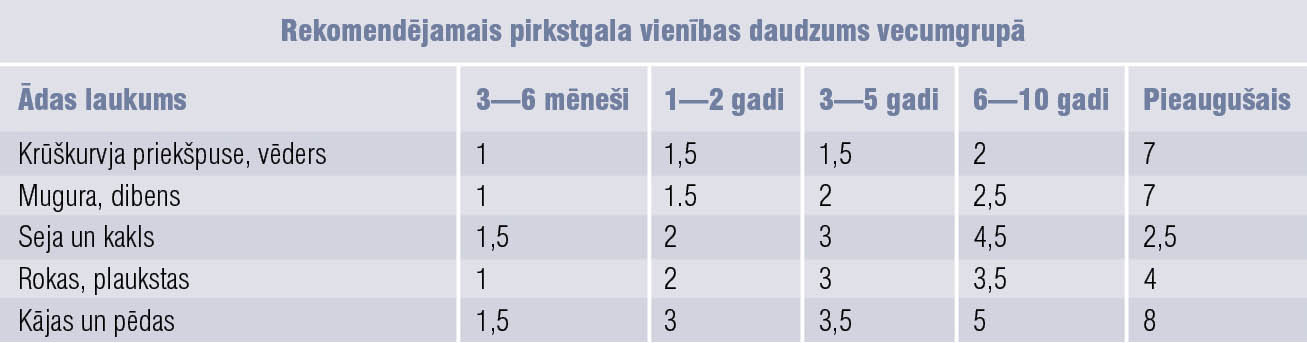

Tabula
Pirkstgala vienības noteikšana lokāli lietojamiem kortikosteroīdiem pa vecumgrupām
Kortikosteroīdi
Gan bērniem, gan pieaugušajiem lokāli lietojamie pirmās līnijas izvēles preparāti atopiskā dermatīta ārstēšanā ir kortikosteroīdi, bet kalcineirīna inhibitori ir otrās līnijas izvēles preparāti. [1; 8; 9; 15; 22; 23]
ASV klasifikācijā kortikosteroīdi tiek grupēti septiņās klasēs no ļoti zemas potences (VII) līdz ļoti augstai (I). [9] Pēc Eiropas klasifikācijas tos iedala piecās grupās pēc vazokonstrikcijas efekta. [9]
Lokāli lietojamos glikokortikoīdus iesaka lietot pēc to potences, medikamentu pielāgojot samērīgi slimības smaguma pakāpei. Vieglas slimības izpausmju gadījumā jālieto zemas potences kortikosteroīdi; ja atopiskais dermatīts vidēji smags — jālieto vidēja stipruma kortiko-steroīdi. [16; 23] Ja terapeitiskais efekts nav pietiekams, deva jāpalielina. [23]
Kortikosteroīdu lietošanas biežums
Dažādos literatūras avotos minēts atšķirīgs uzklāšanas biežums: vienreiz dienā, divreiz dienā īsos intervālos [9; 16; 18; 23], taču vieglu slimības izpausmju gadījumā to var lietot līdz trim reizēm nedēļā, nepārsniedzot 15 g zīdaiņiem, 30 g bērniem un 60—90 g pusaudžiem un pieaugušajiem mēnesī, nodrošinot SCORAD (Scoring Atopic Dermatitis) vērtības zem 15—20. [8]
Kortikosteroīda izvēle pēc tā darbības stipruma atkarīga arī no tā, kuras vietas skāris atopiskais dermatīts. Plānākai ādai, piemēram, uz sejas un locītavām, lietojami tikai viegla vai vidēja stipruma kortikosteroīdi. [1] Piemēram, hidrokortizonam uzsūkšanās dažādās ķermeņa vietās atšķiras. Plauksta salīdzinājumā ar apakšdelmu uzsūc 0,83 reizes labāk, bet skalpa daļā medikaments uzsūcas 3,5 reizes vairāk, 9 reizes labāk vulvas rajonā, 42 reizes labāk caur sēklinieka ādu. [20]
Bērnam ir lielāks ādas virsmas laukums, salīdzinot ar pieaugušajiem, un uzklātā ziede absorbēsies vairāk. [9] Tāpēc medikamentu uzsūkšanās spējas dēļ seju, ieloces, sēkliniekus, skalpa rajonu bērniem uzskata par problēmrajoniem. [9; 23]
Lokālas terapijas blakusparādības
Lokāli lietojamie kortikosteroīdi rada tādas blaknes kā ādas atrofija [9; 18; 20], periorāls dermatīts, purpura [9], steroīdu izraisīta akne, hipopigmentācija, hipertrihoze, alerģisks kontaktdermatīts. [20]
Kalcineirīna inhibitori
Kā otrās līnijas terapija tiek indicēti lokālie kalcineirīna inhibitori. [8; 9] To pretniezes efekts gan bērniem, gan pieaugušajiem ir ievērojams. [8]
Ir divi kalceineirīna inhibitori — tacrolimus ziede un pimecrolimus krēms. To darbības mehānisma pamatā ir kalcineirīnatkarīgo T šūnu aktivācijas inhibēšana, iekaisuma citokīnu un mediatoru produkcijas bloķēšana. [9] Šie lokāli lietojamie imūnmodulējoši līdzekļi [1] indicēti īslaicīgai un intermitējošai ilglaicīgai viegla līdz vidēji smaga atopiskā dermatīta terapijai. [20] Tie ir efektīvi gan akūtas, gan hroniskas slimības gadījumā. [9] Pimekrolimu ieteicams uzklāt divreiz dienā, līdz āda kļūst tīra. [7; 11]
Vadlīnijās tie atļauti lietošanai no 2 gadu vecuma. [6; 20] Austrālijā kopš 2003. gada pimekrolims atļauts lietošanai no 3 mēnešu vecuma. [28]
Lietošana bērniem, kas jaunāki par 2 gadiem
Lai gan vadlīnijās kalcineirīna inhibitoru lietošana norādīta bērniem no 2 gadu vecuma, ir 5 gadus ilga Eiropā veikta pētījuma rezultāti par drošumu un efektivitāti, lietojot pimekrolimu bērniem 3—12 mēnešu vecumā.
Pētījumā ar iedalījumu pēc nejaušības principa vērtēja 2418 zīdaiņus ar viegla līdz vidēji smaga atopiskā dermatīta skartu ādu (IGA rezultāts2—3) vismaz 5% no virsmas laukuma. 1205 bērnus ārstēja ar pimekrolimu (uzliesmojumu gadījumā īstermiņā lietojot lokālus kortikosteroīdus), 1213 bērnus — tikai ar lokālajiem kortikosteroīdiem. Pētījuma mērķis bija salīdzināt pimekrolima un kortikosteroīdu drošumu un dokumentēt pimekrolima lietošanas efektivitāti ilgtermiņā. Abās pētījuma grupās pēc trešās terapijas nedēļas vairāk nekā 50% pacientu novēroja ātru medikamenta darbības sākumu. Pēc pieciem gadiem tika sasniegts ievērojams uzlabojums gan uz ķermeņa, gan uz sejas vairāk nekā 85% vienā grupā un 95% otrā grupā. Pimekrolima grupā steroīdu lietošanas nepieciešamība bija ievērojami mazāka (7 dienas pret 178 dienām).
Abās grupās blaknes, to biežums un profils bija līdzīgs, turklāt netika rasti pierādījumi, ka pasliktinātos humorālā vai celulārā imunitāte. Konstatēts, ka pimekrolima vai lokāla kortiko-steroīdu lietošana ilgtermiņā viegla līdz vidēji smaga atopiskā dermatīta gadījumā ir droša un neietekmē imūno sistēmu. Iegūtie dati norāda, ka pimekrolimam ir līdzīga efektivitāte kā lokāli lietojamiem kortikosteroīdiem, tāpēc tos var ieteikt viegla līdz vidēji smaga atopiskā dermatīta ārstēšanā zīdaiņiem un bērniem. [29]
Kalcineirīna inhibitoru lietošanas priekšrocības
Galvenais ieguvums, lietojot nevis kortikosteroīdus, bet kalcineirīna inhibitorus, — tie neizraisa ādas atrofiju [3; 6; 8; 14; 23], tos iespējams lietot ādas laukumos (piemēram, seja un plakstiņi), kur kortikosteroīdu lietošana apsverama piesardzīgi. [3; 6; 8] To sistēmiskā iedarbība ir niecīga [4] un efektivitāte ir tikpat laba kā vidējas potences kortikosteroīdiem. [8; 23]
Blakusparādības
Biežākā blakne pēc kalcineirīna inihibitoru lietošanas ir pārejoša siltuma vai dedzināšanas sajūta. [6; 8; 9; 19; 23] Dedzināšana biežāk (aptuveni 50% pacientu) konstatēta pēc takrolima uzklāšanas. [3] Šie simptomi pēc pāris ārstēšanas dienām parasti samazinās. [19] Ziņots arī par ādas kņudēšanu, gripai līdzīgiem simptomiem, galvassāpēm, folikulītiem, akni un hiperestēziju. [6] Atsevišķos gadījumos ārsti ziņojuši par saistību ar malignitāti [4; 23], taču tie, visticamāk, ir savstarpēji nesaistīti gadījumi. Vienpadsmit gadus pēc lokāli lietojamo kalcineirīna inhibitoru terapijas nav šķērsgriezuma pētījumu, kas pierādītu saikni starp šiem preparātiem un ādas vēzi vai limfomu. [9; 23] Ir norādes par palielinātu limfomas risku samērīgi atopiskā dermatīta smaguma pakāpei, bet ne saistībā ar kalcineirīna inhibitoru lietošanu. [9]
Antibakteriāla terapija
Viegla līdz vidēji smaga atopiskā dermatīta gadījumā, kad nav sekundāras infekcijas un ir laba atbildreakcija uz terapiju ar kortikosteroīdiem vai kalcineirīna inhibitoriem, papildu antibakteriāla terapija nav nepieciešama. [1; 8; 23] 2010. gada Cochrane pārskatā atzīmēts, ka trūkst pētījumu, kas pierādītu nepieciešamību pēc antibakteriālas vai antiseptiskas atopiskā dermatīta terapijas. [9] Turklāt ilgstoša antibiotiku lietošana var radīt rezistenci. [8]
Terapijā mēģināts lietot arī lokāli lietojamus antihistamīna preparātus, taču tie devuši ļoti mazu uzlabojumu, tāpēc atopiskā dermatīta ārstēšanā tos nerekomendē. [9]
Pētījuma galvenās atziņas
Vairākums atopiskā dermatīta pacientu vispirms dodas tieši pie ģimenes ārsta, tāpēc veikts pētījums “Atopiskā dermatīta lokālās terapijas taktika bērniem un pieaugušajiem ģimenes ārstu praksēs Latvijā”, kura mērķis bija analizēt atopiskā dermatīta lokālās terapijas taktiku ģimenes ārstu praksēs Latvijā, kā arī noskaidrot, cik aktīvi ģimenes medicīnas speciālisti terapijā izmanto kalcineirīna inhibitoru pimekrolimu.
Pētījums
Pētījumā no 2014. gada oktobra līdz 2015. gada februārim piedalījās 90 ģimenes ārsti no Rīgas, Vidzemes, Zemgales, Kurzemes un Latgales ar darba stāžu no 1 līdz 40 gadiem.
Aptaujas anketā bija jautājumi par speciālista darba stāžu, prakses vietas reģionu, aptuveno atopiskā dermatīta pacientu skaitu, slimības smaguma pakāpi, pacientu vecumu praksē, biežāk izmantotajiem medikamentiem atopiskā dermatīta lokālā terapijā, par kalcineirīna inhibitoru pimekrolimu un par ārsta taktiku, izvēloties lokālo terapiju bērnam vai pieaugušajam anketā aprakstītajā situācijā.
Pēc nejaušības principa tika aptaujāti 140 ģimenes ārsti Latvijas Lauku ģimenes ārstu asociācijas konferencēs un izsūtītas 573 elektroniskās anketas uz ģimenes ārstu prakšu e–pasta adresēm, kas norādītas Nacionālā veselības dienesta tīmekļa vietnē. Tika saņemtas 19 korekti aizpildītas elektroniskās anketas un 71 klātienē aizpildīta anketa.
Rezultāti
Visu 90 respondentu praksēs ir atopiskā dermatīta pacienti, 48,89% (n = 44) ģimenes ārstu atzīmē, ka tie ir bērni vecumā līdz 2 gadiem, 55,56% (n = 50) speciālistu praksē ir pacienti ar vidēji smagas pakāpes atopisko dermatītu. Gadā pie ģimenes ārsta vizītē ierodas ap 20—50 atopiskā dermatīta pacientu.
Kalcineirīna inhibitoru lietošana
Pimekrolimu kā otrās izvēles medikamentu atopiskā dermatīta lokālajā terapijā atpazīst 84,44% (n = 76) ģimenes ārstu, 68,89% (n = 62) zina par izmaiņām zāļu kompensācijas sarakstā no 2014. gada 1. janvāra, 44,44% (n = 40) saņēmuši izrakstu no dermatologa ar prasību izrakstīt pimekrolimu pacientam līdz 18 gadu vecumam.
Kalcineirīna inhibitoru un kortikosteroīdu lietošanas taktika bērniem ir līdzīga, taču pieaugušajiem biežāk izmanto kortikosteroīdus. Rezultāti parādīja, ka ģimenes ārsti terapiju lielākoties izvēlas atbilstīgi vadlīnijām, taču daži ģimenes ārsti izvēlējušies neatbildēt uz anketas jautājumu, tādējādi ietekmējot pētījuma rezultātus.
Emolientu lietošana
Visvairāk jāizceļ pētījuma rezultāti par emolientu lietošanu bērniem un pieaugušajiem. Emolien-tus kā pamata terapiju pieaugušajiem vienmēr izmanto tikai 32,89 % (n = 25) ģimenes ārstu, bet bērniem — 37,5% (n = 27). Tas rāda, ka emolientus lieto par maz, lai gan literatūras avoti apliecina, ka āda pastāvīgi jāmitrina un ādas barjerfunkcijas jānodrošina arī no atopiskā dermatīta brīvajā periodā. Tas norāda uz nepietiekamo informāciju par emolientu nozīmīgumu vai paviršu anketas aizpildīšanu un neiedziļināšanos jautājumā.
Priekšlikumi
Lai informētu lielāku skaitu ģimenes ārstu par iespējām atopiskā dermatīta lokālā terapijā
- Jāuzlabo ģimenes ārstu un dermatologu saziņa par kopīgu pacienta terapijas taktiku.
- Jāattīsta kanāli, caur kuriem ģimenes ārstus informēt par izmaiņām zāļu kompensācijas nosacījumos.
- Pastiprināti jāizglīto gan jaunie ģimenes ārsti, gan ārsti, kuru reģionā nepraktizē neviens dermatologs.
- Jāorganizē konferences, semināri, lekcijas ģimenes ārstiem kopā ar dermatologiem un alergologiem par atopiskā dermatīta lokālās terapijas iespējām un emolientu nozīmīgumu.
- Jāturpina darbs pie saprotamu atopiskā dermatīta vadlīniju apskatu sagatavošanas valsts valodā ģimenes ārstiem, dermatologiem un alergologiem.