Iedalījums un izplatība
Epistaksi pēc asiņošanas lokalizācijas var iedalīt divās kategorijās:
Patiesais deguna asiņošanas biežums aprēķināms grūti, jo lielākā daļa no tām ir pašlimitējošas, tāpēc par epistaksi neviens neziņo. Medicīnisku palīdzību meklē gadījumos, kad deguna asiņošana sākusies akūtas vai periodiskas veselības problēmas dēļ. Ārstēšana atkarīga no klīniskās ainas, ārstējošā ārsta pieredzes, aparatūras utt. [5]
Deguns biežāk asiņo bērniem (2-10 gadu vecumā) un vecākiem cilvēkiem (50-80 gadu vecumā).
Anatomija
Par deguna dobuma bagātīgo apasiņošanu gādā etmoidālās artērijas (no iekšējās miega artērijas) un faciālās un maksillārās artērijas zari (no ārējās miega artērijas).
Lielākā daļa deguna asiņošanu lokalizējas deguna dobuma priekšējā daļā, kur atrodas deguna starpsiena, bagātīgas arteriālas anastomozes (Kiselbaha pinums, Litla apvidus), kur ieplūst asinis gan no iekšējās, gan no ārējās miega artērijas baseiniem (skat. 1. attēlu). [3; 9]
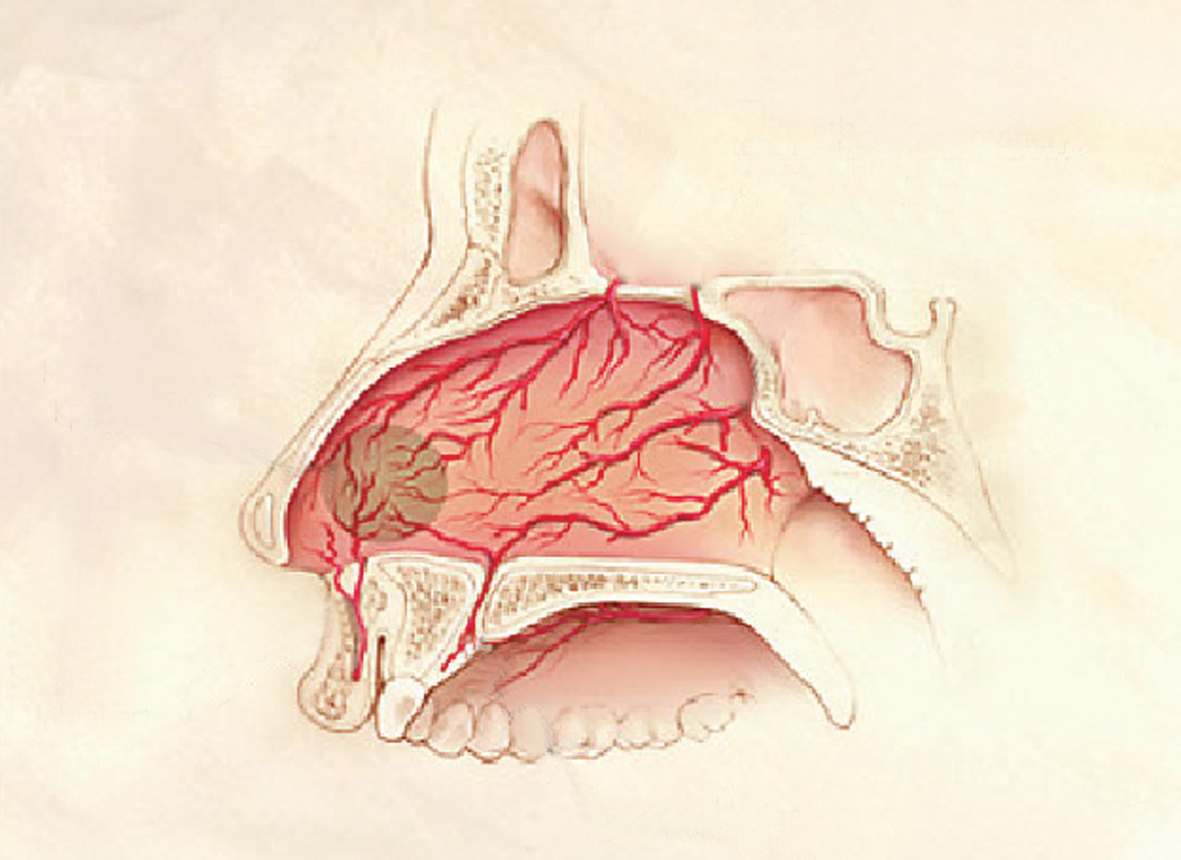

1. attēls
Deguna gļotādas apasiņošana
Deguna mugurējā asiņošana lokalizējas deguna dobuma mugurpusē, kur pārsvarā asiņo a. sphenopalatina zari. Šāda deguna asiņošana parasti lokalizējas aiz vidējās gliemežnīcas mugurējās daļas vai deguna dobuma mugurējās daļas augšpusē. [1; 3]
Patofizioloģija
Asiņošana parasti parādās tad, kad deguna gļotāda ir erodēta un asinsvadi kļūst vieglāk traumējami un plīst.
Vairāk nekā 90% deguna asiņošanas gadījumu ir priekšējā asiņošana no deguna starpsienas Litla apvidū, kur atrodas Kiselbaha pinums. [14; 15] Asiņošana no šā apvidus izpaužas kā asiņu sūkšanās pretēji arteriālajai asiņošanai, kam raksturīga grūdienveida asiņošana. Deguna priekšējā asiņošana var lokalizēties arī apakšējās gliemežnīcas priekšpusē.
Deguna mugurējā asiņošana parasti ir profūzāka un bieži arteriālas dabas. Deguna mugurējā asiņošana saistīta ar lielāku elpceļu iesaisti, asiņu aspirācijas risku un ir grūtāk kontrolējama.
Etioloģija
Deguna asiņošanas iemeslus var iedalīt šādi:
- vietējie iemesli:
- trauma (svešķermeņi, deguna bakstīšana (epistaxis digitorum), sejas trauma u.c.);
- gļotādas kairinājums;
- starpsienas anomālijas;
- iekaisuma slimības;
- audzēji (arī polipi);
- vaskulāras malformācijas vai teleangiektāzijas;
- medikamenti (piemēram, lokālie glikokortikoīdi);
- inhalējamie narkotiskie līdzekļi (kokaīns u.c.).
- vispārēji iemesli:
- asins saslimšanas (leikēmija, koagulopātijas u.c.);
- endokrīni iemesli (endometrioze, feohromocitoma);
- hipertensija;
- ateroskleroze;
- asinsvadu anomālija;
- medikamenti (piemēram, aspirīns, antikoagulanti, NSPL).
Biežākais epistakses iemesls ir lokāla trauma - sejas trauma, deguna urbināšana, svešķermeņi degunā vai deguna blakusdobumu infekcijas, ilgstoša sausa gaisa inhalācija. Bērniem deguna asiņošana biežāk saistīta ar lokālu iritāciju vai akūtu respiratoru sindromu.
Trauma
Atkārtota deguna urbināšana var izraisīt septālu gļotādas eroziju un asiņošanu. Bieži šis ir iemesls deguna asiņošanai bērniem. Lokālu traumu - un deguna asiņošanu - var izraisīt svešķermeņi (arī nazogastrālās zondes). Akūta sejas un deguna trauma parasti izraisa arī deguna asiņošanu. Ja deguna gļotādas bojājums ir neliels, asiņošana ir limitēta. Plaša sejas trauma var izraisīt smagu deguna asiņošanu, kad nepieciešama deguna tamponāde. Šiem pacientiem novēlota deguna asiņošana var signalizēt par traumatisku aneirismu.
Pacienti, kam tiks veikta deguna operācija, jāinformē par epistakses iespējamību.
Sauss laiks
Zems mitruma līmenis var izraisīt deguna gļotādas kairinājumu. Epistakse biežāk parādās sausos klimatiskajos apstākļos.
Medikamenti
Topiskie nazālie medikamenti, kā antihistamīni un kortikosteroīdi, var izraisīt gļotādas kairinājumu un vieglu asiņošanu - īpaši šo medikamentu nepareizas lietošanas gadījumā, lietojot tos nevis uz deguna dobuma sānu sienas, bet gan uz starpsienas.
Starpsienas anomālija
Starpsienas deviācijas var traucēt normālu gaisa plūsmu caur degumu, izraisot deguna gļotādas sausumu un asiņošanu. Arī starpsienas perforācija ir biežs deguna asiņošanas iemesls.
Iekaisums
Bakteriāls, virāls un alerģisks rinosinusīts izraisa gļotādas iekaisumu un var izraisīt epistaksi. Asiņošana tad parasti ir minimāla un izpaužas kā asiņu piejaukums deguna šņaukšanas reizē. Granulomatozas slimības, kā sarkoidoze, Vēgenera granulomatoze, tuberkuloze, sifiliss, rinoskleroma, bieži izraisa kreveļu veidošanos un gļotādas irdenumu un atkārtoti var izraisīt deguna asiņošanu.
Audzēji
Labdabīgu un ļaundabīgu audzēju izpausme var būt epistakse. Šādiem pacientiem ir deguna obstrukcijas un rinosinusīta simptomi, bieži unilaterāli.
Asins saslimšanas, koagulopātijas
Iedzimtas koagulopātijas ir tādas patoloģijas kā hemofīlija, Villebranda slimība. Par šīm patoloģijām jāizdomājas, ja pacientam pozitīva ģimenes anamnēze, pagarināts asiņošanas laiks pēc minimālas traumas, operācijas, viegli veidojošies saasiņojumi utt. [1; 9]
Iegūtas koagulopātijas var būt primāras vai sekundāras. Biežākās iegūtās koagulopātijas ir trombocitopēnija un aknu slimības. Orālo antikoagulantu lietošana palielina varbūtību, ka asiņos deguns.
Vaskulāras anomālijas
Ateroskleroze tiek uzskatīta par iemeslu lielākai varbūtībai, ka deguns asiņos vecākiem pacientiem.
Oslera-Rendu slimība asociējas ar atkārtotām asiņošanas epizodēm vaskulāru anomāliju dēļ. Slimība var skart asinsvadus (no kapilāriem līdz artērijām), izraisot teleangiektāziju un arteriovenozu malformāciju veidošanos. Rezultātā asiņošana var sākties no minimālas traumas un bieži spontāni neapstājas. Bieži pacientiem ar šo slimību deguns asiņo periodiski.
Citas vaskulāras malformācijas, kas predisponē deguna asiņošanai, ir vaskulāra neoplazma, aneirisma, endometrioze.
Migrēna
Bērniem ar migrēnas galvassāpēm biežāk ir periodiska deguna asiņošanu nekā bērniem bez šīs slimības. [12] Ir dati par Kiselbaha pinuma, kas ir trigeminovaskulārās sistēmas sastāvdaļa, iespējamo iesaisti migrēnas patoģenēzē. [13]
Hipertensija
Kontrolēta arteriālā hipertensija reti izraisa deguna asiņošanu. Biežāk epistakse saistīta ar strauju arteriālā asinsspiediena paaugstināšanos (hipertonisko krīzi), tāpēc vispirms būtu jāpazemina asinsspiediens.
Pārmērīga klepošana var izraisīt nazālu venozu hipertensiju, piemēram, garā klepus vai cistiskās fibrozes gadījumā.
Idiopātiski iemesli
Ap 10% pacientu ar epistaksi asiņošanas iemeslu nav iespējams identificēt.
Diagnostika
![Epistakse: diagnostiskie soļi [1]](https://cdn.doctus.lv/media/2013/06/2/original/581d3fdf2988.jpg)
![Epistakse: diagnostiskie soļi [1]](https://cdn.doctus.lv/media/2013/06/2/original/581d3fdf2988.jpg)
1. tabula
Epistakse: diagnostiskie soļi [1]
Tabulā norādīti nepieciešamie diagnostiskie soļi. Dažkārt būs grūti vai pat neiespējami diagnosticēt asiņošanas avotu. Asiņošana no deguna dobuma mugurējās daļas vienmēr ir nopietna un prasa tūlītēju apskati un ārstēšanu. Tās avots var būt asiņojoša priekšējā vai mugurējā etmoidālā artērija vai spārnaukslēju artērija. [1; 2]
Vienmēr jāievāc precīza anamnēze: asiņošanas smagums, biežums, ilgums, lateralitāte, provocējošie faktori (ja tādi ir, piemēram, fiziska slodze, migrēna utt.). Jānoskaidro, vai pacientam ir bijusi vemšana ar asinīm vai melēna, jo tās var būt vienīgās mugurējās asiņošanas izpausmes. [1]
Biežākais epistakses iemesls ir trauma, proti, deguna urbināšana, svešķermeņi. Tāpēc anamnēzes ievākšanai jābūt mērķtiecīgai. Unilaterāli izdalījumi no deguna un asiņošana bērniem, visticamāk, liecina par svešķermeni attiecīgajā nāsī. [1]
Protams, nedrīkst aizmirst sistēmiskos epistakses iemeslus, tāpēc svarīgi novērtēt ne tikai vitālos rādītājus, arī asinsspiedienu, bet jāpievērš uzmanība pacienta ģimenes anamnēzei (iedzimtas koagulopātijas), ādas nokrāsai, izsitumiem. [1]
Jāprecizē, kādus medikamentus pacients lieto (aspirīns, orfarīns, heparīns, tiklopidīns, klopidogrels utt.), jo tie var būt ne tikai epistaksi predisponējoši faktori, bet arī būtiski apgrūtināt tās ārstēšanu.
Otorinolaringoloģijas speciālistam ar attiecīgo instrumentu palīdzību (deguna spoguli, pieres lampu) asiņošanas avotu lokalizēšana deguna priekšējās asiņošanas gadījumā parasti nesagādā grūtības, toties deguna mugurējo asiņošanu gadījumā asiņošanas avota noteikšana var sagādāt lielas grūtības. Tāpēc, ja deguna dobuma priekšējā daļā nav iespējams lokalizēt asiņošanas avotu, ja asiņošana ir no abām nāsīm, ja redzama asiņošana priekšējās deguna tamponādes gadījumā pa rīkles mugurējo sienu, jāaizdomājas par iespējamu asiņošanas avotu deguna dobuma mugurējā daļā. Šādos gadījumos (īpaši izteiktas periodiskas mugurējās asiņošanas gadījumā) neaizvietojama ir endoskopiska deguna dobuma apskate.
Deguna priekšējā asiņošana parasti ir klīniski acīm redzama, turpretī deguna mugurējā asiņošana var būt asimptomātiska vai slēpta un izpausties kā slikta dūša, vemšana ar asinīm (hematemesis), anēmija, asins spļaušana (hemoptysis) vai melēna. Retos gadījumos asiņo lielāki asinsvadi (deguna mugurējo asiņošanu gadījumā), tad epistakse var izpausties ar pēkšņu masīvu asiņošanu. [1; 3]
Diferenciāldiagnoze
Diferenciāldiagnozei būtiski ir arī citi asiņošanas avoti, kad asiņu izdale var notikt caur deguna dobumu, proti, balsenes, aizdegunes audzēji, asins spļaušana (plaušu, sirds slimības), asiņojošas barības vada varikozi paplašinātas vēnas (aknu ciroze), asinsvadu traumēšana galvaskausa pamatnes rajonā (ACI), kad asinis deguna dobumā var nonākt caur dzirdes kanālu vai sfenoidālo sinusu (sīkāk diferenciāldiagnozi skatīt pie epistakses cēloņiem). [1]
Ārstēšana
Pamatpieeja epistakses ārstēšanai:
- asiņošanas avota noteikšana;
- asiņošanas apturēšana;
- epistakses cēloņa noteikšana un ārstēšana (nepieciešamības gadījumā).
Svarīgi kontrolēt vitālos rādītājus - lai gan hipotensija ir rets un vēlīns simptoms epistakses gadījumā, tomēr tā var būt dzīvībai bīstama, tāpēc svarīgi zināt asins zuduma apjomu. Visos epistakses gadījumos jāapsver komplicējošais faktors, kā nekontrolēta hipertensija, medikamenti, narkotisko vielu lietošana, koagulopātija, trombocītu disfunkcija, to adekvāta terapija. [2]
Vieglas epistakses gadījumā asiņošanu bieži vien var apturēt ar konstantu, ne pārāk stipru spiedienu deguna starpsienas priekšdaļai: 10 minūtes abas nāsis saspiež ar diviem pirkstiem. Pacientam jābūt sēdus pozīcijā, nedaudz noliecoties uz priekšu. [2]
Stiprākas deguna asiņošanas gadījumā vispirms svarīgi:
- saglabāt mierīgu gaisotni;
- pacientam jāatrodas sēdus pozīcijā ar augšējo ķermeņa daļu nedaudz noliektu uz priekšu, atvērtu muti, lai asinis varētu izspļaut, nevis tās norītu;
- var uzlikt vēsas kompreses uz kakla, skausta rajonā, kā arī uz deguna saknes;
- samērīga spiediena piemērošana abiem deguna spārniem vienlaikus 10 minūtes.
Ja abu nāšu saspiešana neapstādina asiņošanu, nākamais solis ir lokālu hemostatisku metožu izmantošana. [1]
Vietējās terapijas iespējas
Pirmais solis ir lokāla vazokonstriktora (oksimetazolīns vai fenilefrīns) izmantošana. Vazokonstriktoru izsmidzina deguna dobumā, pēc tam var izmantot lokālu materiālu. Vēl var izmantot vazokonstriktora šķīdumā samērcētu materiālu (piemēram, marles gabalu), ko ievieto deguna dobuma priekšējā daļā. Papildus uz 10-20 minūtēm varētu saspiest abas nāsis. Šī metode viegli veicama pat nespeciālistam. [1; 2]
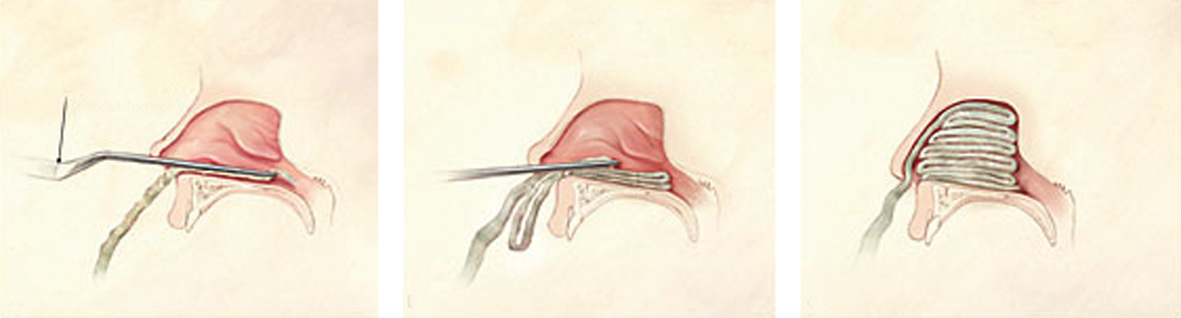

2. attēls
Deguna tamponāde
Ja deguns tomēr turpina asiņot, nākamais solis ir deguna priekšējā tamponāde, kad spiediens uz plašāku starpsienas un laterālās deguna dobuma sienas virsmu ir stiprāks. Klasiski deguna priekšējai tamponādei izmanto lentveida marles materiālu, kas piesūcināts ar vazelīneļļu vai bismuta jodoforma parafīnu (plaši izmanto Lielbritānijā). Deguna priekšējās tamponādes gadījumā marles lentes ievieto deguna dobumā slāņos no augšas uz leju vai no mugurpuses uz priekšu, sākot no deguna dobuma pamatnes (skat. 2. attēlu). Šī metode prasa noteiktas iemaņas, tāpēc nespeciālistam grūtāk veicama. Vienkāršākai deguna tamponādei izgudroti speciāli hemostatiski materiāli, ko var ievietot arī nespeciālists. [1; 2]


3. attēls
Speciāli hemostatiski materiāli. Merocel sūkļi
Ir divi šo materiālu pamattipi - Merocel sūkļi un Rapid Rhino (skat. 3. attēlu). Merocel sūklis būtībā ir hidroksilēts polivinil-acetāta tampons, kas, saskaroties ar šķidrumu (arī asinīm), izplešas. Pētījumos pierādīts, ka nav būtisku atšķirību starp šo tamponu un klasiskā marles materiāla, kas piesūcināts ar bismuta jodoforma parafīnu, izmantošanu epistakses kontrolei. [10] Rapid Rhino ir piepūšams balons ar karboksimetilcelulozes apvalku, kas kalpo kā trombocītu agregators un lubrikants. Pētījumos pierādīts, ka nav atšķirību epistakses kontroles efektivitātē starp Merocel un Rapid Rhino, tomēr Rapid Rhino ir vieglāk lietojams un izraisa mazākas sāpes, kad to evakuē no deguna dobuma. [11]


3. attēls
Speciāli hemostatiski materiāli. Rapid Rhino
Kiselbaha pinuma koagulācija un ķīmiska katetrizācija
Lai apturētu asiņošanu Kiselbaha rajonā, var izmantot vairākas metodes. Ikdienā iecienīta ir bipolāra koagulācija lokālas anestēzijas kontrolē. Tradicionāli plaši lieto arī ķīmisku kauterizāciju ar sudraba nitrātu, kas ir pieņemama ārstēšanas alternatīva. [1]
Lāzerterapija ir vēl viens vietējas terapijas veids periodiskas epistakses ārstēšanai, tomēr tā nav piemērota akūtas epizodes gadījumā. Darbības mehānisms atkarīgs no staru garuma: argona un Nd:YAG lāzerstarus absorbē hemoglobīns, fototermolītiskais efekts šos lāzerus padara piemērotus optiskās "tabakmaka" šuves uzlikšanai, ko izmanto atkārtotas asiņošanas gadījumā ādas vai gļotādas apvidū, piemēram, Rendu-Oslera-Vēbera slimības gadījumā. Citu veidu lāzeri (CO2 lāzeri, diodlāzeri) koagulē. [1]
Šīs metodes var noderēt stipras deguna asiņošanas apturēšanai, ja deguna priekšējā tamponāde bijusi neefektīva.
Deguna mugurējā tamponāde un citas metodes
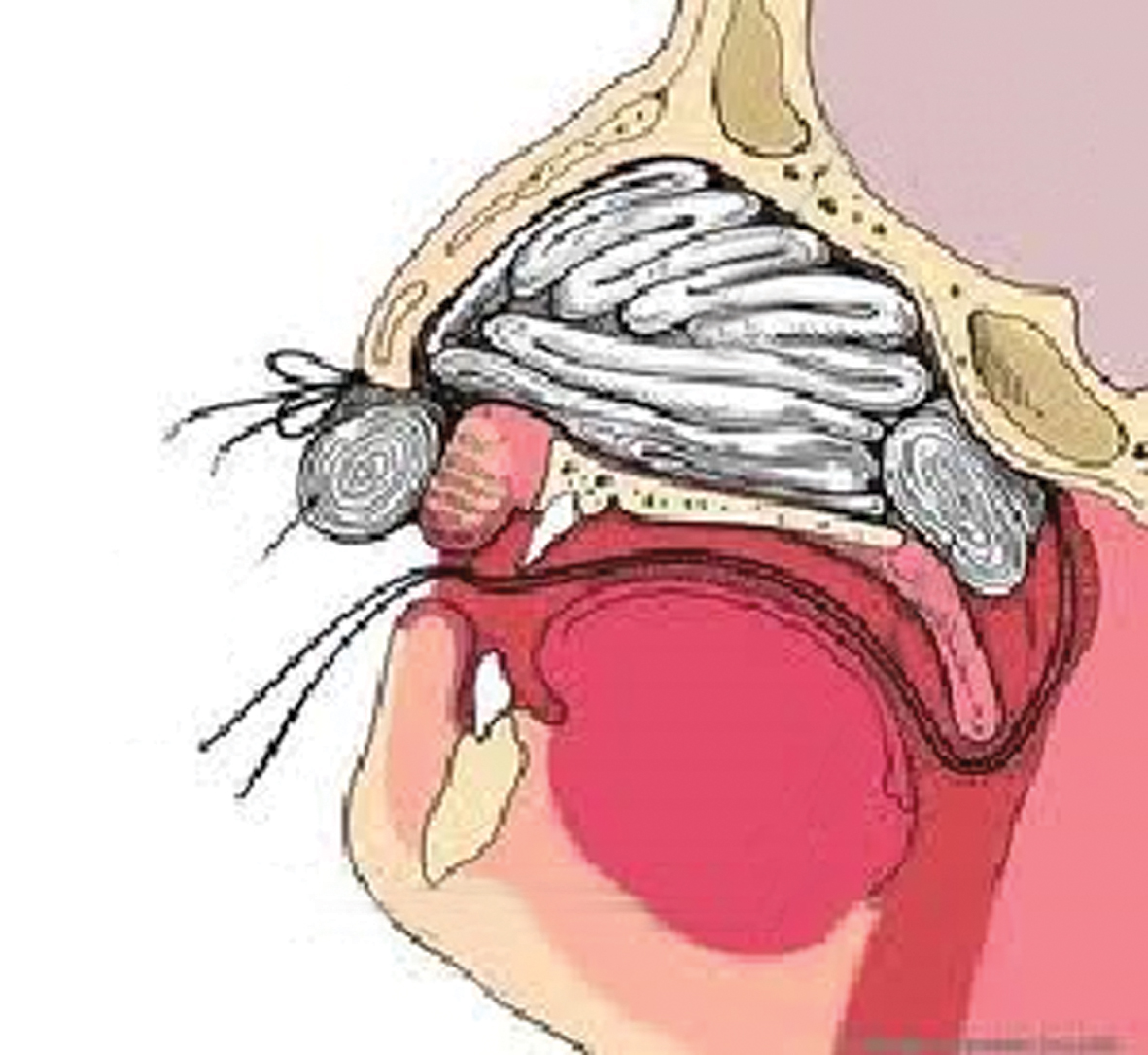

4. attēls
Deguna mugurējā tamponāde
Gadījumā, kad deguna mugurējo asiņošanu nav izdevies apstādināt ar deguna priekšējo tamponādi, jāveic deguna mugurējā tamponāde. Šī procedūra ir diezgan sāpīga, tāpēc nepieciešama adekvāta atsāpināšana. Metodes princips: lai asinis netiktu aizdegunē, rīklē un tālāk elpceļos, kuņģī, ar marles tamponu vai speciālu sūkli, kas fiksēts ar diegu, tiek bloķētas abas hoānas, tad tiek veikta deguna priekšējā tamponāde. Šobrīd ir speciāli balonkatetri, ar kuru palīdzību vieglāk veikt deguna mugurējo tamponādi (skat. 4. attēlu). [1; 2]
Ja ar deguna mugurējo tamponādi asiņošanu apstādināt neizdodas, iespējams, nepieciešama ķirurģiska iejaukšanās, proti, asiņojošā asinsvada liģēšana.
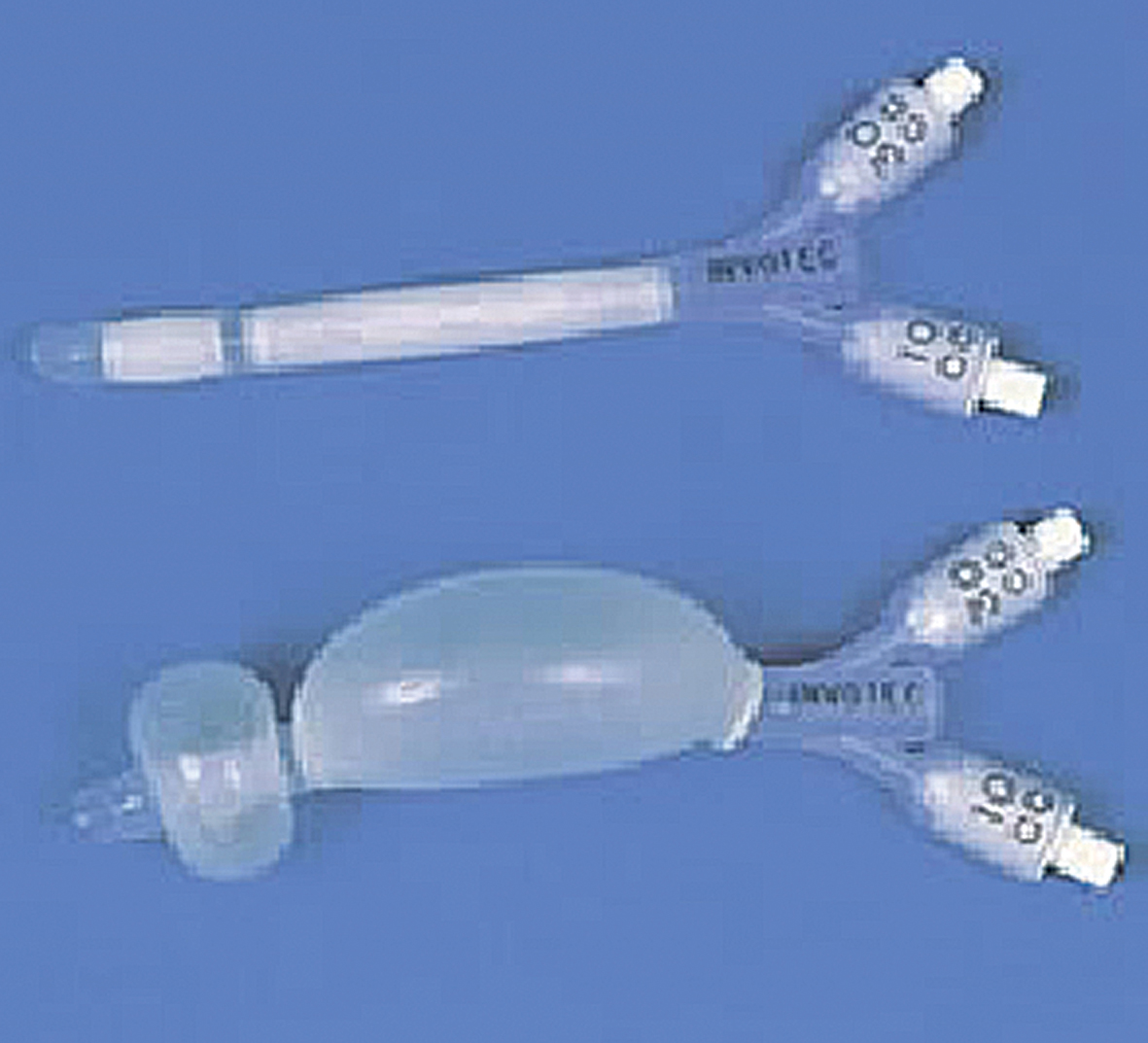

4. attēls
Balonkatetrs deguna mugurējai tamponādei
Ar mūsdienu endoskopiskajiem instrumentiem asinsvada koagulācija iespējama arī deguna dobuma mugurējā daļā.
Vēl viens epistakses terapijas veids ir endovaskulāra pieeja - asinsvada embolizācija, kas prasa sarežģītākas tehnikas izmantošanu, šauru specializāciju, speciālu aprīkojumu, telpas.
Lai gan epistakses kontroles iespēju ir daudz, vienmēr ir vieta attīstībai, piemēram, piemērotāku tamponējošu materiālu izgudrošana, lai mazinātu varbūtību, ka radīsies komplikācijas.
Deguna asiņošanas medikamentoza terapija
Pirmā izvēle deguna asiņošanas apturēšanā ir tiešajiem kontakta paņēmieniem - deguna saspiešanai, tamponādei, elektrokoagulācijai -, tomēr reizēm noder un pat ir nepieciešams cits terapijas veids. Medikamentu izvēli pamato pamatsaslimšanas ārstēšana un izpratne par to, kāpēc viena no komplikācijām ir deguna asiņošana.
Vietēji lietojamie medikamenti
Lokāli izmanto krēmus un deguna pilienus uz eļļas bāzes, kas veicina deguna gļotādas sadzīšanu, mitrina un mīkstina deguna gļotādu, lai to netraumētu ikdienas darbību laikā, piemēram, šņaucot degunu. Pierādīts, ka lokālas antibakteriālas ziedes ieklāšana deguna dobumā pēc deguna gļotādas elektrokoagulācijas mazina varbūtību, ka asiņošana atkārtosies.
Sistēmiskie medikamenti
- Asins recēšanas veicinātāji: etamsylatum veicina mijiedarbību starp bojāto asinsvadu un trombocītiem, desmopresīns paaugstina Villebranda faktora līmeni asinīs.
- Fibrinolīzes kavētāji, piemēram, traneksāmskābe.
- Koagulācijas faktoru produkcijas veicinātāji, piemēram, Kvitamīns. [16]