Priekšlaicīga ejakulācija (PE) jeb ejaculatio praecox ir ļoti izplatīta vīriešu seksuālā disfunkcija. 1943. gadā Šapiro publicēja pirmo rakstu par priekšlaicīgu ejakulāciju, ziņojot par vairāk nekā 1000 PE gadījumiem. Tā joprojām ir relatīvi slikti izprasta patoloģija. Pacienti ar PE bieži vien nevēlas apspriest problēmu ar ārstu, un diemžēl daudzi ārsti nezina par PE pareizu diagnostiku un ārstēšanu. Tāpēc pacientiem ar PE nereti tiek noteikta nekorekta diagnoze – visbiežāk erektilā disfunkcija – un ordinēts nepiemērots terapijas līdzeklis.
Definīcija
Vēsturiski bijušas vairākas - kopā sešas - PE definīcijas. Līdz 2008. gadam divas visbiežāk izmantotās PE definīcijas nāca no Amerikas Psihiatru asociācijas (APA) un Pasaules Veselības organizācijas (PVO).
"Garīgās veselības traucējumu diagnostikas un statistikas rokasgrāmatas" 4. izdevumā (DSM-IV) priekšlaicīgu ejakulāciju APA definēja kā "pastāvīgu vai atkārtotu stāvokli, kad pēc minimālas seksuālas stimulācijas notiek ejakulācija pirms vaginālas penetrācijas, tās brīdī vai neilgi pēc tās un pirms persona to vēlas. Tas rada izteiktu distresu vai apgrūtinātas savstarpējās attiecības. Klīnicistiem jāņem vērā faktori, kas ietekmē uzbudinājuma fāzes ilgumu, piemēram, vecums, attiecību ilgums ar dzimumpartneri vai attiecīgā situācija, kā arī dzimumaktivitātes biežums pēdējā laikā."
PVO Starptautiskajā Slimību klasifikatorā priekšlaicīga ejakulācija definēta kā "nespēja aizkavēt ejakulāciju pietiekami, lai izbaudītu dzimumaktu, kas izpaužas kā ejakulācija pirms vai ļoti drīz pēc dzimumakta sākuma (ja jānorāda laiks: pirms vaginālas penetrācijas vai 15 sekundēs pēc tās), vai ejakulācija notiek bez pietiekamas erekcijas, lai būtu iespējams veikt dzimum-aktu. Problēma nav ilgstošas seksuālas abstinences rezultāts."
Abas šīs definīcijas tika veidotas tikai pēc ekspertu grupu atzinuma, un ne vienai, ne otrai pamatā nebija praktiski nekādu pētījumos gūtu pierādījumu. Lai novērstu šos trūkumus, Starptautiskā seksuālās veselības biedrība (ISSM) 2007. gadā izveidoja ar pierādījumiem pamatotu nepārejošas PE definīciju, ko pašreiz plaši izmanto gan pētījumos, gan klīniskajā praksē. PE ir vīriešu dzimumdisfunkcija, kam raksturīgas visas šādas pazīmes:
- nespēja aizkavēt ejakulāciju visos vai gandrīz visos vaginālas penetrācijas gadījumos;
- ejakulācija vienmēr vai gandrīz vienmēr notiek pirms vaginālas penetrācijas vai apmēram pirmajā minūtē pēc tās;
- negatīva ietekme uz indivīdu, piemēram, distress, uztraukums, neapmierinātība un/vai izvairīšanās no seksuālas tuvības.
Iedalījums
PE tiek iedalīta četros apakštipos: primāra - visa mūža garumā, sekundāra jeb iegūta, variabla PE un priekšlaicīgai ejakulācijai līdzīgi traucējumi. Primārai PE raksturīgs sākums no pirmās seksuālās pieredzes, tā saglabājas visu dzīvi un ejakulācija notiek pārāk ātri (pirms vaginālas penetrācijas vai 1-2 minūtes pēc tās). Iegūtai PE raksturīgs pakāpenisks vai pēkšņs sākums pēc normālas ejakulācijas līdz PE sākumam; laiks līdz ejakulācijai parasti nav tik īss kā primārai PE. Variablo PE raksturo epizodiskas, neregulāras priekšlaicīgas ejakulācijas epizodes, kas būtībā ir normāls dzimumakta variants. Priekšlaicīgai ejakulācijai līdzīgi traucējumi raksturo konsekventu vai nekonsekventi ātras ejakulācijas subjektīvo uztveri dzimumakta laikā, kaut gan ejakulācijas latentuma laiks ir normas robežās vai pat ilgāks. To nevajadzētu uzskatīt par PE agrīnu simptomu vai izpausmi.
Izplatība
Viena no problēmām, kas traucēja PE izplatības korektu novērtēšanu, bija precīzas un pamatotas definīcijas trūkums aptaujas brīžos. Taču epidemioloģiskie pētījumi atkārtoti rāda, ka PE (parasti noteikta saskaņā ar DSM-IV definīciju) ir visbiežākā vīriešu seksuālā disfunkcija ar sastopamību 20-30% līmenī.
ASV NHSLS pētījumā PE izplatība bija 31% (vīrieši 18-59 gadu vecumā), caurmērā vienādā līmenī visās vecumgrupās un būtiski pārsniedza erektilās disfunkcijas izplatību (skat. 2. attēlu).
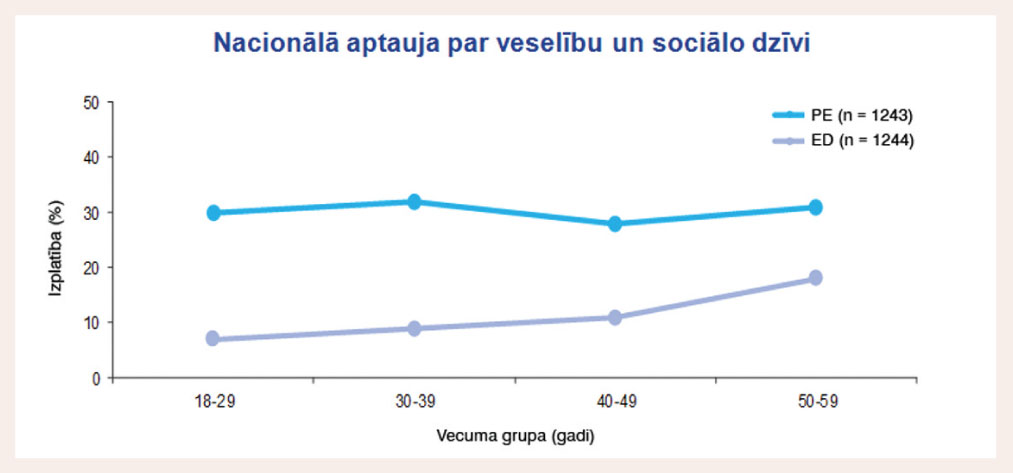

2. attēls
Priekšlaicīgas ejakulācijas un erektilās disfunkcijas izplatība vecumgrupās līdz 60 gadiem
Eiropas pētījumos PE sastopamība ir ievērojami mazāka: britu dati rāda 14-31%. Francijā aptaujā pa tālruni (vīrieši 18-69 gadu vecumā) PE izplatība bija 15%. Priekšlaicīgas ejakulācijas izplatības un attieksmes (PEPA - Premature Ejaculation Prevalence and Attitudes) pētījumā (starptautiska aptauja internetā) PE sastopamība bija 22,7% (24% ASV, 20,3% Vācijā un 20% Itālijā) (skat. 3. attēlu).
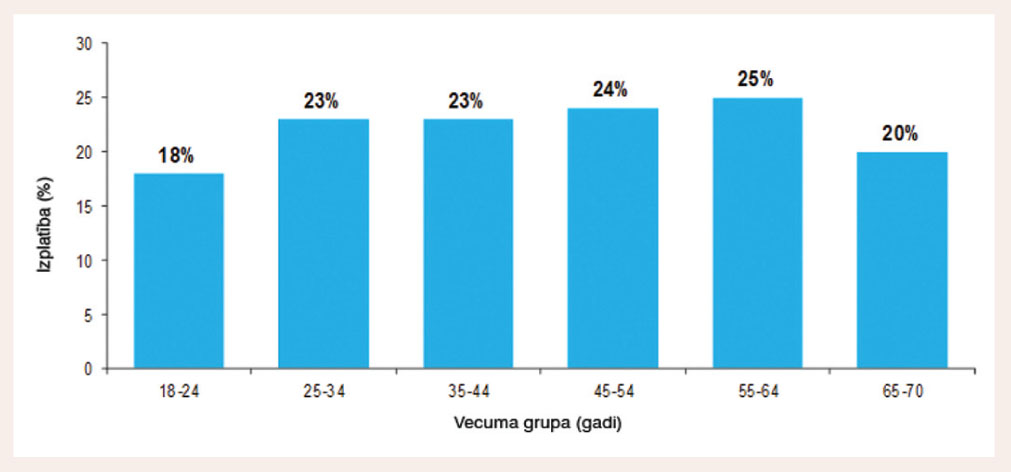

3. attēls
PE izplatība dažādās vecumgrupās pēc PEPA pētījuma
Globālā pētījumā par seksuālo attieksmi un uzvedību (GSSAB - Global Study of Sexual Attitudes and Behaviors), kurā tika aptaujāti 40-80 gadus veci vīrieši 29 valstīs, apstiprināja, ka pasaulē PE izplatība ir gandrīz 30% un tā ir samērā līdzīga praktiski visā pasaulē.
Etioloģija un patofizioloģija
PE etioloģija precīzi nav zināma, ir pārāk maz datu, lai apstiprinātu piedāvātās bioloģiskās un psiholoģiskās hipotēzes, piemēram, trauksmi, dzimumlocekļa pastiprināto jutību un 5-HT receptoru disfunkciju. NHLS pētījuma dati liecina, ka PE izplatību neietekmē vecums (atšķirībā no erektilās disfunkcijas (ED), kas pieaug līdz ar vecumu), vīrieša ģimenes vai ienākumu statuss. Tomēr PE biežāk ir melnādainajiem un vīriešiem ar zemu izglītības līmeni. Citi riska faktori: ģenētiska nosliece, slikts vispārējais veselības stāvoklis, aptaukošanās, prostatīts, vairogdziedzera slimības, emocionālas problēmas, stress un traumatiska seksuālā pieredze.
Līdzās pētījumiem erektilās fizioloģijas un patofizioloģijas jomā pēdējos desmit gados ievērojami pieaugusi izpratne par centrālo un perifēro mehānismu līdzdalību ejakulācijas kontrolē. Ejakulācija (parasti kopā ar orgasmu) ir pēdējais vīrieša seksuālās atbildes cikla posms un pēc būtības ir reflekss, kas ietver sensorus stimulus, galvas un muguras smadzeņu kontroles centrus un eferentus vadīšanas ceļus. Ejakulācija ir reflekss ar sarežģītu mijiedarbību starp somatiskajiem, simpatiskajiem un parasimpatiskajiem ceļiem un ietver galvenokārt centrālus dopamīnerģiskus un serotonīnerģiskus neironus. Antegrādas ejakulācijas procesā ir divi posmi: emisijas un ekspulsijas. Emisijas posms, pirmais ejakulācijas procesā, ir simpatisks muguras smadzeņu reflekss, to definē kā sēklas šķidruma nonākšanu urīnizvadkanāla mugurējā daļā. Sēklas šķidruma emisiju kontrolē simpatiskā nervu sistēma, aktivējot prostatas, vas deferens un sēklas pūslīšu gludo muskulatūru, kā arī stimulējot prostatas dziedzeru sekrēciju, parasimpatiskās inervācijas funkcija ejakulācijas procesā līdz šim nav noskaidrota. Ekspulsija saistīta ar simpatisko un somatisko ceļu, ko pārstāv n. pudendus, kombinēto darbību. Antegrādai ejakulācijai nepieciešama sinhronizēta mijiedarbība starp periuretrālo muskuļu kontrakciju un urīnpūšļa kakliņa slēgšanu reizē ar ārējo sfinktera relaksāciju. Orgasms, kas parasti saistīts ar ejakulāciju, ir patīkama sajūta, kas rodas, smadzenēm apstrādājot sensoros impulsus par pieaugošo spiedienu urīnizvadkanāla mugurējā daļā un tā kontrakcijas. Eksperimentāli pētījumi ar dzīvniekiem demonstrēja, ka galvenie ejakulācijas regulācijā ir dopamīns (D) un serotonīns (5-hidroksitriptamīns - 5-HT). Smadzeņu serotonīnam (5-HT) ejakulācijas procesā ir inhibitora nozīme. 5-HT receptoram ir 14 apakštipi, dažiem apakštipiem ir proejakulatora, bet citiem - antiejakulatora darbība. Literatūras dati liecina, ka ejakulācijas kontrolē darbojas 5-HT1A, 5-HT1B un 5-HT2C receptoru apakštipi. 5-HT1A receptoru stimulēšanai dažādos līmeņos (galvas un muguras smadzenēs vai perifēros veģetatīvos ganglijos) kopumā ir pozitīva ietekme uz ejakulāciju, bet 5-HT2C aktivācijai ir pretējs efekts. Lai gan pēdējā laikā bijuši nopietni pētījumi šajā jomā, pilnīgas izpratnes par PE patofizioloģisko mehānismu vēl nav. Galīgais ceļš PE ģenēzē ir vai nu 5-HT2C receptoru hiposensitivitāte, vai 5-HT1A pastiprināta jutība.
Shematiski seksuālu reakciju normālas un priekšlaicīgas ejakulācijas gadījumā skat. 1. attēlā.


1. attēls
Seksuāla reakcija normālas un priekšlaicīgas ejakulācijas gadījumā
Tiek uzskatīts, ka vīriešiem ar zemu 5-HT līmeni un/vai 5-HT2C receptoru hiposensitivitāti ejakulācijas slieksnis ģenētiski var būt determinēts zemāk, tāpēc ejakulācija notiek ātrāk. Savukārt vīriešiem ar augstu noteikto slieksni var būt aizkavēta ejakulācija. Šo teoriju atbalsta pētījumi par serotonīna selektīvo atpakaļuzsūkšanās inhibitoru (SSAI) efektivitāti, kavējot PE. Pašreizējā literatūra atbalsta uzskatu, ka 5-HT1A receptoru stimulācija saīsina ejakulācijas latentuma laiku, bet 5-HT2C stimulācijas to paildzina. SSAI izraisa serotonīna līmeņa paaugstināšanos sinapsēs, tāpēc pagarinās ejakulācijas latentuma laiks.
Ietekme uz dzīves kvalitāti
PE ietekme uz attiecībām ir svarīgs faktors, kāpēc vīrieši ar PE meklē palīdzību pie ārsta. Vīrieši ar PE biežāk ziņo par neapmierinātību ar seksuālajām attiecībām, neapmierinātību ar dzimumaktu, grūtībām relaksēties dzimumakta laikā un retāku stāšanos dzimumattiecībās.
PE ir negatīva ietekme uz pašapziņu un attiecībām ar partneri, tā var izraisīt ciešanas, nemieru, apmulsumu un depresiju. Dzimumtieksmi un kopumā interesi par seksu PE praktiski neietekmē, tomēr, pieaugot PE smagumam, arī partneres apmierinātība ar seksuālajām attiecībām mazinās. Lai gan PE sekas ir psiholoģiskas un iespaido dzīves kvalitāti, tikai daži vīrieši dodas pie ārsta. GSSAB aptaujas dati rāda, ka 78% vīriešu, kas ziņojuši par seksuālu disfunkciju, nemeklē profesionālu palīdzību vai padomu savu seksuālo problēmu risināšanai. PEPA aptaujas rezultāti liecina, ka tikai 9% vīriešu ar PE konsultējas ar ārstu.
Galvenie iemesli, kāpēc pacienti nevēlas apspriest PE ar ārstu, ir pacienta apmulsums un uzskats, ka problēma nav ārstējama. Arī ārstam bieži vien ir neērti apspriest ar pacientu viņa seksuālās problēmas.
Diagnostika
PE diagnosticē pēc pacienta slimību un seksuālās vēstures. Anamnēzes ievākšana ļauj klasificēt PE kā mūža garu (primāru) vai iegūtu un noteikt, vai PE gaita ir variabla (īpašos apstākļos vai ar konkrētu partneri) vai regulāra. Īpaša uzmanība jāpievērš ejakulācijas latentuma laikam, seksuālā stimula pakāpei, ietekmei uz seksuālo aktivitāti un dzīves kvalitāti, medikamentu lietošanai vai atkarībai. Ir svarīgi atšķirt PE no ED. Daudziem pacientiem ar ED ir attīstījusies sekundāra PE.
PE ir daudzšķautņu diagnoze ar četriem faktoriem:
- laiks līdz ejakulācijai, izmantojot intravaginālas ejakulācijas latentuma laiku (IELT- Intravaginal Ejaculatory Latency Time), kas īsāks par 1-2 minūtēm;
- pašvērtējums par ejakulācijas kontroli;
- distress;
- attiecību problēmas ejakulācijas traucējumu dēļ.
Ārstēšana
Daudzos gadījumos PE izraisa maz problēmu attiecībās. Tad ārstēšana būtu jāierobežo tikai ar psihoseksuālām konsultācijām. Pirms terapijas būtiski apspriest ārstēšanas iespējas un mērķus. Erekcijas traucējumi vai citas seksuālas disfunkcijas, vai uroģenitālās infekcijas (piemēram, prostatīts) būtu jāārstē pirms vai reizē ar PE. Farmakoterapija ir galvenā PE ārstēšanā. Ir arī dažādas biheiviorālas metodes ar zināmu pozitīvu efektu, ārstējot PE. Tās indicētas pacientiem, kas nevēlas vai nepanes farmakoloģisko terapiju. Primārai PE biheiviorālas metodes nav ieteicamas kā pirmās izvēles metode. Tās ir laikietilpīgas, prasa atbalstu no partneres, var izrādīties grūti veicamas. Turklāt nav ilgtermiņa datu par biheiviorālo metožu izmantošanu PE ārstēšanā. Tikai ilgstoša SSAI vai lokālas anestēzijas līdzekļu lietošana ir efektīva PE ār-stēšanā. Pašlaik ir tikai viens SSAI, kas apstiprināts PE terapijā, - dapoksetīns (Latvijā ar nosaukumu Priligy).
Dapoksetīns
Dapoksetīns ir pirmais un vienīgais medikaments, kas apstiprināts priekšlaicīgas ejakulācijas ārstēšanai pēc vajadzības. Tas ir spēcīgs SSAI, kas izveidots kā enterāli un pēc vajadzības lietojams medikaments PE ārstēšanai. Tas ātri uzsūcas ar Tmax 1,2 stundas un strauji tiek izvadīts, neakumulējoties organismā.
Pēc būtības dapoksetīns ir līdzīgs SSAI antidepresantiem, taču ievērojami atšķiras ar farmakokinētiku (skat. 4. attēlā) un zināma mērā - ar farmakodinamiku. SSAI klases antidepresanti parasti jālieto 1-2 nedēļas katru dienu, līdz tie kļūst efektīvi pret PE simptomiem. SSAI paaugstina serotonīna līmeni, tādējādi aktivējot serotonīna autoreceptorus (5-HT1A), un tas nepieļauj serotonīna pārnesēju bloķēšanu un atkal pazemina serotonīna līmeni. Pēc 1-2 nedēļu ilgas lietošanas katru dienu autoreceptoru darbība tiek pavājināta un serotonīna līmenis atkal paaugstinās.
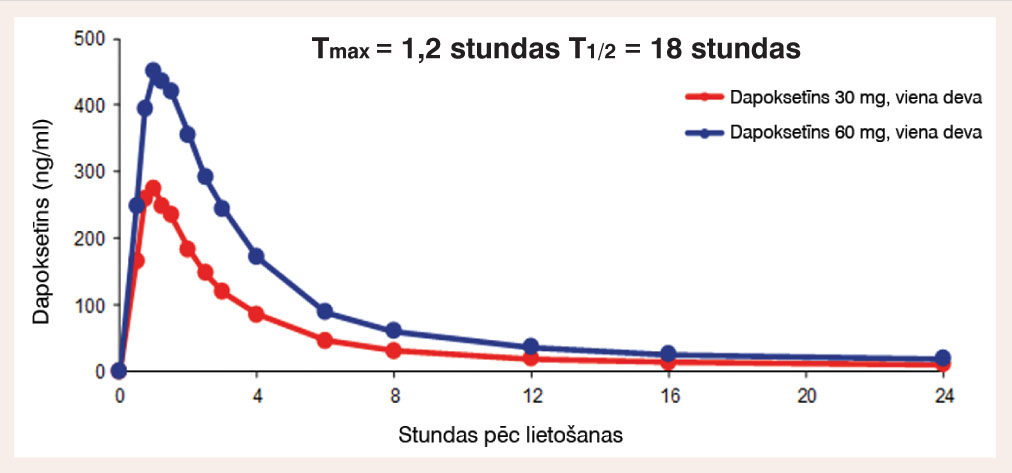

4. attēls
Dapoksetīna farmakokinētika
Savukārt dapoksetīna ātrā uzsūkšanās var izraisīt serotonīna līmeņa strauju paaugstināšanos, nomācot 5-HT1A autoreceptoru kompensācijas mehānismu un līdz ar to novēršot vajadzību šīs zāles lietot katru dienu. Tas varētu izskaidrot to, kāpēc šis medikaments, to lietojot pēc vajadzības, spēj uzlabot PE simptomus. Dapoksetīns paaugstina serotonīna līmeni sinaptiskajā spraugā, inhibējot tā atpakaļsaisti aksona galā. Dapoksetīns strauji uzsūcas un ātri tiek izvadīts no organisma, tāpēc zāļu uzkrāšanās rādītājs ir niecīgs. 30 mg un 60 mg dapoksetīna devas izraisa devai proporcionālu farmakokinētisko iedarbību, ko neietekmē vairāku devu lietošana vairākas reizes dienā. Koncentrācija plazmā pēc 24 stundām ir < 5% no maksimālās koncentrācijas.
Dapoksetīns aknās metabolizējas vairākos izoenzīmos, un tas mazina zāļu mijiedarbības risku. Tas strauji un plaši tiek metabolizēts vairākos metabolītos. Galvenais metabolīts ir dapoksetīna slāpekļa oksīds. Dapoksetīna metabolītiem, kas lietoti terapeitiskā devā, ir neliela klīniskā aktivitāte, un tie galvenokārt tiek izvadīti ar urīnu. Dapoksetīns, mijiedarbojoties ar citiem medikamentiem, nerada klīniski nozīmīgas sekas, piemēram, pētījumā, kombinējot dapoksetīnu ar 5-FDE inhibitoriem, ko plaši izmanto ED ārstēšanai, būtiskas izmaiņas preparāta farmakokinētikā nenovēroja (skat. 5. attēlu). Kombinācijā ar spēcīgiem CYP2D6 inhibitoriem (dezipramīnu, fluoksetīnu) vai CYP3A4 inhibitoriem (ketokonazolu) dapoksetīna iedarbība var divkāršoties.
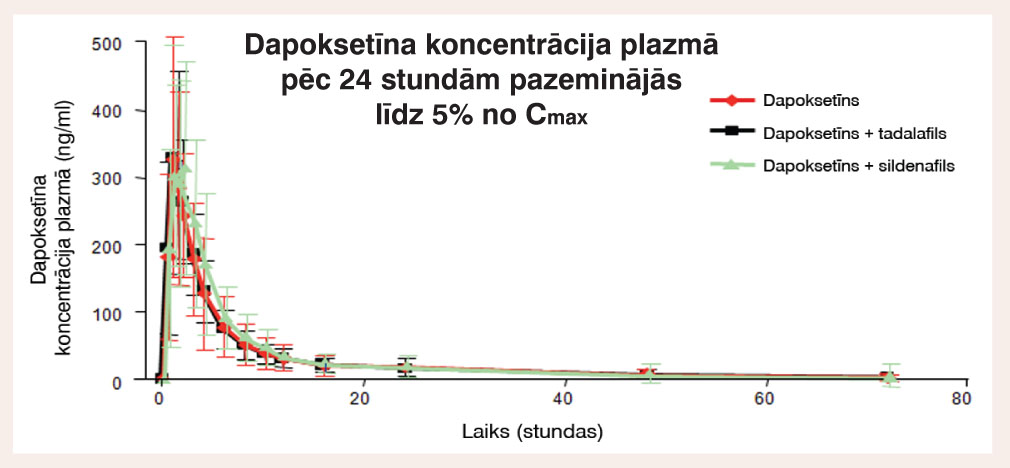

5. attēls
Dapoksetīna farmakokinētika kombinācijās ar 5-FDE inhibitoriem
Kā dapoksetīna darbība, tā blakusparādības plaši pētītas III fāzes klīniskajos pētījumos, kopumā veikti 6 pētījumi ar vairāk nekā 6000 pacientiem. Integrēta analīze par pieciem no šiem III fāzes klīniskajiem pētījumiem ar dapoksetīnu rāda, ka intravaginālais ejakulācijas latentuma laiks (IELT) pēc 12 nedēļām pacientiem, kas saņēma 60 mg dapoksetīna, pieauga vidēji 3,6 reizes (dati no 4 pētījumiem), salīdzinot ar pētījuma sākumu, placebo grupai tas būtiski nemainījās (skat. 6. attēlu). Medikamenta efekts saglabājas stabils arī preparāta ilgstošas lietošanas gadījumā (skat. 7. attēlu).
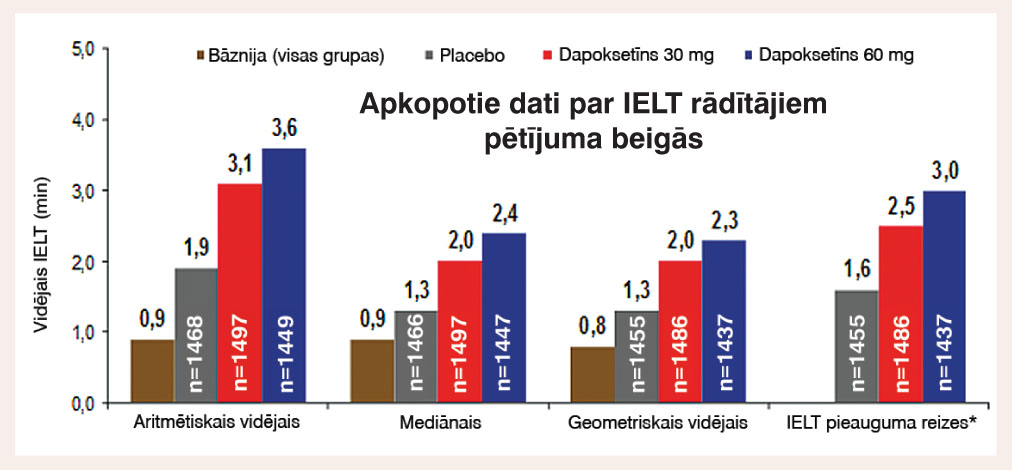

6. attēls
IELT izmaiņas dažādās grupās pētījuma beigās
Analizējot pētījumos novērotos rezultātus (PRO): (anketa par priekšlaicīgas ejakulācijas profilu - PEP), vairāk nekā 70% pacientu, kas 60 mg dapoksetīna lietoja vismaz 9 nedēļas, atzīmēja uzlabojumu ejakulācijas kontrolē un ar ejakulā-ciju saistīta distresa samazināšanos; praktiski 60% pieauga apmierinātība ar dzimumdzīvi.
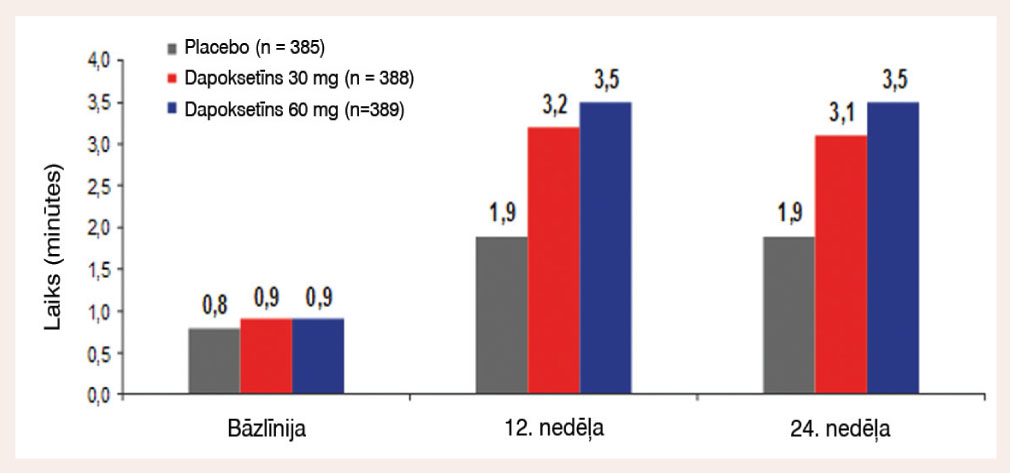

7. attēls
IELT uzlabojums stabils pēc 24 nedēļām
Klīniskajos pētījumos visbiežāk ziņotās nevēlamās blakusparādības bija slikta dūša, caureja, galvassāpes, reibonis un miegainība (skat. 8. attēlu). Pētījumos novērotajiem ģīboņa gadījumiem bija raksturīgs samaņas zudums, bet pacientiem ar Holtera monitoriem tika novērota bradikardija vai sinusa ritma apstāšanās. Uzskata, ka ģībonim ir vazovagāla etioloģija, un vairākums ģīboņa gadījumu notika pirmajās 3 stundās pēc zāļu lietošanas, pēc pirmās devas lietošanas vai procedūru dēļ, kas pētījuma ietvaros tika veiktas klīnikā (piemēram, asins parauga ņemšana un ortostatiski manevri, asinsspiediena mērīšana). Iespējamie prodromālie simptomi, piemēram, slikta dūša, reibonis, nespēja skaidri domāt, sirdsklauves, astēnija, apjukums un svīšana, parasti radās pirmajās 3 stundās pēc zāļu lietošanas un nereti izpaudās pirms ģīboņa.
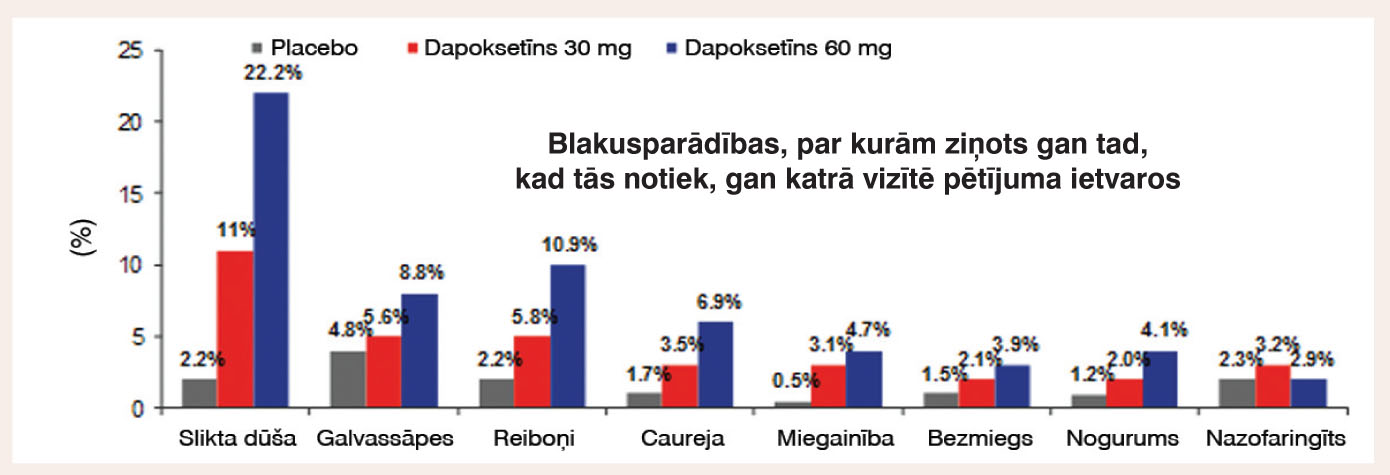

8. attēls
Biežākās dapoksetīna blakusparādības
Pacientu grupā, kas saņēma 60 mg, nevēlamās blakusparādības tika novērotas biežāk nekā 30 mg grupā. Nevēlamo blakusparādību dēļ dalību pētījumā pārtrauca 1,0%, 3,5%, 8,8% pētāmo personu attiecīgi placebo, dapoksetīna 30 mg prn un dapoksetīna 60 mg prn grupā.Nopietnas nevēlamās blakusparādības radās reti: 0,3% un 0,6% gadījumu attiecīgi dapoksetīna 30 mg un 60 mg grupā un 0,9% gadījumu placebo grupā.Abu dapoksetīna devu panesība ilgtermiņa lietošanas gadījumā saglabājās.
Par seksuālas dabas blakusparādībām (piemēram, ED, anormālu ejakulāciju, vājāku dzimumtieksmi, anormālu dzimumfunkciju) tika ziņots mazāk kā 1,5% gadījumu.Nav pierādījumu nedz par dapoksetīna kaitīgo ietekmi uz garastāvokli, nedz par nemiera simptomiem vai pārtraukšanas sindromu.
Dapoksetīns: indikācijas un lietošana
Dapoksetīna terapeitiskā indikācija ir priekšlaicīgas ejakulācijas ārstēšana pieaugušiem vīriešiem 18-64 gadu vecumā, kuri atbilst visiem šiem kritērijiem:
- intravaginālais ejakulācijas latentuma laiks (IELT) ir īsāks par divām minūtēm; un
- pastāvīgs vai atkārtots stāvoklis, kad pēc minimālas seksuālas stimulācijas notiek ejakulācija pirms penetrācijas, tās brīdī vai neilgi pēc tās un pirms persona to vēlas; un
- izteikts distress vai apgrūtinātas savstarpējās attiecības PE dēļ; un
- slikta ejakulācijas kontrole; un
- anamnēzē priekšlaicīga ejakulācija vairākumā dzimumakta mēģinājumu pēdējos 6 mēnešos.
Dapoksetīns jālieto tikai pēc vajadzības, 1 stundu pirms sagaidāmā dzimumakta.
Pacients jāinformē, ka ārstēšanas laikā ar dapoksetīnu jebkurā brīdī var rasties ģībonis ar prodromāliem simptomiem vai bez tiem. Zāļu izrakstītājam jāsniedz padoms pacientam par to, cik nozīmīgi ir uzturēt hidratāciju un kā atpazīt prodromālās pazīmes un simptomus, lai mazinātu nopietnu traumu iespējamību pēc kritiena samaņas zuduma dēļ. Ja pacientam rodas prodromālie simptomi, viņam nekavējoties jāatguļas tā, lai galva būtu zemāk par pārējo ķermeni, vai jāatsēžas, noliecot galvu starp ceļgaliem, līdz simptomi izzūd, un viņam jāprot izvairīties no situācijām, kad iespējams traumēties, piemēram, no transportlīdzekļa vadīšanas vai bīstamu mehānismu apkalpošanas, ja rodas ģībonis vai citi CNS simptomi.
Dapoksetīnu nedrīkst lietot kopā ar alkoholu. Alkohola lietošana kopā ar dapoksetīnu var pastiprināt ar alkohola lietošanu saistīto neirokognitīvo iedarbību, kā arī veicināt neirokardiogēnās blakusparādības, piemēram, ģīboni, tā palielinot traumēšanās risku negadījumā; tāpēc pacientam jāizvairās no alkohola un dapoksetīna līdztekuslietošanas. Dapoksetīna un FDE-5 inhibitoru līdztekus lietošana var izraisīt ortostatisku hipotensiju. Dapoksetīna efektivitāte un drošums pacientiem, kam ir gan priekšlaicīga ejakulācija, gan erektilā disfunkcija un kas dapoksetīnu lieto līdztekus FDE-5 inhibitoriem, nav noskaidrota. Dapoksetīna (60 mg) farmakokinētiku, lietojot kombinācijā ar tadalafilu (20 mg) un sildenafilu (100 mg), novērtēja vienreizējas devas krusteniskā pētījumā. Tadalafils neietekmēja dapoksetīna farmakokinētiku. Sildenafils izraisīja nelielas dapoksetīna farmakokinētikas pārmaiņas (AUCinf palielināšanās par 22% un Cmax palielināšanās par 4%), ko neuzskata par klīniski nozīmīgām.