Multiplā skleroze ir jaunu cilvēku slimība, jo lielākoties skar darbspējīgā vecumā un piezogas nemanot. Slimība sagrauj jauno cilvēku dzīves plānus, ierobežo dzīves brīvību — un jaunam cilvēkam to saprast ir pavisam grūti. Tāpēc mūsdienās arvien plašāk akcentē uz pacientu orientētu aprūpes pieeju, kas nozīmē vairāk ieklausīties, vairāk iedziļināties un strādāt nevis ar slimību, bet ar pacientu.
Multiplās sklerozes pacientu pieredze ar slimību modificējošo terapiju ikdienā
AVOTS: Sippel A, et al. Patients experiences with multiple sclerosis disease-modifying therapies in daily life—a qualitative interview study. BMC health services research, 2021; 21(1): 1141. doi: 10.1186/s12913-021-07012-z.
Lai gan multiplās sklerozes pacientiem jau tā jāsadzīvo ar slimību, kas līdzi nes daudz neskaidrību, pacienti ar recidivējoši remitējošu slimības formu saskaras ar daudziem kompleksi risināmiem jautājumiem par slimību modificējošo terapiju. Kvalitatīvā interviju pētījumā tā autori noskaidroja pacientu pieredzi ar slimību modificējošo terapiju.
Metodes
Uz problēmu centrētas intervijas norisinājās ar 50 pacientiem, kam ir recidivējoši remitējoša slimības forma, lietojot maksimālo variāciju atlasi un iekļaujot visus licencētos slimību modificējošos medikamentus. Datus analizēja ar dedukcijas un indukcijas metodēm.
Rezultāti
Ar vismaz vienu no slimību modificējošajiem medikamentiem bija ārstēti 47 no aptaujātajiem pacientiem. Galvenie pārrunātie jautājumi bija terapijas sākšana, viena medikamenta maiņa uz citu, medikamenta pārtraukšana, multiplā skleroze bez slimību modificējošās terapijas.
Pacienta lēmuma pieņemšanas procesu par labu slimību modificējošai terapijai vai pret to ietekmēja dažādi savstarpēji nekorelējoši faktori: pacienta izvēli iespaidoja individuālā pieredze ikdienas dzīvē, proti, zāļu administrēšanas process, veiksme/neveiksme, lietojot zāles, labbūtība un līdzestība. Šo lēmuma pieņemšanas procesu var raksturot kā nepārtraukti mainīgu lielumu, ko sarežģī dažādi no pacienta atkarīgi faktori, kas laika gaitā mainās. Pieredze ar slimību modificējošo terapiju tika raksturota kā cīņa tikt galā ar neskaidrību un (at)gūt kontroli pār savu dzīvi un adaptācijas spējas.
Pacientu pieredzes stāstu dēļ šo pētījumu svarīgi izlasīt pilnā apmērā, bet ieskatam kāda pacienta komentārs par zāļu lietošanas pieredzi:
“Darba dēļ man ir daudz jāceļo ar lidmašīnu. Un ir visnotaļ kaitinoši, ka ikreiz jātiek cauri pārbaudēm ar medikamentu, turklāt jābūt drošam, ka tas saglabājas atvēsināts un nesabojājas. Arī adatu iznešana cauri drošības kontrolei man ir sava veida izaicinājums.”
Secinājumi
Pētījums ataino bagātīgu un niansētu pieredzes spektru ar slimību modificējošo terapiju. Iegūtie dati rāda, ka veselības aprūpes speciālistiem uz pacientu jāskatās individuāli, vispirms jāapsver pacienta dzīves apstākļi un tikai tad var rekomendēt kādu no slimību modificējošās terapijas līdzekļiem, jāveicina pacienta iesaiste informēta lēmuma pieņemšanā.
Dr. J. Kalniņa: “Klīniskās prakses ikdiena Multiplās sklerozes centrā nozīmē lēmumu pieņemšanu par imūnmodulējošās terapijas izvēli konkrētajam pacientam konkrētā periodā, un šo izvēli labas klīniskās prakses ietvaros vēlams un nepieciešams pieņemt saskaņā ar pacienta vēlmēm, dzīvesveidu, informējot pacientu gan par medikamenta, gan slimības riskiem. Ir pacienti, kas labprāt iesaistās medikamenta izvēlē, bet ir tādi, kas visu atbildību par izvēli pilnībā uztic ārstam.”
Pasaules skatījums uz multiplās sklerozes pacientu blakusslimībām: sistemātisks pārskats
AVOTS: Hauer L, Perneczky J, Sellner J. A global view of comorbidity in multiple sclerosis: a systematic review with a focus on regional differences, methodology, and clinical implications. Journal of neurology, 2021; 268(11): 4066-4077. doi: 10.1007/s00415-020-10107-y.
Blakusslimības pacientiem ar MS ir bieži un saistītas ar sliktāku vispārējo dzīves kvalitāti un ilgtermiņa darbspēju zudumu. Visbiežākās MS pacientu blakusslimības ir depresija, trauksme, kardiovaskulāras slimības, epilepsija, metaboliski traucējumi, autoimūnas slimības. Izprotot blakusslimību epidemioloģiju un ietekmi uz MS pacientu, ir svarīgi, lai uzlabotu šo pacientu ārstēšanas procesu un dzīves kvalitāti. MS pacientu turpmākajā aprūpē var palīdzēt arī izpratne par riskiem blakusslimību attīstībai. Datubāzēs tika atlasīti 1917 avoti par MS pacientiem un blakusslimībām, no kuriem detalizētai analīzei tika paņemti 1553. Par derīgām tika atzīta 121 publikācija.
Kardiovaskulārās slimības
2.—3. biežākais nāves iemesls pacientiem ar MS ir kardiovaskulārās slimības (KVS). Nereti KVS iet roku rokā ar metaboliskiem traucējumiem (diabētu, hiperlipidēmiju). Kamēr KVS etioloģija MS pacientiem nav līdz galam noteikta, pieļauj, ka tā saistīta ar pacienta darbspējas zuduma dēļ samazināto fizisko aktivitāti, pieaugošo svaru, vājāku vispārējo veselību.
Psihiatriskas/neiroloģiskas blakusslimības
Nopietns MS pacientu rūpju iemesls ir psihiatriskas blakusslimības: to ietekmē pacients var justies vairāk noguris, mazāk motivēts, kļūt nelīdzestīgs SMT.
Garastāvokļa traucējumi, depresija, trauksme un bipolāri traucējumi ir biežākie psihiskās veselības traucējumi MS pacientiem un tiek saistīti ar ātrāku pamatslimības progresēšanu. Depresija var būt daļa no reakcijas uz MS slimības progresēšanu darbspēju mazināšanās dēļ.
Epilepsija
Arī epilepsija MS pacientiem konstatēta biežāk nekā vispārējā populācijā. Lai gan MS konceptuāli noteikta kā baltās smadzeņu vielas slimība, bojājumi var būt arī smadzeņu pelēkajā vielā, potenciāli traucējot neironu sinapšu darbību. Tomēr nav līdz galam skaidrs, vai epilepsiju trigerē MS vai arī MS ir riska faktors epilepsijas attīstībai.
Migrēna un fibromialģija
Sāpes tiek uzskatītas par visinvalidizējošāko klīnisko simptomu, kas ietekmē MS pacienta mobilitāti, darba spējas un dzīves kvalitāti. Pamata MS simptomus reprezentē sāpes balsta—kustību aparātā un neiropātiskas sāpes, arī fibromialģija, tomēr, salīdzinot ar vispārējo populāciju, MS pacientiem bieži ir arī komorbīdas galvassāpes, lielākoties migrēna.
Par migrēnas attīstību šiem pacientiem vēsta dažādas teorijas: iekaisuma inducēts smadzeņu bojājums, kas provocē sāpju uztveri, kortikāla demielinizācija agrīnā MS stadijā, SMT blaknes.
Autoimūnas slimības
Ir daudz līdzīgu riska faktoru un imūnpatofizioloģisko mehānismu MS un autoimūnu slimību attīstībai. Par autoimūnām slimībām, kas nereti ir līdztekus MS, uzskata psoriāzi, astmu, 1. tipa cukura diabētu, autoimūnu tireoidītu, celiakiju, Šēgrena sindromu, iekaisīgu zarnu slimību, reimatoīdo artrītu, sistēmisku sarkano vilkēdi, atopisko dermatītu.
Onkoloģiskas slimības
Līdz šim rezultāti pētījumos, kur meklēta un analizēta vēža saistība ar MS, ir konfliktējoši. Dažos pieļauts, ka MS kopumā saistās ar zemākiem vēža sastopamības rādītājiem, bet tajā pašā laikā norādīts uz augstāku meningiomu un urīnsistēmas vēžu risku.
Metaboliskās slimības
Metaboliskās slimības (2. tipa cukura diabēts, hiperlipidēmija, rezistence pret insulīnu) var pasliktināt MS gaitu, bet to attīstības biežums MS pacientiem nav līdz galam noteikts. Tā kā tiek prognozēts, ka cukura diabēta globālā izplatība no 8 % 2017. gadā pieaugs līdz 10 % 2045. gadā, MS pacienti ar augstāku risku metaboliskas slimības attīstībai jāuzrauga stingrāk.
Kādā pētījumā atrasta pozitīva korelācija starp plazmas glikozes līmeni asinīs un EDSS (p = 0,008) un klīniskā relapsa biežumu (p = 0,001).
Dr. J. Kalniņa: “Multiplā skleroze pacientiem bieži nav vienīgā slimība, un šis pārskats to apstiprina. Ļoti svarīga ir holistiskā pieeja pacientu aprūpē, lai izrakstītu atbilstošu terapiju un uzlabotu dzīves kvalitāti.”
Covid–19 smaguma pakāpe un mirstība nav saistīta ar imūnterapiju
AVOTS: Bsteh G, et al. COVID-19 severity and mortality in multiple sclerosis are not associated with immunotherapy: Insights from a nation-wide Austrian registry. PloS one, 2021; 16(7): e0255316. doi: 10.1371/journal.pone.0255316.
Covid–19 pandēmija izaicina neirologus, kas konsultē pacientus ar multiplo sklerozi, ņemot vērā viņu risku saistībā ar SARS–CoV–2 infekciju un vadot slimību modificējošo terapiju. Lai raksturotu Covid–19 sastopamības rādītāju MS pacientiem un tā ietekmi uz slimību modificējošo terapiju, tika veikts populācijas pētījums valsts mērogā.
Metodes
Pētījumā tika iekļauti ≥ 18 gadus veci MS pacienti, kuriem 2020. gadā no 1. janvāra līdz 31. decembrim apstiprināta Covid–19 infekcija. Covid–19 slimības gaita tika klasificēta kā viegla, vidēji smaga vai fatāla. Covid–19 ietekme uz slimību modificējošo terapiju (alemtuzumabu, kladribīnu, fingolimodu, okrelizumabu vai rituksimabu) tika noteikta pēc daudzvariantu modeļiem, kas pielāgoti pēc a priori riska.
Rezultāti
No 126 MS pacientiem ar Covid–19 infekciju (vidējais vecums 43,2 gadi [SN 13,4], 71 % sieviešu) viegla slimības gaita bija 86,5 %, vidēji smaga vai smaga slimības gaita — 9,5 %, bet no Covid–19 nomira 3,2 %.
Ar smagāku Covid–19 gaitu tika saistītas vairākas blakusslimības: kardiovaskulārās, HOPS, hroniska nieru slimība, diabēts, ļaundabīgs process, nelabvēlīgu gaitu iezīmēja ar MS saistītā fiziskā darbnespēja (EDSS), īpaši gados vecākiem pacientiem.
Pielāgojot pēc a priori riska kategorijām, nedz ekspozīcija kādam konkrētam slimību modificējošam medikamentam, nedz arī tieši imūnsupresējošam slimību modificējošam medikamentam (SMT) netika saistīta ar Covid–19 smaguma pakāpi (iespēju attiecība (IA) 1,6; p = 0,667 un IA 1,9; p = 0,426) vai mirstību (IA 0,5; p = 0,711 un 2,1; p = 0,233) salīdzinājumā ar SMT nelietošanu vispār.
Secinājumi
MS pacientu kohortā Covid–19 iznākums netika asociēts ar SMT ekspozīciju, ņemot vērā jau zināmos riska faktorus. Šie rezultāti vēlreiz pārliecina par to, ka MS pacientu gadījumā jāfokusējas uz MS ārstēšanu, nevis SMT ietekmi uz pandēmiju.
Dr. J. Kalniņa: “Vairāki kohortas pētījumi par MS pacientiem, kuri saņem imūnmodulējošo terapiju, uzrādījuši, ka dažu imūnmodulējošo medikamentu lietošana palielina risku smagākai Covid–19 slimības gaitai.
Neirologiem, kas ārstē MS pacientus, pirms jaunas terapijas sākšanas jāapsver riska attiecība pret ieguvumiem. Ņemot vērā noritošo Covid–19 pandēmiju, šiem pacientiem rekomendējam vakcinēties.”
Specifiskas anketas izstrāde slimības izvērtēšanai pacienta skatījumā: pieredze Irānā
AVOTS: Dehghani A. Development and validation of the disease - specific problems questionnaire for patients with multiple sclerosis. BMC neurology, 2021; 21(1): 415. doi: 10.1186/s12883-021-02442-y.
Pacienti ar MS ikdienā saskaras ar daudzām problēmām, turklāt ne visas ir tieši saistītas ar slimību no somatiskā aspekta. Tāpēc noderētu specifiska, uz problēmu virzīta anketa, lai izprastu ar slimību saistītas konkrētas problēmas, tādējādi uzlabotu pacienta aprūpes plānu un, iespējams, dzīves kvalitāti. Mērķis pētījumam Irānā bija izveidot un validēt novērtējuma skalu pacientiem ar MS.
Metodes
Pētījums, kurā lietoja jauktas secības metodes, notika trīs fāzēs: pirmajā fāzē izmantoja satura analīzes pieeju pacientiem ar MS un definēja slimībai specifisku problēmu koncepciju, otrajā un trešajā fāzē izstrādāja novērtējuma skalu klīniskajai praksei darbā ar MS pacientiem.
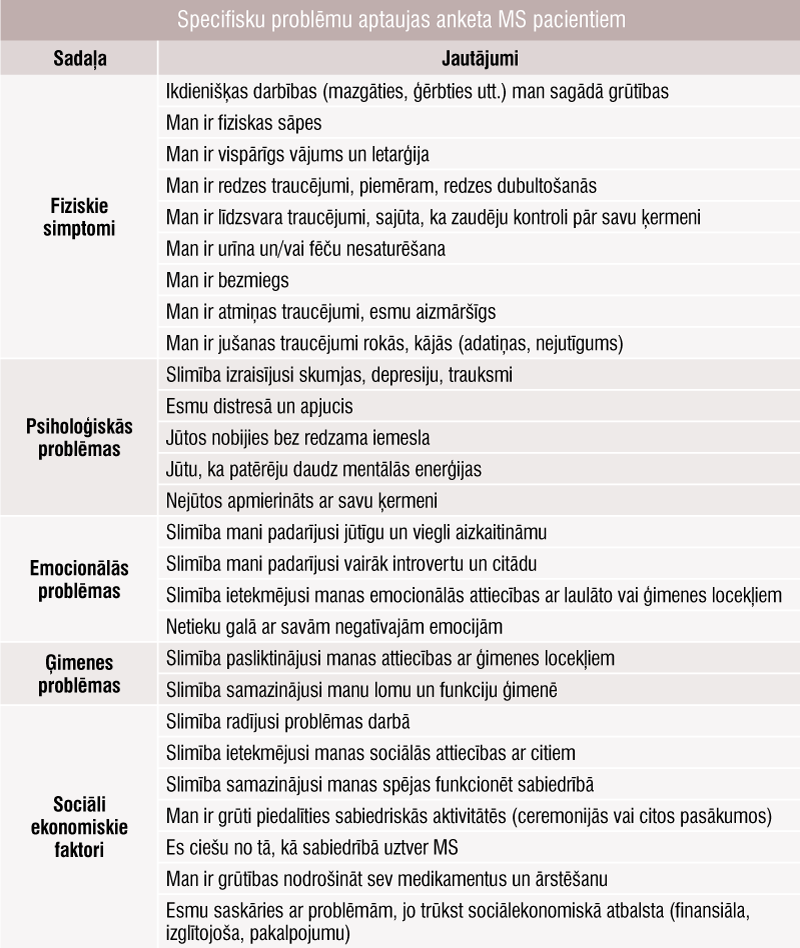

Tabula
Specifisku problēmu aptaujas anketa MS pacientiem
Rezultāti
Galīgajā anketā (pēc validēšanas un uzticamības pārbaudes) iekļāva 28 vienības (tabula); apgalvojumi pacientam jānovērtē no 1 (“nekad”) līdz 5 (“vienmēr”). Faktoru analīzē tika izdalītas piecas galvenās sadaļas: fiziskās sūdzības, psiholoģiskās problēmas, emocionālās problēmas, ģimenes problēmas, sociālekonomiskās problēmas. Anketas iekšējā konsekvence aprēķināta kā 0,82, stabilitāte — 0,90, kas norāda, ka anketas uzticamība ir teicama.
Secinājumi
Izstrādātā anketa ar 28 vienībām ir derīga un uzticama, lai mērītu ar slimību saistītu specifisku problēmu slogu pacientiem ar multiplo sklerozi Irānā.
Dr. J. Kalniņa: “Multiplā skleroze kā hroniska slimība ar ārstēšanu visa mūža garumā būtiski ietekmē dzīves kvalitāti. Ir vairākas klīniskos pētījumos validētas aptaujas par dzīves kvalitātes izvērtējumu MS pacientiem saistībā ar slimību (piemēram, MSQoL‑54 jeb Multiple Sclerosis Quality of Life, SF‑36 jeb Short form 36), apmierinātību ar MS terapiju un slimības progresēšanu. Šādas aptaujas palīdz pacientiem izprast specifiskas problēmas saistībā ar slimību, piemēram, urinācijas un zarnu darbības traucējumus, depresiju, nogurumu. Vērā ņemamas ir aptaujas par slimības progresēšanu, kad pacientiem tiek dota iespēja pašiem gūt atziņas par savas slimības norisi, lai savlaicīgi sāktu atbilstošu terapiju.”
Kā grūtniecība un barošana ar krūti ietekmē klīnisko iznākumu sievietēm ar multiplo sklerozi
AVOTS: Lorefice L, et al. Effects of Pregnancy and Breastfeeding on Clinical Outcomes and MRI Measurements of Women with Multiple Sclerosis: An Exploratory Real-World Cohort Study. Neurol Ther, 2021 Oct 29. doi: 10.1007/s40120-021-00297-6. PMID: 34714518.
Grūtniecība ir svarīgs notikums jebkuras sievietes dzīvē, bet jo īpaši nozīmīgs MS pacientei, diemžēl pēcdzemdību periodā slimība nereti atkal aktivējas. Tā kā grūtniecības ietekme uz multiplās sklerozes ilgtermiņa iznākumu nav izzināta līdz galam, tad pētījuma mērķis bija raksturot lielu reālās pasaules kohortu (sievietes ar MS), lai izvērtētu grūtniecības un barošanas ar krūti efektu uz īstermiņa un ilgtermiņa klīnisko iznākumu un izmaiņām magnētiskās rezonanses attēlizmeklējumos.
Metodes
Pētījumā par MS pacientēm, kas ir grūtnieces un kas nav grūtnieces, tika izvērtēti tādi lielumi kā klīnisks relapss, MR attēlizmeklējumos novērotās atšķirības gadu pirms grūtniecības iestāšanās un gadu pēc dzemdībām. Lai noskaidrotu atšķirību starp ilgtermiņa MS iznākumu (EDSS rezultātu un smadzeņu aktivitāti MR attēlizmeklējumos) un grūtniecības un barošanas ar krūti ilgumu, tika izmantoti regresijas modeļi.
Rezultāti
No 210 sievietēm ar MS, kuras piedalījās pētījumā, vismaz viena grūtniecība bijusi 129 (61,4 %). Lai noteiktu slimības īstermiņa iznākumus, izvērtēja tās 90 grūtniecības, kas sākušās pēc multiplās sklerozes diagnosticēšanas, jeb 42,4 % no visām grūtniecībām (n = 212) pētījuma grupā. Augstāki ziņotie relapsa rādītāji konstatēti gadu pēc dzemdībām, salīdzinot ar gadu pirms grūtniecības iestāšanās (0,54 ± 0,84 pret 0,45 ± 0,71; p = 0,04).
Regresijas analīze norādīja, ka slimības klīniskā aktivitāte pēc dzemdībām asociējas gan ar klīnisko aktivitāti gadu pirms grūtniecības iestāšanās (p = 0,001), gan ar barošanas ar krūti periodu (p = 0,022). Līdzīgi aktivitāte MR attēlizmeklējumos pēcdzemdību periodā saistās ar aktivitāti MR attēlizmeklējumos pirms grūtniecības (p =0,026) un īsāku barošanas ar krūti periodu (p = 0,013). Attiecībā uz ilgtermiņa iznākumiem vismaz viena grūtniecība MS laikā tika saistīta ar zemāku EDSS rezultātu (p = 0,021), toties netika ziņots ne par kādu saistību ar izmaiņām magnētiskās rezonanses attēlizmeklējumos. Turpretī barošanas ar krūti ilgums > 6 mēnešiem saistījās ar mazāku baltās smadzeņu vielas tilpumu (p = 0,008).
Secinājumi
Pētījuma autori uzskata, ka ir nozīmīgi apsvērt grūtniecības un barošanas ar krūti īstermiņa un ilgtermiņa efektu uz MS iznākumu. Lai pārvaldītu bioloģiskos procesus tik svarīgā notikumā sievietes dzīvē, pamatu pamats mūsdienu terapeitisko iespēju plašajā laukā ir grūtniecības plānošana un ārstēšanas optimizācija pēcdzemdību periodā, īpaši sievietēm, kas nolēmušas bērnu barot ar krūti.
Dr. J. Kalniņa: “Multiplo sklerozi visbiežāk diagnosticē 20—40 gadu vecumā, kad cilvēki plāno ģimenes pieaugumu. Viens no slimības pārvaldības aspektiem ir konsultēt topošās māmiņas par viņu slimības norises smagumu, nepieciešamību sākt vai turpināt imūnmodulējošo terapiju, kā arī par konkrētā terapijas līdzekļa ietekmi uz grūtniecību. Izvērtējot slimības riskus, ir tikai daži medikamenti, ko varētu lietot arī grūtniecības laikā, bet nav neviena, ko varētu lietot barošanas ar krūti periodā. Tieši tāpēc svarīgi ir pētījumi un pieredze, lai ārsti varētu savas pacientes konsultēt par pēcdzemdību perioda norisi.”