Šis klīniskā gadījuma apraksts rāda pacientu ar iespējamu varfarīna inducētu strauju nieru funkcijas pasliktināšanos – varfarīna nefropātiju, kā arī to, kā klīniski spilgti noritoša nieru slimība (glomerulonefrīts) ļauj diagnosticēt slēptu infekciozu procesu, kas ir tās iemesls.
Klīniskā gadījuma demonstrācija
(Dr. Maija Motivāne)
Pirmā stacionēšanas reize
Sūdzības un slimības anamnēze
Pacients, 41 gadu vecs, iestājies stacionārā 2011. gada augustā ar ģimenes ārsta nosūtījumu diagnozes precizēšanai. Pacients jūtas slikti apmēram nedēļu. Galvenās sūdzības - tūskas uz kājām, epizodiski arī uz sejas, elpas trūkums fiziskas slodzes laikā, galvassāpes un slikts miegs.
Anamnēzē slimojis ar "dzelteno kaiti". Citas nopietnas slimības, operācijas vai medikamentu nepanesamību pacients noliedz. Pēdējo gadu ir bez pastāvīgas darba vietas, strādā gadījuma darbus, epizodiski vairākas dienas pēc kārtas lieto alkoholu, smēķē 3- 4 cigaretes dienā.
Objektīvais stāvoklis
Vidēji grūts, āda bāla, tūskaina. Palielinātus perifēros limfmezglus nepalpē. Sirdsdarbība 86 x/min., ritmiska. Sistolisks troksnis uz ictus cordis. TA 160/95 mmHg. Elpo 16 x/min., vezikulāra, abpusēji bazāli novājināta vezikulāra elpošana. Vēders - palpatori mīksts, nesāpīgs, heptomegālijas nav. Izteiktas perifēras tūskas uz kājām.
Izmeklējumi
Pilna asinsaina: Lei 4000, Er 3,15 milj., Hgb 95 g/l, Tr 94 000. Nei 53%, Ly 28%, Eo 0,9%, Ba 0,7%.
Urīna analīzes rezultātus skat. 1. tabulā.
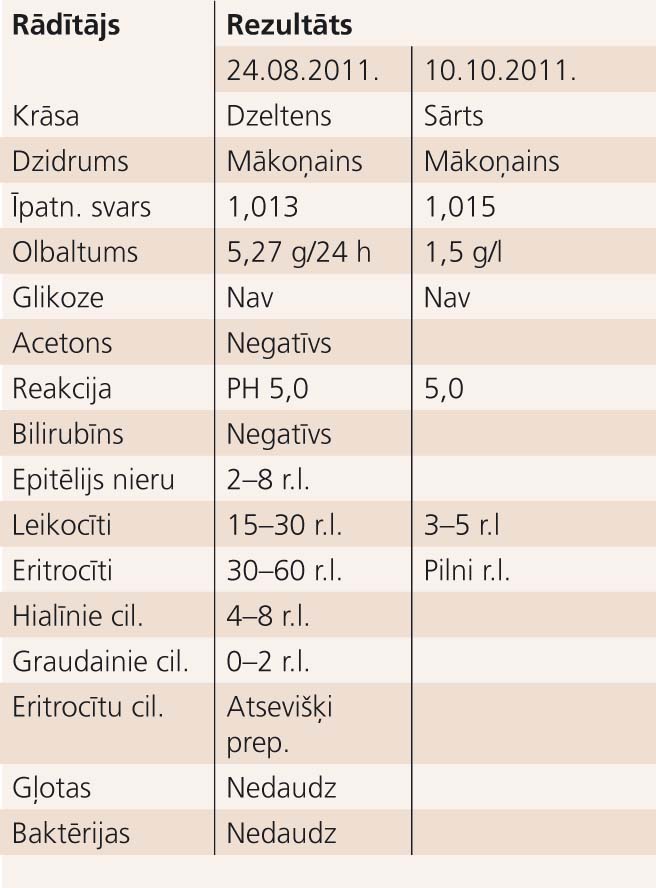

1. tabula
Urīna analīzes rezultāti
Bioķīmijas analīžu rezultātus skat. 2. tabulā.
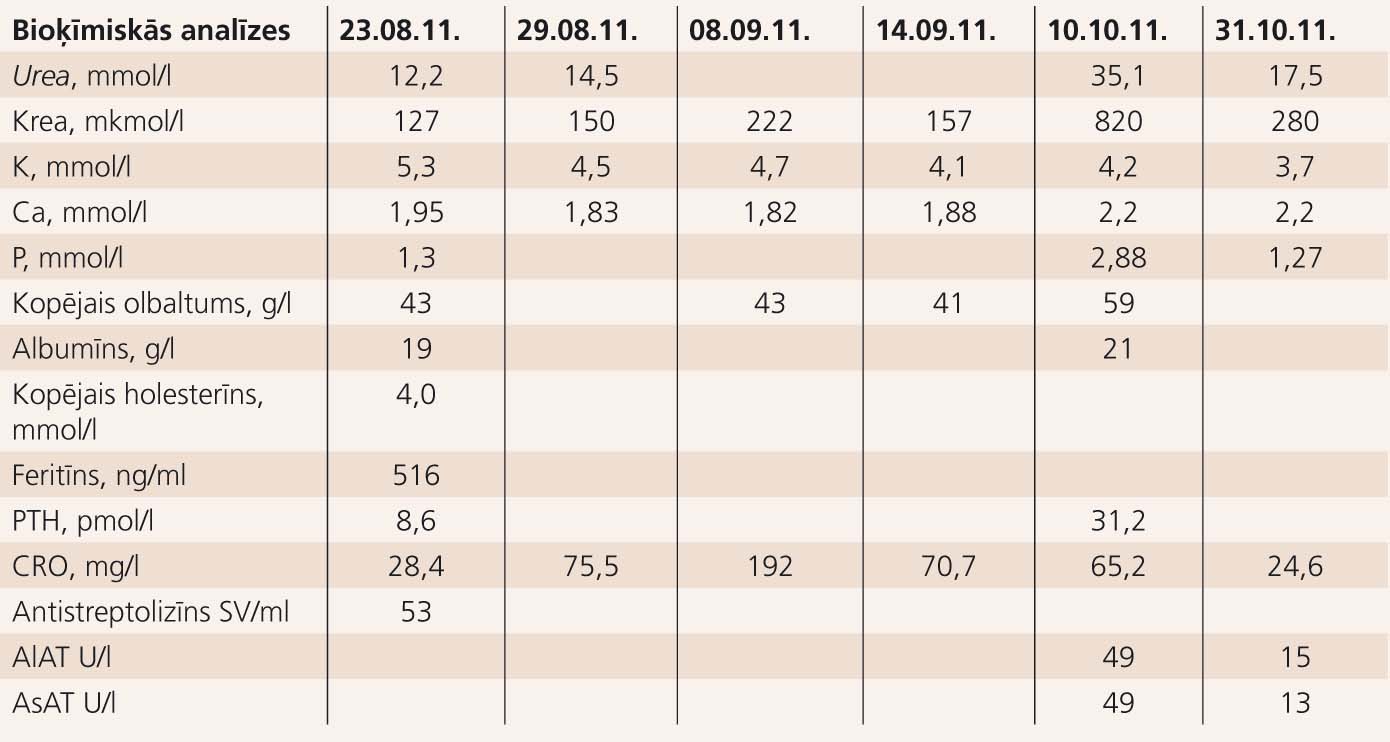

2. tabula
Bioķīmijas analīžu rezultāti
Vēdera dobuma ultrasonogrāfija: nieru forma, izmēri, lokalizācija parasta, slāņu attiecības normā. Labā niere - 12 x 5,9 cm, kreisā niere - 12 x 5,5 cm. Kontūras gludas. Parenhīmas ehogenitāte paaugstināta. Stāzi, konkrementus neredz. Slēdziens: difūzas izmaiņas nierēs. Neliela splenomegālija (13 cm). Nedaudz ascīts. Bilaterāls, neliels hidrotorakss.
RTG thoracis: iniciāls sastrēgums MAL. Abpusējs neliels hidrotorakss - nepunktējams.
Pacientam ir subfebrila temperatūra.
Urīna uzsējums - mikroflora neaug.
Asins uzsējums - mikrofloras neaug.
Imunoloģijas rezultātus skat. 3. tabulā.
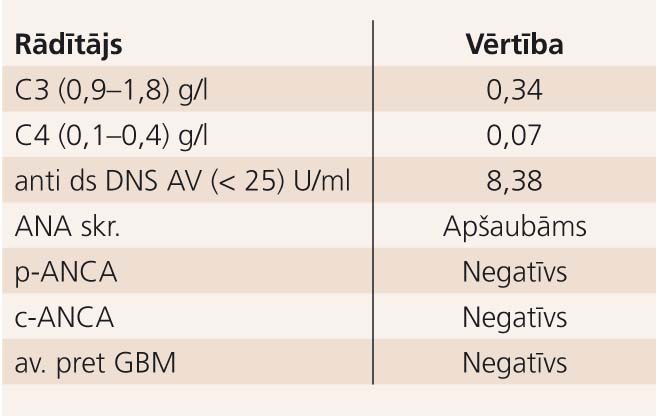

3. tabula
Imunoloģijas rezultāti
Nieru punkcijas biopsija - bioptāts satur 22 un 25 kamoliņus. Nieru kamoliņi - visos kamoliņos novēro difūzas, vienveida izmaiņas. Izteikta hipercelularitāte, glomeruļu diametra palielināšanās un segmentācija, endotēlija un neliela mezangiāla proliferācija, obliterētas kapilāru cilpas. Kanāliņi - vakuolizēts epitēlijs ar neskaidru apikālo virsmu, lūmenā graudainas eozinofilas masas, vietām eritrocīti. Interstīcijs - sīkperēkļaina fibroze, tūska ar limfocitāri leikocitāru komponentu. Asinsvadi - bez vaskulīta pazīmēm. Slēdziens: izmaiņas raksturīgas membranoproliferatīvam glomerulonefrītam ar akūtu tubulāru bojājumu (skat. 1. attēlu).
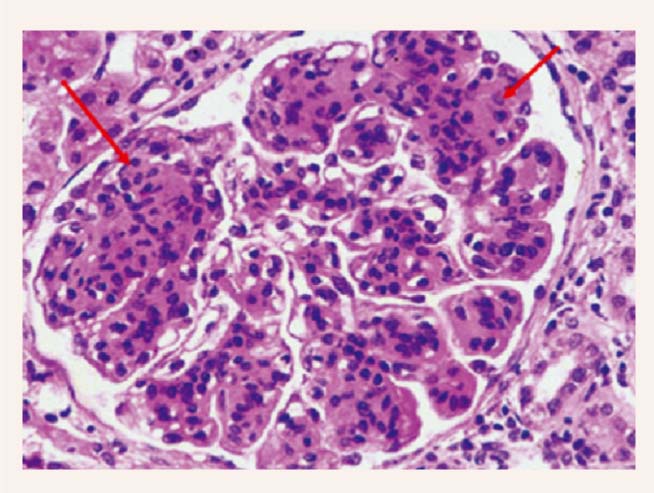

1. attēls
Membranoproliferatīvs glomerulonefrīts ar akūtu tubulāru bojājumu
Transezofageāla ehokardiogrāfija - mitrālās vārstules viras sabiezētas, uz MV mugurējās viras vizualizējama vidējas ehogenitātes flotējoša papildstruktūra 1,5 x 0,9 cm kreisā priekškambara pusē, uz priekšējās vi ras gala papildstruktūra 0,7 x 0,4 cm ar rupjiem viru koaptācijas traucējumiem, nozīmīgu MR III-IV. Papildstruktūras uz pārējām vārstulēm nevizualizē (skat. 2. attēlu).
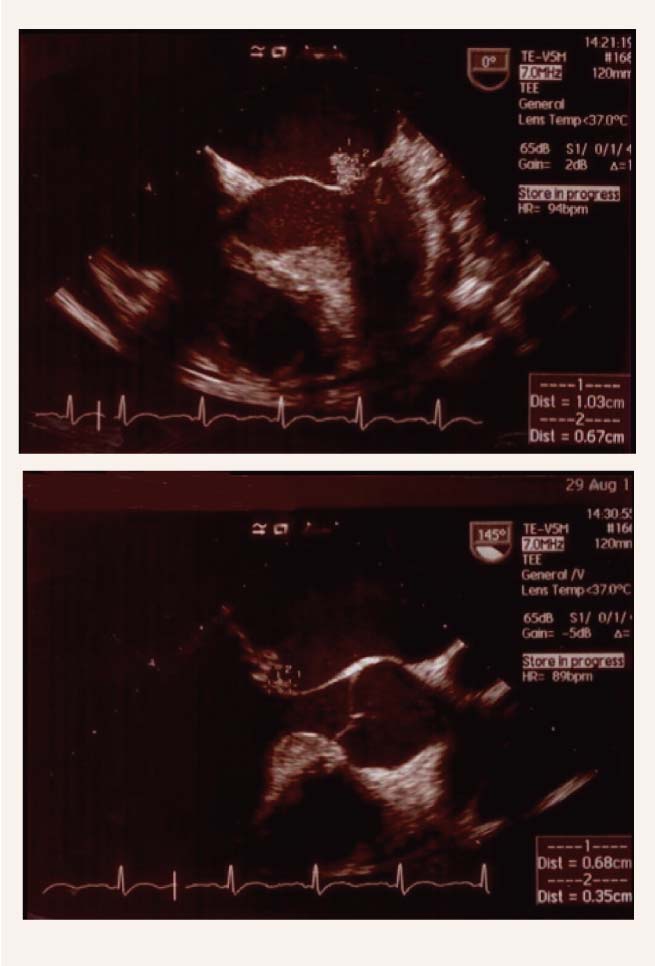

2. attēls
Transezofageāla ehokardiogrāfija
Slimības gaita
Kardioķirurga konsultācija - pacientam mitrālās vārstules nepietiekamība IV ar veģetācijām. Absolūti indicēta operatīva terapija. Pacientu pārved terapijai uz 16. nodaļu, veikti nepieciešamie papildu izmeklējumi: KG, US doplerogrāfija brahiocefālajām artērijām.
2011. gada septembrī veikta kreisā atriotomija. Mitrālās vārstules mehāniskā protēze.
Pēcoperācijas periods
Resternotomija, revīzija. Difūza asiņošana, sirds brūces neasiņo. Hemostāze. Progresē tūskas uz kājām, dzimumorgāniem, pieaug hidrotorakss. Trīsreiz veikta pleiras dobuma punkcija. Tūskas koriģētas ar lielām diurētiķu devām. Vērojama uzlabošanās.
Laboratorās analīzes:
- asinsaina: Lei 8500, Er 2,36 milj., Hgb 73g/l, Tr 398000;
- bioķīmijas analīžu rezultātus skat. 2.tabulā.
Mehāniskās vārstules protēzes dēļ pacientam sākta antikoagulācijas terapija ar varfarīnu. Koagulogrammu skat. 4. tabulā.
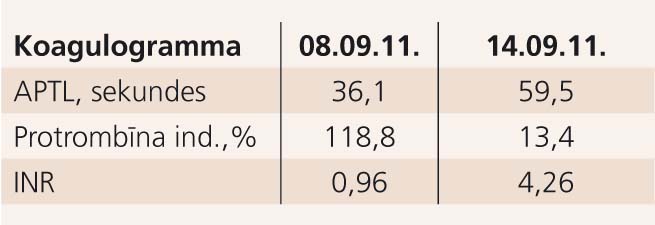

4. tabula
Koagulogramma
Diagnozes
14. septembrī pacientu izraksta ambulatorai terapijai ar šādām diagnozēm:
- bakteriāls endokardīts;
- mitrāla regurgitācijaIV ar veģetācijām uz mitrālās vārstules;
- HSM III-IV (NYHA);
- membranoproliferatīvs glomerulonefrīts- akūts postinfekciozs;
- nefrotiski nefrītisks sindroms;
- akūta nieru mazspēja;
- sekundāra arteriāla hipertensija.
Rekomendācijas
Ģimenes ārsta, kardiologa uzraudzība. Nefrologa konsultācija ambulatori pēc 2 nedēļām. Ierobežot sāli, lietot šķidrumu atbilstīgi diurēzes apjomam. Medikamenti - orfarīns 5 mg 1 x dienā (INR robežās no 2,5 līdz 3,5), Ciplox 500 mg 2 x dienā 2 mēnešus, Trifass 100 mg 1 x dienā, Hipothiazidi 50 mg 1 x dienā, Prestarium 5 mg 1 x dienā, Ferrum Lek 1 tbl. 3 x dienā, Concor 2,5 mg 1 x dienā.
Atkārtota stacionēšana
Pēc nepilna mēneša pacients stacionēts atkārtoti, sūdzības - progresējošs elpas trūkums apmēram divas dienas. No izrakstītajiem medikamentiem lietojis furosemīdu 80 mg 1 x dienā, orfarīnu 5 mg 1 x dienā un Ferretab 1 tbl. x 1, bet pārtraucis lietot ciprofloksacīnu.
Kopš izrakstīšanās no stacionāra gandrīz pastāvīgi bijusi makrohematūrija, pirms divām dienām bijusi arī vēdera izeja melnā krāsā. Vēl sūdzas par sliktu dūšu, vājumu, galvassāpēm, samazinātu apetīti.
Objektīvi stāvoklis grūts, āda bāli pelēcīga, tīra, sausa. Temperatūra 37,2ºC. Sirdsdarbība ritmiska, 88 x/min., TA 180/90 mmHg. Elpo 20 x/min., labajā pusē bazāli elpošana novājināta, kreisajā pusē bazāli atsevišķi mitri trokšņi. Vēders palpatori mīksts, nesāpīgs. Perifēras mērenas tūskas uz apakšstilbiem. Diurēze saglabāta 1500-2000 ml/dnn.
Izmeklējumi
Asinsaina - saglabājas anēmija: Hb 72 g/l, bet leikocitozes un trombocitopēnijas nav.
Bioķīmija - ir progresējusi nieru mazspēja. CRP aptuveni tāds pats kā iepriekš (skat. 2. tabulu).
Urīna analīze - urīns sārts, mākoņains, ir proteīnūrija 1,5 g/l, sedimentā - pilni redzes lauki ar eritrocītiem.
Koagulogramma - ir orfarīna pārdozēšana - PI 11,2%, INR - 4,71, atkārtotā analīzē PI 8,6%, INR - 5,4.
Slēptās asinis fēcēs - negatīvs.
EKG - sinusa tahikardija, 90 x/min. Supraventrikulāras ekstrasistoles. Ne Q perēkļa izmaiņas priekšējā, sānu sienā (T V2-V5 neg.). Kreisā ventrikuļa hipertrofijas pazīmes.
RTG thoracis - abpusējs hidrotorakss (dxt līdz VII ribai, sin., minimāli sinusā). Sastrēgums MAL.
Tālākā terapijas taktika
Tā kā pacientam ir varfarīna pārdozēšana, augsts asiņošanas risks, nav absolūtu indikāciju neatliekamai nieru aizstājterapijas sākšanai (K-N, diurēze saglabāta), terapija konservatīva.
Eventuālas nieru aizstājterapijas nepieciešamības dēļ atcelts varfarīns, sākts heparīns. Nieru funkcijas rādītāji laikā no 15. oktobra līdz 24. oktobrim bez būtiskas dinamikas (GFĀ 8-10 ml/min./1,73 m2), tāpēc tiek nolemts implantēt peritonealālo (PD) katetru. Bet, tā kā pacientam ar 25. oktobri mazinājās makrohematūrija, līdz ar to mazinājās arī nieru funkcijas rādītāji, tad PD katetrs netika implantēts.
31. oktobra asinsainā - Hgb 108 g/l (pēc Er masu transfūzijām), koagulogrammā PI 72,3%, INR 1,1. Bioķīmijas analīzes rezultātus skat. 2. tabulā. GFĀ 22 ml/min./1,73 m2.
Klīniskā diagnoze
Varfarīna pārdozēšana.
Membranoproliferatīvs glomerulonefrīts.
Nefrītiski nefrotisks sindroms.
Akūta nieru mazspēja uz hroniskas nieru slimības fona (varfarīna nefropātija ?).
Sekundāra anēmija.
Sekundārs hiperparatireoīdisms.
Sekundāra arteriāla hipertensija.
Bakteriāls mitrālās vārstules endokardīts, vārstules protezēšana (2011.IX).
Paravalvulāra MR III.
HSM III (NYHA).
Tālākās terapijas rekomendācijas
Tā kā alternatīvas antikoagulācijas terapijas iespējas pacientam pašlaik nav, nolemts turpināt orfarīna lietošanu, sākumā minimālās devās (2,5 mg x 1 p/o) ar stingru INR kontroli - 2,5-3,5. Tomēr nieru bojājuma risks ir. Vēl jāturpina lietot T. Concor 2,5 mg x 1 p/o no rīta, T. Amlodipin 10 mg x 1 p/o no rīta, T. Ciprofloxacini pa 500 mg x 2 p/o.
Ambulatori pacients ieradās uz kontroli pēc 1 mēneša. Jutās apmierinoši, sūdzību nebija. Arteriālā hipertensija koriģēta, TA 120/80 mm/Hg. Perifērās tūskas bija minimālas. Asinsainā Hb - 109 g/l, leikocitozes nebija, trombocītu skaits normas robežās. Bioķīmiski - urea 8,1 mmol/l, kreatinīns 118 mkmol/l, kālijs 6 mmol/l, GFĀ 61 ml/min., CRP 0,6 mg/l. Koagulogramma - INR 1,3, protrombīna indekss 53%. Antikoagulācija ir nepietiekama. Pacientam rekomendēts palielināt varfarīna devu un turpināt ambulatoru kontroli pie nefrologa.
Diskusija
Prof. U. Dumpis: Vai bija zināms, ka ciprofloksacīns potencē varfarīna efektu? Ciprofloksacīna terapija divus mēnešus lielā devā - faktiski tā ir saindēšanās ar ciprofloksacīnu.
Dr. M. Motivāne: Nē, tas netika ņemts vērā. Ilgstošā terapija ar ciprofloksacīnu bija kardioķirurgu rekomendācija.
Prof. A. Pētersons: Tas tiek ņemts vērā daudziem slimniekiem. Šī terapija varētu veicināt varfarīna intoksikāciju un INR paaugstināšanos.
Prof. V. Pīrāgs: Vai jums ir kāda hipotēze par septiskā endokardīta patoģenēzi? Vai pacients tiešām intravenozi nelietoja narkotikas? Vai viņam nav HIV infekcijas?
Dr. M. Motivāne: Domāju, ka nelietoja. Vīrusu hepatīta C antivielas viņam bija negatīvas. Viņš nebija tik antisociāls, drīzāk maznodrošināts. Bet viņš bija līdzesīgs.
Prof. A. Danilāns: Man bažas rada AlAT un AsAT attiecība. Viņš alkohola lietošanu atmeta? Tagad modē ir D vitamīna deficīts. Vai jums neienāca prātā viņam dot D vitamīna aktīvo formu? Tas šajā gadījumā varētu palīdzēt.
Dr. M. Motivāne: Viņš stacionārā saņēma visu nepieciešamo terapiju - arī D vitamīnu rokaltrolu. Par alkohola lietošanu - to, protams, pilnībā nevaram izslēgt.
Prof. A. Pētersons: Mums, kolēģiem, bija diskusija - vai mēs paši vairākas dienas pēc kārtas neesam dzēruši vīnu pie pusdienām? Šķiet, gandrīz visi esam to darījuši. Tomēr, protams, alkohola lietošana varēja ietekmēt klīnisko gaitu. Vēl ir jautājums par to, kāpēc gan normālos nieru kamoliņos varfarīna vai citu antikoagulantu ietekmē eritrocītiem būtu tiem jāiet cauri vairāk nekā parasti. Grūti iedomāties, kā varfarīns to sekmē.
Prof. H. Čerņevskis: Vai literatūrā jūs neatradāt datus par rivaroksabāna lietošanu šādiem pacientiem? Nav jau citas izejas, jo kardioķirurgi uzskata, ka varfarīna lietošana ir absolūti indicēta un to nevar pārtraukt. Vai jūsu pieminētie preparāti tiek lietoti kā alternatīva varfarīnam šajā - varfarīna nefropātijas - gadījumā?
Dr. A. Gertnere: Konkrēti šādu rakstu par varfarīna nefropātiju un nieru bojājumu atrast neizdevās.
Prof. A. Pētersons: Mums ir iespēja pētījumiem.
Prof. V. Pīrāgs: Interesants būtu jautājums - vai ir saistība ar hematūrijas pakāpi un nieru bojājumu, jo tas, ko prof. Pētersons teica, ja nieru kamoliņu caurlaidība eritrocītiem nav tik liela, tad varfarīna izraisītā bojājuma varētu nebūt.
Dr. A. Gertnere: Pētījuma pacientiem ar varfarīna nefropātiju (un GFĀ samazināšanos), neatrada ticamu saistību starp hematūrijas lielumu un nieru mazspējas pakāpi.
Prof. A. Pētersons: Konkrētā pētījuma grupa bija neliela. Mūsu pacientam bija membranoproliferatīvs glomerulonefrīts endokardīta dēļ. Viņam, protams, bija nieru kamoliņu bojājums, varbūt tāpēc viņš ir predisponēts varfarīna nefropātijai.
Prof. I. Folkmane: Gribēju papildināt par alternatīvo antikoagulantu terapiju. Runājot par rivaroksabānu, viena no pamatproblēmām ir tāda, ka tas nav iekļauts kompensējamo medikamentu sarakstā pat kardioloģiskiem pacientiem. Vienīgā oficiālā indikācija to lietot ir traumatoloģiskiem pacientiem ar dziļo vēnu trombozi, turklāt preparāts ir ārkārtīgi dārgs. Ja medikaments nav kompensēts, tad alternatīva antikoagulantu terapija automātiski atkrīti, runājot par konkrēto pacientu.
Prof. A. Pētersons: Terapijas izmaksas ir ap Ls 60 mēnesī.
Prof. V. Pīrāgs: Kāda ir tagad, retrospektīvi skatoties, koncepcija par glomerulonefrīta etioloģiju? Tas bija sekundārs vai primārs?
Prof. A. Pētersons: Sekundārs, proti, visticamāk, infekcijas izraisīts. Endokardīts, lai gan ne bakterioloģiski, bet klīniski pierādīts, un tā ķirurģiskā ārstēšana devusi arī labu remisiju glomerulonefrītam. Tad sekoja otrs sekundārs moments - varfarīna lietošana ar eventuālu varfarīna nefropātiju un otru nieru mazspējas progresijas epizodi. Mēs, protams, šobrīd nevaram būt droši par to, vai glomerulonefrīts ir pilnīgi pārgājis.
Prof. I. Folkmane: Klasiski poststreptokoku glomerulonefrīts ir mezangiāli proliferatīvs, līdz ar to jautājums, ko uzdeva prof. Pīrāgs, ir diskutējams.
Prof. A. Pētersons: Tas bija difūzs proliferatīvs endokapilārs glomerulonefrīts. Tagad mums ir jaunā Vankūveras membranoproliferatīvo glomerulonefrītu klasifikācija, un tur iemesli ir dažādi, arī pēcinfekciozi gadījumi. Streptokoku infekcijas šeit nebija. To var izraisīt arī stafilokoku, arī Escherichia infekcija u.c. Pacientam nebija tik fulminants endokardīts, ka viņš varētu nomirt no sirds mazspējas. Endokardīts bija jau labu laiku.
Prof. V. Pīrāgs: Man ir ļoti vilinoši atgriezties pie jautājuma par finansēm. Vai kāds no jums var aptuveni saskaitīt, cik šis pacients izmaksāja slimnīcai? Domāju, tas bija vairāk nekā Ls 10 000, ierēķinot sirds operāciju. Tās ir reālās izmaksas. Tagad mums par vienu ārstēšanas epizodi maksā Ls 115. Tas, protams, mūs bieži vien spiež rīkoties vieglprātīgi, bet mūsu uzdevums - saglabāt veselo saprātu un tur, kur tas nepieciešams, jāārstē, lai kādas būtu izmaksas. Galu galā jūs redzējāt, ka mēs bijām stiprāki nekā slimība. Ja pacients būtu vienkārši izrakstīts ambulatorai kontrolei, lietojot ciprofloksacīnu, iznākums būtu ne tik labs.
Varfarīns un nieres
(Dr. Arta Gertnere)
Lietošanas indikācijas
Indikācijas varfarīna lietošanai:
- dziļo vēnu tromboze un plaušu embolija;
- trombembolisku komplikāciju profilakse (pēc miokarda infarkta, ar mirgošanas aritmiju, ar sirds vārstuļu slimībām un protēzēm, pārejošu išēmisku lēkmju un insultu profilakse un ārstēšana).
Sirds vārstuļu protezēšanas gadījumā INR jābūt no 2,5 līdz 3,5, pārējo indikāciju gadījumā - no 2 līdz 3.
Kontrindikācijas
Pastiprināta jutība pret preparātu, grūtniecība, nosliece uz asiņošanu (Villebranda slimība, hemofīlija, trombocitopēnija un trombocītu funkcijas traucējumi), aknu mazspēja un ciroze, nesena intrakraniāla asiņošana, CNS vai acs operācijas, kuņģa, zarnu trakta un urīnceļu asiņošana (divertikuloze, ļaundabīgi veidojumi, čūlas), infekciozs endokardīts, demence, psihoze, alkoholisms, atslāņojoša aortas aneirisma.
Blakusparādības
1-10% pacientu novēro hemorāģijas. Var būt viegla asiņošana (deguna, smaganu asiņošana vai zilumi), hematūrija, melēna, pastiprināta vai pagarināta menstruālā asiņošana vai citu veidu asiņošana. Ļoti reti novēro ādas izsitumus, atgriezenisku aknu enzīmu paaugstināšanos, biliāras sāpes, vaskulīta attīstību, atgriezenisku matu izkrišanu, pēdu asinsrites traucējumus (sārti un sāpīgi ādas bojājumi kāju pirkstos).
Hematūrija
Iedala: makrohematūrija (redzama urīna apskatē) un mikrohematūrija (nosakāma urīna laboratorā izmeklēšanā). Mikroskopiski hematūriju konstatē, kad ir gadījuma atrade (eritrocīti vai hemoglobīns) urīna analīzē vai ar teststrēmeli, vai urīna sedimentā (zelta standarts). Par novirzi no normas tiek uzskatīti > 2 eritrocīti redzes laukā centrifugētā urīna sedimentā. Makrohematūrijas gadījumā, apskatot urīnu, tam ir sārta vai brūna krāsa, krāsas izmaiņu rada 1 ml asiņu uz 1000 ml urīna. Makrohematūrija ar asins recekļiem gandrīz vienmēr liecina par asiņošanu no apakšējiem urīnceļiem. Makrohematūrija var būt pacientam ar jau esošu glomerulāru slimību, bet var izpausties arī ar akūtu pārejošu nieru mazspēju. Nieru biopsijā redz kanāliņu obstrukciju ar intratubulāriem eritrocītiem, akūtu tubulāru nekrozi. Makrohematūrija aprakstīta pacientiem ar IgA nefropātiju, plāno bazālo membrānu slimību, kā arī lupus nefrīta un varfarīna pārdozēšanas gadījumā. Ja pacients terapijā saņem varfarīnu, IRN > 3, jādomā par hematūriju, nezināmas ģenēzes akūtu nieru mazspēju (ANM) vai hroniskas nieru slimības (HNS) strauju progresēšanu. Iespējams, pacientam ir varfarīna indicēta nefropātija (WRN).
Varfarīna indicēta nefropātija
To pirmo reizi aprakstīja Brodskis pētījumos Ohaio štata universitātē. WRN kā jēdziens tika ieviests, veicot nieru biopsiju 9 pacientiem ar akūtu nieru bojājumu, kas bija saistīts ar relatīvi vieglu varfarīna koagulopātiju. Kreatinīna vidējais līmenis bija 4,3 ± 0,8 mg/dl (380 ± 70 µmol/ l), INR 4,4 ± 0,7 un pirms nieru biopsijas veikšanas INR bija normas robežās. [1]
Pamatindikācija nieru biopsijai - hematūrija kombinācijā ar akūtu vai progresējošu HNS. Novēro nieru kanāliņu obstrukcija ar intratubulāriem eritrocītiem, un šis ir galvenais mehānisms akūtam nieru bojājumam (skat. 3. attēlu).
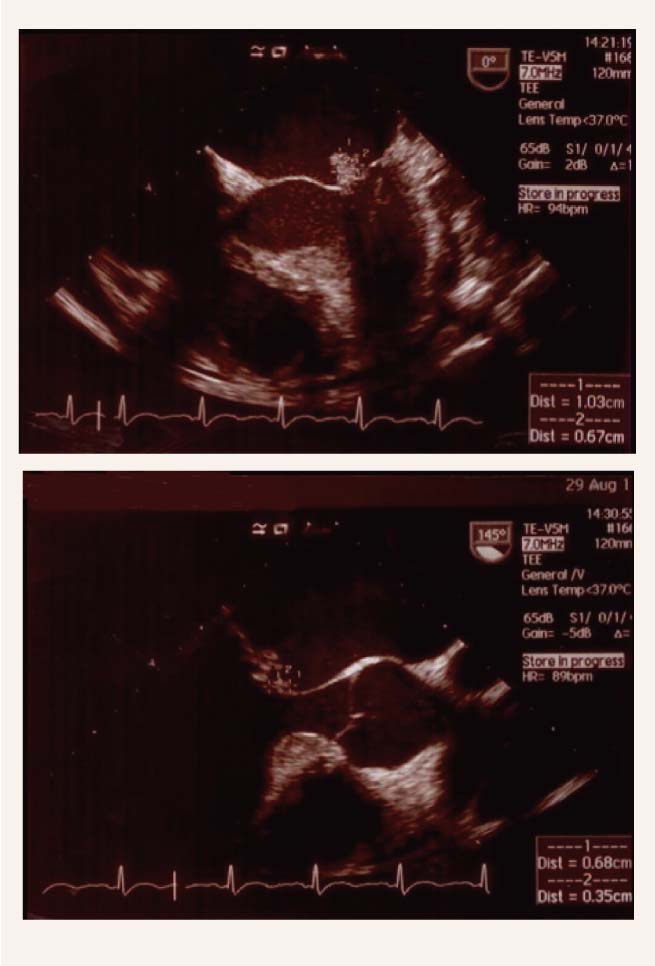

2. attēls
Transezofageāla ehokardiogrāfija
WRN parasti attīstās drīz pēc varfarīna terapijas sākšanas. Glomerulārā asiņošana izraisa tubulāro obstrukciju, kas var būt WRN galvenais akūta nieru bojājuma mehānisms (citi - ateroembolisms, intersticiāls nefrīts). Daudzveidīgo risku dēļ WRN klātbūtne nav viegli atklājama. WRN risks paaugstināts tiem pacientiem, kam ir vairāki citi riska faktori akūtam nieru bojājumam. Pētījumi pierāda, ka varfarīna koagulopātija saistīta ar būtisku ANM riska pieaugumu un akūtu mirstību, īpaši HNS pacientiem. Paaugstināta mirstība saistīta ar WRN un blakusslimībām - diabētu, hipertensiju un kardiovaskulāro slimību. Viena gada mirstība pacientiem ar WRN - 31,1%, salīdzinot ar 18,9% bez WRN, kopējais mirstības risks 65%. Augsta riska pacientiem WRN var būt parasta komplikācija varfarīna terapijai, bet pacientiem ar HNS tā dubulto šo risku. Šo risku mehānisms ir neskaidrs.
Kāpēc tāda bieža problēma ar varfarīna terapiju bijusi neatpazīta līdz mūsdienām? Nieru biopsijas veikšanai ir augsts asiņošanas risks, bet literatūrā ir salīdzinoši maz pētījumu par šo problēmu.
Alternatīva varfarīna terapijai
Tiešā antitrombīna inhibitors dabigatran 75 mg, 110 mg un 150 mg tabletēs, 80% ekskrēcija caur nierēm.
X a faktora inhibitors rivaroxaban 10 mg tabletēs, 25% ekskrēcija caur nierēm.