Rakstā neirologs, algologs un fizioterapeits aplūko galvassāpes, kas īsākā vai ilgākā laikposmā attīstījušās pēc galvas un/vai kakla traumas. Akūtas traumas ārstēšana — imobilizācija, operācija, reanimācija — nav šā raksta mērķis. Par psihoterapeita iesaisti galvas/kakla pēctraumas sāpju pārvaldībā lasiet kādā no nākamajiem Doctus numuriem!
NEIROLOGA, ALGOLOGA VIEDOKLIS
(Dr. D. Jēgere)
Anamnēzes dati par triecienu pa kaklu vai galvu ar tam sekojošu bezsamaņu vai reiboni, sliktu dūšu un dažu dienu apjukumu ar sekojošām galvassāpēm nerada šaubas par galvassāpju iemeslu. Diagnozi precizē attēldiagnostiskie izmeklējumi, ja tajos konstatē audu izmaiņas: kaulu lūzumus, skriemeļu subluksācijas vai subdurālu vai epidurālu saasiņojumu, vai disekciju kakla asinsvados.
Tomēr lielākā daļa kakla traumu ir vieglākas — sasitumi, pašķiebšana, pamežģījums, hiperekstensija —, tad audu bojājumus rentgenoloģiski nekonstatē. Galvassāpju attīstīšanās septiņas dienas pēc kakla vai galvas traumas liecina par to tiešu saistību ar traumu, taču galvassāpes var parādīties arī garāku periodu pēc traumas. Kakla traumas, kad ar attēldiagnostikas metodēm nekonstatē kaulu bojājumus, parasti netiek uzskatītas par nozīmīgām, tā sacīt, “tikai sasitums, gan jau sadzīs”. Jāņem vērā kakla audu attiecības un anatomiskā uzbūve (1. attēls), kas traumas gadījumā var tikt izjauktas.
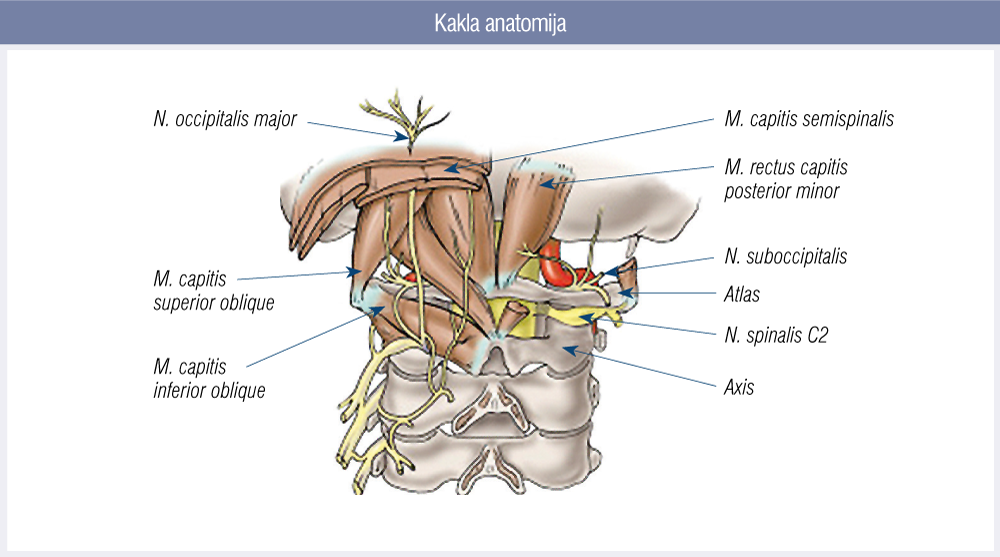

1. attēls
Kakla anatomija
Kakla struktūras ir saistītas ar saitēm, cīpslām, fascijām, tās caurvij asinsvadi, limfvadi un nervu pinumi. Jebkura kakla daļas trauma var izraisīt sāpes ar bagātīgu raksturojumu: gan nociceptīvās sāpes, gan neiropātisko sāpju elementi un reiboņi, šķebināšana, notirpums, fotofobija un fonofobija.
Pētījumu par kakla traumas ierosinātām galvassāpēm ir daudz, akcentējot vai nu patoloģijas iemeslu (attiecināmas uz traumu), vai audu bojājumu (okcipitāla neiralģija vai miofasciālas sāpes, artērijas disekcijas izraisītas galvassāpes, atstarojošas sāpes migrēnas gadījumā vai saspringuma tipa galvassāpes). Vairāki galvassāpju veidi var pastāvēt vienlaicīgi un pastiprināt citas sāpes.
Cervikogēnas galvassāpes
Cervikogēnas galvassāpes ir sekundāras galvassāpes, ko izsauc patoloģija kakla daļas skriemeļos (arī trauma), ar tiem saistītos starpskriemeļu diskos un mīkstajos audos, tās var pavadīt sāpes kaklā un galvā (Starptautiskās Galvassāpju biedrības galvassāpju klasifikācija, bēta versija, 2018).
Ja iepriekš bijušas galvassāpes pēc traumas kļūst hroniskas vai ievērojami pieaug to intensitāte, diagnozē jānorāda abas galvassāpju diagnozes. Pēc Starptautiskās Galvassāpju klasifikācijas (2018) šo galvassāpju kritēriji ir klīniski un/vai attēldiagnostiski pierādījumi, kas ietver vismaz divas pazīmes:
- jebkuras galvassāpes, kas iekļauj C kritērijus,
- klīniski vai attēldiagnostikā norādījumi par kakla daļas skriemeļu vai mīksto audu bojājumu, vai slimību, kas var izraisīt galvassāpes.
- C kritēriji — vismaz divi no šīm pazīmēm:
- galvassāpes parādījās tiešā saistībā ar kakla audu slimību vai bojājumu,
- galvassāpes ievērojami mazinājās vai pārtraucās reizē ar kakla audu bojājuma vai slimības izārstēšanu,
- kakla kustību apjoms ir samazināts, galvassāpes nozīmīgi pastiprina kakla kustības,
- galvassāpes novērš cervikālo struktūru vai to inervējošā nerva blokādes.
Arī cilvēkiem bez galvassāpēm attēldiagnostiski konstatē izmaiņas kakla daļā, un tās nav noteicošais iemesls cervikogēnu galvassāpju attīstībai. Deģeneratīvas izmaiņas kakla skriemeļos — spondiloze un osteohondroze, kā arī tumori, lūzumi, reimatoīdais artrīts ne vienmēr izraisa cervikokranialģiju. Sāpes izteiktākas un biežāk recidivējošas pacientiem ar deģeneratīvām izmaiņām kakla skriemeļos, diskos, saitēs.
Galvassāpes, kas attiecināmas uz galvas, kakla traumu
Starptautiskajā Galvassāpju klasifikācijā atsevišķi nodalītas galvassāpes, kas attiecināmas uz galvas/kakla traumu, kad traumas fakts ļoti konkrēti saistīts ar galvassāpju attīstību. Sadaļā “Galvassāpes, attiecināmas uz galvas un/vai kakla traumu” norādīts, ka akūtas galvassāpes, kas attiecināmas uz galvas/kakla traumu, sākas ne vēlāk kā septiņas dienas pēc traumas, bet persistējošas galvassāpes, kas attiecināmas uz galvas/kakla traumu, ir galvassāpes, kas sākušās pirmajās septiņās dienās pēc traumas un ilgst vairāk nekā trīs mēnešus.
Atsevišķi tiek izdalītas fleksijas—ekstensijas jeb “pātagas cirtiena” (whiplash) traumas (3., 4. attēls), ko diagnosticē pēc šiem kritērijiem:
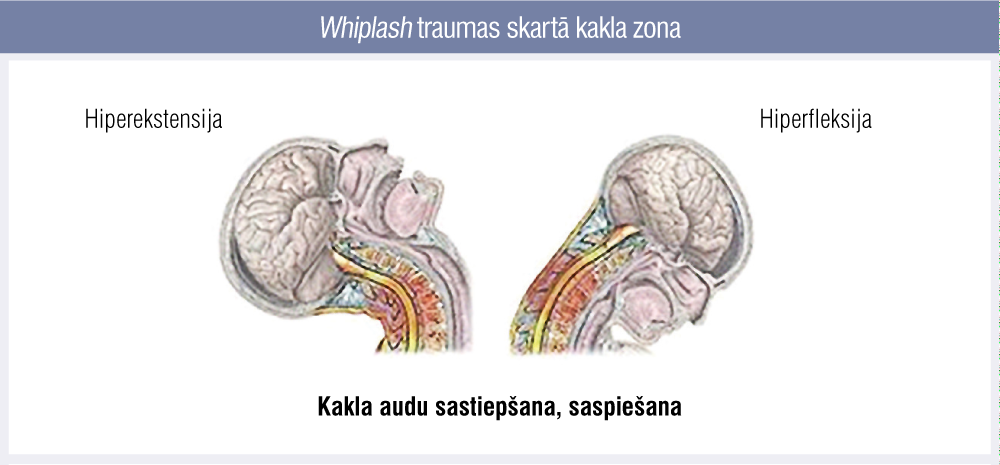

3. attēls
Whiplash traumas skartā kakla zona
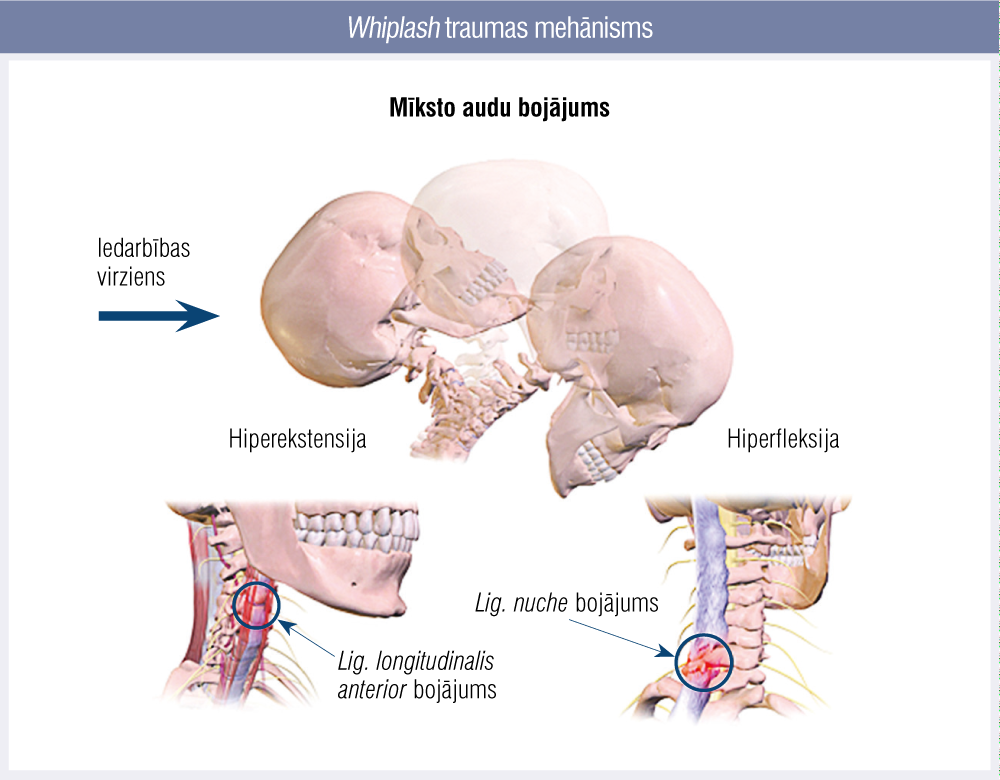

4. attēls
Whiplash traumas mehānisms
- akūtas galvassāpes, attiecināmas uz fleksijas—hiperekstensijas traumu, attīstījušās pirmajās septiņās dienās pēc traumas un ilgst ne vairāk par trīs mēnešiem no traumas momenta;
- pastāvīgas (iepriekšējā klasifikācijā hroniskas) galvassāpes, attiecināmas uz fleksijas—ekstensijas traumu, sākas pirmajās septiņās dienās pēc traumas un ilgst vairāk nekā trīs mēnešus pēc traumas.
Etioloģija un anatomija
Anatomiski to galvassāpju centrs, kas saistītas ar kakla traumu vai kakla struktūru slimību, ir trigeminocervikālais kodols muguras smadzeņu kakla daļā. Tajā descendējošā trakta jušanas šķiedras (nucleus caudalis n. trigemini) saskaras ar jušanas šķiedrām no augšējām cervikālām saknītēm. Tiek uzskatīts, ka šī funkcionālā saistība ļauj sāpju signāliem starp kaklu un trigemināliem jušanas apgabaliem sejā un galvā pārvadīties abos virzienos.
Pirmie trīs cervikālie nervi un to zari ir primārās nervu struktūras, kas sāpes pārvada uz galvu (2. attēls).
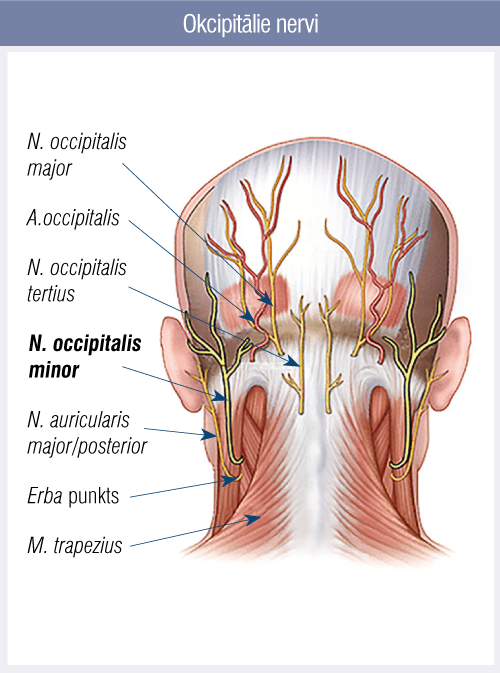

2. attēls
Okcipitālie nervi
- C1 spinālais nervs (n. suboccipitalis) inervē atlantookcipitālo locītavu. Bojājums visbiežāk rodas fleksijas—ekstensijas traumas rezultātā. Patoloģija vai trauma šajā locītavā atstarojas kā sāpes pakausī.
- C2 spinālais nervs un tā dorsālās saknītes ganglijs cieši saistīts ar atlantoaksiālo (C1—C2) starpskriemeļu locītavu un inervē to. Šīs locītavas trauma vai patoloģija var būt iemesls galvassāpēm. Ramus dorsalis no C2 saknītes veido lielo okcipitālo nervu, bet ventrālais zars mazo okcipitālo nervu.
- C3 ramus dorsalis inervē C2—C3 skriemeļu starpskriemeļu locītavu. Sāpes locītavas traumas vai apkārtējo audu patoloģijas gadījumā izstaro uz okcipitālo, frontotemporālo un periorbitālo rajonu.
C2—C3 starpskriemeļu locītavas trauma vai patoloģija ir iemesls apmēram 70 % no cervikogēnām galvassāpēm. Šīs locītavas bojājuma nozīmi pētīja pacientiem ar kakla un galvas sāpēm pēc hiperekstensijas traumas. No 100 pacientiem ar hroniskām kakla sāpēm pēc hiperekstensijas traumas 3. okcipitālā nerva ierosinātas galvassāpes okcipitālā, frontotemporālā un periorbitālā rajonā konstatēja 27 % gadījumu.
Atlantoaksiālā locītava ir otrs biežākais iemesls cervikogēnām galvassāpēm. Locītava var būt bojāta ne tikai traumas, bet arī reimatoīdā artrīta gadījumā. Retāk iemesls galvassāpēm ir C3—C4 un zemāku starpskriemeļu locītavu, kā arī augšējo kakla intervertebrālo disku bojājumu gadījumā. Okcipitālā nerva neiralģijas izraisītas galvassāpes izstaro uz pakausi, pieri un rada spiediena sajūtu sub– un okcipitālā rajonā.
Sāpes pierē var būt vairākkārt stiprākas nekā pakausī — stindzinošas, šaujošas. Sāpju raksturs tipiski ir spiedošs, var būt ar neiropātisku komponentu — dedzinošas, šaujošas ikdienas vai gandrīz ikdienas galvassāpes, kas nereaģē uz pretsāpju līdzekļiem, nesteroīdajiem pretsāpju līdzekļiem. Konstatē alodīniju — sāpīgi viegli pieskārieni. Līdz ar to ir grūtības guļot, pacienti maina dažādus spilvenus, pieliek ledu šai vietai, izvēlas kādu noteiktu pozu.
Pēc traumas galvassāpes var būt kā atsevišķs simptoms, bet tās var pavadīt simptomu kopums: reiboņi, apjukums, grūtības koncentrēties, psihomotorisks lēnīgums, miega traucējumi, trauksme.
Patoģenēze šim simptomu kompleksam saistīta gan ar aksonālu bojājumu, gan smadzeņu metabolisma, cirkulācijas un likvora dinamikas traucējumiem. Nozīme ir ģenētiskai predispozīcijai, psihopatoloģijai, pacienta cerībām par traumas iznākumu. Traumas izraisīti simptomi izteiktāki ir tad, ja iepriekš jau bijušas galvas vai kakla traumas, kaut nelielas.
Pacienti, kam nekad nav bijusi migrēna, stāsta par migrēnai līdzīgiem simptomiem, ir nepatika pret gaismu, skaņu. Savukārt migrēnas slimnieki atzīmē migrēnas lēkmju skaita pieaugumu. Lēkmes kupē triptāni. Reizēm migrēnas simptomi turpinās ilgstoši, pat nedēļām. Galvassāpes pastiprina tie paši trigeri, kas pastiprina migrēnu, — mēnešreizes, stress, smaržas. Fiziska aktivitāte, piemēram, galvas noliekšana, telefona turēšana pie auss, sāpes saasina.
Diagnozes formulējums
Kā redzams pēc klasifikācijas, cervikogēnu galvassāpju un galvassāpju, kas attiecināmas uz kakla/galvas traumu, kā arī primāru galvassāpju simptomi pārklājas un nav iespējams ļoti strikti novilkt robežu. Tāpēc, formējot diagnozi, jānorāda visas diagnozes, kam atbilst attiecīgais simptomu komplekss konkrētajam slimniekam. Tomēr skaidrības labad pamata diagnozei svarīgi daži aspekti.
Ja pacientam ir skaidri saspringuma tipa vai migrēnas galvassāpju simptomi, kam papildus mazākā mērā izteikti ir sāpju simptomi skaustā, plecos, pakausī, kas pazūd līdz ar galvassāpju epizodes kupēšanu, šīs galvassāpes ir attiecināmas uz primārām galvassāpēm. Parasti primārās galvassāpes — saspringuma tipa galvassāpes vai migrēna sākas kā atsevišķas galvassāpju epizodes, kas vēlāk var kļūt biežākas vai periodiskas, kad dažos gadījumos spilgtāk sāk izpausties sāpes skaustā, plecos, palpējot parādās sāpīgums okcipitālā nerva projekcijas punktos vai muskuļu trigera punktos.
Pazīmes, kas palīdz atšķirt cervikogēnas galvassāpes no primārajām galvassāpēm (migrēnas un saspringuma tipa galvassāpēm), ir pārsvarā vienpusējas sāpes, ko provocē kakla muskuļu saspiešana ar pirkstiem un noteikta galvas kustība, kuras laikā sāpes no mugurpuses pārvietojas uz priekšu. Tomēr šīs sāpes nav tipiskas tikai cervikokranialģijai. Arī tādi migrēnas simptomi kā šķebināšana, vemšana, fotofobija un fonofobija, tikai mazākā mērā izteikti, var parādīties slimniekiem ar cervikokranialģiju.
Lielākajā daļā primāro galvassāpju gadījumu konstatē kakla muskuļu saspringumu un jutīgumu. Reizēm ir sarežģīti atšķirt primāras galvassāpes no cervikokranialģijām sakarā ar kakla skriemeļu, locītavu, nervu bojājumiem, kas izraisa atstarotas sāpes galvā, kaklā, periorbitāli, vai no galvassāpēm, kas pastiprinājušās pēc kakla/galvas traumas.
Nav izslēgta komorbiditāte, kad pacientam līdztekus primārām galvassāpēm ir arī cervikokranialģijas simptomi, kas saasina primārās galvassāpes. Ja galvassāpju iemesls ir miofasciālas sāpes, galvassāpes apraksta kā saspringuma tipa galvassāpes vai galvassāpes, kas attiecināmas uz miofasciālām sāpēm. Galvassāpju iemesls var būt arī augšējā cervikālā radikulopātija, kuras klīniskās izpausmes apliecina tagad jau zināmo saistību starp augšējo cervikālo un trigeminālo nocicepciju.
Galvassāpes, kas attiecināmas uz kakla traumu (sekundāras galvassāpes), sākas ar raksturīgām sāpēm vispirms pakausī, kas var izstarot uz skaustu, var būt periorbitālas sāpes (to nosaka visieinteresētākais spinālais nervs — C1, C2, C3). Anamnēzē sāpju attīstības sākumu tomēr var saistīt ar kādu traumas momentu — tā var būt piespiedu poza, saaukstēšanās, deģeneratīvas vai iekaisīgas izmaiņas kakla struktūrās vai to kombinācija. Pieaugot sāpju intensitātei un ilgumam, var pievienoties primārām galvassāpēm raksturīgie simptomi un pat pirmo reizi mūžā parādīties migrēnas galvassāpes, kuras kupē ar triptāniem.
Ja attēldiagnostikas izmeklējumos konstatē traumatiskas izmaiņas, diagnoze nerada šaubas. Tomēr daudz vairāk ir sīku traumu bez redzamiem bojājumiem, bet ar simptomātiku, kas skaidri attīstījusies pēc traumas notikuma.
Diferenciāldiagnostika
Dažādi galvassāpju veidi, kad simptomi ir līdzīgi, var pastāvēt reizē kā līdztekus slimības:
- primāras galvassāpes — migrēna, saspringuma tipa galvassāpes,
- kakla sāpes cervikālas spondilozes dēļ,
- miofasciālas sāpes,
- a. carotis interna un a. vertebralis disekcija, kas var attīstīties pēc traumas un izpausties kā akūtas sāpes kaklā un galvā,
- mugurējās bedres tumori, spinālā nerva kompresija vai tumors, intra– vai ekstramedulāri tumori,
- arteriovenozas malformācijas,
- Arnold—Chiari malformācijas,
- C2 spinālā nerva neiralģija, kad raksturīgas straujas, asas, īslaicīgas sāpju epizodes pakauša rajonā, ko bieži pavada ipsilaterālās acs asarošana un miegšana. Okcipitālā nerva neiralģija jāatšķir no atlantoaksiālās vai starpskriemeļu locītavas kairinājuma. Diferenciācijai palīdz rūpīgi ievākta anamnēze un precīza nerva blokāde rentgenstaru kontrolē;
- kakla—mēles sindroms. Strauja galvas pagriešana rada subluksāciju atlantoaksiālajā locītavā un C2 saknītes kompresiju, kas izpaužas ar stiprām sāpēm pakausī un vienlaikus ar mēles notirpumu ipsilaterāli. Šis sindroms biežāk sastopams bērnībā un pusaudža gados.
Ārstēšana
Galvassāpēm, kas attiecināmas uz kakla traumu un cervikogēnām kranialģijām, nav vienas noteiktas terapijas taktikas. Pacientus ar viegli izteiktām vai vidēji stiprām sāpēm pēc attēldiagnostikas izmeklējumiem, ja nekonstatē lūzumus, pamežģījumus, nozīmīgus audu bojājumus, nosūta uz fizioterapijas un fizikālās terapijas procedūrām. Ja sāpes ir stipras, sāk pregabalīna vai gabapentīna lietošanu, šos medikamentus lēni titrējot, lai izvairītos no biežajām blaknēm — noreibuma, miegainības.
Pēc dažām dienām, ja pacients preparātu panes labi, devu var palielināt un medikamentu lietot arī dienā. Pacientiem ar ieilgušām mokošām sāpēm un miega traucējumiem izraksta tricikliskos antidepresantus — amitriptilīnu, nortriptilīnu, devu titrējot.
Ja konstatē sāpīgus savilktus skausta muskuļus un ir ierobežotas kakla kustības sakarā ar saspringtiem muskuļiem, sāpes atvieglo miorelaksanti. Baklofēnu var lietot dienas laikā, jo tas rada mazāk miegainības, bet tizanidīns labāk lietojams pirms miega.
Ieilgušas, mokošas sāpes ievērojami atvieglo anestezējošas blokādes ar lidokaīna 1 % šķīdumu atlantoaksiālās locītavas rajonā, C2—C3 starpskriemeļu locītavām rentgenogrāfiski kontrolējot pieeju locītavām.
Blokādēm ir diagnostiska nozīme — atvieglojums un sāpju ievērojams samazinājums apstiprina klīnisko diagnozi par patoloģiju šo locītavu rajonā. Pēc sāpju samazināšanās pacientam var sākt fizikālo terapiju un fizioterapiju.
Anestezējošas blokādes lielā un mazā okcipitālā nerva rajonā uz laiku mazina sāpes, bet šī terapija nav specifiska cervikogēnām galvassāpēm. Miofasciālas sāpes kakla un skausta muskuļos atvieglo trigera punktu blokādes ar anestezējošu šķīdumu, teipi, masāža, fizikālās terapijas procedūras.
Pēdējos piecos gados arī Latvijā cervikogēnu galvassāpju terapijā algologi lieto pulsa radiofrekvences procedūras, ja efekts pēc diagnostiskās anestezējošās blokādes ir pārejošs.
Šo metodi izmanto, ja konservatīvā terapija izmēģināta ilgāku posmu un bijusi neefektīva. Izmantojamās metodes:
- C2—C3 dorsālā ganglija pulsa radiofrekvences procedūras;
- ja ir sāpes starpskriemeļu (fasešu) locītavu rajonā, izmanto fasešu locītavu C2—C3 mediālo zaru ramus posterior konvencionālo radiofrekvences ablāciju;
- okcipitālā nerva subokcipitāla dekompresija, pulsa radiofrekvence vai kriodestrukcija.
Pirms radiofrekvences procedūrām jāveic diagnostiska blokāde ar Sol. Lidocaini 0,3 % spinālo nervu mediānam zaram. Ja blokāde uz īsu laiku ir efektīva, tas nozīmē, ka radiofrekvences procedūras būs efektīvas.
Pēc šīm procedūrām efekts ir paliekošs un ilgstošs, kaut gan sāpes pēc ilgāka perioda var atjaunoties, tad veicama nākamā procedūra.
FIZIOTERAPEITA VIEDOKLIS
(M. Puide)
Fizioterapeits arvien biežāk tiek iesaistīts daudzdisciplīnu komandā galvassāpju un kakla daļas sāpju ārstēšanā. Pēctraumas galvassāpju ārstēšana nav standartizēta, primāri tās tiek ārstētas ar medikamentiem, bet kā papildterapijas metodes var apsvērt fizioterapiju, progresīvo muskuļu relaksāciju, manuālo terapiju, kognitīvi biheiviorālo terapiju. [1]
Lielākajai daļai pacientu, ko ārstē konservatīvi ar fizioterapiju, pirmajās četrās nedēļās novēro nozīmīgus galvassāpju biežuma, ilguma un intensitātes uzlabojumus. [2]
Cervikogēnas galvassāpes ir galvassāpju apakš-
grupa, ko izraisa kakla augšējās daļas disfunkcija. Būtiskas cervikogēnu galvassāpju izcelsmē ir arī miofasciālas un muskuļu problēmas, piemēram, fascijas saistības starp m. rectus capitis posterior minor un augšējās kakla daļas dura mater ir iespējams iemesls galvassāpēm. [3] Miofasciālajiem trigera punktiem kakla augšdaļā arī ir nozīmīga loma cervikogēnu galvassāpju izcelsmē. [4] Svarīgi ir kakla posturālie, dziļie saliecējmuskuļi (m. longus capitis et colli), kam ir pierādīti vāja aktivitāte un izturības kapacitāte cervikogēnu galvassāpju gadījumos. [5] Parasti šo muskuļu izturības vājums kombinējas ar paaugstinātu m. trapezius augšējo daļu, m. levator scapulae un mm. scaleni muskuļu aktivitāti. [6]
Manuālā terapija un vingrinājumi
Nepareizi funkcionējošus mugurkaula segmentus iespējams atkal padarīt funkcionālus ar manuālās terapijas tehnikām, piemēram, ar mīksto audu mobilizācijas tehnikām vai locītavu mobilizāciju un citām manipulācijām.
Spinālā manuālā terapija veicama divreiz nedēļā trīs nedēļu garumā, papildinot ar locītavu mobilizēšanu 8—12 seansos sešās nedēļās, paralēli jāveic arī dziļo kakla saliecējmuskuļu vingrojumi divreiz dienā sešas nedēļas. [7] Manuālās terapijas vingrojumi vienmēr jāpapildina ar terapeitiskiem, aktīviem vingrojumiem. [8] Veicot manuālās terapijas manevrus kakla augšējai daļai, SNAG (sustained natural apphyseal glides) paņēmieniem ir diezgan zems pierādījuma līmenis cervikogēnu galvassāpju mazināšanā, taču tos iespējams ierādīt arī pašam pacientam. [9] Ne mazāk svarīgi ir stiprināt kakla daļas un lāpstiņu muskuļus, lai veicinātu pareizas stājas attīstību un izvairītos no galvassāpēm. Tie var būt gan aktīvi vingrojumi, piemēram, specifiski kakla un plecu vingrojumi muskuļu spēkam, izturībai, stiepšanas vingrojumi, spēka un pozu vingrojumi, gan elpošanas vingrojumi, kognitīvi, acu fiksācijas un propriorecepcijas vingrojumi, tomēr svarīgi saprast, ka augstākais pierādījumu līmenis ir aktīvai terapijai. Zems pierādījumu līmenis ir elpošanas vingrojumiem, standarta fitnesa vingrojumiem, tikai stiepšanas vingrojumiem, koordinācijas, propriorecepcijas vingrojumiem. [10]
Fizioterapijas mērķis
Fizioterapija neietilpst vadlīnijās uzreiz pēc traumas, to nosaka individuāli, lielākoties, ja sūdzības trīs nedēļās nemazinās. Ir vairāki faktori, kad var ordinēt agrīnāku rehabilitāciju: izteikta kakla simptomātika un saknīšu kairinājums, specifiski simptomi (galvassāpes, muskuļu sāpes, sāpes vai jušanas traucējumi, kas migrē no kakla uz plecu, roku), iniciāli izteiktas bažas par prognozi, daudz subjektīvu sūdzību, daudzveidīgi sākotnējie simptomi, iepriekšējas deģeneratīvas izmaiņas. [12]
Galvenais fizioterapijas mērķis ir pacienta atgriešanās iepriekšējās ikdienas aktivitātēs, nepieļaujot, ka sāpes kļūst hroniskas. Jāatceras, ka augstākais pierādījumu līmenis ir aktīvai terapijai.
Terapiju var iedalīt divās grupās: pacienti ar normālu atveseļošanās tempu un ar palēninātu. Pacientiem ar normālu atveseļošanās tempu terapijas mērķi saistīti ar aktivitātēm, piemēram, celšanu, nešanu, staigāšanu, uzdevumu veikšanu un raksturīgajiem traucējumiem, piemēram, ierobežots kustību apjoms vai muskuļu nestabilitāte. Pacientiem ar kavētu atveseļošanos galvenais mērķis ir mazināt faktorus, kas atbild par lēno progresu. [13] Atveseļošanos var iedalīt piecās fāzēs. [13]
Atveseļošanās fāzes
I fāze
Ieteikums pirmajā fāzē, kas ilgst pirmās četras dienas, ir darīt nepieciešamās darbības bez sāpju provokācijas. Mērķis — samazināt sāpes, izglītot par sagaidāmajām traumas sekām. Lai sasniegtu šīs fāzes mērķi, pacientam ierāda pietiekami biežas un atkārtotas aktīvas kustības kakla daļā komfortablā apjomā, neprovocējot sāpes.
Kakla apkaklītes nēsāšana un atpūta nav ieteicama. Fizioterapeitam vajadzētu pacientam izskaidrot traumas sekas, noskaidrot, ko pacients sagaida no terapijas, jāizskaidro hronisko sāpju riska attīstība: ja pacients pieņemsies svarā, paļausies tikai uz medikamentiem, nēsās kakla apkaklīti, nevis ikdienā iekļaus aktivitātes, atveseļošanās būs kavēta. [13]
II fāze
Otrajā fāze, kas ilgst no 4. līdz 21. dienai, terapija koncentrējas uz funkciju palielināšanu un pacienta iespējami drīzu atgriešanos sākotnējās aktivitātēs. Īpaši svarīga aktivizēšana, lai novērstu bailes no kustībām. Šajā fāzē sāk uzlabot funkcijas (muskuļu stabilitāti, kustību apjomu, sāpes) un palielināt aktivitātes (sniegšanās, grūšana, staigāšana, pozu maiņa un noturēšana). Ieteicams izglītot, ierādīt vingrojumus, trenēt funkcijas un aktivitātes. Papildus var izglītot par stāju, ergonomiku, aktivitāšu svarīgumu un iespējami drīzu to atsākšanu.
Aktivitātes jāatsāk pamazām. Jāizglīto par aktivitāšu ilgumu un laiku, lai pēc tām atjaunotos. Jāapzinās, ka aktivitātes palīdzēs ātrāk atveseļoties, bet pārāk daudz atpūtas un miera atveseļošanos kavēs. Svarīgi izskaidrot, ka šajā fāzē daļa no agrākajām aktivitātēm varētu būt sāpīgas, bet tas nav kaitīgi. [13]
III fāze
Trešajā fāzē (3.—6. nedēļā) funkcijas, aktivitātes un dalību palielina pacienta panesības līmenī. Terapija vairāk koncentrēta uz aktivitāšu palielināšanu, nevis sāpju mazināšanu.
Terapijas mērķi: uzlabot funkcijas (muskuļu stabilitāti, spēku, stāju, koncentrēšanos, uzmanību), uzlabot aktivitāšu līmeni (pozu maiņa, aktivitātes, kas saistītas ar darbu un mājasdarbiem) un palielināt dalības līmeni (darbs, mājas, sociālās aktivitātes).
Lai to sasniegtu, izmanto izglītošanu un aktivitāšu, funkciju trenēšanu. Pacientiem ar kavētu atveseļošanos uzmanība tiek pievērsta uz aktīvu pašpalīdzību, palielinot sevis kontrolēšanas izjūtas un samazinot sagrozītu domāšanu par sāpēm, katastrofiskām bailēm no kustības. Iesaka aktivitātes palielināt pamazām, ar pozitīvu kustību pieredzi, īpaši tās, kas izraisa pacientam bailes. [13]
IV fāze
Ceturtā fāze (no 6. nedēļas līdz 3 mēnešiem) fokusējas uz funkciju, aktivitāšu un dalības uzlabošanu līdz pacienta ierastajam līmenim. Ierāda vingrojumus patstāvīgai izpildei kopā ar fizioterapeitu, lai stabilizētu mugurkaula kakla daļu un plecu joslu. Pacientiem ar kavētu atveseļošanos akcents ir uz aktīvu pašpalīdzību un nepieciešamības gadījumā kognitīvi biheiviorālā terapeita iesaiste.
Šiem pacientiem vajadzīga maksimāli aktīva terapija, negaidot pasīvas darbības no fizioterapeita un to, ka fizioterapeits pasīvi izārstēs no sāpēm. Turpinās izglītojošais darbs, skaidrojot par hronisku sāpju iespējamību. [13]
V fāze
Piektajā fāzē, kas ir pēc trim mēnešiem, turpinās IV fāzes terapijas mērķi. Terapija fokusējas uz pozitīvu domāšanu par sāpēm, izjūtas veicināšanu par sevis kontrolēšanu. Jāizvērtē arī tālākas rehabilitācijas iespējas daudzdisciplīnu komandas ietvaros. [13]