Liela daļa sieviešu piedzīvo plaša spektra simptomus menopauzes un perimenopauzes laikā, un visbiežāk šie simptomi ar laiku samazinās vai pāriet, taču diemžēl nav pieejami prognostiski kritēriji, kas spētu šo laiku aptuveni paredzēt. Tas, kāda līmeņa konsultācija sievietei šajā periodā būs nepieciešama, atkarīgs no daudziem faktoriem — kulturāliem, etniskiem, ar izglītības līmeni un psihosociālajiem faktoriem saistītiem, kā arī būtiska loma ir gan ārstniecības pieejamībai, gan diemžēl arī finansiālām iespējām.
Sievietes dzīvildzes pagarināšanās dēļ lielākā daļa sieviešu pauž nepieciešamību pēc lielāka veselības aprūpes speciālistu atbalsta un zināšanām menopauzālo simptomu pārvaldībā.
Menopauzes vecums, veselīgs dzīvesveids un kardiovaskulārās slimības sievietēm: prospektīvs kohortas pētījums
AVOTS: Pant A, Gibson AA, Marschner S, et al. Age of menopause, healthy lifestyle and cardiovascular disease in women: a prospective cohort study. Heart. 2025;111(6):262-268. Published 2025 Feb 26. doi:10.1136/heartjnl-2024-324602.
Kardiovaskulārās slimības (KVS) ir vadošais nāves iemesls visā pasaulē, un menopauzes iestāšanās vecums ievērojami paātrina KVS attīstību sievietēm. Menopauze ir kritisks brīdis, kad iejaukties un potenciāli samazināt KVS riskus ar dzīvesstila modifikāciju palīdzību. Šajā pētījumā tika analizēta saistība starp priekšlaicīgu/agrīnu menopauzi un iespējamību attīstīties KVS, kā arī veselīga dzīvesveida principu saistība ar zemāku KVS risku sievietēm menopauzē.
Metodes
Pētījums tika veikts Austrālijā, un tajā tika iekļautas sievietes no 45 gadu vecuma (n = 267 357) laikā no 2005. līdz 2009. gadam ar zināmu menopauzes iestāšanās vecumu. Pētījuma sākumā sievietes bija bez KVS anamnēzē. Primārais iznākums bija incidenta KVS (t. sk. insults), kas fiksēts aptaujas anketas datos; pētījuma dalībnieces saņēma anketu divas reizes novērošanas periodā: 2012.—2015. gadā un 2018.—2020. gadā.
Ar loģistiskās regresijas modeļu palīdzību izvērtēta saistība starp priekšlaicīgu (< 40 gados) vai agrīnu (40—44 gados) menopauzi un KVS, salīdzinot rezultātus ar sievietēm, kam menopauze iestājās 50—52 gados. Rezultāti pielāgoti sociodemogrāfiskajiem un klīniskajiem mainīgajiem. Veselīga dzīvesstila līdzestība izvērtēta piecos faktoros: smēķēšana, fiziskā aktivitāte, sēdēšanas ilgums dienā, miegs un uzturs.
Rezultāti un secinājumi
Piecpadsmit gadu novērošanas periodā aptaujas anketas pabeidza un iesniedza 46 238 sievietes (vidējais vecums 62,1 ± 8,2 gadi). Tika fiksēti 5416 (11,7 %) KVS gadījumi. Pēc mainīgo pielāgošanas augstāka iespējamība attīstīties KVS bija sievietēm ar priekšlaicīgu menopauzes iestāšanos (OR 1,36; 95 % TI 1,17—1,59; p < 0,0001) un ar agrīnu menopauzes iestāšanos (OR 1,15; 95 % TI 1,03—1,28; p = 0,013) salīdzinājumā ar sievietēm, kam menopauze iestājās 50—52 gadu vecumā.
Starp visām sievietēm augsta (9—10 punkti) līdzestība veselīgam dzīvesveidam salīdzinājumā ar zemu līdzestību (0—5 punkti) norādīja uz 23 % zemāku KVS iespējamību dzīves laikā (OR 0,77; 95 % TI 0,68—0,86; p < 0,0001). Turklāt sievietēm ar priekšlaicīgu menopauzi augsta līdzestība veselīgam dzīvesveidam KVS iespējamību samazināja par 52 % (OR 0,48; 95 % TI 0,30—0,77, p = 0,0022)!
Autori secina, ka priekšlaicīga/agrīna menopauze ir KVS riska faktors. Dzīvesstila modifikācija saistīta ar nozīmīgu KVS iespējamības samazināšanos šo sieviešu vidū.
Komentē Dr. I. Erciņa
“Estradiola līmeņa samazināšanās jūtama pilnīgi visos sievietes organisma uzbūves audos — estrogēna receptori ir ne tikai dzemdē, bet arī asinsvados, miometrijā, kā arī CNS. Lokkegaard et al. 2006. gadā veiktajā pētījumā par KVS incidenci sievietēm secinājis, ka relatīvais risks (RR) ir paaugstināts divkārtīgi to sieviešu grupā, kam menopauzālā pāreja notiek priekšlaicīgi — līdz 40 gadu vecumam, turpretī pacientu grupā, kam menopauzālā pāreja notiek pēc 45 gadu vecuma, RR ir 1. Ļoti vērā ņemami ir Somijas nacionālā slimību reģistra dati par laika periodu no 2002. līdz 2009. gadam — RR pēkšņai nāvei KVS dēļ samazinās uz pusi, ja pacientēm sākta HAT (hormonu/menopauzes aizvietojošā terapija) līdz 60 gadu vecumam — kopējais pacientu skaits šajā pētījumā 91 130 sieviešu postmenopauzē, kas novērotas 378 602 pacientu gadus. Kopējais secinājums no šobrīd pieejamajiem datiem par pacientēm, kas saņem HAT, norāda, ka terapija samazina kardiovaskulāro notikumu risku.”
Menopauze un suicīda risks: sistemātiska pārskata dati
AVOTS: Hendriks, Olivia et al. Menopause and suicide: A systematic review. Women’s health (London, England) vol. 21 (2025): 17455057251360517. doi:10.1177/17455057251360517.
Pāreja menopauzes vecumā ir kritisks brīdis sievietes dzīvē, kas saistīts ar hormonālām svārstībām, fiziskiem un psiholoģiskiem simptomiem. Simptomu kopa, ar ko saskarsies katra sieviete, ir ļoti variabla, attiecīgi arī ietekme uz sievietes veselību un labbūtību var būt dažāda. Viens no nozīmīgākajiem aspektiem, kas jāņem vērā, ir (peri)menopauzē pieaugošie suicidalitātes riski daļai sieviešu. Tomēr līdz šim nav izvērtēta holistiskā menopauzes un suicidalitātes saistība un potenciālie riski.
Materiāli un metodes
Lai izvērtētu attiecības starp menopauzes pārejas posmu un suicidalitātes riskiem, kā arī identificētu ar menopauzi saistītus riska faktorus, veikts sistemātisks literatūras pārskats pēc PRISMA vadlīnijām.
Kā datu avoti tika izmantotas tādas datu bāzes kā MedLine, CINAHL, PsychINFO, Web of Science un Cochrane Library.
Rezultāti un secinājumi
Iekļaušanas kritērijiem atbilda deviņpadsmit pētījumi 1987.—2025. gadā. No šiem pētījumiem 16 (84 %) tika ziņots par menopauzes pārejas perioda un suicidalitātes saistību; septiņos no pētījumiem īpašs uzsvars tika likts uz sievietēm perimenopauzē. Ar paaugstinātu pašnāvību risku saistījās hormonālās izmaiņas, iepriekš esoši psihiskās veselības traucējumi, fizisku simptomu esamība un ierobežota sociālā atbalsta pieejamība. Jābilst, ka trīs pētījumos saikne starp menopauzes periodu un pašnāvību risku netika atrasta.
Autori secina, ka pastāv pierādījumi, ka sievietēm menopauzes periodā var būt paaugstināts pašnāvības risks, taču secinājumus ierobežo analizēto pētījumu dizains un heterogenitāte. Ar šī pārskata palīdzību klīnicisti tiek aicināti menopauzes aprūpē iekļaut arī psihiskās veselības izvērtēšanu. Tāpat jāturpina pētījumi, lai precizētu, kādi patofizioloģiskie vai psihosociālie mehānismi var būt atbildīgi par suicīda risku menopauzes pārejas posmā.
Komentē Dr. I. Erciņa
“Levine et al 2026. gada pētījumā novēro, ka menopauzālā pāreja paātrina epiģenētisko novecošanās procesu, un ka vecums, kad iestājas menopauze, korelē ar epiģenētiskā vecuma akcelerāciju. Menopauzālā pāreja ietekmē sekojošas neiroloģiskās pamatfunkcijas, piemēram, operatīvo un darba atmiņu, sensoro integrāciju, mācīšanās atmiņu, kas lokalizēta prefrontālajā garozas daļā, temperatūras, miega, enerģijas, barības uzņemšanas regulēšanas centrus hipotalāmā, emociju regulēšanas un motivācijas centrus amigdalā, kā arī seratonīnerģisko sistēmu un noskaņojumu Rafe kodolā. Progesterona receptori ir konstatēti ne tikai endometrijā, bet arī CNS.
Estrogēna un progesterona attiecību traucējumi palielina gan neirodeģenerācijas risku, gan paaugstina depresijas risku un kognitīvās funkcijas efektivitātes izmaiņas. Menopauzālās pārejas gadījumā pieaug depresīvo simptomu incidence.
Pieaugot periodam, kas pavadīts postmenopauzē, prevalē bezmiegs, kā arī miega apnoja.”
Insulīna līmenis agrīni perimenopauzē un vazomotoriskie simptomi pārejas posmā
AVOTS: Athar, Faria et al. Insulin levels early in perimenopause inform vasomotor symptom incidence across the menopausal transition. The Journal of clinical endocrinology and metabolism, dgaf699. 3 Jan. 2026, doi:10.1210/clinem/dgaf699.
Sievietes metaboliskā veselība ietekmē menopauzes pārejas posmu. Jau noskaidrots, ka tādi vielmaiņas rādītāji kā ĶMI ietekmē vazomotorisko simptomu incidenci, bet paaugstināta insulīna, agrīnas metaboliskās disfunkcijas marķiera, loma pagaidām ir maz pētīta. Lai noteiktu, vai insulīna līmenis pusmūžā ir saistīts ar vazomotorisko simptomu incidenci, veikts pētījums.
Metodes
Tika veikta garengriezuma analīze datiem no SWAN (Study of Women’s Health Across the Nation) pētījuma par 704 dalībniecēm bez ooforektomijas vai histerektomijas anamnēzē un par tādām, kurām bija pieejami metaboliskie dati 47 gadu vecumā, kā arī nebija lietota insulīna terapija vai citi medikamenti glikēmijas korekcijai.
Vidējais tukšas dūšas insulīna rādītājs dalībniecēm 47 gadu vecumā bija 10,117 µIU/ml (SN = 6,711) un ĶMI 27,0 kg/m² (SN = 6,6); vidējais vecums pēdējam menstruālajam ciklam 51,0 gadi (SN = 2,3). Primārais pētījuma iznākums bija vazomotorisko simptomu laiks un ilgums, kā arī estradiola, FSH un testosterona svārstības menopauzes pārejas posmā.
Rezultāti
Augstāks insulīna līmenis 47 gados uzrādīja uz agrīnāku karstuma viļņu un nakts svīšanas sākumu, garāku karstuma viļņu un auksto sviedru ilgumu un izteiktāku testosterona kāpumu. Vazomotorisko simptomu saistība ar ĶMI bija līdzvērtīga insulīnam, bet ĶMI bija ciešāk saistīts ar lēnāku estradiola samazināšanos un vājāku FSH kāpumu. Insulīna ietekme uz vazomotoriskajiem simptomiem sievietēm menopauzes pārejas posmā saglabājās statistiski nozīmīga arī pēc tādu mainīgo pielāgošanas kā ĶMI un glikoze.
Komentē Dr. I. Erciņa
“Estrogēnam piemīt fantastiska īpašība — sensibilizēt šūnu glikozei. Kad menopauzālajā pārejas periodā samazinās estrogēna līmenis, veidojas relatīva hiperinsulinēmija, kas veicina adipozitāti pēc centrālā tipa. HAT lietošanas gadījumā — orāli lietots estradiols uzlabo insulīna rezistenci, turpretī transdermālajam insulīnam ir ļoti maza vai vispār neesoša ietekme uz insulīna rezistenci.
Orāli lietojamie androgēnie progestogēni insulīna rezistenci pasliktina. To svarīgi paturēt prātā pie svara dinamikas izmaiņu konsultēšanas pacientiem.”
Eiropas Endokrinologu asociācijas klīniskās vadlīnijas menopauzes un perimenopauzes pārvaldībā: ieteikumi hormonaizstājterapijai (HAT) / menopauzes hormonterapijai (MHT)
AVOTS: Lumsden M.A. et al. European Society of Endocrinology clinical practice guideline for evaluation and management of menopause and the perimenopause, European Journal of Endocrinology, Volume 193, Issue 4, October 2025, Pages G49–G81, https://doi.org/10.1093/ejendo/lvaf206.


1. tabula
Klīniskais izvērtējums pirms HAT/MHT sākšanas
Pirms jebkādas hormonterapijas (HAT vai MHT) sākšanas ir svarīgi identificēt indikācijas un kontrindikācijas (absolūtas, relatīvas), lai pacientei nodrošinātu drošāko un efektīvāko ārstēšanas pieeju. Klīniskā izvērtēšana pirms HAT/MHT apkopota 1. tabulā, un pamata rekomendācijas apkopotas zemāk.
- Sievietēm perimenopauzē un menopauzē svarīga holistiska pieeja, nekoncentrējoties tikai uz HAT/MHT (laba klīniskā prakse). Sievietes jākonsultē arī par hronisku slimību pārvaldību, veselīgu uzturu, regulārām fiziskām aktivitātēm, adekvātu miegu, stresa pārvaldību un tabakas/alkohola lietošanas paradumiem.
- MHT kandidātes peri- un postmenopauzē var tikt uzraudzītas primārās aprūpes līmenī atbilstīgi vadlīnijām.
- Pirms HAT/MHT sākšanas sievietēm jābūt labi informētām par ieguvumiem un riskiem, kā arī citām ārstēšanas iespējām, lai veicinātu kopīgu lēmumu pieņemšanas taktiku (laba klīniskā prakse).
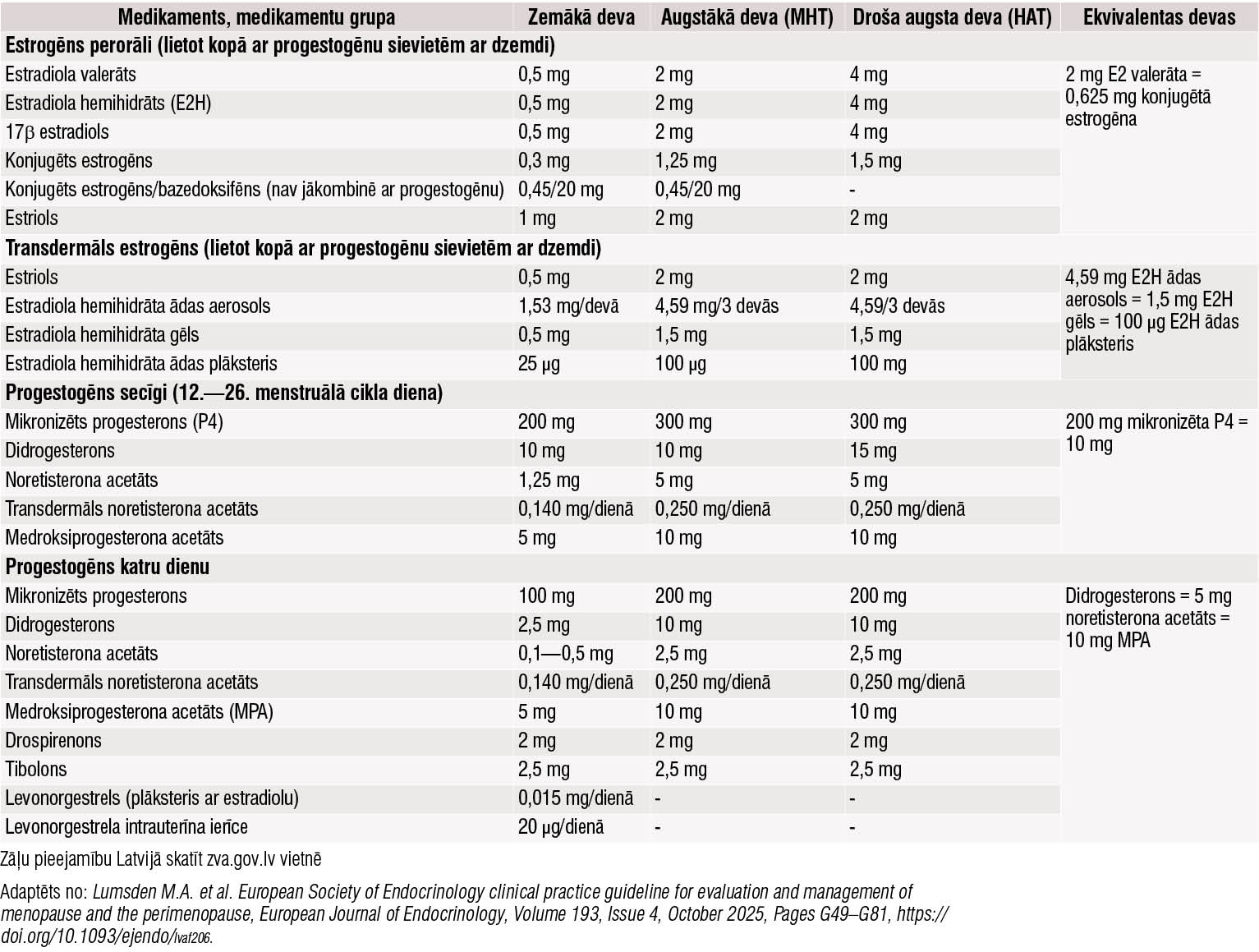

2. tabula
- Ja indicēts, sievietēm ar dzemdi sākt MHT ar preparātu, kur kombinēts estrogēns un progestogēns. Estrogēnu terapija viena pati, ja nav līdzsvarota ar progestogēnu vai progesteronu, var stimulēt endometrija augšanu, paaugstinot patoloģiskas dzemdes asiņošanas, endometrija hiperplāzijas un vēža attīstības riskus. Medikamenti uzskaitīti 2. tabulā.
- Ja indicēts, sievietēm ar veiktu histerektomiju sākt MHT ar estrogēnu monoterapijā.
- Sievietēm, kas saņem MHT simptomu kontrolei, ārstēšanas efekts jāizvērtē pēc 3 mēnešiem. Neadekvātas atbildreakcijas vai blakņu gadījumā jāpārskata medikamenta deva un zāļviela.
- Parakstot MHT, jāņem vērā pacientes individuālie raksturlielumi un blakusslimības, kā arī pacientes vēlmes, medikamenta pieejamība un izmaksas (laba klīniskā prakse). Ņemot vērā, ka gan Eiropā, gan ASV apmēram 50 % sieviešu virs 55 gadu vecuma ir vismaz viena hroniska slimība, lēmuma pieņemšana par MHT sākšanu ir kompleksāka.
- Tā tiek rekomendēta HAT pacientēm ar olnīcu izsīkuma sindromu neatkarīgi no vazomotorisko vai citu klimaktērisko simptomu klātbūtnes, jo multimodālie ieguvumi pārsniedz riskus. HAT jāturpina līdz klasiskajai menopauzes vecuma sasniegšanai un tad jāpārskata to nepieciešamība turpmāk (laba klīniskā prakse).
- MHT rekomendē sākt sievietēm 10 gadu periodā kopš menopauzes sākuma vai zem 60 gadu vecuma traucējošu menopauzes simptomu koriģēšanai. Sievietes jāinformē, ka MHT novērš kaulu masas zudumu, samazina lūzumu risku un var sniegt pozitīvu efektu uz kardiovaskulāro sistēmu (laba klīniskā prakse).
- Sievietēm ar vulvovaginālu atrofiju var tikt apsvērta lokāla vai sistēmiska MHT neatkarīgi no citu simptomu klātesības. Sākotnēji parasti sāk ar lokālu estrogēnu terapiju, bet nepieciešamības gadījumā arī sistēmisku MHT.
- Sievietēm bez perimenopauzes/menopauzes simptomiem zem 60 gadu vecuma MHT sākšana var tikt apsvērta kaulu veselības aizsardzībai.
Komentē Dr. I. Erciņa
“Eiropas Endokrinologu asociācijas vadlīnijas ir ļoti klīniskas, skaidri definētas un kalpo par ļoti labu diskusijas avotu gan ar pacientiem, gan ar kolēģiem. Mani uzrunā skaidras robežas klīniskajiem parametriem — no kāda brīža un kurā periodā ir iespējams izmeklēt situācijas, kad rodas aizdomas par menopauzālo pāreju. Ļoti svarīgs papildinājums tam, ka klīnicistam svarīgi izslēgt jebkuru citu slimību, kas pēc klīniskās ainas ļoti atgādina menopauzālo pāreju — visbiežāk dzelzs deficīta anēmija, hipo- vai hipertireoze. Taču tajā pašā laikā būt empātiskam un sadzirdēt pacienta sūdzības, tās nenoraidīt, bet veicināt atklātību starp pacientu un ārstu. Klīniskajā praksē pēdējo gadu laikā arvien biežāk sastopamas pacientes ar priekšlaicīgu olnīcu izsīkumu — jaunākā no tām bija vien 27 gadus veca paciente, kam diagnosticēts primārs olnīcu izsīkums. Šo pacientu grupu it īpaši svarīgi izcelt un diagnosticēt, lai būtu iespējams saglabāt pēc iespējas ilgāku no slimībām brīvo dzīves posmu.”