Hipertensija ir viena no biežākajām hroniskajām slimībām ambulatorās aprūpes ārstu praksē. Augsts asinsspiediens ir neatkarīgs riska faktors nozīmīgiem kardiovaskulāriem notikumiem (insults, miokarda infarkts, pēkšņa nāve u.c.). Tas attiecas uz visu vecumu un abu dzimumu indivīdiem, līdz ar to pazemināt paaugstinātu asinsspiedienu ir ļoti būtiski.
Hipertensijas medikamentu lietošanas efektivitāte pēc medikamentu lietošanas laika
Avots: Hermida RC, Ayala DE, Mojon A, Fernandez JR. Role of Time-of-Day of Hypertension Treatment on the J-Shaped Relationship Between Blood Pressure and Cardiovascular Risk. Chonobiology International, March 2013, Vol. 30, No. 1-2: 328-339.
Iepriekš pētījumos pierādīts, ka pārāk strauja asinsspiediena pazemināšana pacientiem ar augsta līmeņa kardiovaskulāro risku mēreni mazina šo risku. Pierādīts, ka starp asinsspiedienu un kardiovaskulāro risku ir J veida saistība: samazinoties kardiovaskulārajam riskam, pazeminās asinsspiediens, savukārt, ja turpina pazemināties asinsspiediens, kardiovaskulārais risks pieaug. Turklāt korelācija starp asinsspiediena līmeni un kardiovaskulāro risku ir ciešāka ambulatori mērītam asinsspiedienam nekā klīniskiem asinsspiediena mērījumiem. Jau iepriekš noskaidrots, ka antihipertensīvie medikamenti iedarbojas atšķirīgi, ja tos lieto no rīta pēc pamošanās vai pirms gulētiešanas, tāpēc atšķiras kardiovaskulārā riska samazinājums.
Šajā pētījumā analizēts antihipertensīvo medikamentu lietošanas laiks saistībā ar asinsspiediena mērķa lieluma sasniegšanu un kardiovaskulāro risku. Šis bija perspektīvs, atvērta plānojuma pētījums ar 2156 hipertensijas pacientiem (1044 vīrieši, 1112 sievietes), vidējais vecums 55,6 ± 13,6 gadi. Pacientus pēc nejaušības principa sadalīja divās grupās: viena grupa antihipertensīvo līdzekli lietoja tūlīt pēc pamošanās, otra - pirms gulētiešanas.
Ambulatorais asinsspiediens tika mērīts 48 stundas pētījuma sākumā un pēc tam reizi gadā un biežāk (reizi ceturksnī). Pēc vidējā novērošanas laika (5,6 gadi) tika novērota J veida sakarība starp kopējiem kardiovaskulāriem notikumiem un vidējo asinsspiedienu, bet tikai tai pacientu grupai, kas antihipertensīvos medikamentus lietoja pēc pamošanās. Pacientu grupā, kas lietoja vienu vai vairākus medikamentus pirms gulētiešanas, J veida sakarību nenovēroja, šajā grupā novēroja lineāru kardiovaskulārā riska samazinājumu. Samērotā kardiovaskulāro notikumu draudu attiecība statistiski ticami mazinājās, pazeminoties vidējam asinsspiedienam pirms gulētiešanas neatkarīgi no antihipertensīvo medikamentu lietošanas laika. Netika novērots neviens nozīmīgs kardiovaskulārs notikums (kardiovaskulāra nāve, miokarda infarkts vai insults) pacientu grupā, kas sasniedza vidējo sistolisko asinsspiedienu pirms miega < 103 mmHg.
Pētījuma rezultāti rāda, ka antihipertensīvo medikamentu lietošanai pirms miega nav J veida sakarības starp sasniegto asinsspiedienu un kardiovaskulāro risku. Samazināts kardiovaskulārais risks saistīts ar pazeminātu asinsspiedienu pirms miega. Tātad klīniski būtu jāapsver, kad antihipertensīvo medikamentu pacientam labāk lietot: no rīta vai pirms gulētiešanas.
AKE inhibitori un ARB samazina ātriju fibrilācijas risku pacientiem ar hipertensiju
Avots: O'Rjordan M. ACE Inhibitors, ARBs Lower AF Risk in Hypertension. Heartwire, January 08, 2014.
Liela retrospektīva pētījuma dati liecina, ka renīna-angiotensīna sistēmas (RAS) aktivācijas kontrole ar antihipertensīviem medikamentiem mazina ātriju fibrilācijas risku.
AKE inhibitoru un angiotensīna receptoru blokatoru lietošana saistīta ar statistiski ticami mazāku ātriju fibrilācijas risku, ja salīdzina ar bēta blokatoru un diurētiķu lietošanu. Tomēr AKE un ARB lietošana nemazina insulta risku.
Pētījuma galvenais secinājums: AKE inhibitori un ARB, lietojot monoterapijā pacientiem ar hipertensiju bez sirds mazspējas, išēmiskas sirds slimības, cukura diabēta un hipertireoīdisma, pasargā no slimības ar ātriju fibrilāciju ilgtermiņā, salīdzinot ar bēta blokatoru lietošanu monoterapijā.
Pētnieki atzīmē, ka visu klašu antihipertensīvie medikamenti var potenciāli mazināt ātriju fibrilācijas risku, tomēr AKE inhibitoriem un ARB ir pierādīta labāka efektivitāte.
Pētījumā Dānijā pētnieki pacientiem bez ātriju fibrilācijas, kuri AKE inhibitorus lietoja monoterapijā, piemeklēja 48 658 pacientus, kas lietoja bēta blokatorus, 69 630 pacientus, kas lietoja diurētiķus, 57 646 pacientus, kas lietoja kalcija kanālu antagonistus, un 20 158, kas lietoja ARB monoterapijā. Savukārt indivīdiem, kas lietoja ARB monoterapijā, pielāgoja 20 566 pacientus, kas lietoja bēta blokatorus, 20 832 - diurētiķus, 20 232 - kalcija kanālu antagonistus un 20 158 - AKE inhibitorus monoterapijā.
Nevienam no pētījuma dalībniekiem pētījuma sākumā nebija konstatēta sirds mazspēja, išēmiska sirds slimība un cukura diabēts.
Salīdzinot pacientus, kas lietoja bēta blokatorus un diurētiķus, AKE inhibitoru lietotājiem novēroja ātriju fibrilācijas riska samazinājumu par 88%, bēta blokatoru un diurētiķu lietotājiem par 49%. Riska samazinājums netika novērots, ja salīdzināja pacientus, kas lietoja AKE inhibitorus, un kalcija kanālu antagonistu lietotājus. Šo pašu analīzi atkārtojot ar ARB, secināja, ka ARB lietošana ātriju fibrilācijas risku mazina par 90%, bet bēta blokatori un diurētiķi par 57%. Netika novērotas riska atšķirības, salīdzinot ARB un kalcija kanālu antagonistus.
Salīdzinot pacientus, kas lietoja ARB, ar tiem, kas lietoja AKE inhibitorus, ātriju fibrilācijas risks mazinājās par 32%.
Neviena no piecām medikamentu klasēm neuzrādīja atšķirības attiecībā uz insulta riska mazināšanu.
Tomēr pētnieki atzīst, ka pētījuma trūkums varētu būt retrospektīvā analīze, piemēram, ārsts varēja izrakstīt bēta blokatorus, jo ārstam bija aizdomas, ka pacientam varētu attīstīties ātriju fibrilācija, līdz ar to iespējamas novirzes pētījuma rezultātos.
Hipertensijas pārvaldība ar trīs medikamentu kombināciju fiksētā devā
Avots: Epstein BJ, Shah NK, Borja-Hart NL. Management of Hypertension With Fixed-Dose Triple-Combination Treatments. Ther Adv Cardiovasc Dis. 2013; 7(5): 246-259.
Nekontrolēts asinsspiediens ir būtiska veselības aprūpes sistēmas problēma, jo indivīdiem ar augstu asinsspiedienu ir lielāka varbūtība saslimt ar kardiovaskulāru slimību, arī mirstības rādītāji ir ievērojami lielāki. Pēc 2007.-2010. gadā veiktas aptaujas datiem ASV 77,9 miljoniem pieaugušo (pēc 19 gadu vecuma) ir hipertensija; no tiem, kam ir hipertensija, 81,5% zina, ka viņiem ir šī slimība, 74,9% lieto medikamentus, 52,5% ir kontrolēts asinsspiediens, bet 47,5% nekontrolēts asinsspiediens. Amerikas Sirds slimību ārstu asociācija aprēķinājusi, ka 2030. gadā ar hipertensiju saistītās izmaksas sasniegs 200 miljardus dolāru gadā. Efektīva asinsspiediena pazemināšana saistīta ar kardiovaskulāru un/vai cerebrovaskulāru notikumu riska samazinājumu un saistīto saslimstības un mirstības samazinājumu populācijā.
Daudzos klīniskos pētījumos pierādīts, ka asinsspiediena mērķa sasniegšanai bieži vien nepieciešama vairāku medikamentu kombinēšana. Apmēram 25% pacientu, lai sasniegtu asinsspiediena mērķa lielumu, jālieto trīs medikamentu kombinācija. Autori analizējuši fiksētas devas trīs medikamentu kombināciju hipertensijas pārvaldībā.
Trīs medikamentu kombinācija vienā tabletē būtu indicēta pacientiem ar nekontrolētu hipertensiju, kuri lieto divus atšķirīgus medikamentus, divu medikamentu kombināciju vai trīs dažādus medikamentus. Pat tiem pacientiem, kam ir labi kontrolēts asinsspiediens, reizēm var būt noderīga trīs medikamentu kombinācija vienā tabletē, jo šāds režīms ir vienkāršāks, reizēm tas ir ļoti svarīgi, īpaši, ja pacients ir gados vecs. Lielākā priekšrocība trim medikamentiem vienā tabletē - viena tablete veicina medikamenta lietošanu, pacientam ir vieglāk atcerēties par medikamenta iedzeršanu, līdz ar to vieglāk sasniegt mērķa asinsspiedienu. Pētījumā, salīdzinot trīs atsevišķu medikamentu lietošanas efektivitāti un trīs medikamentu vienā tabletē efektivitāti, secināts, ka pacienti, kas lietoja fiksētas devas, bija līdzestīgāki (p < 0,001) un retāk pārtrauca ārstēšanos (p < 0,001), salīdzinot ar tiem, kas lietoja trīs atsevišķus medikamentus. Fiksētas devas terapijas rezultāts - statistiski ticami lielāks kardiovaskulārā riska samazinājums (HR = 0,76; p < 0,05).
Kombinētā terapija kļūs par aizvien biežāk izvēlētu metodi antihipertensīvajā terapijā, jo jaunā trīs medikamentu kombinācija vienā tabletē varētu uzlabot pacientu līdzestību un līdz ar to efektīvāk pazemināt asinsspiedienu un mazināt kardiovaskulāro notikumu risku.
Jaunas hipertensijas pārvaldības vadlīnijas
Avots: http://www.escardio.org/guidelines-surveys/esc-guidelines/GuidelinesDocuments/Web_EM_Hypertension_2013.pdf
2013. gadā Eiropas Kardiologu biedrība publicēja jaunas hipertensijas vadlīnijas. Tā kā līdz ar katru jaunu pētījumu tiek iegūti jauni pierādījumi par hipertensijas diagnostikas un ārstēšanas aspektiem, reizi pāris gados tiek izdotas arī jaunas vadlīnijas. Lai gan jaunās vadlīnijas pilnā formātā ir arī latviešu valodā, sniedzam īsu ieskatu galvenajās atziņās no šīm vadlīnijām.
Kopējā kardiovaskulārā riska stratifikācija
Pacienta ar hipertensiju ārstēšanas stratēģija ir atkarīga no sākotnējā kopējā kardiovaskulārā riska līmeņa. Kopējo kardiovaskulāro risku nosaka, izvērtējot asinsspiediena līmeni, kardiovaskulāros riska faktorus, asimptomātiskus orgānu bojājumus, cukura diabēta esību, simptomātisku sirds slimību vai hronisku nieru slimību. Risku attiecībā uz risku nomirt no sirds un asinsvadu sistēmas slimībām 10 gadu laikā iedala zema līmeņa, vidēja līmeņa, augsta līmeņa un ļoti augsta līmeņa riskā (skat. tabulu).
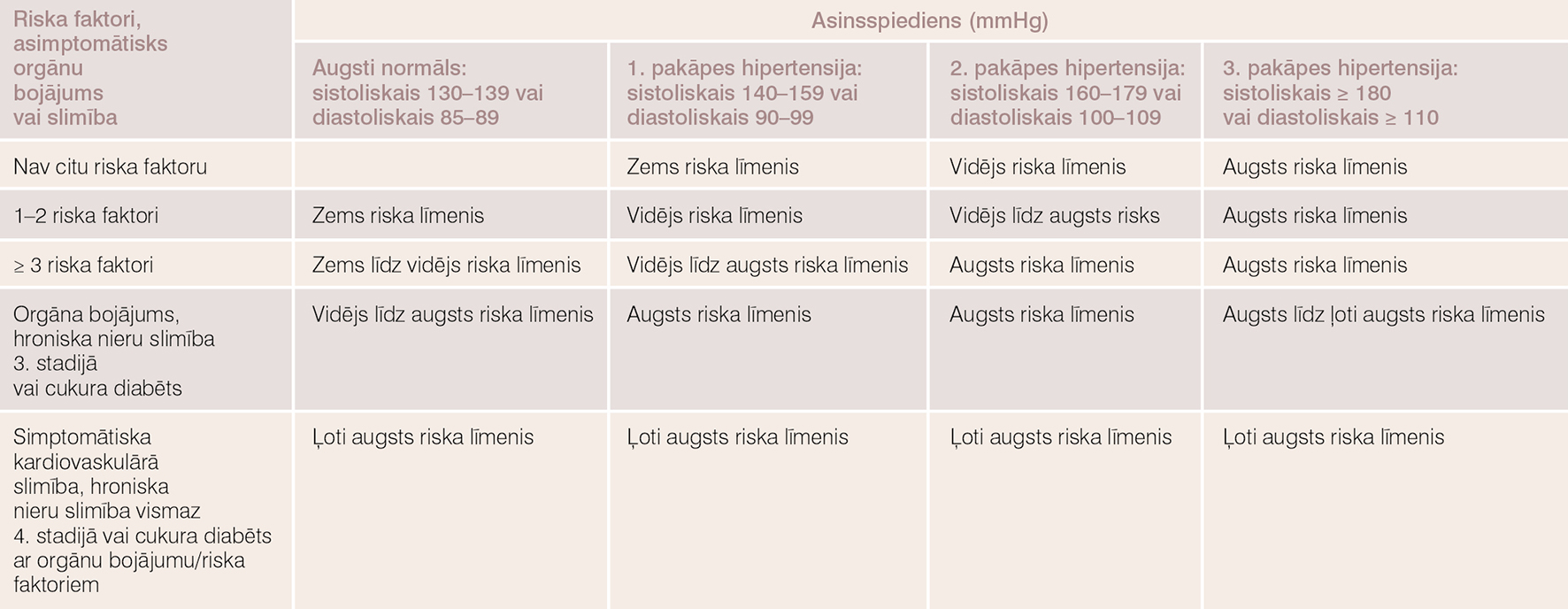

Tabula
Kopējā kardiovaskulārā riska noteikšana
Diagnostika
Pacienta ar hipertensiju sākotnējā novērtēšanā jāapstiprina hipertensijas diagnoze, jāmeklē sekundāras hipertensijas cēloņi un jānovērtē kardiovaskulārais risks, orgānu bojājums un citas blakus slimības. Izmeklējumu veidi: asinsspiediena mērījumi, anamnēzes (arī ģimenes anamnēzes) ievākšana, fiziska izmeklēšana, laboratorijas izmeklējumi, diagnostiskas pārbaudes. Daļa izmeklējumu nepieciešama visiem pacientiem, citi tikai specifiskām pacientu grupām.
Asinsspiediena mērījumi
Asinsspiediena mērījums ārsta kabinetā ar validētu mērierīci ir zelta standarts sijājošai atlasei, diagnozes konstatēšanai un hipertensijas pārvaldībai. Hipertensija ir definēta kā sistoliskais asinsspiediens ≥ 140 mmHg un/vai diastoliskais asinsspiediens ≥ 90 mmHg. Hipertensijas diagnoze jānosaka pēc vismaz diviem asinsspiediena mērījumiem sēdus pozīcijā vizītes laikā vismaz divās vizītēs. Asinsspiediena mērījumi ārpus kabineta ir būtisks papildinājums mērījumiem ārsta kabinetā. Kardiovaskulāro notikumu prognozēšanai labāk izmantot ārpus ārsta kabineta veiktos asinsspiediena mērījumus.
Kardiovaskulārā riska faktori
Kopējais, zema blīvuma un augsta blīvuma holesterīns, triglicerīdu un glikozes līmenis ir rutīnas izmeklējumi visiem hipertensijas pacientiem.
Asimptomātisku orgānu bojājumu un simptomātiskas slimības meklēšana
Sirds: EKG rekomendēta visiem hipertensijas pacientiem; citu pārbaužu (ehokardiogrāfija, Holtera uzraudzība, fiziskās slodzes tests) nepieciešamība jāizvērtē pēc anamnēzes, izmeklējumu un EKG rezultātiem.
Artērijas: miega un perifēro artēriju ultrasonogrāfija, pulsa viļņa ātrums un potītes-pleca indekss jānosaka tad, ja ir aizdomas par artēriju bojājumu.
Nieres: kreatinīna līmeņa serumā un glomerulu filtrācijas ātruma, proteīnūrijas un mikroalbumīnūrijas noteikšana rekomendēta visiem pacientiem ar hipertensiju.
Sekundāras hipertensijas meklēšana
Visiem pacientiem jāveic sijājošās atlases pārbaudes uz sekundāru hipertensiju (anamnēze, fiziska izmeklēšana un laboratorijas izmeklējumi), dziļāka izmeklēšana nepieciešama gadījumos, kad ir aizdomas par sekundāru hipertensiju.
Ārstēšana
Dzīvesveida izmaiņas
Izmaiņas dzīvesveidā ir hipertensijas profilakses stūrakmens un ļoti būtiskas ārstēšanas procesā. Tiek rekomendētas šādas izmaiņas dzīvesveidā:
- sāls patēriņa samazināšana līdz 5-6 g/dienā;
- mērens alkohola patēriņš (< 20-30 g etanola dienā vīriešiem un < 10-20 g sievietēm);
- jāpalielina dārzeņu, augļu un zema tauku satura piena produktu lietošana;
- ķermeņa masas samazināšana līdz ĶMI ≤ 25 kg/m2;
- regulāras fiziskās aktivitātes (≥ 30 min. vidējas intensitātes fiziskās aktivitātes 5-7 dienas nedēļā);
- smēķēšanas atmešana.
Antihipertensīvo medikamentu lietošanas sākšana
Antihipertensīvos medikamentus nekavējoties iesaka ordinēt pacientiem ar augsta vai ļoti augsta līmeņa kardiovaskulāro risku. Pacientiem ar vidēja vai zema līmeņa kardiovaskulāro risku antihipertensīvos medikamentus iesaka izrakstīt gadījumos, kad asinsspiediens nepazeminās zem 140/90 mmHg pāris mēnešus pēc dzīvesveida izmaiņu ieviešanas vai tad, ja asinsspiediens mērījumos ārpus kabineta saglabājas augsts.
Gados vecākiem pacientiem farmakoloģiskā terapija rekomendējama, ja sistoliskais asinsspiediens ≥ 160 mmHg vai ≥ 140 mmHg, pacients ir jaunāks par 80 gadiem un zālēm ir laba panesība.
Terapija ar antihipertensīviem medikamentiem netiek rekomendēta, ja asinsspiediens ir augsti normāls, kā arī jauniem pacientiem ar izolētu sistolisko hipertensiju.
Asinsspiediena mērķi
Sistoliskā asinsspiediena mērķis < 140 mmHg rekomendējams visiem pacientiem ar hipertensiju (ar dažiem izņēmumiem). Pacientiem, kas jaunāki par 80 gadiem, asinsspiediens jāpazemina, lai tas būtu starp 150 un 140 mmHg. Pacientiem, kas vecāki par 80 gadiem, asinsspiedienu līdz 150-140 mmHg pazemināt ieteicams tikai tad, ja pacients ir labā fiziskā un garīgā stāvoklī.
Diastolisko asinsspiedienu vienmēr rekomendē pazemināt līdz < 90 mmHg, izņemot pacientiem ar cukura diabētu, kuriem diastoliskā asinsspiediena mērķi rekomendē zem 85 mmHg.
Antihipertensīvo medikamentu izvēle
Diurētiķi, bēta blokatori, kalcija antagonisti, AKE inhibitori un angiotensīna receptoru blokatori ir piemēroti sākotnējai un uzturošai antihipertensīvai terapijai gan monoterapijā, gan kombinētajā terapijā. Dažiem medikamentiem ir priekšroka, ja pacientam ir vēl citas slimības, piemēram, koronārā sirds slimība, sirds mazspēja, cukura diabēts vai nieru disfunkcija. Sākotnējā antihipertensīvā terapijā divu medikamentu kombināciju iesaka pacientiem ar augstu sākotnējo asinsspiedienu un augsta līmeņa kopējo kardiovaskulāro risku. Starp visām iespējamajām kombinācijām dažas ir piemērotākas par citām.
Ārstēšanas stratēģija dažādu blakus stāvokļu gadījumos
Baltā halāta un maskēta hipertensija
Baltā halāta hipertensijas gadījumā ar papildu riska faktoriem terapeitiskā iejaukšanās aprobežojas ar dzīvesveida izmaiņām un ciešu uzraudzību. Gadījumos, ja ir augsta līmeņa kardiovaskulārais risks, jāapsver medikamentu ordinēšana. Maskētas hipertensijas gadījumā augsta līmeņa kardiovaskulārā riska dēļ jābūt gan izmaiņām dzīvesveidā, gan antihipertensīvai terapijai.
Vecums
Gados veciem pacientiem var izrakstīt visus iepriekš minētos antihipertensīvos medikamentus, vienīgi izolētas sistoliskas hipertensijas gadījumā priekšroka dodama diurētiķiem un kalcija kanālu antagonistiem.
Grūtniecība
Medikamentozā terapija rekomendēta nopietnas hipertensijas gadījumā grūtniecības laikā (asinsspiediens > 160/110 mmHg), var būt nepieciešama noturīga paaugstināta asinsspiediena gadījumā (TA ≥ 150/95 mmHg) un sievietēm, kam ir gestācijas hipertensija, asimptomātisks orgānu bojājums vai simptoms un asinsspiediens ≥ 140/90 mmHg. Grūtniecības laikā no antihipertensīviem medikamentiem iesaka izvēlēties metildopu, labetalolu un nifedipīnu. No renīna-angiotensīna sistēmas blokatoriem būtu jāizvairās sievietēm reproduktīvā vecumā.
Cukura diabēts
Medikamentozo terapiju rekomendēts sākt, kad sistoliskais asinsspiediens ir ≥ 140 mmHg, asinsspiediena mērķa lielums < 140/85 mmHg. Var izmantot visu klašu medikamentus, bet, ja ir proteīnūrija vai mikroalbumīnūrija, priekšroka dodama renīna-angiotensīna sistēmas blokatoriem, tomēr jāizvairās no divu renīna-angiotensīna sistēmas blokatoru lietošanas reizē.
Nefropātija
Medikamentozo terapiju ieteicams sākt, kad sistoliskais asinsspiediens ir ≥ 140 mmHg, mērķa asinsspiediens < 140 mmHg. Ja diagnosticēta proteīnūrija, mērķa asinsspiedienam būtu jābūt < 130 mmHg. Ja ir proteīnūrija vai mikroalbumīnūrija, ieteicams izrakstīt renīna-angiotensīna sistēmas blokatorus.
Cerebrovaskulārā slimība
Antihipertensīvo terapiju nav ieteicams sākt pirmajā nedēļā pēc akūta insulta, izņēmums varētu būt gadījums, ja ir ļoti augsts sistoliskais asinsspiediens.
Antihipertensīvā terapija rekomendēta pacientiem ar hipertensiju, kuriem anamnēzē ir insults vai tranzistora išēmiska lēkme, kad sistoliskais asinsspiediens ≥ 140 mmHg, mērķa asinsspiediens < 140 mmHg. Izmantojami visi antihipertensīvie medikamenti, galvenais ir efektīvi pazemināt asinsspiedienu.
Sirds slimība
Koronāras sirds slimības gadījumā terapiju rekomendē sākt, kad sistoliskais asinsspiediens ≥ 140 mmHg, izmantojami visi antihipertensīvie medikamenti.
Mērķa asinsspiediens < 140 mmHg. Bēta blokatori ieteicami gadījumos, ja nesen bijis miokarda infarkts. Pacientiem ar stenokardiju ieteicams izrakstīt bēta blokatorus un kalcija kanālu antagonistus.
Pacientiem ar sirds mazspēju vai smagu kreisā kambara disfunkciju ieteicams izvēlēties diurētiķus, bēta blokatorus, AKE inhibitorus, angiotensīna receptoru blokatorus un/vai minerālkortikoīdu receptoru antagonistus. Nav pierādījumu, ka no antihipertensīvās terapijas per se vai atsevišķiem medikamentiem būtu ieguvumi saglabātas izsviedes frakcijas gadījumā. Visiem šiem pacientiem sistoliskais asinsspiediens būtu jāpazemina zem 140 mmHg.
Kreisā kambara hipertrofijas gadījumā rekomendēta antihipertensīvā terapija, kas sākama ar vienu no šiem medikamentiem: AKE inhibitors, angiotensīna receptoru blokators, kalcija antagonists.
Rezistenta hipertensija
Ja ir pierādīta rezistenta hipertensija, terapijā jāpievieno minerālkortikoīdu receptoru anatagonists, amilorīds un/vai alfa blokators doksazocīns. Medikamentozas terapijas neefektivitātes gadījumā jāapsver invazīva iejaukšanās, piemēram, nieru denervācija un baroreceptoru stimulācija.
Saistīto riska faktoru ārstēšana
Tiek rekomendēts sākt terapiju ar statīniem pacientiem ar hipertensiju, kuriem ir vidēja līdz augsta līmeņa kardiovaskulārais risks, zema blīvuma holesterīna mērķa rādītājs < 3 mmol/l. Ja ir hroniska sirds slimība, zema blīvuma holesterīnam jābūt < 1,8 mmol/l. Terapija ar antiagregantu (īpaši ar mazas devas aspirīnu) rekomendējama hipertensijas pacientiem ar iepriekšēju kardiovaskulāru notikumu. Aspirīns jāordinē hipertensijas pacientiem ar pavājinātu nieru funkciju vai augsta līmeņa kardiovaskulāro risku, bet ar nosacījumu, ka asinsspiediens ir labi kontrolēts. Aspirīns netiek rekomendēts pacientiem ar zema līdz vidēja līmeņa kardiovaskulāro risku, kuriem absolūtā ieguvumu un draudu attiecība ir ekvivalenta. Hipertensijas pacientiem ar cukura diabētu rekomendēts HbA1c līmenis < 7%, un, lai to sasniegtu, jālieto pretdiabēta medikamenti. Pacientiem ar ilgi norisošu cukura diabētu, daudzām blakus slimībām un augsta līmeņa risku HbA1c mērķim jābūt < 7,5-8%.
Novērošana un asinsspiediena kontroles uzlabošana
Pacienti ar augsti normālu asinsspiedienu vai baltā halāta hipertensiju vismaz reizi gadā būtu jānovēro, asinsspiedienu mērot kabinetā un ārpus kabineta, pārbaudot kardiovaskulārā riska profilu, kā arī rekomendējot izmaiņas dzīvesveidā. Pēc antihipertensīvās terapijas sākšanas pacients jānovēro ar 2-4 nedēļu intervālu, lai novērtētu iedarbību uz asinsspiediena pazemināšanos un iespējamās blakusparādības.
Ja asinsspiediena mērķis sasniegts, apmeklējuma intervāls ir pāris mēneši. Stabiliem pacientiem pieļaujami asinsspiediena mērījumi mājās un elektroniska saziņa ar ārstu, tomēr vismaz reizi divos gados jādodas vizītē, kad ārsts novērtē riska faktorus un asimptomātisku orgānu bojājumu.
Atkājot nekontrolētu asinsspiedienu, vienmēr jāmeklē cēloņi, piemēram, slikta līdzestība, baltā halāta efekts vai asinsspiedienu paaugstinošu vielu lietošana. Atklājot cēloņus, jāveic piemērotas darbības asinsspiediena kontroles uzlabošanai.