Pneimonija, vērtējot pēc saslimstības un mirstības rādītājiem pasaulē, ir vissmagākā no infekcijas slimībām. Kā mirstības cēlonis starp visām slimībām tā ieņem sesto vietu, bet starp infekcijas slimībām – pirmo. Smagas pneimonijas dēļ hospitalizēto slimnieku mirstība ir ap 10-14%. Mirstība pacientu vidū, kuri pneimonijas dēļ ārstējas intensīvās terapijas nodaļā, pārsniedz pat 40%. Rezultātā pasaulē ik gadu no pneimonijas mirst vairāk nekā 4,8 miljoni cilvēku.
ASV, kur slimību statistika ir visprecīzākā, reģistrē aptuveni 4 miljonus pneimonijas gadījumu gadā. No tiem letālas sekas ir 45 000 gadījumu. Latvijā atbilstoši varētu būt ap 33 000 pneimonijas slimnieku gadā ar 370 mirušajiem.
Sarežģītākā problēma mūsdienās nav pneimonijas diagnozes noteikšana, bet gan divi citi uzdevumi:
- pneimonijas izsaucēja ātra identifikācija,
- pneimonijas izsaucēja jutības/rezistences pret antibiotikām noteikšana.
Vairākumā gadījumu diemžēl klīnicists nevar ātri paveikt ne pirmo, ne otro uzdevumu, - it īpaši jau ambulatoros apstākļos. Tāpēc šodien ārsti pneimonijas slimniekam bez kavēšanās uzsāk empīrisku antibakteriālo terapiju. Vēlāk, ja izdodas noskaidrot pneimonijas izraisītāju, noteikt tā jutību pret antibiotikām, ja ir nepieciešamība, veic atbilstošu antimikrobiskās terapijas korekciju.
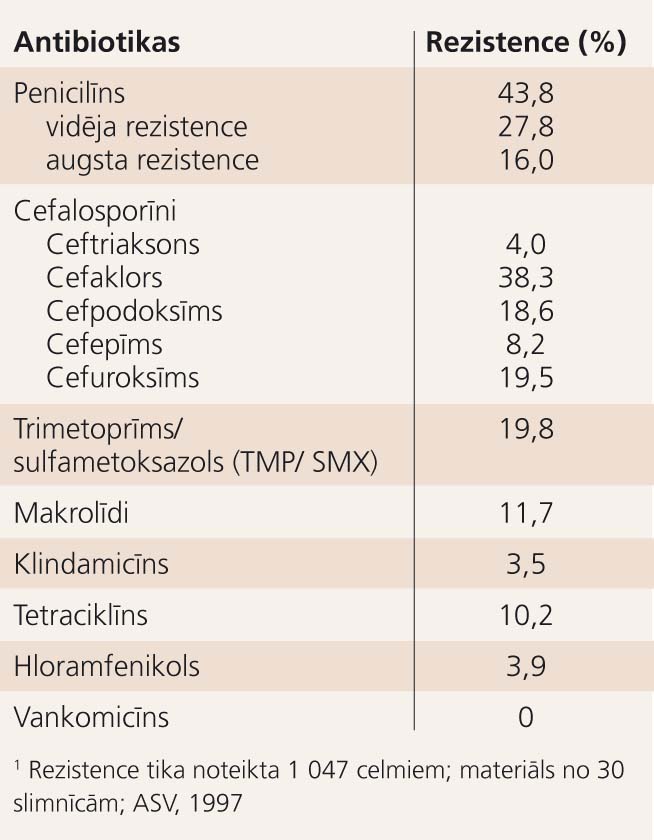

1. tabula
Streptococcus pneumoniae rezistence pret dažādām antibiotikām1
Empīrisko antibakteriālo terapiju nedrīkst balstīt tikai uz katra ārsta personisko, vairāk vai mazāk bagāto, pieredzi. Tai ir jābūt zinātniski pamatotai un balstītai uz epidemioloģiskiem un klīniskiem pētījumiem, kas veikti augstā līmenī un aptver vairākus miljonus pneimonijas slimnieku dažādās pasaules valstīs. Lai kādā valstī izstrādātu jaunas pneimonijas ārstēšanas rekomendācijas, ļoti svarīgi ir iegūt skaidru priekšstatu par pneimonijas izraisītāju sastopamību (prevalenci), to rezistenci, multirezistenci, attīstības dinamiku un izplatību šajā valstī. Vienlaicīgi jāveic nopietni, ticami zinātniskie pētījumi par dažādu pneimonijas antibakteriālās terapijas shēmu salīdzinošo efektivitāti. Šādi ļoti darbietilpīgi un dārgi pētījumi ir pa spēkam tikai bagātajām valstīm. Latvijā radniecīgi pētījumi ir veikti tikai nelielām slimnieku grupām. Latvijas ārstiem pagaidām ir jāvadās pēc ASV, Lielbritānijā, Vācijā, Francijā un Skandināvijas valstīs veikto rezistences pētījumu rezultātiem.
Empīriskās antibakteriālās terapijas izvēli ārstiem šobrīd atvieglo un nosaka jaunās 2006. gada Amerikas infekcijas slimību biedrības (The Infectious Diseases Society of America - IDSA) un Amerikas Torakālās biedrības (American Thoracic Society - ATS) sadzīvē iegūtās pneimonijas un hospitālī iegūtās pneimonijas diagnostikas un ārstēšanas vadlīnijas. Tās iesaka uzsākt adekvātu antimikrobisko terapiju pēc iespējas ātrāk, bet ne vēlāk par četrām stundām pēc slimnieka iestāšanās slimnīcā. Nopietni pētījumi liecina, ka šāda taktika ievērojami samazina augsto mirstību pneimonijas gadījumā.
IDSA un ATS 2006. gada sadzīvē iegūtās pneimonijas diagnostikas un ārstēšanas saskaņotās vadlīnijas
Saskaņotās sadzīvē iegūtās pneimonijas (SIP) diagnostikas un ārstēšanas vadlīnijas publicēja IDSA un ATS vadošie speciālisti 2007. gada janvārī (Mandell L. A., Barlett J. G. et al. Infectious Diseases 2007; 44: S27-S7). Šo vadlīniju nepieciešamību noteica tas, ka:
- septiņu gadu laikā pēc 2000. gada SIP ārstēšanas vadlīniju publicēšanas ir ievērojami pieaugusi pneimonijas izraisītāju, galvenokārt Streptococcus pneumoniae, rezistence pret agrāk lietotajām antibiotikām;
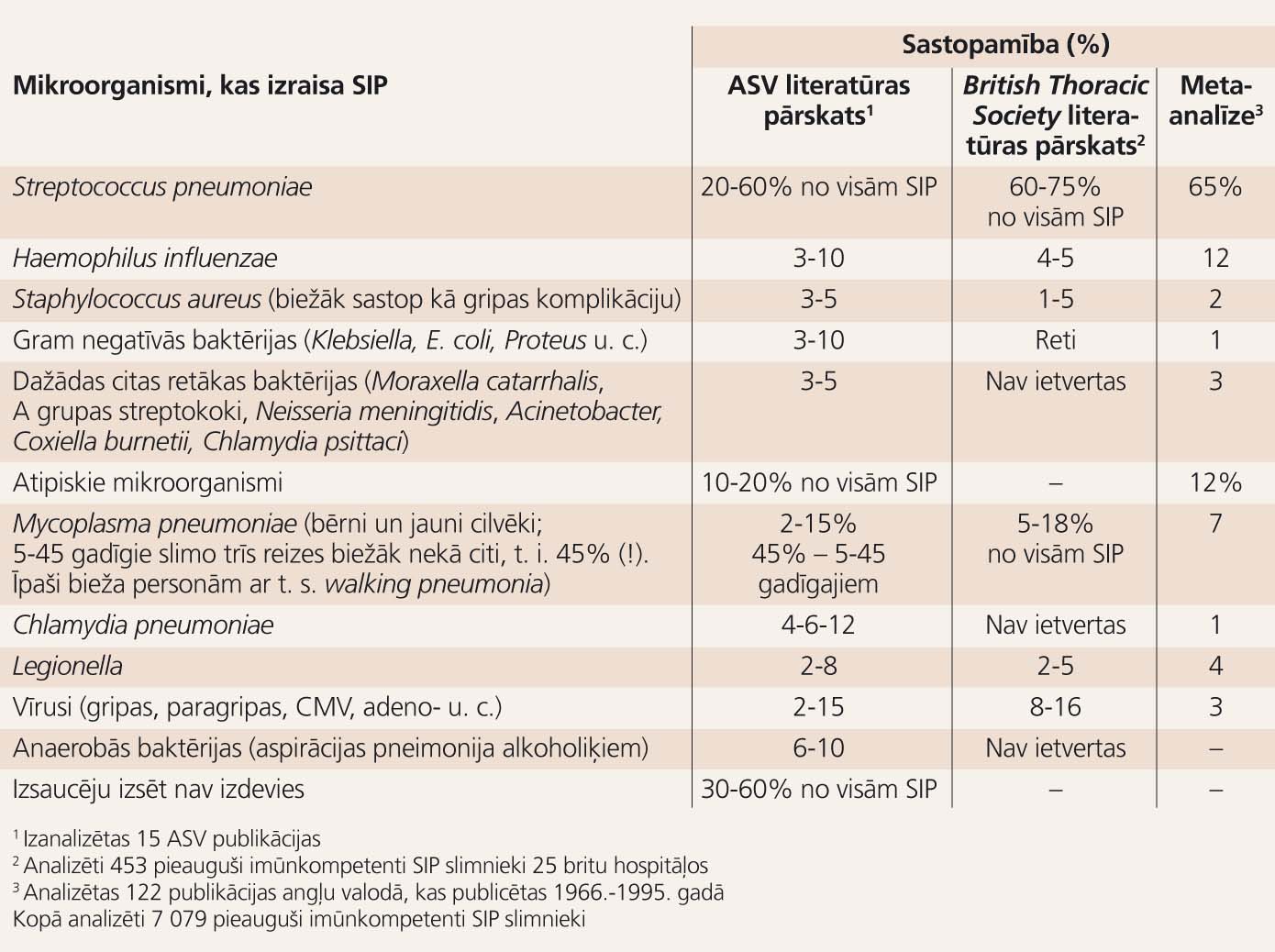

2. tabula
Sadzīvē iegūtās pneimonijas (SIP) biežākie izraisītāji imūnkompetentiem pieaugušajiem
- smagas pneimonijas ārstēšanai zinātnieki ir radījuši un izmēģinājuši jaunas, daudz efektīvākas antibiotikas, tādas kā respiratoros hinolonus (gatifloksacīnu, gemifloksacīnu, moksifloksacīnu, levofloksacīnu), kā arī pie citām grupām piederošas antibiotikas (telithromicīnu, ertapenemu un linezolīdu).
Izraisītāji
Pneimonija ir plaušu parenhīmas iekaisums, ko izraisa kāda virulenta mikroorganisma invāzija plaušās. Pneimoniju neimūnai personai izraisa inficēšanās ar pietiekamu skaitu virulentiem, pneimofiliem mikroorganismiem; to klāsts ir liels (ap 250), bet līdz 95% pneimonijas gadījumu izraisa ap 20 biežākie izraisītāji (2. tabula, attēls) - visbiežāk sastopamie seši atzīmēti ar (+):
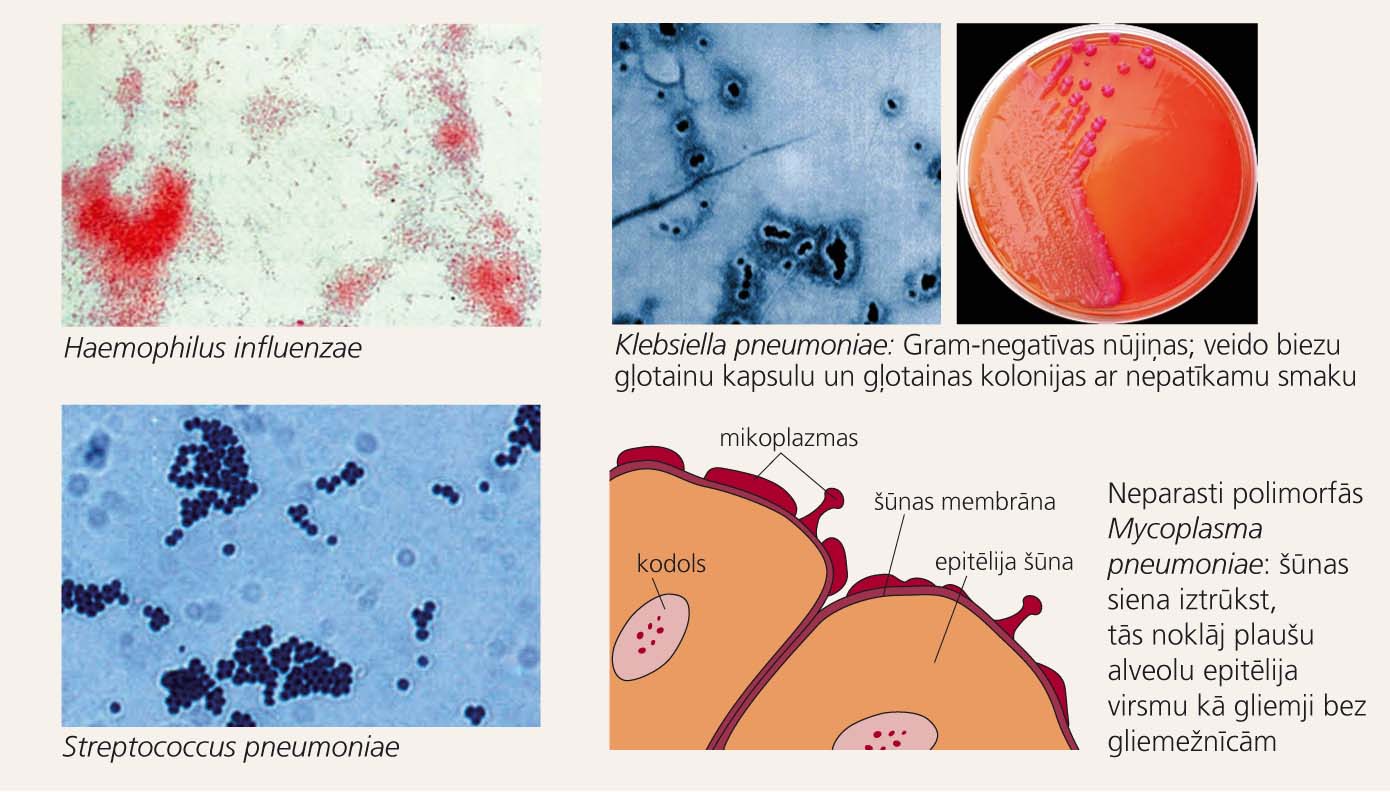

Attēls
Dažu biežāko sadzīvē iegūtas pneimonijas izraisītāju attēli
- baktērijas: Strep. pneumoniae (+), Mycoplasma pneumoniae (+), Chlamydia pneumoniae (+), Staph. aureus, Haemophilus influenzae (+), Klebsiella pneumoniae, Legionella, Chlamydia psittaci (izraisa psitakozi jeb ornitozi), Escherichia coli, anaerobās baktērijas;
- mikobaktērijas: Mycobacterium tuberculosis (+);
- riketsijas: Coxiella burnetii (izraisa Q drudzi);
- vīrusi: Influenzae A (+), Parainfluenzae, adenovīrusi, Hantavīrusi;
- sēnītes: Aspergillus, Candida;
- vienšūņi: Pneumocystis carinii, Toxoplasma gondii;
- helminti: Ascaris lumbricoides, Strongyloides stercoralis.
Pneimoniju klasifikācija
Atkarībā no vietas vai apstākļiem, kādos persona saslimusi
Klīniskajā praksē visracionālāk ir klasificēt pneimonijas piecās grupās atkarībā no vietas vai apstākļiem, kādos persona ir saslimusi. Katrā pneimoniju grupā ir tikai tai raksturīgs ierosinātāju spektrs un tiem raksturīgs sastopamības biežums. Tas būtiski atšķiras no pneimoniju izraisītājiem personām, kas pieder pie citām grupām un prasa atšķirīgu antibakteriālo terapiju. Šāds pneimoniju dalījums ļauj ārstam racionālāk izvēlēties empīrisko antimikrobisko terapiju katrai šai grupai.
Sadzīvē iegūtā pneimonija (Community-acquired pneumonia) - SIP
Ar SIP perona saslimst ārpus slimnīcas, biežāk mājās. Saslimst 12-15 personas no 1 000. Biežākie izraisītāji: S. pneumoniae (~70%), M. pneumoniae (5%-18%-45%), Chl. pneumoniae (~10%), H. influenzae (5%), Influenza A (7%). Mirstība ir ļoti liela - 20-30% un pat 50%, ja norit ar bakteriēmiju.
Hospitālī iegūtā pneimonija (Hospital-acquired pneumonia, Nosocomial pneumonia) - HIP
HIP sākas vismaz 48-72 stundas pēc iestāšanās slimnīcā un vēlāk. Biežākie izraisītāji - Gram-negatīvās nūjiņas (~70%) kā Klebsiella, Legionella, E. coli, Proteus, Pseudomonas un S. aureus (10%). Ar HIP saslimst 0,5-1% hospitalizēto personu un īpaši bieži (15-20%) intensīvās terapijas nodaļu slimnieki. Mirstība - 20-30%, pat 50%, ja norit ar bakteriēmiju.
Pansionātā iegūtā pneimonija (Nursing home-acquired pneumonia)
Slimo dažādu veco ļaužu pansionātu iemītnieki. Biežākie izraisītāji ir S. pneumoniae, Gram-negatīvās nūjiņas, tādas kā Klebsiella, Legionella, E. coli, Proteus, Pseudomonas, S. aureus un anaerobās baktērijas. Ar šo pneimoniju saslimst, atkarībā no pansionāta tipa, 2-3% iemītnieku gadā. Mirstība - ap 25%.
Aspirācijas pneimonija (Aspiration pneumonia)
Saslimst personas ar samaņas un rīšanas traucējumiem (insults, intoksikācija u. c.). Biežākie izraisītāji ir anaerobās baktērijas, tādas kā Peptostreptococcus, Bacteroides, Prevotella un Fusobacterium nucleatum. Aspirācijas pneimonija bieži komplicējas ar plaušu abscesu un/vai empiēmu. Mirstība - 20-40%.
Kompromitēta saimnieka pneimonija (Compromised host pneumonia)
Saslimst personas ar iedzimtu agammaglobulinēmiju, komplementa C2-3, C5, C6-8 frakciju deficītu, personas, kuras saņem ķīmijterapiju, personas ar iegūtu imūndeficītu, kā HIV/AIDS, neitropēniju, hipo- vai asplēniju. Izraisītāji ir atkarīgi no imūndeficīta veida. Piemēram, personas, kam ir izoperēta vai nefunkcionējoša liesa, biežāk un smagāk slimo ar pneimoniju, ko izraisa iekapsulētās baktērijas (S. pneumoniae, H. influenzae, Klebsiela). Šī pneimonija bieži recidivē, rada nopietnas komplikācijas, un mirstība ir ļoti liela (atkarīga no imūndeficīta veida, tā pakāpes un izsaucēja).
Katru no šīm grupām var dalīt sīkākās apakšgrupās, balstoties uz anamnēzes un klīniskās ainas datiem, blakusslimībām un, galvenais, pacienta vecumu.
Citas praktiski mazāk svarīgas, bet bieži lietotas pneimoniju klasifikācijas
Pēc klīniskās norises
Pēc klīniskās norises daudzi klīnicisti runā par tipiskām un atipiskām pneimonijām. Termins atipiska pneimonija (Relman, 1938) tika pieņemts antibiotiku ēras sākumā, kad klīniskajā praksē ieviesa sulfanilamīdus un pēc tam penicilīnu. Tajā laikā klīnicisti ievēroja, ka vienai daļai pneimonijas gadījumu (ap 38%) neizdevās pierādīt slimības bakteriālo izcelsmi. Šo pneimoniju ārstēšanā gan sulfanilamīdi, gan penicilīns bija neefektīvi un tās nodēvēja par primāri atipiskām pneimonijām (primary atypical pneumonia - PAP). 1940. gadā ievēroja, ka atipiska pneimonija bieži ir saistīta ar aukstuma aglutinīniem šo slimnieku serumā un runāja par aukstuma aglutinīnu pneimonijām.
Pie atipiskiem mikroorganismiem pieder Mycoplasma pneumoniae, Chlamydia pneumoniae un Legionella. 1944. gadā Ītons (Eaton) ar līdzstrādniekiem aprakstīja patogēnu, kas šķērsoja baktēriju filtrus un grauzējiem izraisīja atipisku pneimoniju. Drīz noskaidrojās, ka šis aģents ir biežākais PAP izraisītājs. Ņemot vērā, ka šis aģents gāja caur baktēriju filtriem un auga uz vistas embrija, to līdz sešdesmito gadu sākumam uzskatīja par vīrusu. 1960. gadā noskaidroja, ka Ītona aģents ir radniecīgs liellopu pneimonijas izsaucējam, un tad īsu brīdi to dēvēja par PPLO (pleuropneimonia-like organism). Tikai 1962. gadā izdevās noskaidrot, ka šis aģents jeb PPLO ir mikoplazma, kas pieder pie Mollicutes (Tenericutes) klases. 1976. gadā aprakstīja Legionella, kas izraisīja lielu leģionāru pneimonijas uzliesmojumu Filadelfijā. No 182 saslimušajiem nomira 34. Tikai 1992. gadā Greistons (Grayston J. T.) aprakstīja Chl. pneumoniae klona TWAR izraisītās slimības.
Daudzas autoritātes ilgu laiku uzskatīja, ka tipiski norit bakteriālās jeb banālās (piemēram, pneimokoku) pneimonijas un uzsvēra, ka tās sākas akūti, norit ar drebuļiem, drudzi, strutainām krēpām, leikocitozi, un rentgenoloģiski ar lobāru vai perēkļainu konsolidāciju. Savukārt atipiskās pneimonijas (tādas kā mikoplazmu, hlamīdiju, vīrusu) norit ar pakāpenisku sākumu, nelielām klīniskām pārmaiņām, sausu klepu, normālu asinsainu, rentgenoloģiski ar intersticiālām un bieži grūti pamanāmām pārmaiņām vai pat normālu plaušu rentgenogrammu.
Pēdējo gadu epidemioloģiskie pētījumi ir parādījuši, ka bieži vien šāds apraksts nekorelē ar mikrobioloģisko atradi. Atipiskās pneimonijas var noritēt tipiski un otrādi - tipiskās var sākties un norisēt atipiski. Tāpēc šobrīd šāds pneimoniju dalījums jāuzlūko kritiski.
Neskatoties uz atklājumiem, kas skaidri liecina, ka pēc klīniskās ainas un norises nevar droši atšķirt tipiskās no atipiskajām pneimonijām, šie termini ir stabili iedzīvojušies ārstu sarunu valodā un tiek joprojām bieži lietoti gan ikdienā, gan arī zinātniskajā literatūrā.
Pēc norises tempa
Akūta, subakūta un hroniska pneimonija.
Pēc radioloģiskās atrades
Pēc krūšu rentgenogrammas un komjūtertomogrāfijas ainas izšķir: lobāru, perēkļainu jeb bronhopneimoniju, intersticiālu pneimoniju, plaušu abscesu, hilāru adenopātiju un izsvīdumu pleiras dobumā.
Pēc pleiras dobuma izsvīduma
Izmeklējot laboratorijā pleiras dobuma izsvīdumu, to raksturo kā transudātu, eksudātu vai empiēmu (strutas).
Pēc izsētā izsaucēja
Ja izdodas krēpu iztriepē ieraudzīt vai bakterioloģiski izolēt pneimonijas izsaucēju, tad pneimoniju sauc pēc izsētā izsaucēja: par pneimokoku, mikoplazmu, hlamīdiju, stafilokoku utt. pneimoniju. Diemžēl klīniskajā praksē šo tik ļoti vēlamo mērķi - pneimonijas izraisītāja noskaidrošanu, kas ļautu nozīmēt visefektīvāko ārstēšanu - ātri realizēt izdodas reti. Grūtības sagādā ar mutes dobuma mikrofloru nekontaminēta izmeklējamā materiāla (krēpu) iegūšana un ilgais bakterioloģisko izmeklējumu laiks, tāpēc bakterioloģisko izmeklējumu vērtība bieži ir tikai akadēmiska un zinātniska. Bakterioloģiskie izmeklējumi ir dārgi un to rezultātu novērtēšana nereti - sarežģīta.
Sadzīvē iegūtas pneimonijas etioloģija
Atkarībā no pacienta vecuma
Jaundzimušajiem: parasti Streptococcus agalactica, jo šo patogēno mikroorganismu iegūst tiešā kontaktā ar dzemdību ceļiem, var būt (arī no dzemdību ceļiem) Chl. trachomatis.
Zīdaiņiem: respiratori sincitiālais vīruss - RSV (ziemā, noris epidēmijās, klīniski bronhiolīta aina; vecākiem mājiniekiem noris kā viegla ARVI), gripas vīruss (noris epidēmijās; smagi slimo arī citi mājinieki),
S. pneumoniae un H. influenzae (iekapsulētas baktērijas un tāpēc īpaši izturīgas); parasti sāk slimot pēc sešu mēnešu vecuma, jo tad strauji mazinās no mātes iegūto antivielu līmenis, bet savu vēl nav pietiekamā daudzumā; noris smagi, septiski).
Bērniem vecumā no trīs līdz 18 gadiem: baktērijas - S. pneumoniae, H. influenzae, arī S. aureus, nereti izraisot krupozu pneimoniju ar pleirālu eksudātu, vīrusi - RSV, gripas, M. pneumoniae ir visbiežākais patogēns no piecu līdz 45 gadu vecumam. Šajā vecuma grupā M. pneumoniae ir pneimonijas izraisītājs trīs reizes biežāk nekā citās grupās un sasniedz 45% gadījumu!
18-45 gadu vecuma grupā: gripas vīruss, M. pneumoniae, Chl. pneumoniae.
Vecākiem pacientiem: S. pneumoniae, Legionella, Gram-negatīvā mikroflora un S. aureus.
Atkarībā no blakusslimībām
- Hroniska obstruktīva plaušu slimība: H. influenzae, S. pneumoniae.
- Alkoholisms: S. pneumoniae (visbiežākais), anaerobie mikroorganismi (kuņģa satura aspirācijas gadījumā), Klebsiella pneumoniae, H. influenzae, Mycobacterium tuberculosis.
- Bronhektāzes: Pseudomonas aeruginosa (visbiežākais), S.aureus.
- CNS traucējumi (koma, krampji, perēkļa bojājums), vemšana ar aspirāciju: anaerobie mikroorganismi.
Skatīt arī 3. tabulu.
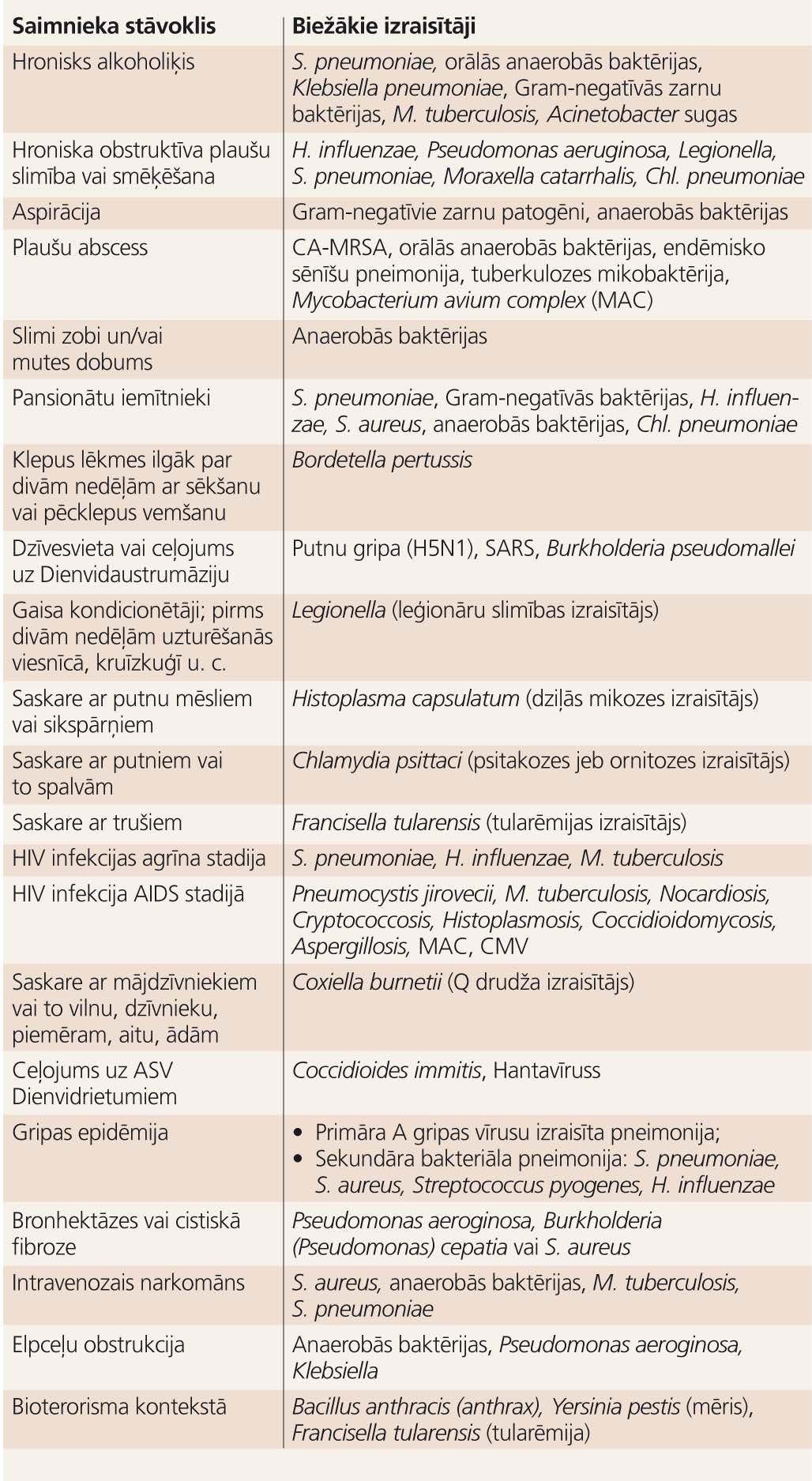

3. tabula
Sadzīvē iegūtās pneimonijas biežākie izraisītāji pieaugušajiem atkarībā no blakusslimībām un epidemioloģiskās situācijas
Pneimonijas patoģenēze
Ieelpotais gaiss satur putekļus un baktērijas, bet, neskatoties uz to, apakšējie elpceļi saglabājas sterili. Pneimonija attīstās, ja ir bojāts kāds no saimnieka elpceļu aizsardzības mehānismiem, elpceļos nonāk liels mikroorganismu daudzums vai arī mikroorganismi ir ļoti virulenti un saimniekam nav imunitātes pret tiem. Apakšējos elpceļos mikroorganismi nokļūst ar šādu mehānismu palīdzību:
- ieelpojot augšējos elpceļos rezidējošo mikrofloru (mikroaspirācija); tā inficējas ar S. pneumoniae, H. influenzae un Gram-negatīvajām baktērijām;
- personas, kam ir rīšanas traucējumi (insults, botulisms) vai, kas atrodas bezsamaņā, narkozē, alkohola vai citā intoksikācijā, var aspirēt elpceļos kuņģa saturu - attīstās anaerobo baktēriju izraisīta smaga, bieži abscedējoša pneimonija;
- ar gripu, citomegalovīrusu, tuberkulozes mikobaktērijām un citām gaisa pilienu infekcijām inficējas, ieelpojot aerosolu, kas satur virulentu mikrofloru, kuras avots ir cits cilvēks;
- ar Legionella, Aspergillus un citām pneimofilajām dziļajām mikozēm persona inficējas no apkārtējās vides; legionellozes gadījumā visbiežāk infekcijas avots ir ar augsni piesārņota kondicionēšanas iekārtu gaisa mitrināšanas ūdens tvertne;
- citomegalovīrusu un Pneumocystis carinii pneimonija attīstās personai ar smagu šūnu imunitātes deficītu (AIDS, citostatiska terapija pēc orgānu transplantācijas), aktivējoties endogēnai hroniskai CMV infekcijai vai elpceļu mikroflorai, kas imūnkompetentai personai nerada nekādas problēmas;
- Strep. pyogenes, S. aureus un jebkura cita baktērija var nonākt plaušās hematogēni no citiem infekcijas perēkļiem organismā.
Klīniskā aina
Klasiskie pneimonijas simptomi ir drebuļi, temperatūra, klepus ar strutainām krēpām, sāpes krūtīs. Šie simptomi dažādās kombinācijās sastopami 81% gadījumu. Vidēji pacients pie ārsta griežas sestajā slimības dienā.
- Klepus sastopams 80% pacientu; 60-80% gadījumu tas ir produktīvs.
- Paaugstināta temperatūra vērojama 68-78% pacientu (retāk vecākiem cilvēkiem).
- Sāpes krūtīs novēro 30% gadījumu.
- Tahipnoja biežāk nekā 24 reizes minūtē ir slimības rādītājs 45-69% gadījumu.
- Trokšņi plaušās - 78% gadījumu.
- Krupozas pneimonijas aina (konsolidācija) novērojama 29% gadījumu.
Īpašas izpausmes
- Jaundzimušajiem hlamīdiju izraisītas pneimonijas bieži noris ar normālu vai subfebrilu temperatūru un ilgu, mokošu klepu.
- Maziem bērniem vīrusu etioloģijas pneimonija parasti izpaužas ar elpošanas mazspēju (pat respiratorisku distresu) un septisku temperatūru.
- Alkoholiķiem pneimonija var norisēt ar apziņas traucējumiem, pat delīriju.
- Hroniska bronhīta slimniekam pneimonija izpaužas ar pastiprinātu krēpu izdalīšanos un to krāsas pārmaiņām.
- Vecākiem cilvēkiem pneimonija bieži sākas pakāpeniski, noris ar mazāku temperatūras reakciju, retām sūdzībām par drebuļiem. Pneimonija var noritēt ar ēstgribas izmaiņām un vāji izteiktiem respiratorajiem simptomiem.
Izmeklējumi
Plaušu rentgenogramma
Plaušu rentgenogrammu ir vēlams veikt katram pacientam, kam ir aizdomas par pneimoniju (vai citu plaušu slimību). Jāņem vērā, ka atipiskas pneimonijas (mikoplazmu, hlamīdiju) gadījumā izmaiņas plaušu rentgenogrammā dažkārt var būt minimālas vai pat pilnīgi iztrūkt. Ņemot vērā to, ka infiltrāta raksturs nav patognomons jebkādam etioloģiskajam aģentam, varētu būt situācijas, kad veikt plaušu rentgenogrammu nav lietderīgi - piemēram, pacients ir jauns cilvēks ar klīniski drošu pneimonijas diagnozi, un empīriskā antimikrobu terapija ir efektīva. Respektīvi, nav ieteicams zīlēt ierosinātāju, pamatojoties tikai uz plaušu rentgenogrammu, jo plaušu pārmaiņas nav specifiskas.
Augšminētajiem priekšnosacījumiem varētu pievienot arī citus ne mazāk svarīgus apsvērumus: pieejamību (tāls ceļš), izmeklējuma cenu (mazāk nodrošinātajiem), kā arī subjektīvas šaubas par izmeklējuma vai interpretācijas kvalitāti.
Krēpu izmeklēšana
Krēpu izmeklēšana (bakterioloģiska un bakterioskopiska) visiem pacientiem diemžēl nav efektīva, jo pozitīvs rezultāts iegūstams tikai 50-70% pacientu un tā izmaksā dārgi (10-25 Ls vienam pacientam, atkarībā no izmantotajām barotnēm). Arī krēpu analīžu rezultātu interpretācija nebūt nav viennozīmīga, jo iespējas atšķirt mutes dobuma normālo mikrofloru no pneimoniju izraisošās mikrofloras ir ierobežotas. Jāatceras, ka:
- S. pneumoniae normāli atrodas uz rīkles gļotādas 5-10% pieaugušo un 20-40% bērnu,
- cilvēks ir vienīgais zināmais H. influenzae saimnieks pasaulē, kam šis mikroorganisms arī normāli atrodas uz rīkles gļotādas.
Šie un līdzīgi fakti padara krēpu analīžu rezultātu interpretāciju neviennozīmīgu, un var droši apgalvot, ka pneimonijas diagnozi nevar balstīt tikai uz krēpu analīžu rezultātiem.
Krēpu analīžu galvenā nozīme ir konkrētu patogēno mikroorganismu izraisītu pneimoniju - tuberkulozes, leģionellozes, sēnīšu un Pneumocystis carinii - izslēgšanai (vairāk noliedzoša nekā apstiprinoša vērtība). Krēpu izmeklēšanu vīrusu noteikšanai veic ārkārtīgi reti, jo tas ir dārgi, ilgi, darbietilpīgi un, galvenais - terapijā mazsvarīgi, jo šobrīd nav efektīvu pretvīrusu preparātu.
Asinsaina
Asinsaina izmantojama tikai kā indikators pacienta stāvokļa un hospitalizācijas nepieciešamības novērtēšanai.
Citi
Aknu raudzes, elektrolīti
Šie izmeklējumi nespēj sniegt palīdzību empīriskās terapijas izvēlē vai slimības prognozē, tāpēc parasti nav indicēti.
Seroloģiskie izmeklējumi
Sniedz tikai retrospektīvus datus un ir noderīgi vienīgi epidemioloģiskiem mērķiem.
Torakocentēze
Torakocentēze jāveic visos gadījumos, kad ir ievērojams pleiras eksudāta daudzums. Eksudāta analīze var noteikt arī etioloģisko aģentu (bakterioskopiski un bakterioloģiski).
Bronhoskopija
Bronhoskopija nav nepieciešama mājas pneimoniju diagnostikā. Tā veicama tikai tad, ja:
- ārsts uzskata, ka etioloģiskais aģents katrā konkrētajā gadījumā noteikti jāidentificē pirms terapijas uzsākšanas,
- pacients nav iepriekš saņēmis antimikrobisko terapiju,
- ir aizdomas par plaušu tuberkulozi (ļoti vērtīgi),
- jāpierāda leģionelloze vai mikoplazmu pneimonija.
4. tabulā apkopots pārskats par pneimoniju izraisītāju atklāšanas testiem.
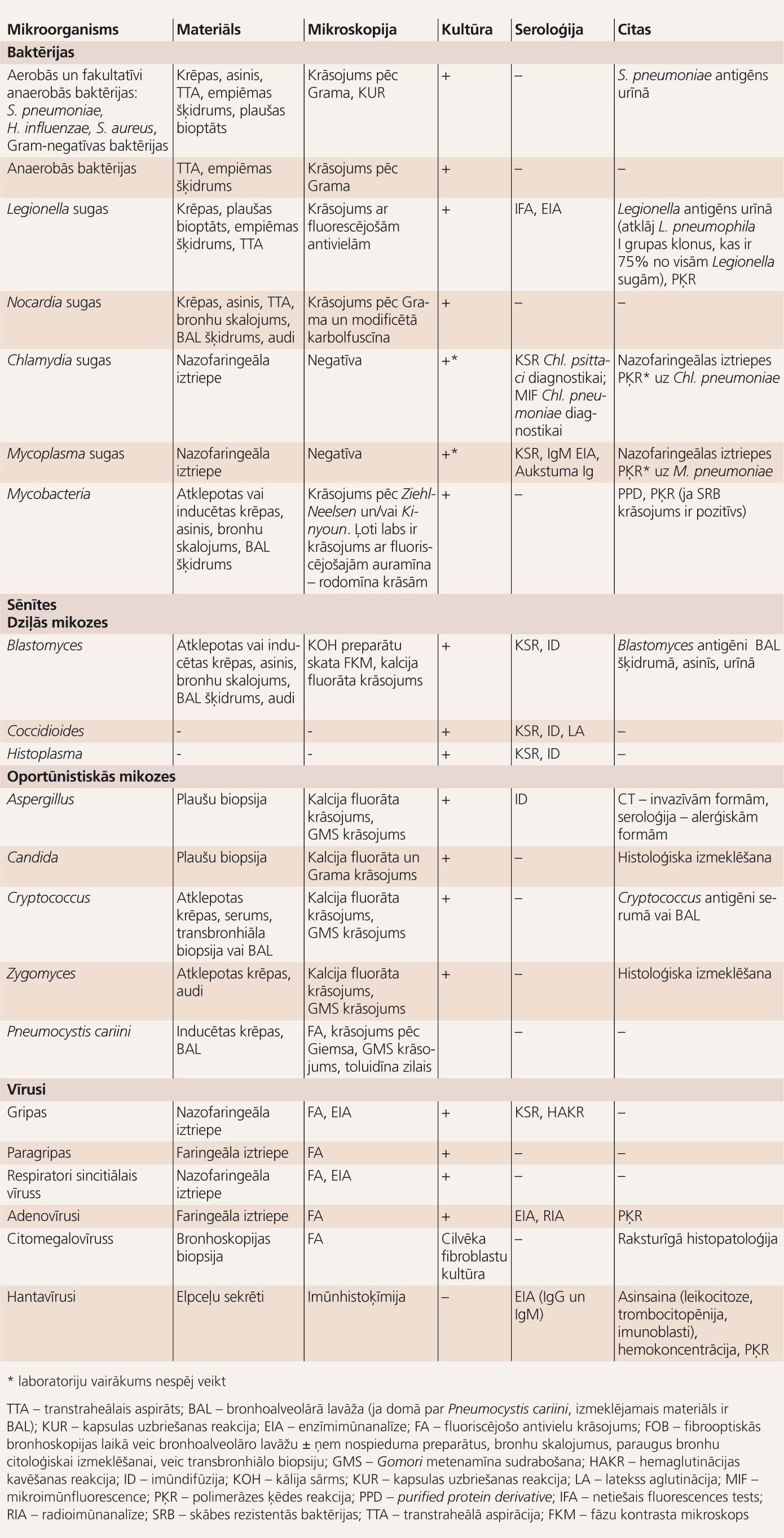

4. tabula
Pneimonijas slimnieku analīžu materiāls (paraugi) un pneimoniju izraisītāju atklāšanas testi