Akūts vidusauss iekaisums ir vidusauss gļotādas iekaisums, kas skar bungdobumu, aizauss kaula šūnas un Eistāhija (tuba auditiva) kanālu. Biežākais akūta vidusauss iekaisuma cēlonis ir infekcija, kas vidusausī parasti nonāk no aizdegunes caur Eistāhija kanālu. Iekaisuma procesā veidojas tuba auditiva disfunkcija, kas rada vienvirziena vārstules efektu — inficētais sekrēts iekļūst vidusausī, bet tūska kanālā neļauj nodrošināt pilnvērtīgu drenāžu un ventilāciju.
Akūta vidusauss iekaisuma incidence pieaugušajiem vidēji ir 5,3 gadījumi uz 1000 cilvēkiem gadā; alerģiskiem pacientiem sastop līdz 7,3 gadījumiem uz 1000 gadā, un saslimstība samazinās līdz ar vecumu. [6]
Lai gan akūts vidusauss iekaisums ir raksturīgs pirmsskolas vecuma bērniem, tas nav retums arī pieaugušajiem, īpaši vīrusu sezonā. Diagnostika parasti nav sarežģīta, un nekomplicētu akūtu vidusauss iekaisumu ārstē primārās veselības aprūpē.
Akūts vidusauss iekaisums
Klīniskā gaita un diagnostika
Akūts vidusauss iekaisums parasti sākas īsi pēc akūtas respiratoras vīrusu infekcijas (ARVI) vai reizēm vienlaicīgi ar tās simptomiem — rinītu, kakla sāpēm, subfebrilu temperatūru un sausu klepu. Infekcijai iekļūstot vidusausī, attīstās akūts otīts. Atšķirībā no bērniem, pieaugušajiem slimība retāk izzūd spontāni, un antibiotiku terapija nepieciešama biežāk, kas skaidrojams ar atšķirīgām Eistāhija kanāla anatomiskajām īpatnībām.
Raksturīgās sūdzības ir auss aizlikums, dobja vai rīboša skaņa ausī, kam seko pulsējošas, ļoti intensīvas sāpes. Otoskopiski novēro hiperemētu, izspīlētu bungplēvīti. Reizēm bungplēvīte perforējas un strutas spontāni drenējas — tas pats par sevi nav jāuzskata par komplikāciju. Parasti pēc šādas spontānas bungplēvītes perforēšanās pacients izjūt atvieglojumu un sāpes mazinās. Pēc akūta vidusauss iekaisuma bungplēvītes perforācija sadzīst spontāni.
Nekomplicēta akūta vidusauss iekaisuma gadījumā papildu izmeklējumi parasti nav nepieciešami.
Ārstēšana
Terapijā nozīmē pretsāpju līdzekļus un antibiotikas. Biežākie bakteriālie izraisītāji ir streptokoki, tāpēc pirmās izvēles antibiotikas ir penicilīna grupas preparāti — amoksicilīns vai amoksicilīns/klavulānskābe. [10]
Dekongestantu lietošana akūta vidusauss iekaisuma gadījumā ir diskutabla, jo pētījumi neapstiprina to efektivitāti Eistāhija kanāla funkcijas uzlabošanā. Tomēr pacientiem ar izteiktu deguna nosprostojumu lokālie dekongestanti un intranazālie kortikosteroīdi var būt pamatoti. [2]
Hronisks vidusauss iekaisums
Pieaugušajiem biežāk sastop hronisku, nevis akūtu vidusauss iekaisumu. Globāli hroniska vidusauss iekaisuma biežums ir aptuveni 3,8 % no populācijas. Biežāk tas sastopams valstīs ar zemāku dzīves līmeni un sliktāku pieejamību veselības aprūpei. [5]
Arī hroniska vidusauss iekaisuma patoģenēzes pamatā ir Eistāhija kanāla disfunkcija. Hronisku vidusauss iekaisumu raksturo ilgstoša bungplēvītes perforācija (≥ 3 mēneši), periodiski nesāpīgi izdalījumi no auss un pakāpeniska dzirdes pasliktināšanās.
Izšķir divas hroniska vidusauss iekaisuma nozoloģiskās formas:
- hronisks vidusauss iekaisums ar holesteatomu,
- hronisks vidusauss iekaisums bez holesteatomas.
Holesteatoma
Holesteatomas labākais raksturojums ir — “slikta āda nepareizā vietā”. [7] Tipiski holesteatoma veidojas bungplēvītes retrakcijas kabatā, kas savukārt rodas ilgstoša negatīva spiediena ietekmē. Kabatā uzkrājas ārējās auss ejas ādas epiderma, kas, visu laiku noloboties un atjaunojoties, veido destruktīvu masu. Holesteatoma noārda apkārtējās struktūras: dzirdes kauliņus, laterālo pusloka kanālu, tegmen tympani, sejas nerva kaula kanālu. Tā kalpo par pamatu bioplēves veidošanai, tāpēc hronisku vidusauss iekaisumu ar antibiotikām vien ārstēt nav iespējams.
Hronisks vidusauss iekaisums bez holesteatomas
Raksturīga ilgstoša mezotimpanāla perforācija un atkārtoti strutaini izdalījumi, tomēr arī šajā formā iespējama vidusauss struktūru destrukcija un dzirdes kauliņu bojājumi. Hronisks vidusauss iekaisums tipiski norit ar paasinājumiem (strutaini izdalījumi no auss ejas) un remisijas periodiem (izdalījumu no auss nav, bet saglabājas bungplēvītes perforācija).
Diagnostika
Pamatojas uz pacienta sūdzībām, otoskopiju, datortomogrāfiju deniņa kaula°piramīdām un audiogrammu.
Sūdzības hroniska vidusauss iekaisuma pacientiem ir par periodiskiem nesāpīgiem strutainiem/gļotainiem izdalījumiem no auss ejas, īpaši, ja ausī nokļūst ūdens, piemēram, peldoties. Pakāpeniski pasliktinās dzirde.
Parasti šie pacienti arī stāsta, ka kopš bērnības bieži slimojuši ar akūtiem vidusauss iekaisumiem, bet pēdējā laikā ausis vairāk nesāp (jo ir izveidojusies pastāvīga perforācija un pat paasinājumu gadījumā nenotiek bungplēvītes iestiepums, tāpēc nav sāpju).
Otoskopijā būs redzama bungplēvītes perforācija ar labi nosakāmām malām. Reizēm cauri perforācijai var redzēt bungdobuma struktūras, piemēram, promontorium, vai arī holesteatomas masas. Paasinājuma brīdī būs vērojami izdalījumi no bungdobuma caur bungplēvītes perforāciju. Nereti arī paasinājuma laikā iekaisusī un sabiezētā bungu dobuma gļotāda veido polipus, granulācijas, kas izspiežas cauri bungplēvītes perforācijai ārējā auss ejā. Datortomogrāfijā parasti redz sklerotizētu aizauss pauguru struktūru ar saturu tajā, holesteatomas gadījumā ir saturs bungu dobuma augšējā daļā, paplašināts aditus ad antrum. Audiogrammā tipiski ir konduktīva vai jaukta tipa vājdzirdība slimās auss pusē.
Lai pierādītu vai izslēgtu holesteatomu, var veikt MR ar holesteatomas programmu, tomēr primārajā hroniska vidusauss iekaisuma pacienta izmeklēšanā ne vienmēr šo izmeklējumu ir obligāti jāiekļauj. Visiem pacientiem ar hronisku vidusauss iekaisumu ir indicēta operācija jebkurā gadījumā, līdz ar to holesteatomas esamība vai neesamība nemaina terapijas taktiku. MR ar holesteatomas programmu izmanto kā skrīningu pēc vidusauss operācijas, lai agrīni atklātu iespējamus holesteatomas recidīvus.
Ārstēšana
Hroniska vidusauss iekaisuma pamata terapija ir ķirurģiska — timpanoplastika:
- vidusauss sanācija,
- holesteatomas ekscīzija (ja tā ir),
- dzirdes kauliņu un vidusauss struktūru rekonstrukcija, aizauss dobuma obliterācija.
Paasinājuma gadījumā, lai panāktu remisiju, ir jānozīmē antibiotikas. Hroniska vidusauss iekaisuma gadījumā vadošā mikroflora ir pseidomonas, tāpēc izvēles preparāti ir hinoloni (ciprofloksacīns) pieaugušajiem un 2. paaudzes cefalosporīni bērniem. [4]
Potenciālās komplikācijas vidusauss iekaisuma gadījumā
Gan akūtam, gan hroniskam vidusauss iekaisumam var pievienoties intrakraniālas un intratemporālas komplikācijas. Komplikācijas rodas, kad iekaisums vairs neierobežojas tikai gļotādā, bet izplatās, lokāli vai hematogēni destruējot kaulu.
Intratemporālās komplikācijas:
- sejas nerva parēze,
- mastoidīts,
- labirintīts.
Intrakraniālās komplikācijas:
- meningīts,
- intrakraniāli abscesi (epidurāli, subdurāli, intracerebrāli),
- sinus sigmoideus tromboze.
No visām iespējamajām vidusauss iekaisuma komplikācijām visbiežāk sastopams ir mastoidīts, sejas nerva parēze un labirintīts. [3]
Pazīmes, kas brīdina par iespējamu komplikāciju pievienošanos pacientiem ar vidusauss iekaisumu:
- augsta temperatūra kombinācijā ar stiprām galvas sāpēm, sprandas stīvumu, sliktu dūšu un vemšanu (iespējamam meningītam);
- sistematizēts reibonis un nistagms (iespējamam labirintītam);
- sejas asimetrija vai parēzes pazīmes (sejas nerva iesaistē).
Mastoidīts
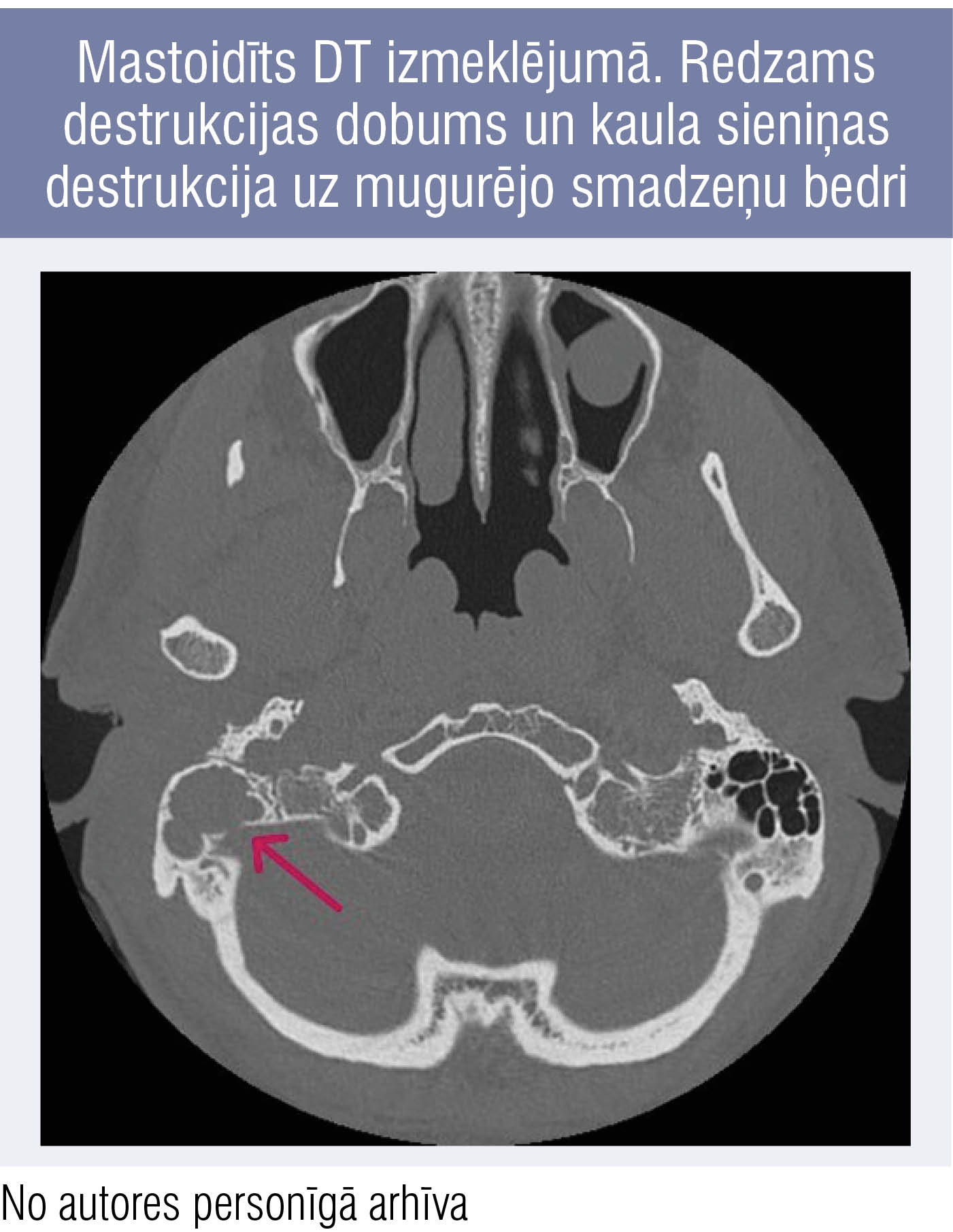

1. attēls
Mastoidīts DT izmeklējumā. Redzams destrukcijas dobums un kaula sieniņas destrukcija uz mugurējo smadzeņu bedri
Mastoidīts ir aizauss paugura (processus mastoideus) osteomielīts ar mastoidālo šūnu kaula sieniņu destrukciju. Radioloģiski par mastoidītu bieži kļūdaini tiek nosaukts jebkurš aizēnojums aizauss kaula šūnās, taču tas nav korekti, jo pneimatizācijas samazināšanās var būt tikai gļotādas sabiezējums vai sekrēts sekretora otīta gadījumā. Mastoidītu apstiprina tikai kaula destrukcija un destrukcijas dobuma veidošanās.
Akūts vidusauss iekaisums ar mastoidītu biežāk sastopams bērniem, retāk pieaugušajiem, un parasti pieaugušajiem tas saistīts ar imūnsupresiju; bieži tas ir slikti kompensēts vai nediagnosticēts cukura diabēts. [9] Biežāk mastoidīts attīstās pacientiem ar labi pneimatizētām mastoīdajām šūnām, jo šiem pacientiem akūta vidusauss iekaisuma gadījumā ir lielāka inficētās gļotādas virsma.
Simptomi
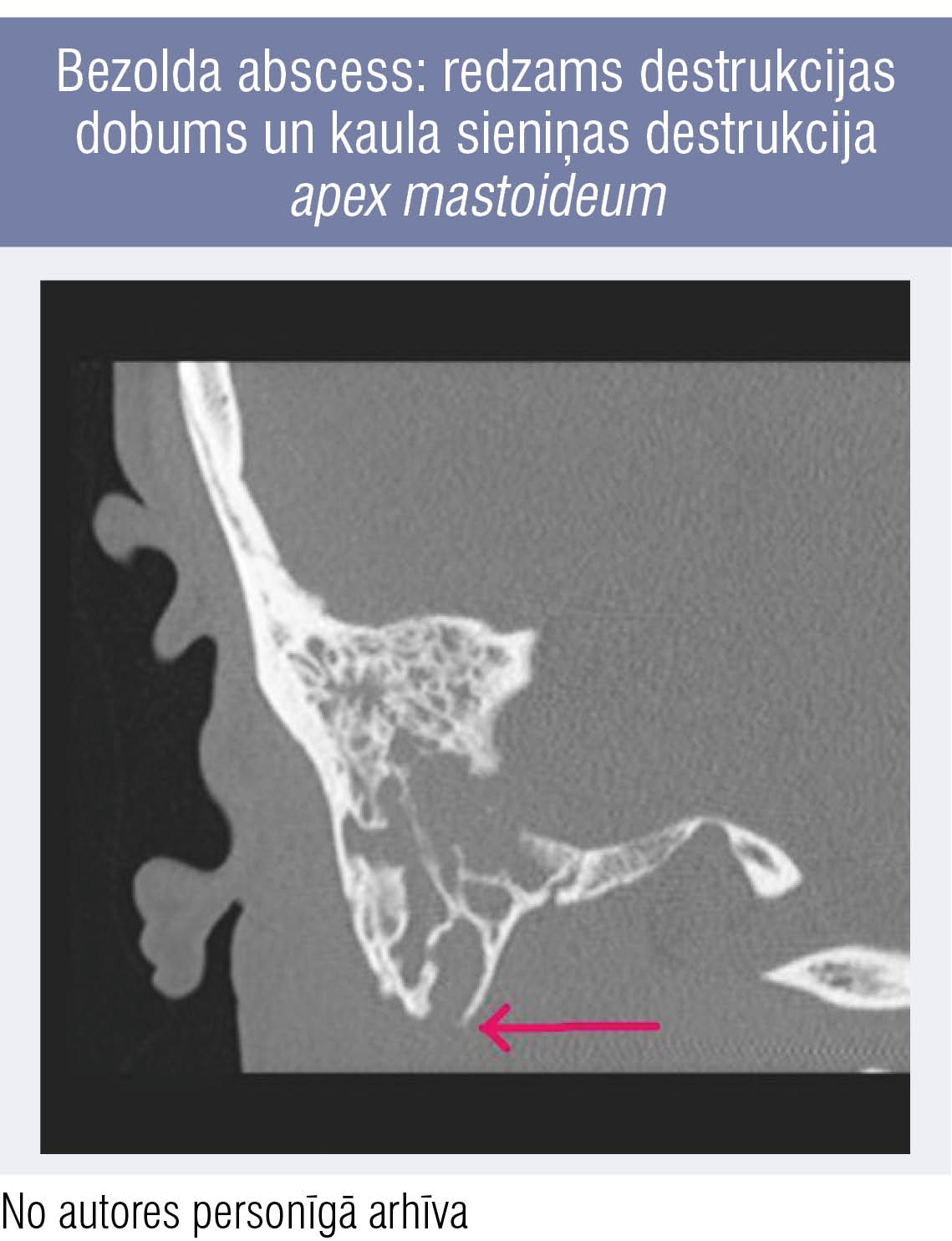

2. attēls
Bezolda abscess: redzams destrukcijas dobums un kaula sieniņas destrukcija apex mastoideum
- Sāpes, pietūkums, apsārtums aizauss apvidū.
- Atvirzīta auss gliemežnīca aizauss abscesa gadījumā.
- Auss sāpju izteikta pastiprināšanās, neskatoties uz pretsāpju līdzekļu lietošanu.
- Nakts sāpes.
- Pulsējoši strutaini izdalījumi perforācijas gadījumā.
Diagnozes apstiprināšanai nepieciešama deniņkaula piramīdu datortomogrāfija (1. attēls). Mastoidīta gadījumā tur redzama aizauss kaula šūnu sieniņu destrukcija, destrukcijas dobuma veidošanās. Kaula destrukcija uz planum mastoideum pusi var veidot subperiostālu abscesu. Ja destrukcija un abscess izveidojas apex mastoideum apvidū, tad strutas tālāk var slīdēt uz leju gar m. sternocleidomastoideus uz kakla apvidu un dziļajām kakla starpfasciju telpām (Bezolda abscess, 2. attēls).
Ārstēšana
- Hospitalizācija.
- Intravenozi antibiotikas, parasti 3. paaudzes cefalosporīni.
- Timpanostomija drenāžas nodrošināšanai. Ja DT nav subperiostāla abscesa, izteikta destrukcijas dobuma, kā arī nav destrukcijas uz vidējo vai mugurējo smadzeņu bedri, tad sākotnēji neatliekama ķirurģija nav nepieciešama.
- Ķirurģiska sanācija (mastoidantrotomija) ir jāveic, ja DT deniņkaula piramīdām redz destrukcijas dobumu, subperiostālu abscesu vai nav pacienta stāvokļa klīniskās un laboratoriskās uzlabošanās 48 h laikā.
- Mastoidantrotomijas princips ir izņemt lītisko kaulu no aizauss paugura, atvērt antrum mastoideum un nodrošināt aditus ad antrum caurlaidību. Mastoidīta gadījumā mastoidantrotomiju kombinē ar timpanostomiju.
Akūts labirintīts
Var attīstīties gan akūta, gan hroniska vidusauss iekaisuma gadījumā. Akūta vidusauss iekaisuma gadījumā infekcija iekšējā ausī nonāk hematogēni, retāk aprakstīts, ka tā varētu difundēt caur apaļā lodziņa membrānu. Hroniska vidusauss iekaisuma gadījumā infekcija tipiski iekļūst caur fistulu, kas veidojusies laterālā pusloka kanāla holesteatomas dēļ, tai lokāli destruējot kaulu.
Simptomi
- Pēkšņs sistematizēts reibonis.
- Izteikta vienpusēja dzirdes pasliktināšanās līdz kurlumam.
- Slikta dūša, vemšana.
- Troksnis un spiediena sajūta ausī.
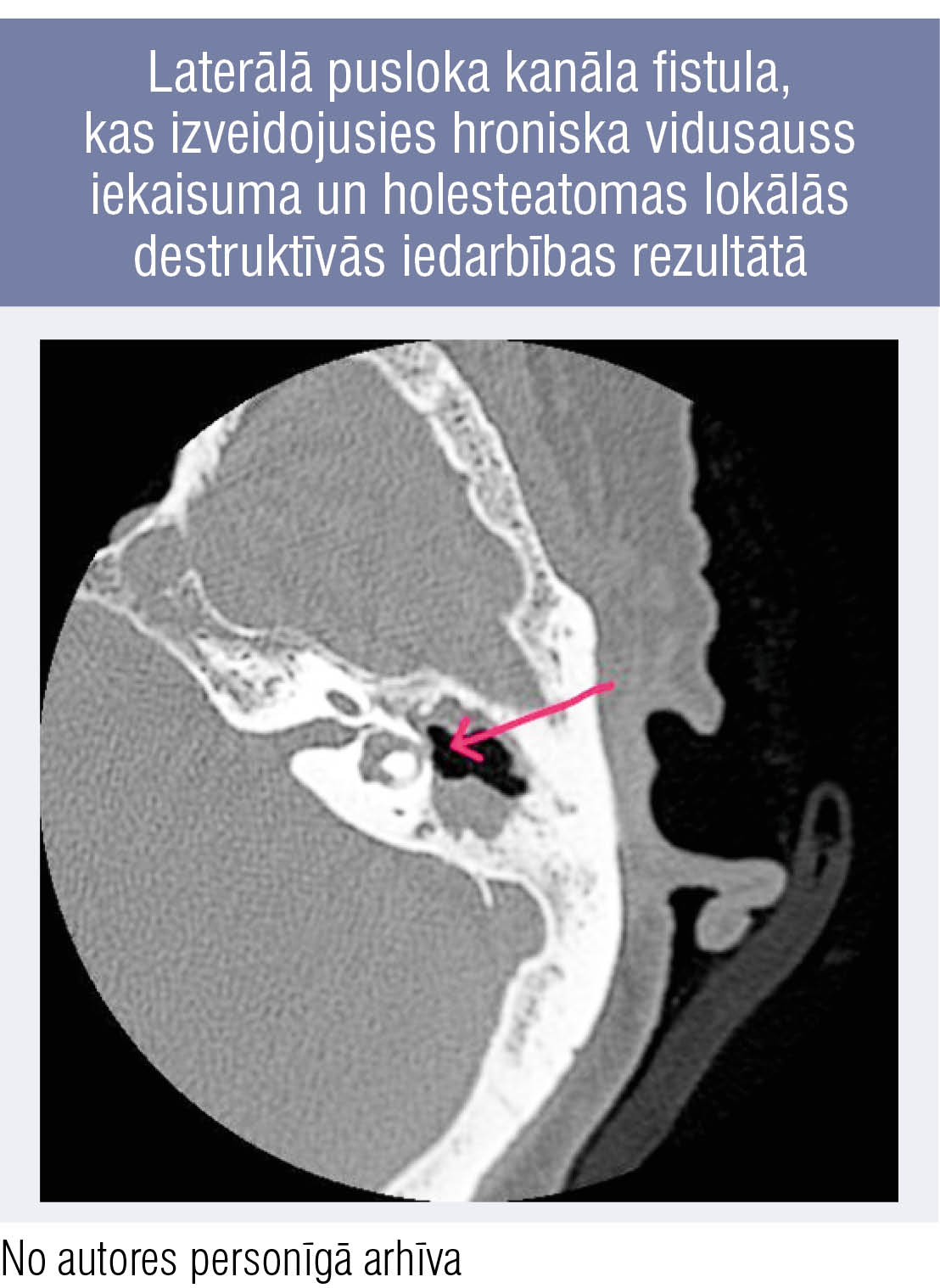

3. attēls
Laterālā pusloka kanāla fistula, kas izveidojusies hroniska vidusauss iekaisuma un holesteatomas lokālās destruktīvās iedarbības rezultātā
Nepieciešama galvas smadzeņu un deniņkaula piramīdu datortomogrāfija, reizēm arī lumbālpunkcija, lai izslēgtu meningītu. Audiometrijā konstatē sensorineirālu vai jauktu dzirdes zudumu.
Ārstēšana
- 3. paaudzes cefalosporīni.
- Sistēmiski glikokortikoīdi.
- Timpanostomija.
- Rehidratācija un pretvemšanas līdzekļi.
Ja labirintīts pievienojies akūtam vidusauss iekaisumam, tad pamatā ir medikamentoza terapija, savukārt, ja hroniska iekaisuma gadījumā un DT apstiprināta pusloka kanāla fistula (3. attēls), ir jāveic steidzama ķirurģiska ārstēšana kombinācijā ar medikamentiem.
Otogēns meningīts
Otogēns meningīts veido ap 30 % no visiem bakteriālajiem meningītiem. [1] Lai gan precīza akūtu vidusauss iekaisumu komplikāciju incidence nav zināma, saslimstība pēdējos gados ir samazinājusies plašas vakcinācijas pret Streptococcus pneumoniae dēļ. [8]
Simptomi
- Pacienta vispārējā stāvokļa pasliktināšanās.
- Intensīvas galvassāpes, sprandas stīvums, fotofobija.
- Slikta dūša, vemšana.
Diagnozes precizēšanai nepieciešama galvas DT; galīgo diagnozi nosaka pēc lumbālpunkcijas un likvora analīzes.
Ārstēšana
- Pacienta vispārējā stāvokļa stabilizēšana; reizēm ir nepieciešams stacionēt intensīvās terapijas nodaļā.
- 3. paaudzes cefalosporīni.
- Rehidratācija, pretsāpju un pretdrudža terapija.
- Ķirurģiska ārstēšana tikai tad, ja nav uzlabošanās pēc 48 h adekvātas antibiotiku terapijas.
Sejas nerva parēze
Arī šajā gadījumā terapijas taktikā nozīmīgs ir fakts, vai pacients primāri ir ar akūtu vai hronisku vidusauss iekaisumu. Sejas nerva parēzes simptomi:
- sejas asimetrija,
- sejas muskuļu vienpusējs vājums,
- grūtības aizvērt aci, var būt pilnuma sajūta ausī, pastiprināta jutība uz skaņām m. stapedius traucētas darbības dēļ, retāk var būt acs asarošana (t. s. krokodila asaras), ja iesaistīts arī sejas nerva ganglion geniculatum.
Ja sejas nerva parēze ir pievienojusies pacientam ar akūtu vidusauss iekaisumu, tad parasti prognoze ir laba. Ir indicēta timpanostomija bungdobuma drenāžas nodrošināšanai, antibakteriālā terapija, sistēmiski glikokortikoīdi un sejas muskuļu ārstnieciskā vingrošana.
Ja sejas nerva parēze ir vērojama pacientam ar hronisku vidusauss iekaisumu, tad, visticamāk, iemesls ir holesteatomas izraisīts sejas nerva kanāla bojājums ar lokālu sejas nerva daļu kompresiju. Šajā gadījumā ir indicēta ķirurģija — timpanoplastika ar sejas nerva dekompresiju kombinācijā ar iepriekš minēto medikamentozo terapiju.