Dermatomiozīts ir reta sistēmiska slimība, kuras diagnostikai un atpazīšanai nepieciešama precīza un mērķtiecīga pacienta anamnēzes datu noskaidrošana un pacienta izmeklēšana, jo šīs slimības izpausmes (ādas bojājums un proksimālo muskuļu nespēks) var šķist nespecifiskas un tās viegli sajaukt ar citu patoloģiju izpausmēm.
Klīniskais gadījums
Paciente, 35 gadus veca, sūdzas par sārtiem, viegli niezošiem izsitumiem dekoltē zonā, muguras augšdaļā, ap acīm, uz rokām, nedaudz uz augšstilbiem (līdzīgi kā 1. attēlā), kā arī par tūsku uz acu plakstiņiem (apakšējiem vairāk izteikti nekā augšējiem), uz lūpām.
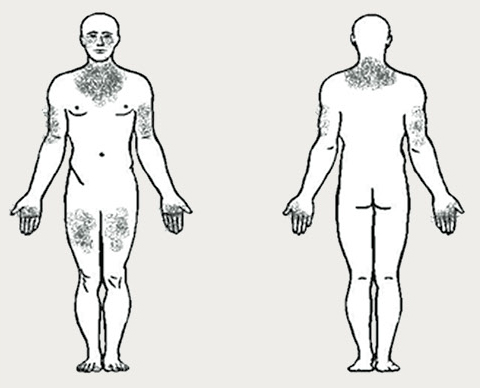

1. attēls
Izsitumu lokalizācija
Slimības anamnēze
Sūdzības par izsitumiem un plakstiņu tūsku parādījušās 2015. gada augustā — pastiprinājušās pēc eksotisko augļu ēšanas, kā arī pēc uzturēšanās saulē.
Paciente atkārtoti devusies pie ārsta, divas reizes stacionēta dermatoloģijas profila nodaļās ar diagnozēm:
-
photodermatitis acuta cum streptostaphylodermia secundaria,
- ģeneralizēta alerģiska reakcija uz nezināmu alergēnu,
- hroniska Kvinkes tūska,
- urticaria.
Veiktas asins analīzes: asinsaina — norma; EGĀ, CRO — norma; kreatinīns — norma; AlAT 74 U/l, AsAT 113 U/l. HIV, anti–HCV, HBsAg, Tr. Pallidum Av — negatīvi.
Terapija: pretiekaisuma, antihistamīna, antibakteriāli medikamenti i/v, Sol. Dexoni 12 mg i/v 1 ×, Sol. Medroli 250 mg i/v 2 ×, lokāli — pretiekaisuma krēmi, dezinficējoši šķīdumi.
Ārstēšanas gaitā novēro nelielu patoloģisko elementu regresiju, kas mijas ar jauniem recidīviem, tāpēc turpināt izmeklēšanu un ārstēšanos pacientei iesaka terapijas profila stacionārā.
Stacionēšana terapijas nodaļā
2015. gada septembrī paciente stacionēta pulmonoloģijas un alergoloģijas nodaļā ar iepriekšējām sūdzībām par izsitumiem un pietūkumu uz sejas, īpaši uz acu plakstiņiem, arī lūpām. Izsitumi arī uz rokām, krūškurvja augšdaļas, nedaudz uz augšstilbiem (2. attēls). Objektīvajā izmeklēšanā konstatē:
- izteiktu ūdeņainu plakstiņu tūsku un nelielu pieres, vaigu tūsku,
- cianotiskus un sārtus izsitumus uz muguras, sāniem, vēdera, krūtīm un kreveles ar sekundāru infekciju aiz ausīm, uz kakla un labā augšdelma,
- aksillāri sāpīgi limfmezgli — 1,5 cm, kustīgi,
- uz apakšlūpas iekšējās daļas — čūliņas.
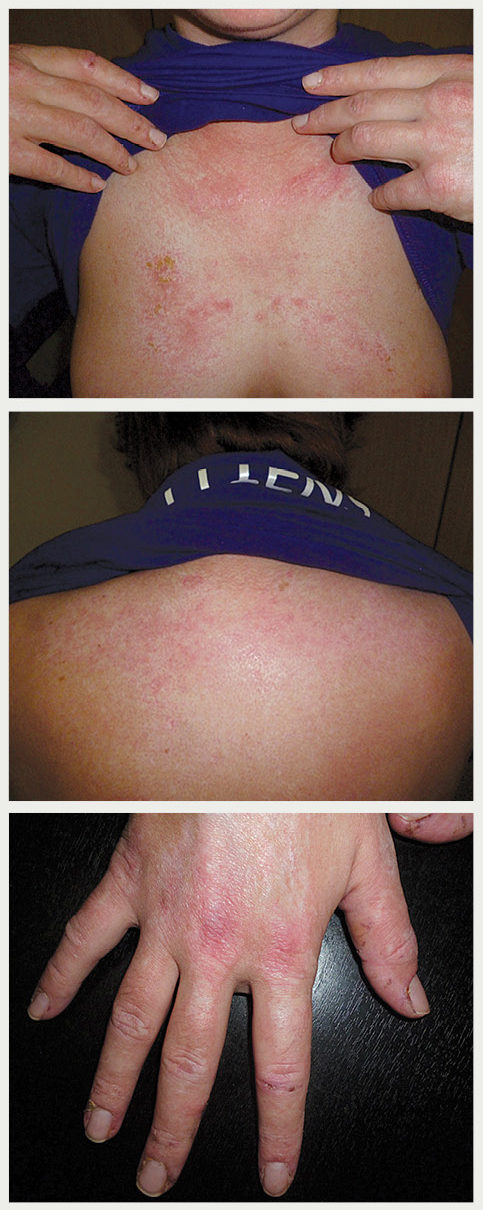

2. attēls
Objektīvās izmeklēšanas gaitā konstatētie izsitumi
Diferenciāldiagnoze: difūzs neskaidras ģenēzes dermatīts ar Kvinkes tūsku sejā. Mastocitoze? Vaskulīts? Sistēmslimība?
Laboratorisko izmeklējumu dati parādīti 1. tabulā.


1. tabula
Dermatomiozīta un polimiozīta diagnostiskie kritēriji
Terapijā pacientei ordinē Sol. Medroli 250 mg i/v + Tab. Medroli 16 mg p/o, tomēr tupina progresēt plakstiņu tūska, izsitumi bez izmaiņām dinamikā, tāpēc lūgta reimatologa konsultācija.
Reimatologa apskate
Pacientes sūdzības: mēnesi saglabājas plakstiņu, lūpu tūska, aftas mutes dobumā. Ir nespēks rokās un kājās.
Reimatologs rekomendē noteikt kreatinīnfosfokināzes (KFK) līmeni asinīs un, ja KFK līmenis paaugstināts, veikt elektromiogrāfijas (EMG) izmeklējumu un ādas—muskuļu biopsiju.
Noteikts KFK līmenis — 2570 (!!!) U/l (norma 33—211 U/l). Veicot EMG, roku muskuļos reģistrē miopātiskas iekaisīgas izmaiņas (polifāziski depolarizācijas potenciāli), īpaši izteikti proksimālajās muskuļu grupās. Ādas—muskuļu biopsijā konstatē dermālas alerģiskas vaskulāras reakcijas pazīmes. Fokāla miodistrofija.
Atkārtota reimatologa konsultācija
Apkopojot un precizējot pacientes sūdzības un veiktos izmeklējumus:
- nespēks augšdelmu, augšstilbu muskuļos,
- paaugstināts KFK, AlAT, AsAT līmenis,
- EMG atbilde (polifāziski depolarizācijas potenciāli),
- heliotropi izsitumi ap acīm, plakstiņu tūska,
- Gotrona papulas uz plaukstu dorsālajām vir-smām, “šalles tipa” izsitumi kakla rajonā un V veida izsitumi dekoltē rajonā, “mehāniķa rokas”,
- ādas—muskuļu biopsija.
Izvērtējot slimības anamnēzi, simptomus un pacientei veikto izmeklējumu rezultātus, noteikta diagnoze: iekaisīga miopātija — dermatomiozīts (diagnostiskie kritēriji 2. tabulā).


2. tabula
Laboratoriskie izmeklējumi
Terapijā ordinē Sol. Medroli 500 mg 10 dienas. Izsitumi kļūst blāvāki, plakstiņu tūska mazinās, spēks muskuļos pieaug. KFK līmenis dinamikā mazinās (2570 U/l → 836 U/l). Pacienti izrak-sta no stacionāra ar rekomendācijām lietot Tab. Prednisoloni 60 mg/dienā, novērošana paraneoplastiskā procesa virzienā.
Atkārtota stacionēšana
Pēc trim nedēļām paciente atkārtoti nonāk stacionārā. Ir jaunas sūdzības par sāpēm labajā aksillārajā rajonā, labo roku paceļ līdz 30°, kreiso līdz 90°. Labā roka pietūkusi, kubitālajā bedrē rēta ar nelielu apsārtumu pēc i/v katetra. Mājās pēdējās divas nedēļas temperatūra līdz 38 °C.
Laboratoriskajos izmeklējumos konstatē ↑ CRO 155,8 g/l; AlAT 63 U/l; AsAT 80 U/l; KFK 304 U/l.
Datortomogrāfijā krūškurvim: plašas infiltratīvas izmaiņas labās pleca locītavas, krūškurvja muskuļos ar saturu starpfasciju telpās. Nelielas infiltratīvas izmaiņas labās plaušas 10. segmenta apikālajā daļā.
Veikta USG un doplerogrāfija labajai rokai un plecam — m. pectoralis major rajonā vizualizē starpfasciālu, intramuskulāru šķidruma kolekciju līdz 4,5 × 3 cm — visticamāk, sastrutojusi hematoma un izveidojies abscess. Drenējot abscesu, izdalās strutains saturs līdz 150 ml/d (drenāža 10 diennaktis). Antibakteriālā terapija ar Sol. Vancomycini 7 dienas, tad Sol. Oxacillini 8 dienas.
Slimības gaitā pacientei pievienojas mutes dobuma faringomikoze. Terapijā pievieno Tab. Fluconasoli, mazina Tab. Prednisoloni devu 50 mg → 30 mg/dienā, tomēr saglabājas temperatūra līdz 38 °C, saglabājas liels izdalījumu daudzums no drenas, pievienojas plaušu bojājums ar difūzu matstikla aizēnojumu (pēc datortomogrāfijas datiem). Tiek sasaukts konsilijs ar infektologa, pulmonolga, reimatologu piedalīšanos. Konsilijs nolemj terapijā pievienot Tab. Trimethoprim/Sulfamethoxazoli, bet Tab. Fluconasoli devu palielināt uz 300 mg. Terapijas rezultātā temperatūra normalizējas, baltie aplikumi mutē izzūd, izdalījumu daudzums no drenas mazinās, CRO 4,2 g/l — evakuē drenu.
Pacientei progresē sūdzības par roku proksimālo muskuļu nespēku, pievienojas rīšanas grūtības, izteikts nespēks kakla muskuļos (nepieciešama speciāla apkakle galvas noturēšanai), klepus, stipras galvassāpes, tāpēc, ņemot vērā, ka infekcijas process mazinājies, atsāk Sol. Medroli 250 mg/d i/v 3 dienas, 125 mg 4 dienas — muskuļu spēks pieaug, rīšanas grūtības un klepus mazinās, pāriet uz Tab. Prednisoloni 40 mg/d p/o.
Rekomendācijas
Pēc 29 stacionārā pavadītām dienām paciente izrakstīta apmierinošā stāvoklī ar rekomendācijām turpmāk lietot:
-
Tab. Prednisoloni 40 mg no rītiem 2 nedēļas, tad devu par 2,5 mg mazināt ik 2 nedēļas līdz devai 20 mg ilgstoši,
-
Tab. Trimethoprim/Sulfamethoxazoli 480 mg 2 ×/dienā 5 dienas/nedēļā ilgstoši,
- kalcija, D vitamīna preparāti,
-
Caps. Omeprazoli 20 mg,
- turpināt uzraudzību paraneoplastiskā procesa virzienā — regulāri ginekologa apskate, USG vēderam, vairogdziedzerim,
- kontrole pie reimatologa pēc 2 mēnešiem.
Pārskats pār dermatomiozītu/polimiozītu
(Sagatavojusi Dr. Renāte Jagmane)
Dermatomiozīts (DM)/polimiozīts (PM) ir retas, sistēmiskas slimības, kam raksturīgas iekaisīgas izmaiņas muskuļos (mononukleāro šūnu infiltrācija, muskuļu nespēka attīstība) (PM) vai ādā un muskuļos (DM). [2]
Tās iedala:
- primārs idiopātisks DM vai PM,
- ar malignitāti saistīts DM vai PM (25 % pacientu ar DM/PM ir vai attīstīsies malignitāte),
- DM bērniem,
- PM/DM saistībā ar citu saistaudu slimību (sistēmisko sklerozi, jauktu saistaudu sistēmslimību, reimatoīdo artrītu, sistēmas sarkano vilkēdi, sarkoidozi),
- ieslēgumķermenīšu miozīts,
- amiopātisks DM.
Klīniskās pazīmes
Ādas izmaiņas (40 % gadījumu attīstās pirms muskuļu nespēka)
- Gotrona pazīme — plakani, sārti izsitumi uz pirkstu dorsālajām virsmām, elkoņiem, ceļiem/Gotrona papulas — sārti ādas sabiezējumi, bieži ar lobīšanos uz pirkstu kauliņiem.
- Šalles tipa izsitumi — plakani, sārti izsitumi uz pleciem, muguras augšdaļas, kakla mugurpusē — pasliktinās UV ietekmē.
- V veida izsitumi — izsitumi dekoltē zonā.
- Heliotropi izsitumi — violetas nokrāsas izsitumi uz acu augšējiem plakstiņiem, bieži kombinējas ar plakstiņu tūsku.
- Nagu bojājumi — apsārtusi nagu gultne ap nagiem, periungālas teleangiektāzijas.
- “Mehāniķa rokas” — pirkstu galu un sānu virsmu ādas sabiezēšanās, plaisas → neregulāras, pelēcīgas nokrāsas līnijas.
Muskuļi
Proksimālo roku, kāju, kakla, krūškurvja muskuļu simetrisks nespēks → grūtības piecelties no krēsla, kāpt pa kāpnēm, pacelt rokas. Barības vada augšdaļas muskuļu nespēks — apgrūtināta rīšana, iespējama aspirācijas pneimonijas attīstība.
Plaušas
Intersticiāla plaušu slimība — biežāk pacientiem ar antisintetāžu antivielām → elpas trūkums, klepus, pieaugoša elpošanas nepietiekamība.
Pilnu raksta versiju lasiet 2016. gada DOCTUS aprīļa numurā!