Doctus novembra numurā sākām trīs rakstu sēriju par daudzveidīgajiem herpesvīrusiem - tajā bija plašs izklāsts par Herpes simplex vīrusiem, to morfoloģiju un klīniskajām izpausmēm; šajā numurā - par Varicella zoster vīrusu (VZV; HHV-3), kas ierosina divas slimības: vējbakas (varicella; chickenpox) un jostas rozi (herpes zoster; shingles). Rakstā lasiet par šo vīrusu infekciju epidemioloģiju, klīnisko ainu un ārstēšanu.
Varicella zoster vīruss
Vēsture
Vācu ārsts Fogels 1772. gadā ieviesa nosaukumu varicella, kas nozīmē "atšķiras no bakām (variola)". Vējbakas pirmo reizi aprakstīja XVI gadsimtā. VZV atklāja 1911. gadā, bet 1952. gadā pirmo reizi izaudzēja audu kultūrā. Tad identificēja arī VZV morfoloģiskās, seroloģiskās un citopatogēnās īpašības.
VZV spēj izraisīt infekciju tikai cilvēkiem. Dzīvnieku šūnu kultūrās VZV vairojas slikti.
Morfoloģija
VZV ir tipisks Herpesviridae dzimtas vīruss ar tiem raksturīgu struktūru. Cilvēka herpesvīrusi morfoloģiski ir ļoti līdzīgi. HZV ir ar biezu apvalku klāts ikosaedrs, tā diametrs - 150-200 nm. Viriona nukleokapsīds pārklāj serdeni ar divpavedienu dsDNS. VZV DNS kodē 75 proteīnus. Svarīgākie VZV glikoproteīni ir gpI, gpII, gpIII, gpIV, gpV un gp VI. Tiem ir dažādu pakāpju homoloģija ar HSV-1, HSV-2 glikoproteīniem gE, gB, gH, gl, gC un gpH. Glikoproteīni iekļaujas VZV lipīda apvalkā nobriešanas laikā un parādās uz inficēto šūnu citoplazmas membrānām. Ir zināms tikai viens VZV serotips.

1. attēls
Varicella
Replikācija
Vīrusa DNS replicējas šūnas kodolā. VZV nukleotīdu secība ir ļoti līdzīga HSV-1. VZV un HSV-1 ir gandrīz vienāda genoma struktūra. VZV, tāpat kā visiem alfa grupas herpesvīrusiem, ir īss replikācijas cikls, tie izraisa inficētas šūnas līzi, kā arī mūža garumā var saglabāties jušanas nervu ganglijos, izraisot hronisku, latentu infekciju un stresa faktoru ietekmē periodiski aktivēties.
Imūnatbilde
VZV infekcija inducē humorālo un šūnu imūnatbildes reakcijas. Svarīgāka ir šūnu imunitāte. Ar VZV imūnglobulīnu (VZIG) var pavājināt VZV infekciju vai pasargāt no tās. Tas pierāda, ka anti-VZV arī ir būtiska nozīme aizsardzībā pret primāro VZV infekciju. Ir zināms, ka vējbaku specifiskās antivielas nedod aizsardzību pret jostas rozi (zoster). IgM un IgA klašu anti-VZV ir īsa dzīvildze. Imunitātes spraigumu nosaka IgG klases antivielas, kas saglabājas organismā mūža garumā. Antivielas pret VZV glikoproteīniem gpI, gpII un gpIII atrod akūtas VZV infekcijas laikā. Šo antivielu titrs pieaug VZV infekcijas reaktivācijas gadījumā. Antivielas pret VZV glikoproteīniem nenodrošina bērniem ar leikozi - kuri vakcinēti ar dzīvu vējbaku vakcīnu - aizsardzību no VZV infekcijas. Specifisko IgM daudzums pēc izveseļošanās diezgan ātri mazinās.
Citotoksiskie T limfocīti, kas lizē vīrusinficētās šūnas, ir aktīvi divas trīs dienas pēc vē jbaku izsitumu parādīšanās. Interferons, kas piedalās organisma aizsargreakcijās, atrodas VZV pūslīšos. Vairākums vējbaku slimnieku iegūst mūža imunitāti pret šo vīrusu. Atkārtota vējbaku infekcija ir ļoti reta. Tā var notikt, ja pacientam ir stipri nomākta kā humorālā, tā arī šūnu imunitāte pret VZV sekundāras infekcijas laikā. Jostas rozes infekcija saistīta ar celulārās imunitātes nepietiekamību.

2. attēls
Herpes zoster
Patoģenēze
Varicella zoster vīrusu ieejas vārti ir elpceļu gļotāda, kur epitēlija šūnās notiek primārā vīrusu replikācija. Pēc tam VZV izplatās uz limfmezgliem. Mononukleārās šūnas sekmē VZV replikāciju un izplata to pa visu organismu. Vēlāk VZV replicējas retikuloendoteliālajā sistēmā, kas rada sekundāro virēmiju un nodrošina VZV izplatīšanos uz visiem orgāniem.
Inkubācijas perioda beigās novērojama virēmija un vīrusi fiksējas galvenokārt ādas un gļotādu epitēlija šūnās. HZV tur replicējas un izraisa ar šķidrumu pildītu vezīkulu veidošanos. Infekcijas agrīnās dienās gļotādas un ādas epitēlijšūnās vērojami intranukleāri eozinofili ieslēgumi, veidojas gigantiskas daudzkodolu šūnas. Vēlāk iestājas šo šūnu nekroze un epidermā, elpceļu un gremošanas trakta gļotādā veidojas virspusēji, ar šķidrumu pildīti pūslīši, kuru vietās ātri veidojas erozijas un kreveles.
Specifiskie bojājumi iekšējos orgānos
Smagas vējbaku norises gadījumā rodas specifiski vējbaku bojājumi iekšējos orgānos:
- plaušās,
- aknās,
- liesā,
- aizkuņģa dziedzerī.
Parenhimatozajos orgānos veidojas nelieli nekrožu perēklīši, kuru perifērijā ir sīki asins izplūdumi, daudzkodolu gigantiskās šūnas un intracelulāri eozinofili ieslēgumi. Šādi bojājumi vērojami personām ar imūndeficītu, piemēram, leikožu gadījumos.
Pacientiem ar imūndeficītu vējbakas noris smagi, ar komplikācijām, izsitumu elementu ir ļoti daudz, nereti tie saplūst, ir hemorāģiski un nekrotiski.
VZV visbiežāk izraisa ādas vai gļotādas bojājumus. VZV var bojāt arī elpceļu un kuņģa-zarnu trakta gļotādu, CNS, aknas, liesu un citus orgānus. Smagos vējbaku gadījumos var atrast iekaisuma infiltrāciju gandrīz visu orgānu mazo asinsvadu sienā.
Primārās VZV infekcijas beigās vīruss nonāk muguras nervu dorsālo saknīšu ganglijos un rada tur latentu, hronisku infekciju mūža garumā.
Jostas rozes (herpes zoster) gadījumā iekaisumu un nekrozi konstatē jušanas nervu ganglijos un nervos. Ādas bojājumi herpes zoster gadījumā arī histoloģiski neatšķiras no vējbaku bojājumiem.
Jostas roze ir VZV latentās infekcijas reaktivācija.
Latentās infekcijas reaktivācija
VZV latentās infekcijas reaktivāciju var izraisīt jebkurš stresors (aukstums, karstums, insolācija u. c.) un šūnu imunitātes pazemināšanās. Reaktivējoties VZV no latentās infekcijas vietas - no jušanas nervu ganglijiem - nokļūst ādā un indu cē jos tas rozi. Pacientiem ar imūnsupresiju VZV infekcija norit smagi, ģeneralizēti un rada nopietnus ādas un iekšējo orgānu bojājumus.
Izplatīšanās
Vējbakas - tāpat kā masalas - ir ļoti kontagioza infekcija. Bērni saslimst pat pēc minimālas saskares ar vējbaku slimnieku. Vējbakas izplatās gaisa pilienu ceļā, kā arī tieši saskaroties ar vējbaku vezīkulu saturu.
Vējbaku un jostas rozes slimnieki ir jāizolē. Īpaši svarīgi tas ir pacientiem ar imūndeficītu un slimnīcu darbiniekiem, kas var infekciju izplatīt starp slimniekiem.
Vējbakām raksturīga sezonalitāte - ziemā un pavasarī slimo vairāk. Saslimstība ar jostas rozi nav atkarīga no gadalaika.
VZV ir ļoti jutīgs pret fizikāliem un ķīmiskiem faktoriem; tas ātri inaktivējas +60°C temperatūrā. VZV ir jutīgs pret saldēšanu: inficēto šūnu sasaldēšana -10°C temperatūrā ļoti ātri pazemina vīrusa titru, bet ātra sasaldēšana -70°C temperatūrā saglabā 90% vīrusa titra. VZV zaudē savu aktivitāti pie pH 6,2-7,8. Ultravioletie stari ātri inaktivē VZV.
Epidemioloģija
Vējbakas un jostas roze ir sastopamas visā pasaulē. Mērenā klimata valstīs ap 90% iedzīvotāju slimo ar vējbakām bērnībā (līdz trīs gadu vecumam), bet 10% - pieaugušo vecumā.
Tropos ar vējbakām bieži slimo pieaugušie. VZV izraisa primāru, akūtu, invazīvu infekciju - vējbakas, bet pēc tam VZV persistē spinālajos ganglijos un dorsālajās saknītēs visu mūžu.
Dažādi nespecifiski stresori var izraisīt šīs latentās infekcijas reaktivāciju, kas klīniski norisinās kā herpes zoster. Jostas roze biežāk ir cilvēkiem ar imūndeficītu vai arī pēc 60 gadu vecuma.
Vējbaku epidēmija atkārtojas cikliski ik pēc trim četriem gadiem ziemā un agrā pavasarī. Pirmajos sešos mēnešos pēc dzimšanas bērnu aizsargā transplacentāri saņemtās mātes antivielas, pēc tam kad antivielu titrs strauji samazinās, uzņēmība pret vējbakām paaugstinās.
Infekcijas avots ir slimais cilvēks pēdējās divās inkubācijas perioda dienās, bet īpaši - no izsitumu parādīšanās līdz kreveļu nolobīšanās brīdim.
Vējbakas izplatās gaisa pilienu ceļā, jo vējbaku vīrusi lokalizējas ne tikai ādas izsitumu elementos, bet arī mutes un žāvas gļotādas epitēlija šūnās. Vējbaku pūslīši žāvā ir novērojami vairāk nekā pusei saslimušo.
Parasti jostas roze attīstās personām, kas bērnībā slimojušas ar vējbakām. Dažreiz jostas roze nav saistīta ar vējbakām. Ap 15% gadījumu ar jostas rozi slimo vecāka gadagājuma cilvēki. Īpaši augsta saslimstība ir imūnkompromitētām personām, kā AIDS slimniekiem.
Klīniskie simptomi
Vējbaku inkubācijas periods svārstās no desmit dienām līdz trim nedēļām, parasti divas nedēļas.
Vispārējie simptomi
Vāji izteikti, dažreiz to nav vispār. Biežāk novēro subfebrīlu temperatūru un paaugstinātu nogurdināmību. Imūnkompromitētiem pacientiem un pieaugušajiem biežāk vēro febrīlu temperatūru; bērniem tā ir reti.
Vējbaku eksantēma
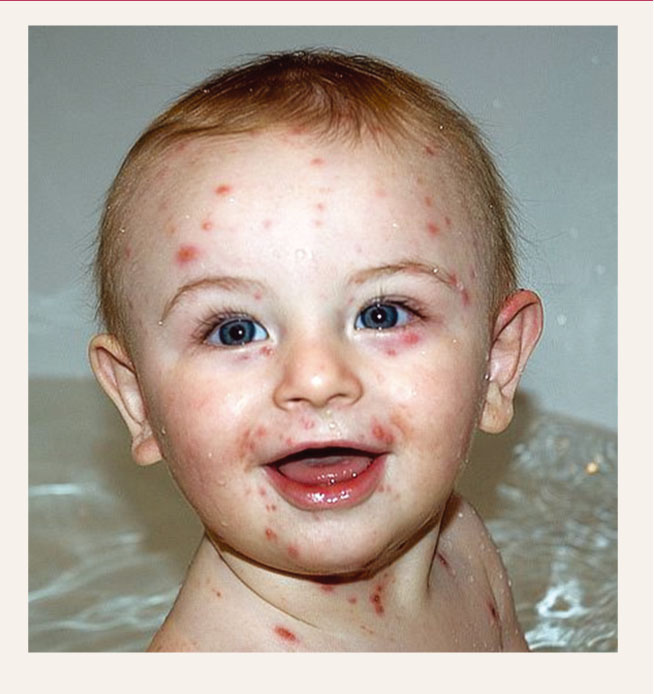
Parādās vienlaikus ar temperatūras paaugstināšanos. Izsitumu parādīšanās notiek viļņveidīgi divu līdz četru dienu laikā. Ek san tēma lokalizējas uz sejas, galvas matainās daļas, ķermeņa un ekstremitātēm, retāk - uz plaukstām un pēdām. Izsitumu elementi sākumā ir sīkas mākulas un pāpulas, kuras dažu stundu laikā pārvēršas par vezīkulām. Daļa mākulu un pāpulu, īpaši tās, kas rodas vēlākajās slimības dienās, neevolucionē līdz vezīkulu stadijai, bet uzreiz pārklājas ar kreveli un epitelizējas. Vējbaku vezīkulas ir 5-12 mm lielas, apaļas formas, novietojas ādas un gļotādas virskārtā, to pamatne nav infiltrēta; to sieniņa ir ie-stiepta, spīdīga; pūslīšu saturs ir caurspīdīgs; retiem elementiem ir nabveida padziļinājums. Ap vezīkulām ir vērojama šaura, hiperemēta apmale. Vezīkulu vietās pēc vienas līdz piecām dienām izveidojas kreveles, kuras atdalās pēc nedēļas vai divām nedēļām.
Pēc kreveļu atdalīšanās rētas nav vērojamas. Tā kā vējbaku izsitumi neparādās vienlaikus, bet gan viļņveidīgi ar vienas divu dienu starp lai kiem, tad eksantēmai ir polimorfs raksturs: slimniekam vien lai kus vērojami dažādi izsitumu elementi dažādās attīstības stadijās (mākulas, pāpulas, vezīkulas un kreveles).
Vējbaku enantēma pūslīšu veidā ir vērojama uz mutes, žāvas, balsenes un dzimumorgānu gļotādām. Pūslīši ātri pārvēršas par erozijām ar dzeltenīgi pelēku dibenu, kuras pēc dažām dienām epitelizējas. Slimnieki parasti jūt nelielu sāpīgumu košļājot un rijot. Bērniem vējbakas lielākoties norit bez komplikācijām, bet pieaugušiem un imūnkopromitētām personām šī infekcija bieži saistīta ar smagām komplikācijām (1. attēls).
Komplikācijas
Imūnkompetentiem bērniem vējbakas norisinās viegli un mirstība ir mazāk par diviem gadījumiem uz 100 000 slimnieku. Pieaugušiem risks saslimt ar smagu vējbaku formu pieaug piecpadsmitkārt.
Visbiežāk komplikācijas ir vērojamas imūnkompromitētiem pacientiem ar limfoproliferatīvām saslimšanām, audzējiem, kā arī pacientiem pēc kaulu smadzeņu transplantācijas. Šiem pacientiem vējbakas norisinās smagi, izsitumu elementi ļoti lielā skaitā klāj ādu un gļotādas, bieži tie ir hemorāģiski un nekrotiski. Slimība ilgst trīs četras reizes ilgāk un atstāj smagas komplikācijas. Mirstība sasniedz 15-18%.
Biežākās vējbaku komplikācijas:
- primāra vējbaku pneimonija - klīniski norisinās ar elpas trūkumu, cianozi, klepu ar asiņainām krēpām. Krēpās ir atrodamas raksturīgās daudzkodolu milzu šūnas. Rentgenoloģiski plaušās ir vērojams liels daudzums sīkperēkļainu aizēnojumu. Mirstība sasniedz 10%;
- sekundāra bakteriāla pneimonija, kuru biežāk izraisa Strep. pneumoniae, H. influenzae un Staph. aureus;
- encefalīts - sastopams 0,1-0,2%, noris ar galvassāpēm, vemšanu, augstu temperatūra, krampjiem un samaņas zudumu. Mirstība šiem pacientiem ir 5-20%, bet neiroloģiskie defekti vērojami 15% gadījumu;
- citi nervu sistēmas bojājumi ir meningīts, transversāls mielīts, akūta cerebellāra ataksija un Reye sindroms, tāpēc slimniekiem ar vējbakām ir kontrindicēta aspirīna lietošana (!);
- citas komplikācijas ir miokardīts, nefrīts, hemorāģiska diatēze un hepatīts.
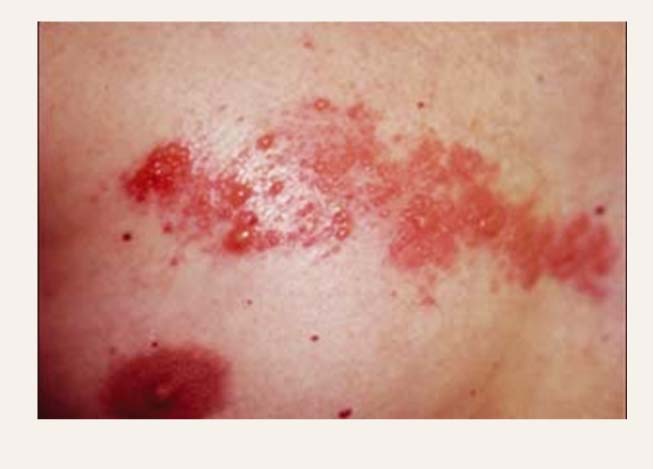
Jostas roze (Herpes zoster)
Izpaužas ar vienpusējiem vezikulāriem izsitumiem viena dermatoma robežās. Visbiežāk tiek skarti krūšu, jostas un trīszaru nerva dermatomi (2. attēls). Pirms vezīkulu parādīšanās var būt sāpes un parestēzija vienu līdz četras dienas. Pēc 18-24 stundām eritematozo mākulu vietā parādās pūslīšu grupas. Četru dienu laikā pūslīši pārklājas ar krevelēm un pacientiem ar normālu imūnatbildi pēc divām līdz četrām nedēļām pazūd. Visraksturīgākā zoster izpausme ir postherpētiskā neiralģija. Zoster izsitumu vietā tā var saglabāties no vairākām nedēļām līdz vairākiem gadiem.
Smaga herpes zoster norise ir trīszaru nerva pirmā zara inervācijas apvidus bojājums - herpes ophthalmicus. Tad var attīstīties smaga komplikācija - keratouveīts ar redzes zudumu.
Bērniem līdz desmit gadu vecumam herpes zoster ir sastopama ļoti reti. AIDS slimniekiem ļoti bieži attīstās jostas roze ar vairākām reaktivācijas epizodēm, kas pāriet hroniskā formā ar kārpveidīgiem hiperkeratoziem ādas bojājumiem.
Diagnostika
Vējbakas un herpes zoster diagnosticē pēc raksturīgās klīniskās ainas, izsitumiem un anamnēzes datiem. Diagnostiskas grūtības rodas reti, netipiskas norises vai retas lokalizācijas gadījumā.
Laboratoriskā diagnostika
VZV var kultivēt cilvēka embrija plaušu diploīdo šūnu kultūrās, kā arī citās cilvēka šūnu kultūrās. VZV cieši saistīts ar šūnām.
VZV atrod ādas krevelēs, pūslīšu saturā, nazofaringeālās uztriepēs un uztriepēs no konjunktīvas, elpceļu sekrētos un likvorā.
Mikroskopiski
Var noteikt vīrusa klātbūtni, izmeklējot pūslīšu saturu, bronhoalveolāro šķidrumu pneimonijas gadījumā. VZV infekcijai ir raksturīgas Canka (Tzanck) milzu šūnas ar ieslēgumķermenīšiem.
Elektronmikroskopiski
Var redzēt VZV virionus inficētajās šūnās.
Šūnu kultūrās
Var noteikt vīrusu pēc citopātiskā efekta. Šim nolūkam parasti izmanto cilvēka embrija fibroblastus. Pēc kultivēšanas VZV identificē ar komplementa saistīšanas reakciju (KSR).
- VZV antivielas var noteikt ar imūnfluorescences (IF) metodi.
- Vīrusspecifiskos antigēnus un antivielas nosaka ar IFA (ELISA) reakciju.
- Vīrusa DNS var noteikt ādas krevelēs, pūslīšu šķidrumā, elpceļu sekrētā un likvorā, izmantojot:
- mēreno blot hibridizāciju,
- in situ hibridizāciju ar biotīnu marķētām DNS un RNS provēm,
- fermentu imūnfiltrāciju,
- PĶR.
Ārstēšana
Imūnkompetentiem pacientiem vējbakas norisinās viegli un ir pašlimitējoša infekcijas slimība, kas īpašu ārstēšanu neprasa. Imūnkompromitētiem pacientiem vējbaku ārstēšanas mērķis ir iespējamo komplikāciju profilakse.
Lai izsargātos no ādas bojājumu sekundāras streptokoku un stafilokoku infekcijas, kas rodas, ja pacients ar nagiem sakasa niezošos bojātās ādas rajonus, slimniekiem svarīgi ir:
- īsi apgriezt nagus;
- ar ziepēm (piemēram, Safeguard) katru dienu mazgāt ne tikai rokas, bet visu ķermeni, mehāniski attīrot to no stafilokokiem un streptokokiem, kas atrodas uz ādas;
- regulāri mainīt veļu;
- izsitumus iespējams apstrādāt ar Burova šķīdumu, kurš mazina niezi, ir sausējošs un antiseptisks.
Apstrādāt izsitumus ar briljantzaļā šķīdumu nav nepieciešams gan estētisku apsvērumu dēļ (šķīdums krāso veļu), gan arī tā zemās efektivitātes dēļ.
Temperatūras mazināšanai bērniem ieteicams lietot acetaminofēnu, bet nedrīkst lietot aspirīnu Reye sindroma attīstīšanās iespējamības dēļ.
Smaga vējbaku norise
Īpaši imūnkompromitētiem pacientiem nozīmē acikloviru: bērniem 2-16 gadu vecumā 20 mg/kg, 4 r/d, 5 dienas (nepārsniedzot 800 mg/kg, 4 r/d), pusaudžiem un pieaugušajiem 800 mg, 5 r/d, PO.
Imūnkompromitētiem pacientiem, kuriem vējbakas norisinās ar smagām komplikācijām, nepieciešams nozīmēt IV acikloviru.
Acikloviru nozīmē 5-7 dienas 500 mg/m2/d.
Jostas rozes gadījumā izsitumus apstrādā ar Burova šķīdumu, kurš ir sausējošs un antiseptisks. Lieto acikloviru, valacikloviru vai famcikloviru.
Profilakse
Profilakse ir ļoti svarīga imūnkompromitētiem pacientiem. Šim nolūkam pēc kontakta ar vējbaku slimnieku 72-96 stundu laikā lieto:
- specifisko zoster imūnglobulīnu (ZIG), kuru iegūst no pacientiem, kas pārslimojuši Herpes zoster;
- Varicella zoster imūnglobulīnu (VZIG): 1,25 ml/10 kg, nepārsniedzot 6,25 ml/kg;
- Zoster imūno plazmu (3-14 ml/kg).
Dzīva novājināta vējbaku vakcīna
(VZV Oka celms) aizsargā pret vējbakām veselus bērnus un pieaugušos, kā arī bērnus ar onkoloģiskām slimībām. Vairākumam vakcinēto pēc vienas vakcīnas devas attīstās spraiga humorālā un šūnu imunitāte, papilddeva pastiprina imunitāti. Dzīvais VZV var izraisīt latentu infekciju nervu audos un var arī reaktivēties. Atsevišķos gadījumos, lai mazinātu pēcvakcinācijas simptomus, vakcināciju var kombinēt ar Varicella zoster imūnglobulīnu (VZIG).
Bērniem ar normālu imunitāti (arī ar imūndeficītu) vakcinācija ar vējbaku vakcīnu mazina saslimstību un stipri atvieglo slimības gaitu. Humorālās un celulārās anti-VZV imunitātes paaugstināšanās veciem cilvēkiem pēc vakcinācijas liecina, ka vējbaku vakcīna var mazināt jostas rozes infekcijas biežumu un smagumu.