No 23. līdz 25. aprīlim norisinājās Latvijas Ginekologu un dzemdību speciālistu asociācijas 10. kongress. Šis bija jubilejas kongress, kurā gan eksperti iepazīstināja ar jaunākajām tendencēm nozarē, gan ginekologu un dzemdību speciālistu saime svinēja kopīgi paveikto.
Kongresa zinātniskā programma bija pārstāvēta ar izciliem vietējiem un starptautiskiem lektoriem, diskusijām un praktiskām meistarklasēm, savukārt tēmu lokā tika apskatīta ginekoloģiskā onkoloģija, reproduktīvā medicīna, prenatālā diagnostika, droša dzemdību aprūpe, vecmātes loma ambulatorajā praksē, seksuālā vardarbība, seksualitāte un citas tēmas. Lasiet ieskatu divās kongresa tēmās.
Ginekoloģiskā onkoloģija
Ultrasonogrāfija dzemdes kakla izvērtēšanā
Sesiju par ginekoloģisko onkoloģiju vadīja Dr. Arta Spridzāne (RAKUS) un Dr. med. Joseph Yazbek (Imperial College Healthcare NHS Trust). Šajā sesijā ar lekciju “Dzemdes kakla ultrasonogrāfiskā aina – nozīme dzemdes kakla vēža diagnostikā” uzstājās dzemdniecības un ginekoloģijas profesore Rīgas Stradiņa universitātē, kā arī vecākā konsultante Rīgas Dzemdību nama Prenatālās diagnostikas centrā Natālija Vedmedovska.
Latvijā esam privileģētā situācijā, jo gandrīz katram ginekologam rokas stiepienā ir ultrasonogrāfs, un prof. Vedmedovskas lekcija rosināja domāt, ka ikdienas praksē dzemdes kakla vēža (DzKV) diagnostikā iespējams vairāk izmantot ultrasonogrāfijas metodi.
DzKV ir ceturtais biežākais ļaundabīgais audzējs sievietēm. Lielāko daļu gadījumu veido plakanšūnu karcinoma un adenokarcinoma – cilvēka papilomas vīruss ir atbildīgs par vairāk nekā 90% plakanšūnu karcinomu un 85% adenokarcinomu.
DzKV tradicionāli iedalīts stadijās klīniski, taču pēdējos gados stadēšana ir būtiski atjaunināta, uzsverot precīzas attēldiagnostikas nozīmi ārstēšanas plānošanā. AJCC/UICC (2021) TNM klasifikācija un FIGO 2018 stadiju sistēma akcentē modernu attēldiagnostikas metožu nepieciešamību prognostisko parametru izvērtēšanā. Būtiski, ka pieredzējušu speciālistu veikta ultrasonogrāfija var būt efektīva alternatīva magnētiskai rezonansei, lai izvērtētu izplatību iegurnī. Prof. N. Vedmedovska: “Ja ultrasonogrāfiju salīdzina ar magnētisko rezonansi un datortomogrāfiju, tad tā ir pieejamāka, relatīvi lēta metode. Ultrasonogrāfija ir precīza, ja ir neliels veidojums.”
Galvenie secinājumi no prof. Vedmedovskas lekcijas:
- DzKV var izvērtēt ultrasonogrāfiski,
- endovagināla/ transrektāla izmeklēšana var būt noderīga diagnostiskajā izvērtēšanā, fertilitāti saglabājošas ķirurģijas plānošanā un lokālās slimības izplatības noteikšanā, ja to veic kompetents, atbilstoši apmācīts speciālists,
- laiks ieviest ultrasonogrāfisko dzemdes kakla izvērtēšanu – ciešā sadarbībā ar kolposkopijas speciālistiem un onkologiem.
Onkoloģijas pacientes un fertilitāte
Šajā pašā sesijā uzstājās Dr. Jekaterīna Vasiļjeva, kura ikdienā strādā par vecāko virsārsti Vivantes klīnikā Am Urban (Berlīne, Vācija). Viņa pastāstīja par agrīnu dzemdes kakla vēzi un fertilitātes saglabāšanu: pacienšu atlasi, ārstēšanas izaicinājumiem.
Agrīns DzKV ir klīniski redzams audzējs, kas ir ≤ 2cm un lokalizēts dzemdes kaklā (FIGO IB1 (≤ 2cm)), un tikai šajā stadijā ir iespējams runāt par fertilitātes saglabāšanu.
Dr. Vasiļjeva atgādināja, ka PVO ir definējusi mērķus, lai pasaulē izskaustu DzKV: līdz 2030. gadam katrai valstij šajā jomā jāsasniedz 90% vakcinācijas aptvere, 70% skrīninga aptvere un 90% adekvāta ārstēšana. Dr. Vasiļjeva: “Ja mēs dzīvotu ideālā pasaulē, es noteikti atstātu Vācijas pieredzi ārstēšanas jomā. Šogad Vācija ir sasniegusi PVO definēto mērķi ārstēšanas jomā. Savukārt Eiropā trīs valstis – Islande, Norvēģija, Portugāle, kuras ir sasniegušas ~90% HPV vakcinācijas aptveri meitenēm. Ja būtu ideālā pasaule, tad es pārņemtu Austrālijas pieredzi DzKV vakcinācijas jomā un Skandināvijas pieredzi skrīninga jomā.”
Vēzis nav tikai “vecuma slimība”, nozīmīga saslimstība ir novērojama arī reproduktīvajā vecumā. Turklāt mūsdienās ar reproduktīvajām tehnoloģijām varam pagarināt reproduktīvo vecumu. Dr. Vasiļjeva minēja statistikas datus: DzKV Vācijā 40% gadījumu tiek diagnosticēts līdz 45 gadu vecumam (visas FIGO stadijas), proti, tās ir 1400 –1800 sieviešu gadā. “Varbūtība, ka varam šajā skaitā sastapt sievieti, kura nav realizējusi savu reproduktīvo funkciju, ir ļoti augsta,” norādīja Dr. Vasiļjeva.
ES vidējais mātes vecums pirmā bērna dzimšanas laikā ir 29,8 gadi, Vācijā – 30,4 gadi, Latvijā – 28,1 gads. Tikai zemu/ vidēju ienākumu valstīs šis vecums ir ~ 20–24 gadi. Interesants fakts: Vācijā 2023. gadā gandrīz 45 tūkstošiem sieviešu dzemdības bija ≥40 gadu vecumā.
Dr. Vasiļjeva uzsvēra: visās vadlīnijās pieminēts, ka pirms onkoloģiskas terapijas sākšanas ārsta pienākums ir konsultēt katru pacienti par fertilitātes saglabāšanas iespēju.
Prognozes un riska faktorus varam reducēt uz: 1) audzēja apjomu un izmēru (lielāks audzējs = sliktāka prognoze); 2) limfmezglu statusu (metastāzes limfmezglos = sliktāka prognoze); 3) parametriju infiltrāciju = sliktāka prognoze. Šie faktori palīdz noteikt slimības stadiju, prognozi un izvēlēties optimālu ārstēšanas taktiku.
Runājot par pacienšu atlasi fertilitātes saglabāšanai dzemdes kakla vēža gadījumā, darbības algoritms ir sekojošs:
- dzemdes kakla vēža diagnoze tiek apstiprināta histoloģiski ar biopsiju (izslēgti agresīvi dzemdes kakla histoloģiskie tipi ar sliktāku prognozi);
- noteikts audzēja izmērs un FIGO stadija, izmantojot pieejamās metodes: kolposkopiju, sonogrāfiju, MR, diagnostisko konizāciju (audzējs ≤ 2cm, nav citu histoloģisko riska faktoru – nav limfovaskulāras invāzijas). Vislabāk, ja var apvienot visas metodes;
- DT/ MR stadēšana vajadzīga parametriju infiltrācijai un attālu metastāžu izslēgšanai;
- operācijas stadēšana, lai izslēgtu peritoneālu karcionozi; ekstirpē sarglimfmezglus abpusēji, lai izmeklētu histoloģiski;
- apspriež un novērtē reproduktīvās funkcijas saglabāšanas nepieciešamību, kā arī realizācijas iespējamību (ieteikums arī konsultēties ar reproduktīvās medicīnas speciālistu).
Kā fertilitāti saglabājošas operācijas DzKV gadījumā iespējamas radikāla konizācija, vienkārša trahelektomija, radikāla vagināla trahelektomija un radikāla abdomināla trahelektomija. Paciente jāinformē par riskiem: iespējamām grūtībām pēcoperācijas periodā (kā pacienti novērot no onkoloģiskā viedokļa), paaugstinātu spontāno abortu risku, paaugstinātu priekšlaicīgu dzemdību risku, kā arī grūtniecības laikā var būt nepieciešama cerklāža un dažkārt dzemdībās jāizšķiras par ķeizargriezienu.
Reproduktīvā medicīna
Helikoptera skats: medicīniskā apaugļošana kā sabiedrības tendenču spogulis
Reproduktīvās medicīnas sesijā piedalījās izcils vieslektors – reproduktīvās medicīnas profesors emeritus, ginekologs, medicīnas zinātņu doktors Bart CJM Fauser no Nīderlandes ar lekciju “Kur mēs esam šodien, gandrīz 50 gadus pēc pirmā IVF mazuļa piedzimšanas?” Viņš šajā nozarē strādā vairāk kā 50 gadus, ir Starptautiskās Auglības biedrību federācijas (IFFS) zinātniskais direktors, ASV Nacionālās Medicīnas akadēmijas (NAM) starptautiskais loceklis, Eiropas Zinātņu akadēmijas (Academia Europaea) loceklis, Eiropas Cilvēka reproduktoloģijas un embrioloģijas biedrības (ESHRE) goda biedrs. Šie ir tikai daži no viņa tituliem. Prof. Fausers ieskicēja lielo panorāmas bildi, liekot aizdomāties par daudziem eksistenciāliem, ne tikai medicīniskiem jautājumiem.


Prof. Bart CJM Fauser
Prof. Fausers norādīja, ka ir milzīgs potenciāls saldēto embriju transfērā, ņemot vērā jau sasniegtos rezultātus, taču vēl ir daudz nezināmā. Viņš uzsvēra, ka jārūpējas ne tikai par neauglības ārstēšanu, bet par auglības saglabāšanu, tātad par savu veselību. “Kad sāku savu karjeru, visi mani pacienti bija heteroseksuāli pāri, kas vēlējās bērnus ģimenē. Tagad daudz ir minoritāšu pacientu: vientuļas sievietes, homoseksuāli pāri, arī vientuļi vīrieši. Pasaule ir mainījusies.” Sievietes retāk izvēlas dzemdēt bērnus, jauni cilvēki nevēlas bērnus, turklāt ir daudz vairāk ir pāru, kas vēlas bērnus, bet bioloģiski nespēj tos “ieņemt”.
Viņš norādīja uz statistikas datiem, kas runā paši par sevi – mākslīgās apaugļošanas (MA) ceļā pasaulē ir dzimuši ap 20 miljoniem bērnu. Un ik gadu MA statistika pieaug par 8%. Taču MA jomā statistika nav viendabīga. Piemēram, Dānija 1 bērns no 10 ir dzimis ar MA palīdzību, katrā skolas klasē būs kāds MA bērns, kamēr, piemēram, Meksikā MA praktiski nav pieejama dārgo izmaksu dēļ. Pusei amerikāņu nav pieejama MA, un to veic tikai dažos štatos. Prof. Fausers rādīja Silke et al. (2024) publikāciju BMJ, akcentējot, ka daudzās valstīs (Čīle, Turcija, Armēnija, Ķīna, Brazīlija, Gruzija, Argentīna u.c.) ģimene ir prioritāra vērtība, taču daudzviet MA nav pieejama.
Prof. Fausers uzsvēra: svarīgākais kritērijs MA ir vecums – vienīgais, ko mēs nevaram izmainīt, nav nevienas zāles pasaulē, kas olšūnas padarīs jaunākas. Jo vairāk reproduktīvo (menstruālo) ciklu sievietei ir priekšā, jo lielākas iespējas veiksmīgam MA iznākumam.
Prezentācijas noslēgumā profesors Fausers vērsa uzmanību pārdomāt jautājumu, cik valstij izmaksā viena MA bērna piedzimšana un cik šis cilvēks potenciāli ienesīs valsts kasē? Būtiski ir atrast līdzsvaru starp izsmakām un MA pieejamību, grūtniecības laiku, kā arī mātes drošību un bērna veselību.
Medicīniskā apaugļošana Latvijā
Dr. Zane Vītiņa, Latvijas cilvēka reprodukcijas biedrības valdes priekšsēdētaja, Embrions vadītāja un galvenā ārste, ginekoloģe-reproduktoloģe, dzemdību, kā arī dzemdniecības un ginekoloģiskās ultrasonogrāfijas speciāliste ar 23 gadu pieredzi neauglības ārstēšanā uzstājās ar lekciju “Medicīniskā apaugļošana Latvijā valsts programmas ietvaros – kas jau ir iekļauts un kas plānots”.
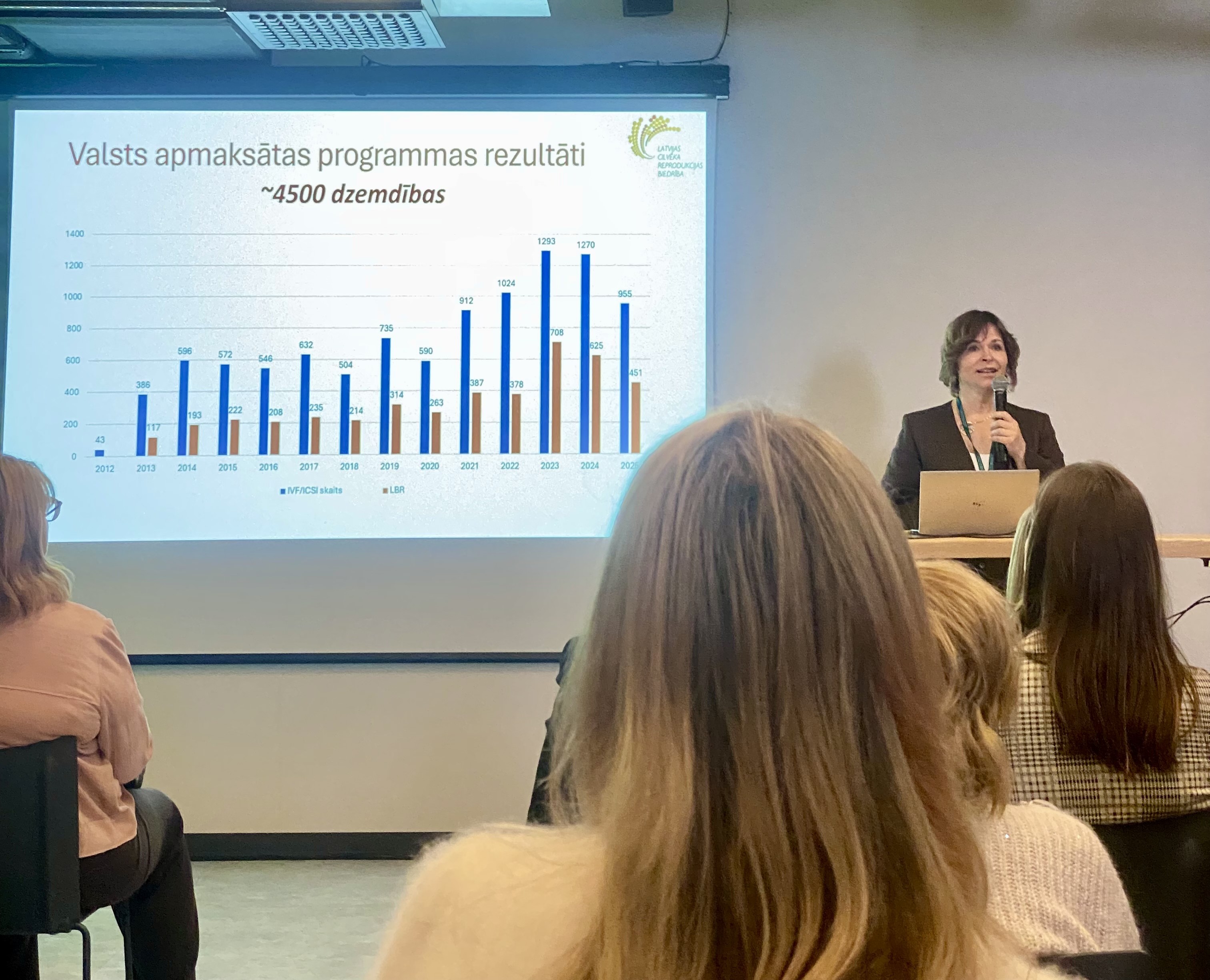
Latvijā medicīnisko apaugļošanu nodrošina 6 privātās medicīnas iestādes. “Ja skatāmies uz efektivitāti, tad darbu darām ļoti labi. Pēdējos gados vairāk kā puse no veiktajiem embriju transfēriem (ET) rezultētajās ar bērniņa piedzimšanu. Pēc valsts apmaksātās medicīniskās apaugļošanas programmas ieviešanas ir notikušas vairāk 4500 dzemdības,” norādīja Dr. Z. Vītiņa.

Dr. Zane Vītiņa
Viņa sacīja, ka jau pirms desmit gadiem runājām par zemo dzimstību Latvijā. Ja šobrīd piedzimtu 21 tūkstotis bērniņu, būtu ārkārtīgi laimīgi, bet šobrīd Latvijā dzimst divtik mazāk. Tādēļ lielu lomu ieņem MA.
Kāda šobrīd ir situācija MA valsts programmas ietvarā? Latvijā tiek apmaksāta IVF/ICSI sievietēm līdz 40 gadiem (ieskaitot). Ja sievietei ir 40 gadi + 11 mēn., ir tiesības uzsākt valsts apmaksāto olšūnu stimulāciju ar medikamentiem un turpināt to līdz embrija transfēram bez tā saldēšanas. Ja ir 41 gads, tad ET par valsts līdzekļiem drīkst veikt tikai svaiga cikla ietvaros, kas uzsākts līdz 40 gadu vecumam. Ja ir atkausēts ET, tas jāmaksā pašam.
Valsts maksā 3 neveiksmīgas medicīniskas apaugļošanas vai neskaitāmas reizes veiksmīgas. Par veiksmīgu uzskata klīniskās grūtniecības iestāšanos.
Jaunumi no 2026. gada ir vairāki, tostarp nav nepieciešams nosūtījums no ģimenes ārsta vai ginekologa, kurš ir attiecībās ar NVD un rindā uz pakalpojumu var iestāties jebkurā reproduktīvā klīnikā, ja pacients tiek izmeklēts un ir uzstādīta diagnoze.
Kas ir iekļauts valsts apmaksātajā IVF/ICSI? Pēc uzaicinājuma vēstules saņemšanas: ginekologa konsultācija pirms pakalpojuma uzsākšanas; noteikts analīžu komplekts; ja 30 dienu laikā nevar uzsākt olnīcu stimulāciju, tad vēl viena ginekologa konsultācija; medikamenti olšūnu stimulācijai, olnīcas punkcija olšūnu aspirācijai un tai skaitā visas piecas ginekologa konsultācijas; sēklinieku biopsija, IVF vai ICSI ar inkubācijas periodu, embriju saldēšana (līdz 5 stobriņiem). Atkausēta embrija gadījumā – embrija atkausēšana un ievietošana dzemdē, konsultācija pēc pakalpojuma, USG izmeklējums 4. – 6. nedēļā.
No 2024. gada ir panākta dzimumšūnu saldēšana onkoloģiskiem pacientiem pirms ķīmijterapijas sievietēm un vīriešiem līdz 41 gadam. Terapija paredzēta tikai vienam olšūnas stimulācijas kursam.
Ko plānots apmaksāt no 2026. gada jūlija? PGT-M un PGT-SR komplektā ar PGT-A pacientiem ar kariotipa izmaiņām vai monogēnām slimībām ģimenē, olnīcu stimulāciju, punkciju, IVF/ICSI, embrija biopsiju jebkurā no reproduktīvajām klīnikām, biopsijas testēšanu IVF Riga ģenētikas laboratorijā, ET klīnikā, kurā tika veikta olnīcu stimulācija.
Kā sasāpējušās, neatrisinātās problēmas ir dzimumšūnu saldēšana un uzglabāšana onkoloģiskiem pacientiem ne tikai pirms ķīmijterapijas, bet arī staru terapijas un radikālas operācijas. Tāpat arī olšūnu saldēšanu par valsts līdzekļiem ar paredzamu priekšlaikus menopauzi vai kritiski samazinātu olnīcu rezervi, kā arī grūtniecības plānošanu bez partnera.
Noslēdzot lekciju Dr. Z. Vītiņa uzsvēra, ka “jāpanāk dzimumšūnas reģistra izveide un jāver vaļā reproduktīvais likums, lai tajā ieviestu izmaiņas.”
Paradigmas maiņa reproduktīvajā medicīnā
Dr. med. Violeta Fodina, iVF Riga Holding direktore šajā sesijā uzstājās ar lekciju “Grūtniecības plānošana 21. gadsimtā – pacientes izmeklēšana, pareizie akcenti.” Viņa norādīja, ka dzīvojam pasaulē, kas ir ļoti mainījusies. Sievietes, kuras vēršas pēc MA palīdzības, visbiežāk ir vecuma grupā no 35 līdz 39 gadiem. Ne tāpēc, ka būtu kādas veselības patoloģijas, sievietes daudz vēlākā vecumā sāk plānot grūtniecību. NVD dati rāda, ka pērn katras 25. dzemdības notikušas valsts apmaksātās medicīniskas apaugļošanas rezultātā. Dr. med. Fodina prognozēja, ka šī tendence tikai pieaugs.
Kāda ir paradigmas maiņa reproduktīvajā medicīnā? Viena no galvenajām – pacientu vecums (gan sievietes, gan vīrieša). Vēl viens aspekts, par ko jāaizdomājas, – mūsdienās pacienti ar iedzimtām retām ģenētiskām slimībām izvēlas plānot ģimeni, radīt bērnus un ārsti var palīdzēt dzemdēt veselus bērnus. “Labi vai slikti? Kurp ejam? Tas ir diskusijas jautājums. Paskatāmies uz cipariem: 2022. g


Dr. med. Natālija Fodina
ada beigās Latvijā bija reģistrēti vairāk kā 15 tūkstoši iedzīvotāju ar gandrīz 1500 dažādām reto slimību diagnozēm. Mums jābūt gataviem šiem izaicinājumiem,” uzsver Dr. med. Fodina. Otra paradigma – arvien aktuālāka kļūst kriopalīdzība, daudzas pacientes saviem ginekologiem jautā par ģenētiskā materiāla sasaldēšanu. Onkoloģiskiem pacientiem tas dod cerību dzīvot tālāk.
Dr. med. Fodina: “Mēs zinām, ka ar vecumu pieaug veselības problēmas, pasliktinās olšūnu kvalitātes, samazinās olnīcu rezerve. Ir teiciens, ka vecums nav ārstējams, diemžēl – pagaidām nezinām, kā to ārstēt. Ko varam darīt? Varētu būt uzmanīgi un informēt pacientus, kas ar viņiem notiek.
Ja paciente jautā, cik daudz viņai laika palicis veikt savu reproduktīvo funkciju, ir jādod patiesa atbilde. Vajadzētu propagandēt veselīgu dzīvesveidu, taču mūsdienās ir iespējas palīdzēt ne tikai ar labu vārdu.”
Viņa norādīja, ka karsts pīrāgs, ko šobrīd sāk izmantot pasaulē, ir ģenētiskā testēšana, POI panelis (ar 117 gēniem), lai prognozētu menopauzes iestāšanās vecumu.
Tāpat viņa uzsvēra, ka nedrīkst aizmirst par vīriešiem. “Viens no mītiem – vīrietis var radīt bērnu līdz pēdējam elpas vilcienam. Tā nav!” Vajadzētu veikt savlaicīgu vīriešu auglības prognozi – Klainfeltera sindroma agrīnu diagnostiku. Der zināt, ka de novo mutāciju skaits spermā palielinās lineāri ar tēva vecumu, vidēji par 1,5–2 mutācijām gadā, un 50 gadu vecumā mutāciju skaits spermā ir 2–3 reizes lielāks.
Kā rīkoties reproduktīvās medicīnas speciālistiem? Ja cilvēki vēršas pēc MA, tad vajadzīgs veikt viņu kariotipēšanu, otrkārt, eksoma sekvinēšana, kas palīdzēs atlasīt pacientus, kam ir riski retu gēnu slimībām un citām ģenētiskām slimībām un dos pacientiem iespēju savlaicīgi izvairīties no slima bērna piedzimšanas.
Noslēdzot lekciju Dr. med. Fodina uzsvēra, ka jābūt gataviem jaunajam laikmetam un jāatceras, ka mūsdienās ārstu rokās ir daudz rīku, kā palīdzēt pacientiem.