Dažādas lokalizācijas sāpes mīkstajos audos (muskuļos, gļotsomiņās, cīpslās, saitēs, skrimšļaudos, locītavu kapsulās, to piestiprināšanās vietās pie periosta) ir raksturīgas plašam dažādu diagnožu pacientu lokam. Praktiski jebkuras specializācijas ārsti praksē saskaras ar pacientu sūdzībām par akūtām vai hroniskām dažādas intensitātes sāpēm balsta un kustību aparātā. Biežāk sāpju sindromi skar tieši muskuļus. Šajā rakstā – īss apskats par mīksto audu traumatiskajiem bojājumiem, ko biežāk novēro sporta medicīnā.
Dažādām mīksto audu struktūrām ir ļoti atšķirīga histoloģiskā uzbūve, mehāniskās īpašības un spēja adaptēties ārējai ietekmei (arī treniņiem). Sāpes mīkstajos audos var būt gan simptoms, kas norāda uz procesiem tieši šajās struktūrās, gan arī tās var parādīties sekundāri atstarojošu sāpju dēļ no citiem orgāniem vai arī no citām balsta un kustību aparāta struktūrām. Muskuļu aizsargsasprindzinājums jeb muskuļu defans labi zināms vairāku patoloģisku procesu gadījumā. Arī pie muskuļu sasprindzinājuma (īpaši pie izteikta vai ilgstoša) parādās sāpes muskuļos. Atbilstīgi sāpju sindromi var būt dažādu saslimšanu gadījumā:
- iekšķīgo saslimšanu (sirds-asinsvadu, gremošanas, nieru, citu orgānu sistēmu patoloģijas);
- reimatoloģisku saslimšanu (reimatoīdais artrīts, fibromiozīts un citas);
- neiroloģisku saslimšanu (galvas smadzeņu insults, muguras smadzeņu bojājumi, dažādas lokalizācijas radikulopātijas);
- locītavu deģeneratīvu saslimšanu (artroze, spondiloartroze).
Sāpju sindromi sporta medicīnā
Sporta medicīnā labi zināmi vairāki stāvokļi, ko pavada muskuļu sāpju sindromi:
- muskuļu sāpju sindroms saistībā ar pienskābes izskalošanu no miocītiem;
- comparment sindroms (intrafasciāla spiediena pieaugums);
- muskuļu sāpju sindroms, strauji pieaugot muskuļu apjomam;
- muskuļu sāpju sindroms neoptimālas balsta un kustību aparāta statikas (stājas traucējumi, muskuļu disbalanss) vai dinamikas dēļ (gaita, specifisko kustību nepareiza biomehānika);
- miogeloze, miofibroze, fibromiozīts, palaidējpunkti muskuļos;
- vēlīna sākuma muskuļu sāpju sindromi (DOMS) pēc smagas vai neierastas fiziskās slodzes;
- muskuļu trauma (akūta vai kumulatīva).
Biežākais mīksto audu sāpju sindroma iemesls sporta medicīnā ir trauma.
Akūtas un kumulatīvas traumas
Sporta traumu var definēt kā audu bojājumu, kas rodas sporta vai fizisku aktivitāšu laikā. Tomēr attiecīgs audu bojājums var parādīties ne tikai organizētu vai neorganizētu sporta nodarbību, bet arī jeburas fiziskas darbības laikā: pastaiga mežā, sniega tīrīšana vai jebkāds cits fizisks darbs.
Ir dažādas sporta traumu klasifikācijas. Biežāk sporta traumas tiek dalītas divās grupās: akūtās un kumulatīvās (hroniskas pārslodzes) traumās. Iedale ir atkarīga no traumas mehānisma un no simptomu sākuma ainas. Akūtas traumas notiek pēkšņi, tām ir skaidri nosakāms mehānisms un traumējošais faktors. Kumulatīvas traumas parādās pakāpeniski.
Vairākumā gadījumu ir relatīvi viegli klasificēt, vai trauma ir akūta vai kumulatīva. Tomēr atsevišķos gadījumos šis iedalījums var būt apgrūtināts. Piemēram, sportists vieglatlēts ar Ahilleja cīpslas plīsumu var skaidri saistīt šo traumu ar konkrētu skrējienu vai pat ar konkrētu kustību. Pēc definīcijas šī trauma jāklasificē kā akūta. Tomēr vieglatlēta gadījumā Ahilleja cīpslas struktūru bojājums turpinās (akumulējas) jau vairākus treniņu un sacensību gadus. Šādas traumas attiecīgi jāklasificē kā kumulatīvas (hroniskās pārslodzes). Akūtu un kumulatīvu traumu iedale pēc dažādu anatomisko struktūru bojājuma apkopota 1. tabulā.
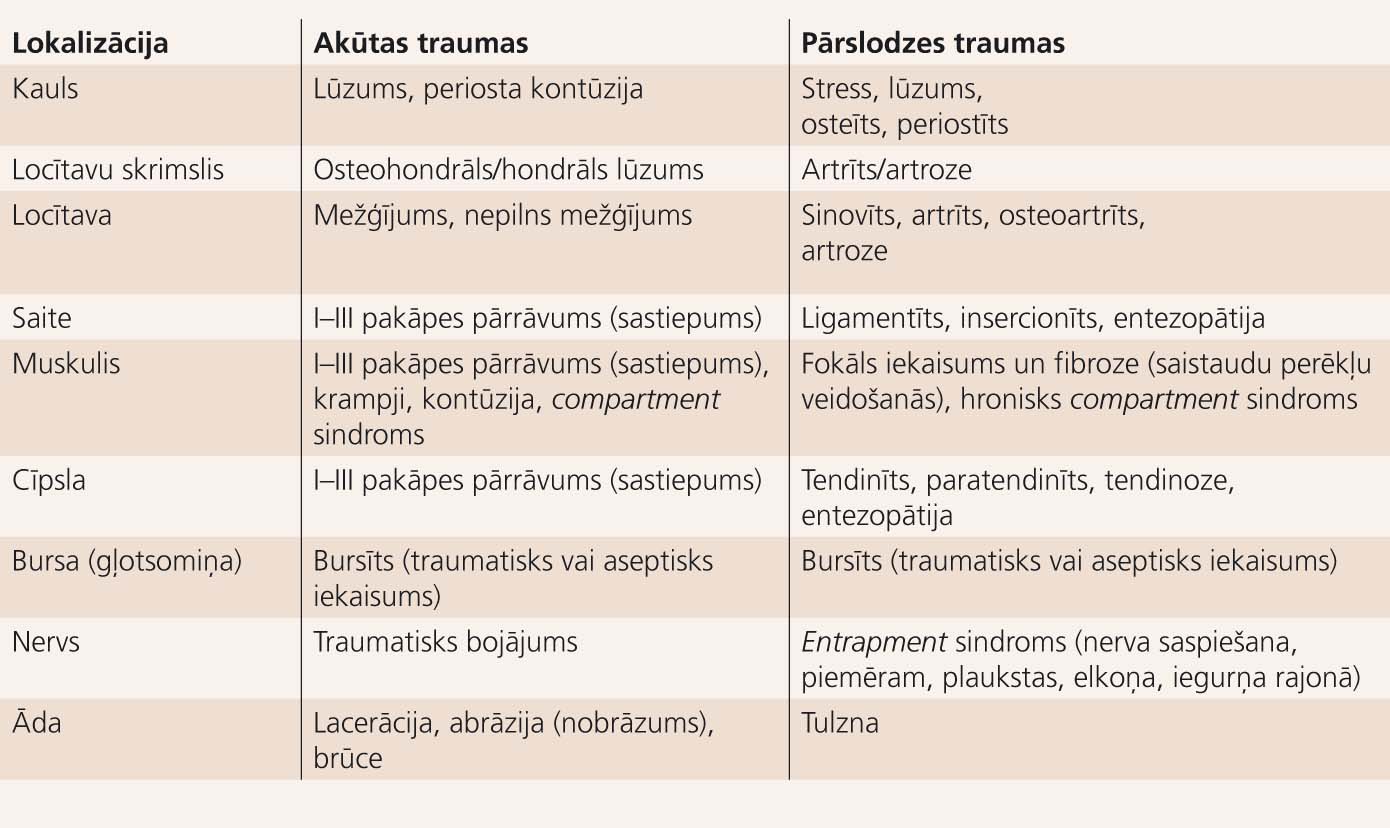

1. tabula
Akūtu un kumulatīvu traumu iedale pēc dažādu anatomisko struktūru bojājuma
Akūtas traumas
Akūtas traumas biežāk notiek sporta veidos ar lielu ātrumu un augstu kritienu iespējamību (motokross, kalnu slēpošana, sacensības uz kalnu divriteņiem). Tā ir nereta parādība arī sporta veidos, kam raksturīgi bieži augstas enerģijas kontakti starp spēlētājiem (hokejs, futbols). Vistraumatiskākais vasaras olimpiskajās spēlēs 2008. gadā Pekinā izrādījās tieši futbols.
Kumulatīvas traumas
Audu bojājuma process pie ilgstošām fiziskām (sporta) nodarbībām lielākoties turpinās jau kādu laiku pirms simptomu parādīšanās. Atkārtoti audu bojājumi ar zemas pakāpes spēkiem izraisa audu mikrotraumatizāciju, savukārt tā var beigties ar kumulatīvu traumu. Vairākumā gadījumu audi spēs reģenerēties bez jebkādiem klīniskiem simptomiem. Tomēr, ja audu mehāniskās pārslodzes process turpinās, audu spēja reģenerēties var būt nepietiekama, līdz attīstās klīniski diagnosticējama kumulatīva trauma. Kumulatīvām traumām pakļauti:
- muskuļi,
- cīpslas,
- cīpslu un saišu piestiprināšanās vietas pie periosta (entēzes),
- bursas,
- hialīna locītavu skrimslis.
Ja agrāk kumulatīvas traumas bija raksturīgas sportistiem ar stāžu, profesionāļiem, tad šobrīd tā ir bieži novērojama problēma bērnu un jauniešu vecumā. Pēc dažādiem datiem, šādu traumu paveids ir 50-80% no visām sportistu sūdzībām par balsta un kustību aparātu.
Biežākais pirmais simptoms ir sāpes. Citi simptomi - audu pietūkums, apsārtums, lokāli paaugstināta temperatūra - parasti parādās vēlāk. Dažādu medicīnas specialitāšu pārstāvji uzskata, ka tie ir mīksto audu sāpju sindromi, nevis kumulatīvas traumas. Tomēr, zinot to, ka fiziska slodze ir jaudīgs etioloģiskais faktors vairākām saslimšanām un arī traumām, tad šī problēma jāuzskata par kumulatīvu traumu.
Kumulatīvas traumas ir liela traumu daļa aerobajos sporta veidos, kam raksturīgi ilgstoši monotoni treniņi (distanču skriešana, distanču slēpošana, airēšana, riteņbraukšana). Kumulatīvas traumas attīstās arī tehniskajos sporta veidos, kur bieži jāatkārto vienveidīgas kustības (šķēpa mēšana, tāllēkšana, augstlēkšana, teniss). Attiecīgs traumu paveids raksturīgs arī "ne sportistiem" - monotona darba veicējiem, strādājot pie konveijera, ar datoru, kādiem rīkiem celtniecībā, tāpat pie šīs grupas pieskaitāmi arī zobārsti un atsevišķu specialitāšu ķirurgi.
Patofizioloģija
Procesiem audos joprojām nav viennozīmīga patofizioloģiska skaidrojuma. Agrāk daudz tika runāts par lokālu iekaisumu, kas tiek palaists ar audu struktūru mehānisko bojājumu un teorētiski virzīts uz audu reparācijas procesiem. Tas bija iemesls, kāpēc sporta medicīnā jau vairākus gadu desmitus hronisku mīksto audu bojājumu gadījumos izmanto lokālas pretiekaisuma hormonu injekcijas.
Pēdējos 10-20 gados šādai praksei parādījušies vairāki ierobežojumi: gan tāpēc, ka hormons var izraisīt audu bojāeju un faktiski pasliktināt prognozi, gan arī tāpēc, ka iekaisuma reakcijas traumētajā vietā vispār nav. Pēdējais fakts ir apstiprināts vairākos pētījumos, tāpēc pie lokāliem audu bojājumiem jēdzienu "aseptisks iekaisums" lieto ar zināmu piesardzību.
Ne vienmēr arī histoloģiski apstiprinās fakts, ka pie hroniskas traumatizācijas mīksto audu elementi aizvietojas ar rētaudiem (par to daudz runāja iepriekšējos gados). Ir vairākas procesu aprakstošas bioķīmiskās teorijas. Stokholmas Karolinskas institūtā veiktā subklīniskā pētījumā par dažādu neiropeptīdu lomu Ahilleja cīpslas hroniskā tendinīta gadījumos un akūta bojājuma dēļ (kas ir sportistiem ļoti raksturīga mīksto audu bojājuma lokalizācija), viennozīmīga atbilde netika iegūta. Pasaulē tiek plaši pētīta šo procesu ģenētiskā būtība - bioķīmiski veicinošie faktori.
Traumu izraisošie faktori
Sporta traumatoloģijā tradicionāli klasificē iekšējos un ārējos traumu izraisošos (predisponējošos) faktorus. No traumu profilakses viedokļa šis iedalījums ir svarīgs, jo tādējādi ar zināmu pierādījumu pakāpi var iedarboties ar profilaktiskiem paņēmieniem un mazināt traumatismu. Šis apsvērums ir ārkārtīgi svarīgs sporta medicīnā, kas lielākoties ir profilaktiska medicīnas nozare un risina specifiskas problēmas, ar kurām citu specialitāšu pārstāvji nenodarbojas. Arī pasaules kontekstā Latvija pēc padomju sporta medicīnas struktūras (nerunājot par saturu) ir labās pozīcijās sportistu profilaktisko apskašu jomā.
Sporta traumu cēloņi
Zināšanas par sporta traumu rašanās iemesliem ir nepieciešamas treneriem un ar komandām strādājošiem ārstiem un fizioterapeitiem, jo trauma bieži ir nepareizi uzbūvēta treniņa procesa sekas gan iesācējiem, gan arī sportistiem ar stāžu.
Sporta traumu cēloņus var iedalīt divās grupās: iekšējie un ārējie traumu cēloņi.
Iekšējie traumu cēloņi ir atkarīgi no sportista organisma gatavības pakāpes veikt specifiskas kustības, piemēram, lēcienu, metienu, servi. Svarīga nozīme ir sportista balsta un kustību aparāta stāvoklim: kaulu, locītavu, muskuļu, saišu, cīpslu un citu anatomisko struktūru attīstībai un savstarpējās mijiedarbības īpatnībām.
Ārējie traumu cēloņi atkarīgi no sportošanas apstākļiem: sporta inventāra, treniņu virsmām, treniņu procesa organizācijas.
Sporta traumu gadījumos svarīgākie nemodificējamie riska faktori ir pacienta vecums, dzimums un traumas anamnēzē.
Iekšējie un ārējie traumu predisponējošie faktori apkopoti 2. tabulā.
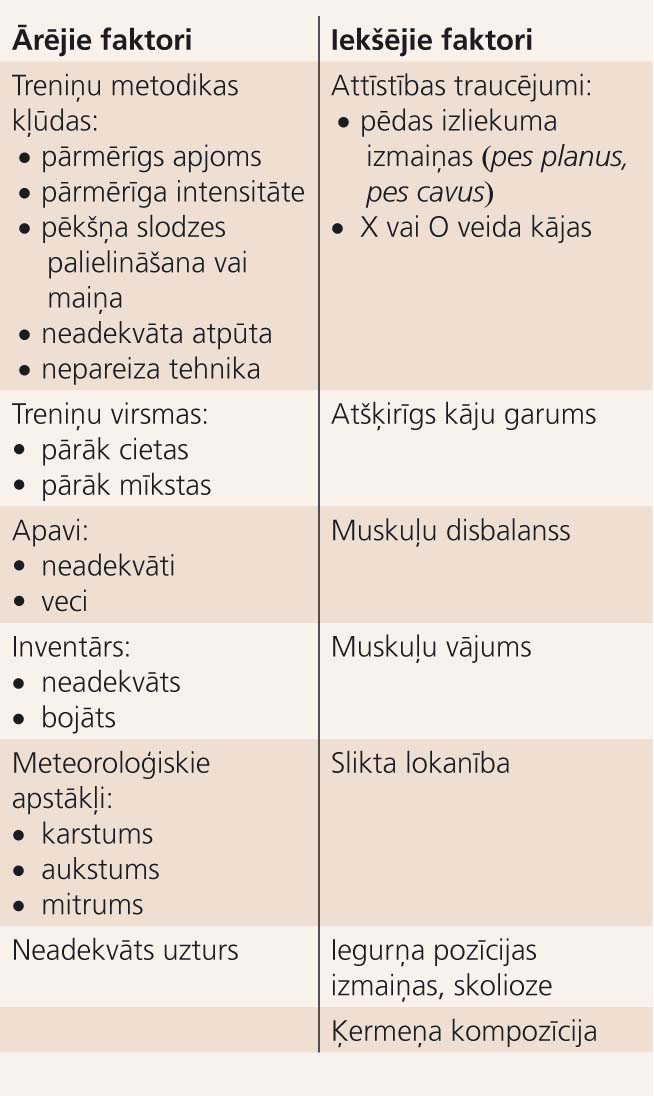

2. attēls
Pārslodzes traumu predisponējošie faktori
Sporta traumu ārējie cēloņi
- Bojāts sporta inventārs, aizsarglīdzekļi- katrā sporta veidā ir izstrādāta reglamentācija par atbilstīgu inventāru, piemēram, bumbas svaru volejbolā vai basketbolā, attālumu starp atspēriena vietu un bedri tāllēkšanā u.tml. Šī reglamentācija ir jāievēro, jo sportisti ilggadējos treniņos pieraduši darboties tieši ar tādu ekipējumu. Obligāto un vēlamo aizsarglīdzekļu rekomendācijas ir katrā organizētā sporta veidā.
- Nepiemēroti apavi- sporta traumatoloģija cieši saistīta ar tādām medicīnas nozarēm kā ortopēdija un rehabilitācija. Šo specialitāšu pārstāvji pamatoti uzskata, ka problēma balsta un kustību aparātā biežāk sākas no apakšas un pēc tam var atstarot vai izraisīt patoloģiju arī augšējos līmeņos. Pēdas un sporta apavi ir apakšējais līmenis. Mūsdienās ir izstrādāti sporta apavi praktiski jebkurai sporta aktivitātei. Pareizai ķermeņa svara sadalei pa pēdas virsmu nepieciešams neliels papēdis- 1,5-2 cm augsts. Ja papēdis ir zemāks vai tā nav vispār (naglenes vieglatlētiem, buči futbolistiem), tad pārslogojas pēdas mugurējās struktūras un arī Ahilleja cīpsla. Ja papēdis ir augstāks (izejamās kurpes sievietēm), pārslogojas pēdas priekšējā daļa, rodas apstākļi šķērsplakanas pēdas veidošanai, saīsinās apakšstilbu mugurējās virsmas muskuļi, palielinās muguras jostas daļas lordoze ar sekojošām muguras sāpēm. Pazolei priekšējā daļā jābūt mīkstai, citādi pārslogojas pēdas apakšējās daļas muskuļi, plantārā fascija un arī Ahilleja cīpsla. Toties apavu mugurējai daļai jābūt stabilai, lai novērstu pamežģījumus subtalārajā (art.subtalaris) locītavā sānu kustību laikā. Dažos sporta veidos (basketbols) apavi ir augstāki, tad fiksējas arī pēdas locītava. Būtiska nozīme ir supinatoriem, kas profilaktiski iedarbojas plakanās pēdas gadījumos, kā arī palīdz vienmērīgāk sadalīt ķermeņa svaru pa pēdas virsmu. Sporta apaviem nepieciešama laba gaisa caurlaidība, lai novērstu sviedru uzkrāšanos, kas savukārt veicina ādas un nagu sēnīšu infekciju attīstīšanos ("sportista pēda").
No kustību biomehānikas viedokļa pēda ir pirmais kustību ķēdes elements pie vairākām kustībām - ne tikai skriešanā, bet arī citos sporta veidos, piemēram, pie serves volejbolā vai tenisā, metieniem vieglatlētikā vai rokasbumbā. No nepareizi izvietotas pēdas var rasties bojājums kādā citā ķēdes elementā, piemērām, pleca locītavā.
- Sporta nodarbību sanitāri higiēniskais stāvoklis- tīras grīdas, paklāju dezinfekcija cīņas sporta veidos, adekvāts apgaismojums, gaisa temperatūra un cirkulācija. Meteoroloģiskie apstākļi ir svarīgi tādās sporta nodarbībās, kas notiek svaigā gaisā. Grīdas tīrīšana basketbolā vai volejbolā pēc sasvīdušu spēlētāju kritieniem.
- Treniņu vai sacensību organizatoriskās kļūdas- profesionāla sporta pasākumu plānošana, lai nebūtu paredzēts pārāk īss vai pārāk garš laika periods starp iesildīšanos un startu, lai nebūtu pārāk daudz startu vienā dienā, lai sportisti vai komandas netraucētu cita citai u.tml. Šovasar neierasti augstās gaisa temperatūras dēļ aktuāls bija jautājums par treniņu vai sacensību rīkošanas laiku, lai tas nebūtu pusdienas svelmē. Tas ir absolūts nosacījums, ko ievēro, piemēram, lielo pasaules maratonu rīkošanā. Būtu arī interesanti zināt, pēc kādiem kritērijiem ģimenes ārsti varētu atļaut vai neatļaut bērniem un pusaudžiem piedalīties vasaras masu pasākumos. Sporta ārsti, nosakot cilvēka adaptāciju fiziskai slodzei, vienmēr veic pacientu testēšanu ar attiecīgiem fiziskiem testiem. Ar kādiem testiem varētu testēt bērnus attiecībā uz karstiem laikapstākļiem?
- Nepietiekama fiziskā sagatavotība, iesildīšanās- vispārējās fiziskās sagatavošanās trūkums gan pirms specializētu treniņu sākšanas (sagatavošanās grupās), gan arī kā specializēto treniņu sastāvdaļa- bieži ir sporta traumatisma cēlonis. Nesabalansēts treniņu process ar pārāk agru specializāciju bieži ir iemesls gan muskuļu disbalansam ar sekojošu muskuļu un locītavu sāpju problēmām, gan sporta traumām, gan arī zemiem sportiskiem rezultātiem turpmākajā sporta karjerā. Cilvēka organisms neattīstās pēc sporta veidu (piemēram, basketbola) principiem, tas attīstās pēc vispārējās fizioloģijas principiem.
- Tādi treniņa pamatkomponenti kā iesildīšanās un staipīšanās pirms treniņa, "atsildīšanās" un staipīšanās pēc treniņa palīdz samazināt traumatisma risku. Ja ir grūtības ar iesildīšanos, var izmantot sildošas ziedes. Slikta lokanība ir raksturīga sportistiem vairākumā sporta veidu. Attīstot muskulatūru un neveltot uzmanību staipīšanās vingrojumiem, muskuļiem- it īpaši ķermeņa pozīcijas (posturālajai) muskulatūrai- ir tendence uz saīsināšanos ar sekojošu paaugstinātu stājas traucējumu, muskuļu disbalansa, sāpju un traumu rašanos problēmu.
- Pārslodze un pārtrenēšanās. Pārslodze ir pilnīgi normāls stāvoklis sportā. Bez organisma fizioloģiskās robežas pārsniegšanas nav iespējama superadaptācija ar attiecīgu sporta rezultāta pieaugumu. Pārtrenēšanās ir organisma vispārējais stāvoklis, kas raksturojams gan ar treniņu, gan ne-treniņu stresa akumulāciju. Pārtrenēšanas stāvoklī ir kavēta centrālās nervu sistēmas darbība, atjaunošanās un audu reparācijas (atjaunošanās) procesi, savukārt tas paaugstina gan akūtas traumas risku, gan kavē jau esošas traumas dzīšanu.
- Nepareiza tehnisko elementu izpilde- pareiza kustību biomehānika (it īpaši bieži atkārtojamās kustībās- serves, lēcieni, metieni, sitieni) ļauj gan optimāli izmantot organisma spējas, gan izvairīties no kādu anatomisko struktūru lokālas pārslodzes.
- Slikta veselība- kādu hronisku vai bieži atkārtojamu slimību esamība reti ir šķērslis sporta nodarbībām. Pārdomāta un individualizēta slodze zināmās robežās palīdz uzlabot vispārējo veselību. Sporta treniņi var būt arī iemesls dažām saslimšanām. Sportistiem biežāk ir augšējo elpošanas ceļu infekcijas. Svarīgs iemesls tādām saslimšanām ir relatīva imunitātes samazināšanās intensīvo sporta nodarbību dēļ. Vispārējs slimīgs stāvoklis var izraisīt traumu traucētas koordinācijas, līdzsvara un elementu tehniskās izpildes dēļ.
- Stāvoklis pēc slimības- pēc saslimšanas nepieciešams koriģēt treniņu plānu, jo organisma adaptācijas spējas ir samazinātas, iepriekšējo slodžu līmenis būs pārāk augsts. Lietderīga ir atjaunošanās preparātu, vitamīnu, minerālu un adaptogēnu lietošana.
- Nedisciplinētība, rupja uzvedība- sportistu adekvāta psiholoģiskā sagatavošana un strikta tiesāšana ļauj izvairīties no šiem traumu cēloņiem.
- Pretinieka darbība- pieredze, tehnika un taktiskā plānošana ļauj daļēji izvairīties no šā traumu iemesla.
Sporta traumu ārstēšanas pamatprincipi
Iespējami ātrāk pēc traumas kvalificētam ārstam (traumatologs, ortopēds, sporta ārsts) ir jānosaka diagnoze un jālemj par turpmākās ārstēšanas taktiku - operatīvo vai konservatīvo. Kopumā analoģisku traumu gadījumos sportistus operē biežāk, salīdzinot ar ne-sportistiem. Biežāk tiek izmantotas artroskopiskās ārstēšanas metodes. Tomēr, rēķinot visas sporta traumas, vairākumā gadījumu tiek izvēlēta konservatīva ārstēšana.
Taktika dažādu smaguma pakāpju mīksto audu bojājuma (sporta traumu) gadījumos apkopota 3. tabulā.
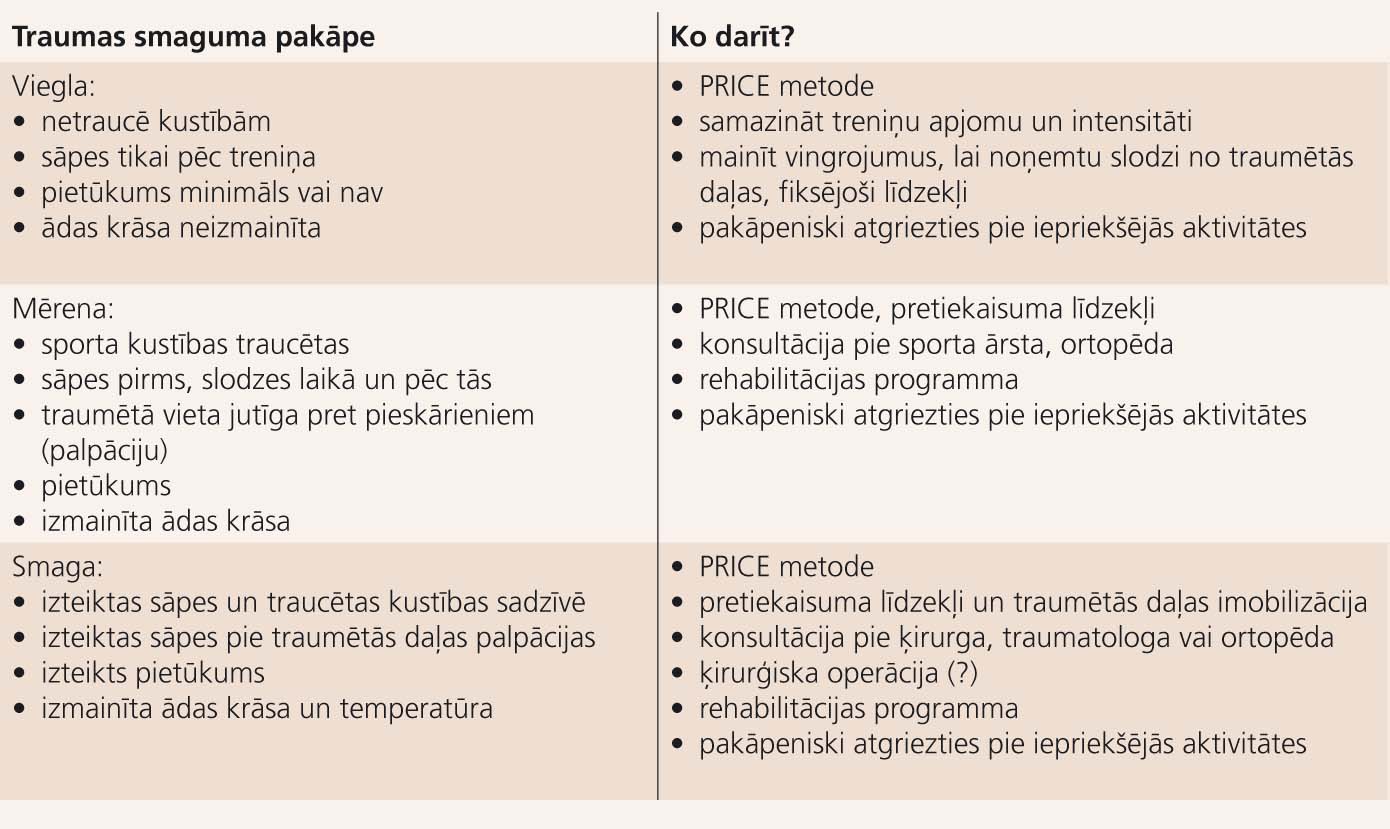

3. attēls
Taktika dažādu smaguma pakāpju mīksto audu bojājuma (sporta traumu) gadījumos
Lai gan dažādas lokalizācijas un smaguma pakāpes sporta traumu ārstēšanas principi atšķiras, tomēr ir vispārēji principi, it īpaši pirmās palīdzības sniegšanā.
PRICE metode
PRICE metode - pirmās palīdzības un ārstēšanas metode izmantojama vairākumā sporta traumu gadījumu. Pēc statistikas datiem, pirmo palīdzību visbiežāk sniedz paši sportisti vai treneri, turklāt ātri un adekvāti sniegta pirmā palīdzība būtiski saīsina turpmāko ārstēšanas un rehabilitācijas kursu.
P (protection) - aizsardzība. Traumēto vietu pēc nepieciešamības uz laiku pilnībā vai daļēji imobilizē (labāk, ja imobilizācija ir funkcionāla, parasti nepieciešama tikai īslaicīgi). Pirmās 48 stundas pēc apakšējās ekstremitātes traumas, kurai pievienojas arī hematoma, labāk pārvietoties, izmantojot kruķus.
R (rest) - atpūta. Uzreiz pēc traumas nevajag noslogot bojāto muskuli vai locītavu. Jāļauj pasēdēt vai pagulēt, kamēr nav skaidrības par traumas smagumu, nevajadzētu turpināt sportošanu "caur sāpēm".
I (ice) - ledus vai aukstums. Uzreiz pēc traumas saldēt traumēto vietu. Var izmantot aukstuma pulverizatoru, kas ātri dod aukstuma sajūtu un pēc vārtu teorijas noņem sāpes, ļauj atbrīvot sāpju sasprindzināto muskulatūru. Vēlāk var izmantot ledu, aukstu ūdeni, aukstuma paketes, kas rada dziļāku aukstumu audos. Ir ieteicama viegla masāža ar ledu. Ja aukstumu atstāj uz ilgāku laiku (it īpaši, ja ir gaidāma lielas hematomas vai pietūkuma attīstīšanās), starp auksto kompresi un ādu jāuzliek dvielis vai cits pārklājs. Turpmākajā ārstēšanā terapiju ar aukstumu var izmantot vēl vairākas dienas, masējot ar ledu dažas minūtes vairākas reizes dienā. Jāatzīmē, ka sildošas ziedes un procedūras uzreiz pēc traumas vairākumā gadījumu izmantot nedrīkst, pretējā gadījumā stipri pieaugs pietūkums, kas nelabvēlīgi iespaidos asins un limfas cirkulāciju un pagarinās ārstēšanās laiku. Klasiski aukstuma terapija pēc traumas tiek izmantota 72 stundu laikā, lai gan atsevišķos gadījumos tā var būt ilgāka.
C (compression) - spiediens. Pēc traumas jānodrošina elastīgs spiediens uz traumēto vietu. Jo lielāka muskuļu grupa iesaistīta, jo vaļīgāks jāliek pārsējs. Ja pārsējs ir ciešs - neelastīga saite, teips vai plāksteris - , pieaugot pietūkumam, tas darbosies kā žņaugs un pasliktinās asins plūsmu (pirmām kārtām asins atteci) traumētajā ekstremitātē.
E (elevation) - pacelšana. Traumēto kāju vai roku pēc iespējas turēt paceltā stāvoklī, izmantojot pārsēju ap kaklu, spilvenu zem traumētās kājas. Tas mazinās pēctraumatisko tūsku.
Konservatīvās ārstēšanas principi
Ņemot vērā balsta un kustību aparāta bojājumu specifiku un konservatīvo ār stē ša nas metožu pārsvaru pār operatīvo iejaukšanos, lielā mērā ārstēšanā izmanto fizioterapiju, fizikālas metodes, manuālo terapiju, masāžu un farmakoloģiskas ārstēšanas metodes. No farmakoloģiskajiem preparātiem tradicionāli visvairāk tiek izmantoti lokāli nesteroīdo pretiekaisuma formas geli, plāksteri vai arī ziedes.
Fizioterapija
Sporta medicīnā plaši izmanto dažādas manuālās diagnostikas un ārstēšanas metodes. Jāuzsver fizioterapeitu darbs, kam ir būtiska nozīme dažādu mīksto audu sāpju sindromu un arī traumu ārstēšanā. Ar fizioterapijas metodēm iespējams mazināt sāpes, atbrīvot vai arī palielināt attiecīgo muskuļu tonusu, novērst muskuļu disbalansu, veicināt apasiņošanu un audu atjaunošanas procesus, palielināt locītavu kustīgumu. Fizioterapeits (vai manuālais terapeits, osteopāts, cits mioskeletālās medicīnas speciālists) pavada relatīvi ilgāku laiku kopā ar pacientu, tātad viņam ir laiks arī psiholoģiskam un izglītojošam darbam. Dažādu mīksto audu sāpju sindromu gadījumos liela nozīme ir pacienta izglītošanai, ergonomiskiem padomiem, profilaktiskiem paņēmieniem attiecībā uz modificējamiem riska faktoriem.
Fizikālā terapija
Visbiežāk izmanto ultraskaņas, TENS, galvanizācijas, magnētterapijas un citas metodes. Tiek izmantota fonoforēze ar pretiekaisuma vai pretsāpju preparātiem, elektroforēze.
Sildošas procedūras
Mīksto audu traumu ārstēšanai var izmantot dūņas, termoforus, parafīna aplikācijas, infrasarkano staru pirtis. Profilaktiskos nolūkos sportisti plaši izmanto sildošas ziedes.
Nesteroīdie pretiekaisuma līdzekļi
Tos izmanto lokāli gelu formā vai arī sistēmiski: tabletēs, kapsulās, svecītēs, injekcijās. Kombinētas ziedes vai geli, kas satur gan pretiekaisuma līdzekli, gan sildošo vai aukstuma, vai prettūskas aģentu. Pretiekaisuma gelu var izmantot arī kopā ar fizikālām metodēm: fonoforēzi vai elektroforēzi.
Tradicionāli tiek izmantoti spirta geli ar ketoprofēnu, kam ir visstiprākā pretsāpju darbība. Tomēr iespējamo lokālo alerģisko reakciju (kaut tās ir ļoti retas) un foto sensibilizācijas dēļ ir īpaši nosacījumi šo preparātu izmantošanā (uzklāt uz tīras ādas, nesauļoties, ar piesardzību lietot attiecīgo sporta pārtiku u.tml.).
Tiek izmantoti geli ar diklofenaku. Joprojām izmanto arī pretiekaisuma ziedes, kas līdzīgi plāksteriem veido aktīvas vielas depo.
Kortikosteroīdi
Tos izmanto lokālās injekcijās hronisku saišu, cīpslu iekaisuma un deģeneratīvu procesu gadījumos. No kortikosteroīdu izmantošanas jauniem sportistiem pēc iespējas jāizvairās, jo tie var izraisīt deģeneratīvas un nekrotiskas izmaiņas cīpslā, saitē vai muskulī. Nekad viela netiek injicēta tieši cīpslā vai saitē, jo šīs struktūras var plīst. Vielu ievada apvalkā, peritendinozi vai arī tuvu saites vai muskuļa piestiprināšanas vietai pie periosta. Intramuskulāri kortikosteroīdi tiek ievadīti tikai to sistēmiskās (arī darbspējas veicinošās) darbības dēļ. Jāatgādina, ka šāda ievadīšanas metode sportistiem ir dopinga metožu sarakstā.
Vajadzētu vēlreiz uzsvērt, ka iekaisums kā tāds nav vairāku mīksto audu traumatisko sāpju sindromu gadījumā. Tāpēc arī ne vienmēr ir pamats steroīdo vai nesteroīdo pretiekaisuma preparātu izmantošanai.
Citas terapijas metodes
Protams, bez biežāk izmantotajām konvenciālās terapijas metodēm tiek lietotas arī citas:
- homeopātisko līdzekļu izmantošana lokālās injekcijās vai iekšķīgi iekaisuma un reģenerācijas procesu kontrolei;
- fermentu terapija ir fermentu preparātu izmantošana pretiekaisuma nolūkā;
- dažādu grupu audu dzīšanas un/vai apasiņošanu veicinošu preparātu izmantošana;
- pretsāpju preparāti- tos šajā rakstā atsevišķi neapskatīsim;
- oksigēnterapija (oksigēnbaroterapija)- ārstēšana ar skābekli- speciālu preparātu vai barokameras izmantošana. Diemžēl Latvijā šī metode tiek izmantota tikai retos gadījumos, kaut metodes potenciāls ir liels;
- refleksoterapija- adatu terapija, osteorefleksoterapija, elektroakupunktūra, segmentāra masāža, elektroneirostimulācija un citas. Reflektori mazina sāpes, veicina audu dzīšanas procesus;
- locītavu stabilizācijas pasākumi- ortožu (locītavu stiprinātāju), teipošanas izmantošana, lai ierobežotu kādas nevēlamas kustības traumētajā locītavā;
- kardiorespiratoras izturības uzturēšana. Sporta traumas ārstēšanas laikā sportistam jāatrod alternatīvs fiziskās aktivitātes veids, lai traumētā daļa netiktu noslogota vai pārslogota. Visbiežāk izvēlas peldēšanu un nodarbības uz velotrenažiera;
- fizioterapijas vai kustību rehabilitācijas programma lokanības, spēka, līdzsvara, propriorecepcijas atjaunošanai. Pirms atgriešanās iepriekšējā aktivitāšu līmenī jāpanāk, lai balsta un kustību aparāts būtu gatavs adekvāti uztvert slodzi, nepārslogojot kādu tā daļu mainītā kustību stereotipa dēļ.