Aktualitāte
Tradicionāli ar sirds mazspēju saprot samazinātu sirds "pumpja funkciju" - samazinātu miokarda kontraktilitāti un samazinātu kreisā kambara sistolisko funkciju. Taču, lai nodrošinātu normālu sirds kreisā kambara darbību, liela nozīme ir arī kreisā kambara diastoliskajai funkcijai - sirds muskuļa atslābšanai un kreisā kambara uzpildīšanai. Ja šī funkcija traucēta (un pat ja kreisā kambara (KK) izsviedes frakcija (EF - ejection fraction) ir normāla), pacientam var parādīties klasiski sirds mazspējas simptomi - ātrāka nogurdināmība, nespēks, paātrināta sirdsdarbība, elpas trūkums, arī potīšu tūska. Tāpēc pēdējos gados arvien lielāka uzmanība tiek pievērsta sirds mazspējai ar saglabātu kreisā kambara izsviedes frakciju (SM ar saglabātu EF).
Arī 2012. gadā izdotajās Eiropas Kardiologu biedrības Sirds mazspējas diagnostikas un ārstēšanas vadlīnijās [2], kā arī 2013. gadā izdotajās Latvijas Kardiologu biedrības "Hroniskas sirds mazspējas klīniskajās vadlīnijās" [3] sirds mazspēja tiek iedalīta SM ar samazinātu kreisā kambara EF un SM ar saglabātu kreisā kambara EF.
SM ar saglabātu EF biežāk ir sievietēm un gados vecākiem pacientiem. Lielākajai daļai pacientu anamnēzē ir paaugstināts asinsspiediens, biežāk konstatē priekškambaru mirgošanu. Šīs grupas pacientu mirstības rādītājs ir 1,3-24% gadā. [4]
2000.-2005. gadā Francijā notika perspektīvs novērojums nolūkā noskaidrot SM ar saglabātu EF pacientu raksturojumu un ilgtermiņa prognozi. No 799 pacientiem EhoKG dati bija 662 pacientiem (83%). 55,6% pacientu tika konstatēta SM ar saglabātu EF. Šie pacienti bija ievērojami vecāki, šajā grupa bija vairāk sieviešu. Pacientu sadalījumu grupās pēc vecuma skat. 1. attēlā.
![Pacientu sadalījums (%) ar saglabātu un samazinātu kreisā kambara EF pēc pacientu vecuma [4]](https://cdn.doctus.lv/media/2013/12/2/original/8e997bd4108c.jpg)
![Pacientu sadalījums (%) ar saglabātu un samazinātu kreisā kambara EF pēc pacientu vecuma [4]](https://cdn.doctus.lv/media/2013/12/2/original/8e997bd4108c.jpg)
1. attēls
Pacientu sadalījums (%) ar saglabātu un samazinātu kreisā kambara EF pēc pacientu vecuma [4]
Piecu gadu novērošanas periodā nomira 370 pacienti (56%), taču izdzīvošanas biežums abās grupas bija līdzīgs (43% SM pacientiem ar saglabātu EF vs. 46% SM pacientiem ar samazinātu EF, p = 0,95). Salīdzinot ar attiecīgu vispārējo populāciju pēc vecuma un dzimuma, arī pacientu mirstības risks bija līdzīgs. [4]
Cardiovascular Heart study dati rāda, ka 90% sieviešu un 69% vīriešu ar sirds mazspēju EF ir > 45% (skat. 2. attēlu). [5]


2. attēls
Kreisā kambara EF pacientiem ar sirds mazspēju (Cardiovascular Health study)
Patoģenēze
Sirds mazspējas ar saglabātu EF patoģenēzes pamatā ir kreisā kambara relaksācijas traucējumi un kreisā kambara rigiditātes attīstība vēlīnās stadijās, kas ir pamatā kreisā kambara uzpildīšanās traucējumiem. Kreisā kambara relaksācijas traucējumi veicina miokarda šūnu išēmiju, izmaiņas miokarda enerģētiskajā metabolismā, kā arī strukturālas sirds izmaiņas. Arī šajā gadījuma liela nozīme ir renīna-angiotenzīna-aldosterona sistēmas (RAAS) aktivācijai. Aldosterons, inducējot kolagēna akumulāciju, veicina perivaskulāras un intersticiālas fibrozes veidošanos, kreisā kambara hipertrofiju un remodelāciju. Rezultātā kreisā kambara miokards zaudē elastību un pieaug kreisā kambara beigu diastoliskais spiediens.
Pieaugot kreisā kambara beigu dia-stoliskajam spiedienam, paaugstinās arī kreisā priekškambara spiediens. Ar laiku attīstās kreisā priekškambara tilpuma un spiediena pārslodze, kas izraisa kreisā priekškambara tilpuma palielināšanos, savukārt tas ir nozīmīgs priekškambaru mirgošanas riska faktors. Paaugstināts spiediens kreisajā priekškambarī izraisa spiediena paaugstināšanos plaušu vēnās un plaušu kapilāru ķīlēšanas spiediena pieaugumu, kas izpaužas ar sastrēguma sirds mazspējas simptomu parādīšanos.
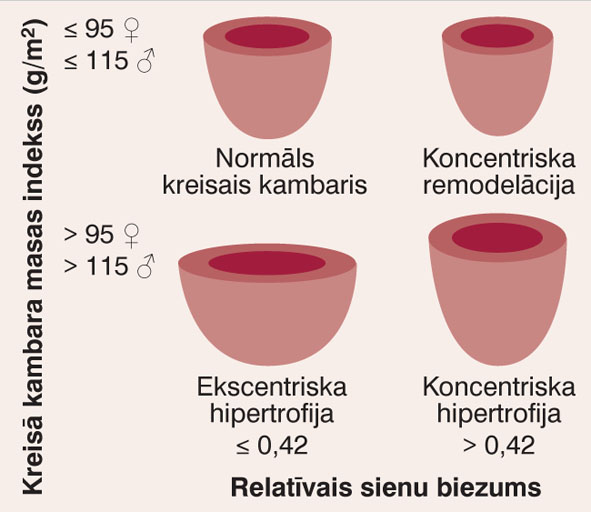

3. attēls
Kreisā kambara ģeometrija pēc KK masas indeksa un relatīvā sieniņu biezuma
Pacientiem ar SM ar saglabātu EF biežāk raksturīga koncentriska hipertrofija (palielināta gan kreisā kambara masa, gan KK relatīvais sieniņu biezums) vai koncentriska remodelācija (normāla kreisā kambara masa un palielināts relatīvais sieniņu biezums) (skat. 3. attēlu), kas var attīstīties spiediena pārslodzes rezultātā pie normālas KK masas. Ekscentriska KK hipertrofija parasti raksturīga pacientiem ar samazinātu EF. 1. tabulā atainoti galvenie parametri, kas palīdz diferencēt sirds mazspēju ar samazinātu un saglabātu EF.
![SM ar samazinātu EF un saglabātu EF diferenciālā diagnostika [6]](https://cdn.doctus.lv/media/2013/12/2/original/34dde541b458.jpg)
![SM ar samazinātu EF un saglabātu EF diferenciālā diagnostika [6]](https://cdn.doctus.lv/media/2013/12/2/original/34dde541b458.jpg)
1. tabula
SM ar samazinātu EF un saglabātu EF diferenciālā diagnostika [6]
SM ar saglabātu EF kritēriji
- Sirds mazspējai raksturīgi simptomi (elpas trūkums, samazināta slodzes tolerance u.c.).
- Sirds mazspējai raksturīgas pazīmes (tahikardija, paaugstināts jūga vēnu spiediens, hepatomegālija u.c.).
- Normāla vai viegli samazināta kreisā kambara EF (EF > 50%) un normāls kreisā kambara tilpums (EDVI (end diastolic volume index) < 97 ml/m2).
- Strukturālas izmaiņas (KK hipertrofija/KPK palielināšanās) un/vai diastoliska disfunkcija. [2; 3]
SM ar saglabātu EF diagnostika
Arī SM ar saglabātu EF diagnostika notiek pēc sirds mazspējas standarta algoritma (skat. 4. attēlu), galvenie elementi ir biomarķieru noteikšana un ehokardiogrāfija, taču diagnostika ir nedaudz sarežģītāka. Lielākajai daļai pacientu ir normāls kreisā kambara tilpums, kreisā kambara hipertrofija un palielināts kreisais priekškambaris. Parasti šiem pacientiem ir paaugstināts kreisā kambara beigu diastoliskais spiediens.
![Sirds mazspējas diagnostikas algoritms [3]](https://cdn.doctus.lv/media/2013/12/2/original/d970df770292.jpg)
![Sirds mazspējas diagnostikas algoritms [3]](https://cdn.doctus.lv/media/2013/12/2/original/d970df770292.jpg)
4. attēls
Sirds mazspējas diagnostikas algoritms [3]
Vēlos uzsvērt, ka kreisā kambara beigu diastolisko spiedienu, kura paaugstināšanās ir viens no galvenajiem SM ar saglabātu EF patoģenēzes mehānismiem, var noteikt vai nu tiešā veidā, veicot invazīvu beigu diastoliskā spiediena mērīšanu, vai arī netiešā veidā, nosakot KK beigu diastolisko spiedienu ehokardiogrāfiski.
Ehokardiogrāfija
Transmitrālās plūsmas agrīnās dia-stoliskās pildīšanās ātruma (E) un mitrālā vārstuļa fibrozā gredzena kustības ātruma agrīnajā diastolē (E') attiecība, salīdzinot ar citiem doplerogrāfijas parametriem, vislabāk atspoguļo KK beigu diastolisko spiedienu. 5. attēlā redzams kreisā kambara pildīšanās spiediena noteikšanas algoritms pacientiem ar saglabātu EF. E/E' > 15 un E/vp > 2,5 norāda uz paaugstinātu kreisā kambara pildīšanās spiedienu. [3; 7] E/E' un E/vp korelē arī ar plaušu kapilāru ķīlēšanās spiediena (PCWP - pulmonary capillary wedge pressure) lielumu. Ja E/E' < 8, KK pildīšanās spiediens, visticamāk, ir normāls. E/E' robežvērtības (8 < E/E' < 15) gadījumos noteikti nepieciešami papildu marķieri (piemēram, kreisā priekškambara tilpuma indekss (LAVI - left atrial volume index), transmitrālā un plaušu vēnu plūsma, plaušu artērijas sistoliskais spiediens u.c.). LAVI > 34 ml/m2 liecina par hronisku kreisā priekškambara tilpuma un spiediena pārslodzi, līdz ar to arī diastolisku disfunkciju. Tā kā vērojama tieša sakarība starp LAVI un KK diastoliskās disfunkcijas pakāpi, LAVI palīdz diferencēt normālu KK diastolisko funkciju no mērenas diastoliskas disfunkcijas jeb pseidonormalizācijas. Īss decelerācijas laiks (DT) transmitrālajā plūsmā (DT < 150 ms) un E/A > 2 norāda uz restriktīvu kreisā kambara pildīšanos un saistīts ar sliktu prognozi. Nav viena izolēta ehokardiogrāfijas kritērija, kas norādītu par kreisā kambara diastolisku disfunkciju, taču jāpiebilst, ka gan E/E', gan LAVI, gan arī EF pieder ehokardiogrāfijas protokola standarta mērījumiem. [2; 3; 5]
![Kreisā kambara pildīšanās spiediena noteikšana pacientiem ar SM un saglabātu EF [7]](https://cdn.doctus.lv/media/2013/12/2/original/8735ef2f77c6.jpg)
![Kreisā kambara pildīšanās spiediena noteikšana pacientiem ar SM un saglabātu EF [7]](https://cdn.doctus.lv/media/2013/12/2/original/8735ef2f77c6.jpg)
5. attēls
Kreisā kambara pildīšanās spiediena noteikšana pacientiem ar SM un saglabātu EF [7]
Sirds mazspējas ar saglabātu kreisā kambara izsviedes frakciju EhoKG kritēriji:
- kreisā kambara EF > 50%;
- kreisā kambara EDVI < 97ml/m2;
- kreisā kambara diastoliskas disfunkcijas pazīmes (E/E' > 15, Apulm-Amitr ilgums > 30 ms, LAVI > 34 ml/m2 u.c.).
Mūsdienās ehokardiogrāfijas metode, ja ultraskaņas iekārtai ir attiecīga programmatūra, dod iespēju izvērtēt arī miokarda šķiedru deformāciju.
Kreisā kambara miokards sastāv no trim slāņiem, kuru šķiedras iet dažādos virzienos. Sirds kontrakcijas laikā miokarda šķiedras saīsinās (deformējas), taču, tā kā šķiedras iet dažādos virzienos, kontrakcijas laikā kreisā kambara pamata daļa un galotnes segmenti veic rotācijas kustību pretējos virzienos, tādējādi nodrošinot pilnvērtīgu asiņu izgrūšanu aortā. [8] SM pacientiem ar samazinātu EF ir samazināta gan miokarda šķiedru saīsināšanās, gan arī sirds rotācijas kustības. Taču arī pacientiem ar saglabātu EF miokarda šķiedru saīsināšanās nav pietiekama. Ar audu doplerogrāfiju vai divdimensiju miokarda deformācijas analīzi speckle tracking iespējams noteikt miokarda deformāciju (strain). Saglabāta EF šiem pacientiem visbiežāk saistāma ar to, ka radiālās (vai cirkumferencialās) muskuļškiedras kompensē longitudinālo šķiedru disfunkciju. Tātad arī pacientiem ar normālu (saglabātu) EF var būt sistoliska disfunkcija. Parasti gan, progresējot longitudinālo šķiedru disfunkcijai, ar laiku samazinās arī kreisā kambara izsviedes frakcija un pieaug sirds mazspējas simptomi (skat. 6. attēlu).
![Kreisā kambara disfunkcijas attīstība [9]](https://cdn.doctus.lv/media/2013/12/2/original/60d354fa314b.jpg)
![Kreisā kambara disfunkcijas attīstība [9]](https://cdn.doctus.lv/media/2013/12/2/original/60d354fa314b.jpg)
6. attēls
Kreisā kambara disfunkcijas attīstība [9]
Parasti SM pacientiem ar saglabātu EF ir samazināta arī funkcionālā rezerve, proti, veicot E/E' un miokarda deformācijas mērījumus slodzes laikā, tie pasliktinās. Tādējādi slodzes testus var izmantot diferenciālajā diagnostikā gadījumos, kad pacientam ir sirds mazspējai raksturīgi simptomi, taču EF ir saglabāta. [10]
Biomarķieri
Visbiežāk sirds mazspējas diagnostikā izmanto B tipa nātrijurētiskā peptīda (BNP) vai NT-pro-BNP noteikšanu. Šo hormonu izdalīšanos veicina miocītu iestiepums un pārslodze, paaugstinoties kreisā kambara beigu diastoliskajam spiedienam. BNP līmenis ir proporcionāls kreisā kambara disfunkcijas pakāpei un ir labs marķieris sirds mazspējas dekompensācijas sākumam vēl pirms klīnisko simptomu parādīšanās. Nereti pacientiem ar akūtu sirds mazspējas dekompensāciju šā hormona līmenis normas rādītājus pārsniedz vairāk nekā 10 reizes. Taču SM pacientiem ar saglabātu EF BNP un NT-pro-BNP līmenis parasti ir zemāks nekā pacientiem ar samazinātu EF, īpaši ambulatoriem SM pacientiem ar saglabātu EF. To apstiprina arī DIAST-CHF (Diastolic Congestive Heart Failure) pētījuma dati, kas uzrāda NT-pro-BNP 65% sensitivitāti SM ar saglabātu EF diagnostikā, kā robežrādītāju pieņemot 220 pg/ml. [11] Līdzšinējie pētījumi rāda, ka pacientiem ar saglabātu EF priekšroka būtu dodama marķieriem, kas ataino fibrozes procesu miokardā un kreisā kambara remodelāciju. Šobrīd vairāk pētītie jaunie biomarķieri ir augšanas diferenciācijas faktors GDF‑15 (growth differentiation factor‑15), ST2, galektīns‑3. ST2, kas pieder interleikīna‑1 receptoru saimei, ir mehāniska iestiepuma un kambaru remodelācijas marķieris. Augšanas diferenciācijas faktors GDF‑15 (pieder bēta augšanas faktoru citokīniem) ir šūnu bojājuma un iekaisuma marķieris, taču tā līmenis ievērojami paaugstināts ir arī kreisā kambara remodelācijas gadījumā.
Tieši pētījumā GDF‑15 SHOP (Singapore Heart Failure outcomes and Phenotypes) parādīja vislabāko potenciālu SM ar samazinātu EF un SM ar saglabātu EF diferenciāldiagnostikā. Tāpat tas labi korelē ar kreisā priekškambara tilpuma indeksu (LAVI), atspoguļojot kreisā kambara remodelāciju. [12]
Pētījumi rāda, ka pacientiem ar SM un saglabātu EF ir paaugstināts cirkulējošo iekaisuma (IL-6, IL-8, tumornekrozes faktora α u.c.) un remodelācijas biomarķieru (matrices metaloproteināzes-2 un matrices metaloproteināzes-9 u.c.) līmenis. Matrices metaloproteināzes ir proteolītiski fermenti, kas noārda kolagēnu. [13] Kā marķieris ar visaugstāko prognozes vērtību, īpaši pacientiem ar SM un saglabātu EF, jaunākajos pētījumos tiek minēts galektīns-3. [14]
Galektīns-3 ir šķīstošs bēta galak-tozīdu saistošs proteīns, ko sekretē aktivēti makrofāgi. Galektīns-3 saistās ar fibroblatiem, tos aktivējot, tādējādi veicinot fibroblastu proliferāciju, kolagēna sintēzi un fibrozes attīstību. Lai gan galektīns-3 nav orgānspecifisks biomarķieris (tā līmenis ir paaugstināts arī pacientiem ar hronisku nieru slimību/nieru fibrozi), DEAL-HF (Deventer-Alkmaar heart failure study) dati rāda, ka tas ir neatkarīgs prognozes rādītājs sirds mazspējas pacientiem. Augstāks galektīna-3 līmenis šajā pētījumā bija saistīts arī ar augstāku pacientu mirstību 6,5 gadu apsekošanas periodā. [15]
Šobrīd pētītie biomarķieri un to klīniskā nozīme atspoguļota 2. tabulā.
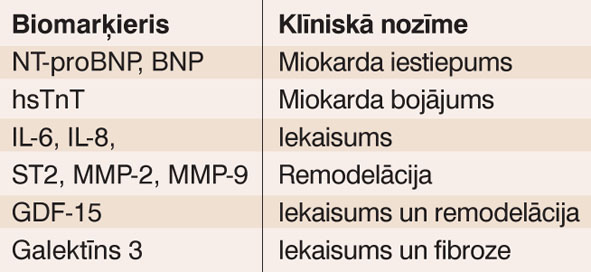

2. tabula
Biomarķieri sirds mazspējas diagnostikā
Ārstēšana
Medikamentus SM ar saglabātu EF ārstēšanai parasti izvēlas pēc klasiska sirds mazspējas ārstēšanas algoritma. Tie parasti samazina sirds mazspējas simptomus, daudzi no tiem samazina arī kreisā kambara diastoliskās disfunkcijas pazīmes ehokardiogrāfijā, taču jāteic, ka līdzšinējie klīniskie pētījumi nav pierādījuši šo medikamentu ietekmi uz saslimstības un mirstības mazināšanu.
Renīna-angiotenzīna-aldosterona sistēmas blokādei ir liela nozīme sirds mazspējas pacientu ar samazinātu EF ārstēšanā, arī saslimstības un mirstības mazināšanā. Savukārt angiotenzīna konvertāzes enzīma inhibitoru (AKE-I) un angiotenzīna receptoru blokatoru (ARB) pētījumi (CHARM (Candesartan in heart Failure: assessment of reduction in mortality and morbidity) Preserved, I-Preserve, PEP-CHF (Perindopril for Elderly People with Chronic Heart Failure trial)) pacientiem ar saglabātu EF statistiski ticamu kardiovaskulāras nāves un sirds mazspējas hospitalizāciju skaita samazināšanos nepierādīja. [2; 19]
Sirds mazspējas pacientiem ar saglabātu kreisā kambara izsviedes frakciju sevišķi nozīmīga ir sirdsdarbības frekvences kontrole, tādējādi uzlabojot gan kreisā kambara pildīšanos, gan sistoles tilpumu.
Pētījumā SWEDIC (Swedish Doppler-echocardiographic study) ar karvedilolu tika pierādīta diastoliskās funkcijas parametru uzlabošanās ehokardiografijā, īpaši pacientiem ar sākotnēji augstāku sirdsdarbības frekvenci. Šobrīd notiek pētījums b‑Preserve ar mērķi noskaidrot metoprolola terapijas ietekmi, salīdzinot ar placebo, uz kardiovaskulāru mirstību un atkārtotām hospitalizācijām sirds mazspējas dēļ SM ar saglabātu EF populācijā. [20]
Pētījums RAAM‑PEF (Randomized Aldosterone Antagonism in Heart Failure With Preserved Ejection Fraction Trial) ar eplerenonu parādīja ehokardiogrāfisko parametru uzlabošanos un kolagēna marķieru samazināšanos asins serumā, taču eplerenona ietekme uz saslimstību un mirstību pacientiem ar SM ar saglabātu EF joprojām paliek neskaidra. [21] Arī salīdzinoši nesen publicētā pētījuma Aldo‑DHF (Aldosterone Receptor Blockade in Diastolic Heart Failure) rezultāti rāda spironolaktona pozitīvo ietekmi uz diastoliskas funkcijas rādītajiem, lai gan tas, salīdzinot ar placebo, statistiski ticami neietekmē pacientu fiziskās slodzes tolerances pieaugumu. [22]
2013. gada rudenī Amerikas Sirds slimību asociācijas (AHA) kongresā pirmoreiz tika ziņoti TOPCAT (Treatment of Preserved Cardiac Function Heart Failure with an Aldosterone Antagonist) rezultāti. Arī šis pētījums nepierādīja minerālkortikoīdu receptoru antagonistu ietekmi uz mirstību, lai gan spironolaktona pievienošana terapijai, salīdzinot ar placebo, statistiski ticami mazināja atkārtotu hospitalizāciju skaitu sirds mazspējas dēļ.
Šobrīd noris arī klīniski pētījumi ar ranolazīnu (RALI-DHF - Ranolazine for the treatment of diastolic Heart Failure) un fosfodiesterāzes‑5 inhibitoriem. [19]
Noslēgums
Sirds mazspējas ar saglabātu EF diagnostika un ārstēšana joprojām ir nopietns izaicinājums. Jāatceras, ka sirds mazspēja ar saglabātu EF parasti nav izolēta kreisā kambara diastoliska disfunkcija, savukārt normāla kreisā kambara EF ne vienmēr nozīmē normālu kreisā kambara sistolisko funkciju. Agrīnai kreisā kambara disfunkcijas diagnostikai, ja pacientam ir sirds mazspējai raksturīgi simptomi, apsverami miokarda deformācijas (longitudinālās un radiālās sistoliskās funkcijas) mērījumi, izmantojot audu doplerogrāfiju un 2D miokarda deformācijas analīzi (speckle tracking). Tāpat jācer, ka nākamie pētījumi dos skaidru atbildi gan par jaunu biomarķieru nozīmi sirds mazspējas ar saglabātu kreisā kambara EF diagnostikā, gan par to, kurām medikamentu grupām dodama priekšroka, ārstējot sirds mazspējas pacientus ar saglabātu EF.
Saīsinājumi
A - A viļņa ilgums transmitrālās plūsmas PW doplerogrāfijā
Ar - A viļņa ilgums plaušu vēnu PW doplerogrāfijā
BNP - B tipa nātrijurētiskais peptīds (B-type natriuretic peptide)
EF - izsviedes frakcija (ejection fraction)
EDVI - beigu diastoliskā tilpuma indekss (end diastolic volume index)
DT - decelerācijas laiks (deceleration time)
IVRT - izovolumiskās relaksācijas laiks (isovolumic relaxation time)
LAVI - kreisā priekškambara tilpuma indekss (left atrial volume index)
KK - kreisais kambaris
KKPS - kreisā kambara pildīšanās spiediens
NT-pro-BNP - N termināla pro-B-tipa natrijurētiskais peptīds (N-terminal pro-B-type natriuretic peptide)
PASS - plaušu artērijas sistoliskais spiediens
PCWP - plaušu kapilāru ķīlēšanās spiediens (pulmonary capillary wedge pressure)
SM - sirds mazspēja