Ar šo publikāciju turpinām aritmoloģijas tēmu, kas sākta žurnāla «Doctus» 2014. gada maija numurā ar rakstu par aritmiju mehānismiem un ārstēšanas pamatiem.
Atgādināsim būtiskākos momentus: primārs ritma avots sirdī ir sinusa mezgls; priekškambaros nav specializētas impulsa pārvades sistēmas; vienīgā vieta, kur impulss pāriet no priekškambariem uz kambariem, ir atrioventrikulārais savienojums; ir divi aritmiju mehānismi: ektopisks perēklis un re-entry.
Par definīcijām
Supraventrikulāras tahikardijas ir plašs jēdziens, kas apvieno visas tahikardijas, kuru veidošanā obligāti piedalās priekškambaru miokards vai atrioventrikulārais savienojums. Pats termins "supraventrikulāra" gluži nav pareizs, jo dažu tahikardiju pastāvēšanai nepieciešama arī kambaru miokarda piedalīšanās.
Supraventrikulāras tahikardijas (skat. 1. attēlu):
- atrioventrikulārā savienojuma atgriezeniskā tahikardija;
- ortodroma vai antedroma atrioventrikulāra atgriezeniska tahikardija pacientiem ar papildu atrioventrikulāras vadīšanas ceļiem jeb WPW sindromu;
- priekškambaru plandīšanās;
- priekškambaru tahikardija;
- priekškambaru mirdzaritmija.
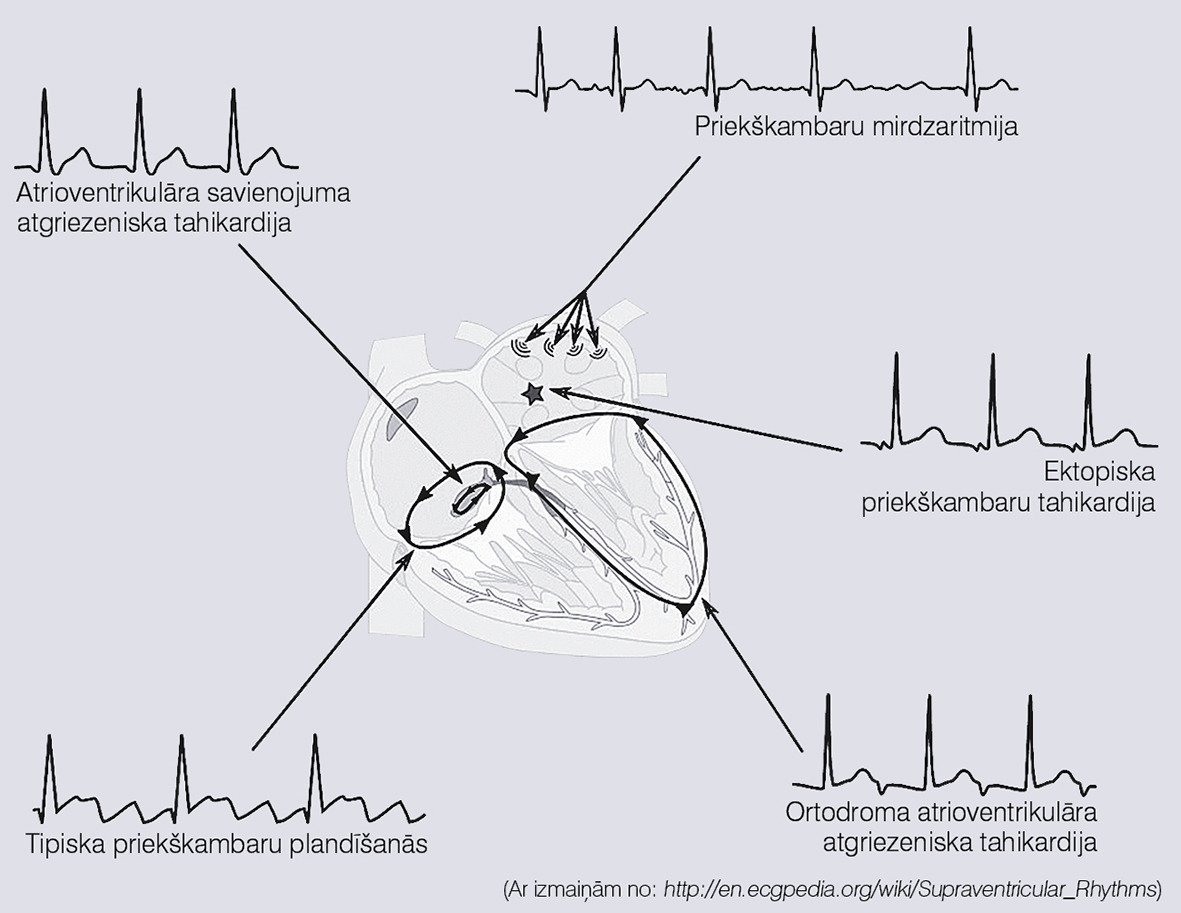

1. attēls
Supraventrikulāras tahikardijas
Priekškambaru mirdzaritmija ir visbiežākā no supraventrikulārajām tahikardijām, tai būs veltīts atsevišķs raksts. Šoreiz apskatīsim pirmās četras tahikardijas no saraksta.
Atrioventrikulārā savienojuma atgriezeniskā tahikardija
Atrioventrikulārā savienojuma atgriezeniskā tahikardija ir diezgan bieža aritmija, kas skar visu vecumu cilvēkus, bet īpaši bieža ir pacientiem vecumā no 20 līdz 50 gadiem. Slimo gan sievietes, gan vīrieši.
Tipisks atrioventrikulārā savienojuma atgriezeniskās tahikardijas pacients ir aptuveni 30 gadus vecs cilvēks, kurš sūdzas par ātras sirdsdarbības epizodēm, kas sākas pēkšņi un tikpat pēkšņi arī beidzas. Lēkmes parasti nav saistītas ar noteiktām dzīves situācijām, kaut daži pacienti atzīmē, ka aritmija sākas fiziskas slodzes, ēšanas vai gulēšanas laikā. Diagnostiku apgrūtina atrioventrikulārā savienojuma atgriezeniskās tahikardijas pārtraukšanas īpatnības, proti, ka aritmiju var pārtraukt ar vagāliem manevriem un pacienti tos veic nejauši vai pēc iepriekšējas pieredzes.
Atrioventrikulārā savienojuma atgriezeniskās tahikardijas pamatā ir atrioventrikulārā savienojuma anatomiski funkcionālas īpatnības.
Atrioventrikulārais savienojums ir vienīgā struktūra sirdī, kas nodrošina normālu elektriskā impulsa pārvadi no priekškambariem uz kambariem. No elektrofizioloģiskā viedokļa atrioventrikulārais savienojums ir diezgan sarežģīts veidojums, kurā ir zonas ar dažādiem impulsa pārvades ātrumiem un dažādiem refrektāriem periodiem. Izšķir t.s. "ātro" ceļu un "lēno" ceļu. Jāatzīmē, ka šie ceļi ir visiem cilvēkiem un paši par sevi tie nav nekāda slimība. Atrioventrikulārā savienojuma "ātrais" un "lēnais" ceļš veido visu nepieciešamo re-entry cilpas izveidošanai un pastāvēšanai.
Atrioventrikulārā savienojuma atgriezeniskās tahikardijas diagnozes pamatā ir paroksizma fiksēšana. Par zelta standartu uzskata 12 novadījumu elektrokradiogrammu (skat. 2. attēlu).
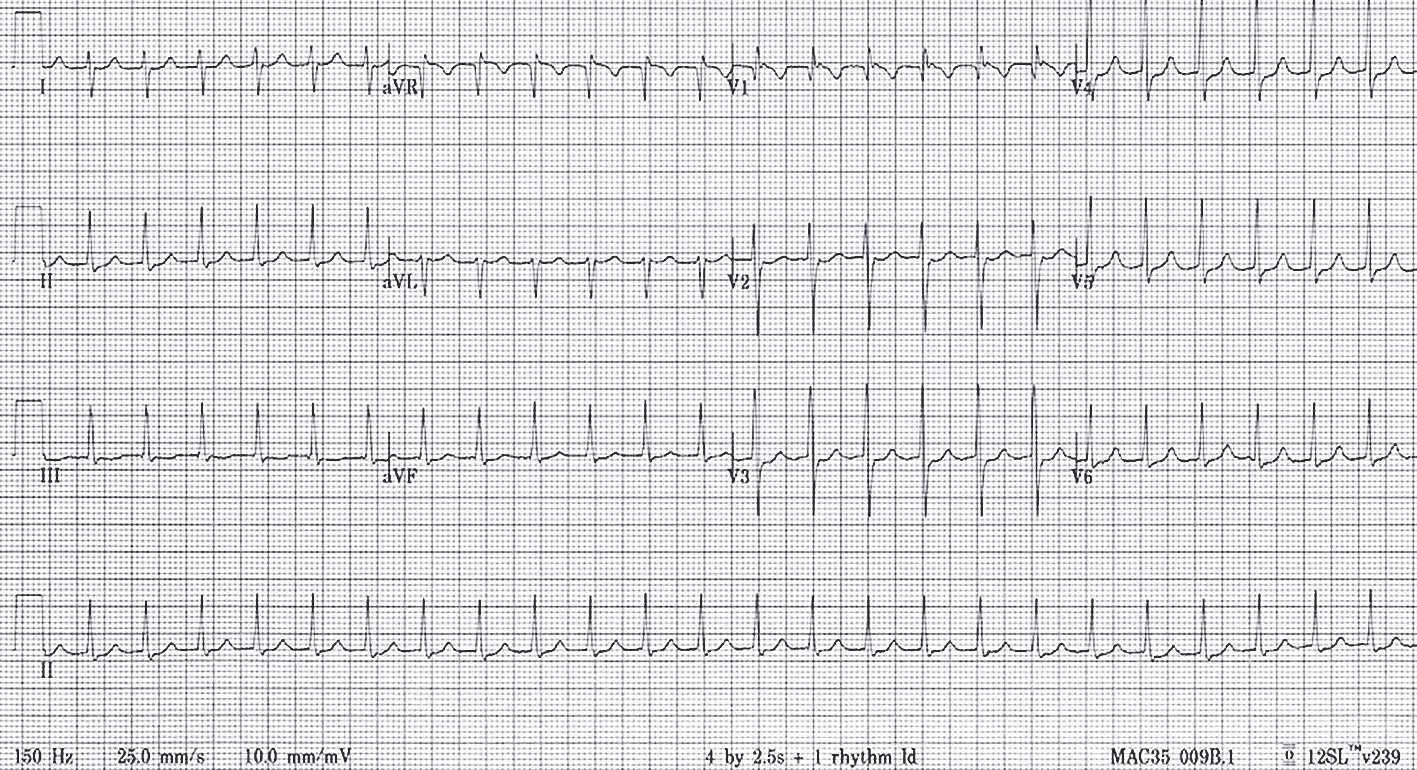

2. attēls
Elektrokardiogramma pacientam ar atrioventrikulārā savienojuma atgriezenisku tahikardiju
Tipiskas atrioventrikulārā savienojuma atgriezeniskās tahikardijas elektrokardiogrāfiskās pazīmes ir tahikardija ar:
- šauriem QRS kompleksiem;
- ar regulāriem, vienādiem R-R intervāliem;
- bez redzamiem P viļņiem.
Neredzamais P vilnis izskaidrojams ar to, ka tahikardijas laikā elektriskais impulss priekškambaros un kambaros izplatās vienlaikus, līdz ar to P vilnis ir tieši tajā pašā laikā, kad QRS komplekss. Ir dažas pazīmes, kas tomēr ļauj atrast "paslēpto" P vilni. Parasti atrioventrikulārā savienojuma atgriezeniskās tahikardijas laikā var redzēt kādu no šīm pazīmēm:
- salīdzinot ar elektrokardiogrammu, sinusa ritma laikā parādās vai palielinās r' zobs V1 novadījumā;
- (un/vai) salīdzinot ar sinusa ritma elektrokardiogrammu, parādās vai padziļinās s zobs II un/vai III novadījumā (abas šīs pazīmes redzamas 2. attēlā).
Ne visiem pacientiem iespējams fiksēt atrioventrikulārā savienojuma atgriezenisku tahikardiju 12 novadījumu elektrokardiogrammā. Daži pacienti nejauši vai pēc pieredzes iemācās apturēt lēkmes. Tādos gadījumos palīgā nāk ilgstoša elektrokardiogrammas pieraksta metodes, piemēram, uzraudzība ar Holtera monitoru, tomēr tieši atrioventrikulārā savienojuma atgriezeniskās tahikardijas gadījumā šī nav labākā izvēle, jo aritmijas epizodes parasti nav katru dienu un izmeklēšana var dot viltus negatīvu rezultātu.
Daudz labāka diagnostikas metode ir transezofageāla elektrofizioloģiska izmeklēšana, kas ļoti bieži palīdz pareizas diagnozes noteikšanā. Būtiski atcerēties, ka pirms šīs procedūras pacientam jāpārtrauc tādu antiaritmisko preparātu kā bēta adrenoblokatori, nedihidropiridīnu grupas kalcija kanālu blokatori lietošana. Pretējā gadījumā arī ar transezofageālu elektrofizioloģisku izmeklēšanu nebūs iespējams inducēt aritmiju, resp., izmeklējumam būs viltus negatīvs rezultāts.
Ārstēšana
Visām aritmijām (arī atrioventrikulārā savienojuma atgriezeniskajai tahikardijai) ar ārstēšanu saprot vienas konkrētas epizodes kupēšanu un jaunu epizožu novēršanu.
Paroksizma kupēšana
Ir vairākas metodes atrioventrikulārā savienojuma atgriezeniskās tahikardijas lēkmes pārtraukšanai.
Vagālie manevri. Vienkāršākā lēkmes pārtraukšanas metode. Daudzi pacienti paši vai no citu pacientu pieredzes tos apgūst ļoti ātri. Biežākie manevri: elpošanas aizturēšana un vēdera sienas sasprindzināšana, karotīda sinusa masāža, viegla uzspiešana uz acs āboliem, sejas mērcēšana ar aukstu ūdeni u.c. Vagālu manevru darbības pamatā ir parasimpatiskās nervu sistēmas aktivācija. Rezultātā palēninās impulsa pārvades ātrums atrioventrikulārā savienojumā, līdz ar to aritmijas lēkme pārtraucas.
Antiaritmiskie līdzekļi. Atrioventrikulārā savienojuma atgriezeniskās tahikardijas pamatā ir ar atrioventrikulāro savienojumu saistīta re-entry cilpa, līdz ar to izvēles antiaritmiskie līdzekļi ir II un IV klases preparāti, proti, bēta adrenoblokatori un nedihidropiridīnu grupas kalcija kanālu blokatori. Abu grupu līdzekļi ir ar līdzīgu efektivitāti. Lēkmes kupēšanai izvēlas ātras darbības formas - perorālas, sublingvālas vai intravenozas. Pacientiem ar retām aritmijas epizodēm var ieteikt tuvumā turēt kādu no šiem līdzekļiem, piemērām, propranolola, verapamila vai diltiazēma īsas darbības tabletes.
Ļoti efektīva ir adenozīna intravenoza injekcija. Neatliekamās palīdzības posmā tā ir vislabākā iespēja. Lietojot adenozīnu, aritmijas paroksizma kupēšanā jāievēro daži noteikumi: preparāta ievadei jāizvēlas pietiekami proksimāla vēna, medikaments jāievada ātri, dažās sekundēs, preparāta devu no 6 mg var palielināt uz 12 mg.
Citu grupu antiaritmiskie līdzekļi ir krietni neefektīvāki, tāpēc to izmantošana atrioventrikulārā savienojuma atgriezeniskās tahikardijas epizodes pārtraukšanai ir apšaubāma.
Transezofageāla stimulācija. Metode izmantojama visām ar priekškambariem vai atrioventrikulāro savienojumu saistītām tahiaritmijām pēc re-entry tipa. Ievadot zondi barības vadā, var pārliecināties, ka pacientam tiešām ir atrioventrikulārā savienojuma atgriezeniskā tahikardija, un tad atjaunot sinusa ritmu jeb "pārstimulēt" aritmiju. Metodes lielākā priekšrocība ir spēja veikt papildu diagnostiku aritmijas laikā, kā arī veikt papildu diagnostiskus manevrus pēc lēkmes veiksmīgas pārtraukšanas.
Jaunu paroksizmu novēršana
Sinusa ritma saglabāšanai un pasargāšanai no jauniem paroksizmiem ir divas iespējas: antiaritmiskie līdzekļi un radiofrekvences katetra ablācija.
Līdzīgi kā paroksizma kupēšanai arī jaunu paroksizmu novēršanai lietojami antiaritmiķi, kas iedarbojas uz atrioventrikulāro savienojumu, taču šim mērķim jāizmanto garas darbības bēta adrenoblokatori vai nedihidropiridīnu grupas kalcija kanālu blokatori. Priekšrokā dodama vienu reizi dienā lietojamām formām.
Lietojot kādu no šiem līdzekļiem, jāņem vērā, ka:
- medikamenti darbojas tikai pēc terapeitiskās koncentrācijas sasniegšanas, dažiem pacientiem tā ir visai stipra;
- ja preparātu lietošanu pārtrauc, paroksizmi var atsākties;
- jārēķinās ar antiaritmiķu blakusparādībām.
Tā kā atrioventrikulārā savienojuma atgriezeniskās tahikardijas pacienti parasti ir gados jauni cilvēki, tad ārstnieciskā efekta sasniegšanai viņiem bieži jālieto diezgan lielas bēta adrenoblokatoru vai nedihidropiridīnu grupas kalcija kanālu blokatoru devas. Visiem šiem līdzekļiem ir ietekme uz sinusa mezglu un asinsspiedienu, tāpēc jārēķinās ar iespējamām bradikardijām un hipotensiju. Nedrīkst aizmirst arī par abu šo grupu preparātu nekardiālajām blaknēm.
Pēdējos gados par pirmās izvēles ārstēšanas metodi pacientiem ar atrioventrikulārā savienojuma atgriezenisko tahikardiju kļuvusi radiofrekvences katetra ablācija.
Metodes būtība: speciālu instrumentu - katetru ievada sirds dobumā un lokāli iedarbojas uz miokardu, destruējot nelielu tā daļu. Atrioventrikulārā savienojuma atgriezeniskās tahikardijas pamatā ir atrioventrikulārā savienojuma "ātrais" un "lēnais" ceļš, tāpēc ablācijas mērķis ir izmainīt "lēnā" ceļa elektrofizioloģiskās īpašības. Izvēles pamatā ir efektivitātes, drošuma un riska mazināšanas apsvērumi. Izmainot "lēnā" ceļa elektrofizioloģiskās īpašības, pacients no šīs aritmijas izārstējas.
Radiofrekvences katetra ablācija atrioventrikulārā savienojuma atgriezeniskās tahikardijas pacientiem ir relatīvi vienkārša, labi panesama, ļoti efektīva (90-95%) procedūra.
Radiofrekvences katetra ablācija ir arī droša metode. Nopietnas komplikācijas konstatē apmēram 0,5% pacientu.
WPW sindroms
Atšķirībā no iepriekš apskatītās atrioventrikulārā savienojuma atgriezeniskās tahikardijas, kur slimības pamatā ir normālas sirds vadīšanas sistēmas īpašība, WPW sindroma pamatā ir patoloģiska miokarda šķiedra, kas savieno priekškambaru un kambaru miokardu. Iepriekš jau norādīts, ka normā tāda veida impulsa izplatīšanās notiek tikai caur atrioventrikulāro savienojumu. Papildu atrioventrikulāras vadīšanas ceļš ir iedzimta patoloģija, to konstatē apmēram 1 jaundzimušajam no 1000.
Papildu vadīšanas ceļi impulsu var pārvadīt gan no priekškambariem uz kambariem (antegrādi), gan pretējā virzienā (retrogrādi). Daži no tiem impulsu pārvada tikai vienā virzienā. Papildu vadīšanas ceļu, kas impulsu pārvada tikai retrogrādi, sauc par slēpto papildu ceļu.
Viena no atrioventrikulārā savienojuma funkcijām ir impulsa aizture, lai nodrošinātu iespējami pilnīgāku kambaru uzpildīšanos ar asinīm priekškambaru sistoles laikā. Antegrāda impulsa pārvade caur papildu vadīšanas ceļu parasti ir ar lielāku ātrumu nekā caur atrioventrikulāro savienojumu. Impulsam izplatoties pa papildu vadīšanas ceļu, aizture nenotiek, tas īpaši būtiski gadījumos, kad pacientam sākas priekškambaru mirdzaritmija/priekškambaru plandīšanās.
Antegrāda impulsa pārvade saistīta ar:
- "klasiskām" WPW sindroma pazīmēm 12 novadījumu elektrokardiogrammā pie sinusa ritma (skat. 3. attēlu);
- ātru impulsa pārvadi priekškambaru mirdzaritmijas/priekškambaru plandīšanās laikā.
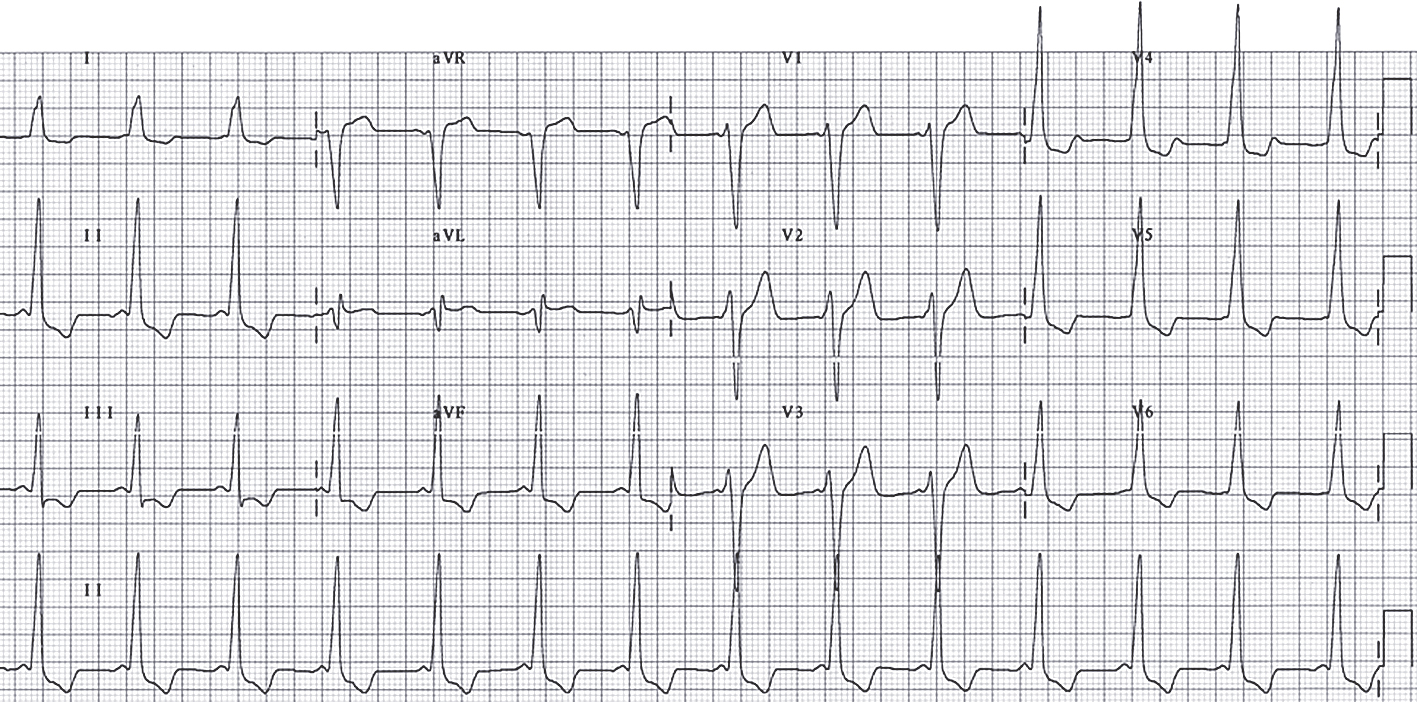

3. attēls
Elektrokardiogramma pacientam ar WPW sindromu
Retrogrāda impulsa pārvade saistīta ar ortodromu atrioventrikulāru atgriezenisku tahikardiju. Aritmijas pamatā ir sarežģīts re-entry loks ar impulsa izplatīšanos šādā secībā: priekškambaru miokards, atrioventrikulārais savienojums, kambaru miokards, retrogrāda izplatīšanās caur papildu atrioventrikulāro ceļu atpakaļ uz priekškambariem.
Iespējams arī cits loks, kad impulss izplatās pretējā virzienā: no priekškambariem caur papildu vadīšanas ceļu uz kambaru miokardu un tad retrogrādi caur atrioventrikulāro savienojumu atpakaļ uz priekškambariem. Tāda veida aritmija tiek dēvēta par antedromu atrioventrikulāru atgriezenisku tahikardiju.

4. attēls
Ortodroma atrioventrikulāra atgriezeniska tahikardija
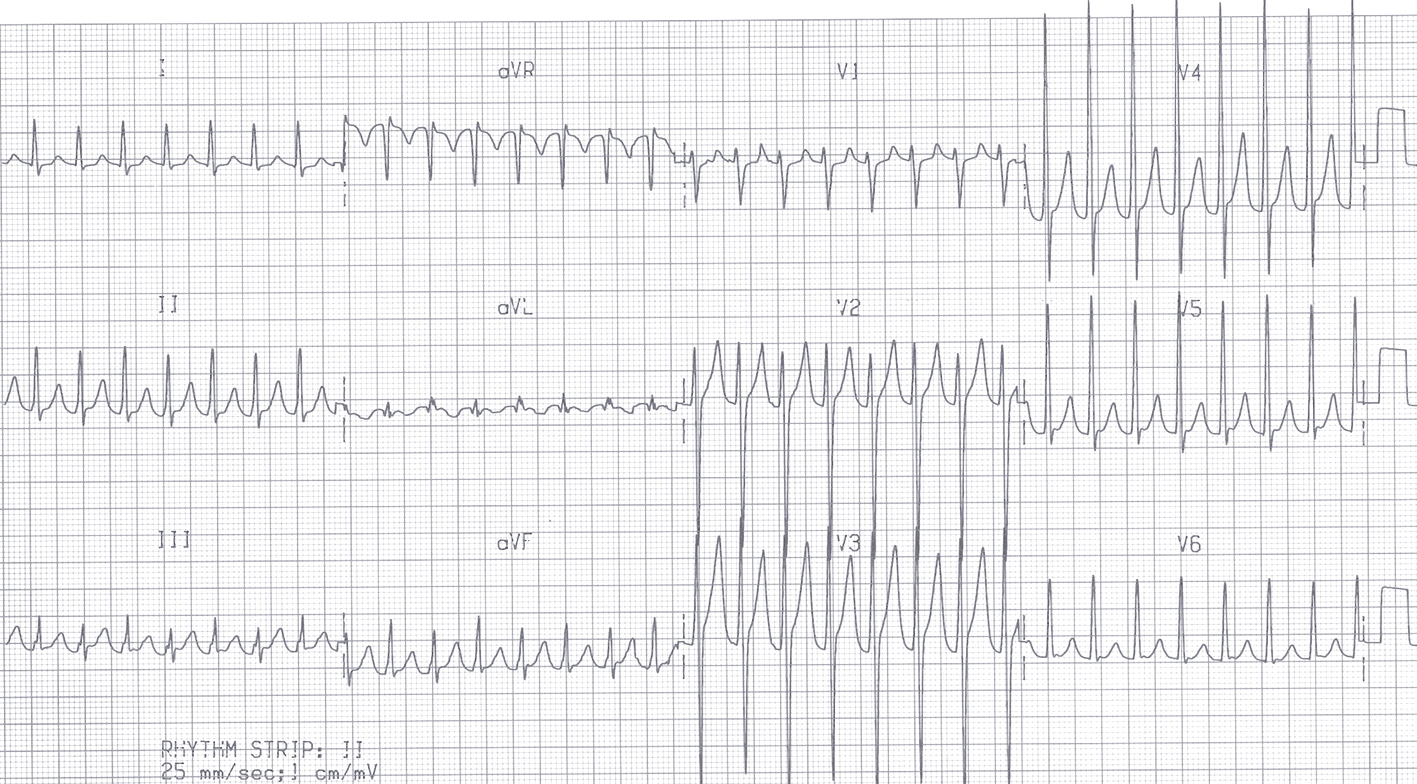
Ortodromas atrioventrikulāras atgriezeniskas tahikardijas gadījumā pat pacientiem ar ļoti izteiktām WPW pazīmēm sinusa ritma laikā ir tahikardija ar šauriem QRS kompleksiem (skat. 4. attēlu), jo impulsa izplatība uz kambariem notiek tikai caur atrioventrikulāro savienojumu. Savukārt antedromas atrioventrikulāras atgriezeniskas tahikardijas vai mirdzaritmijas laikā WPW sindroma pacientiem ir ļoti plati QRS kompleksi, jo impulss uz kambariem izplatās caur papildu vadīšanas ceļu (skat. 5. attēlu).
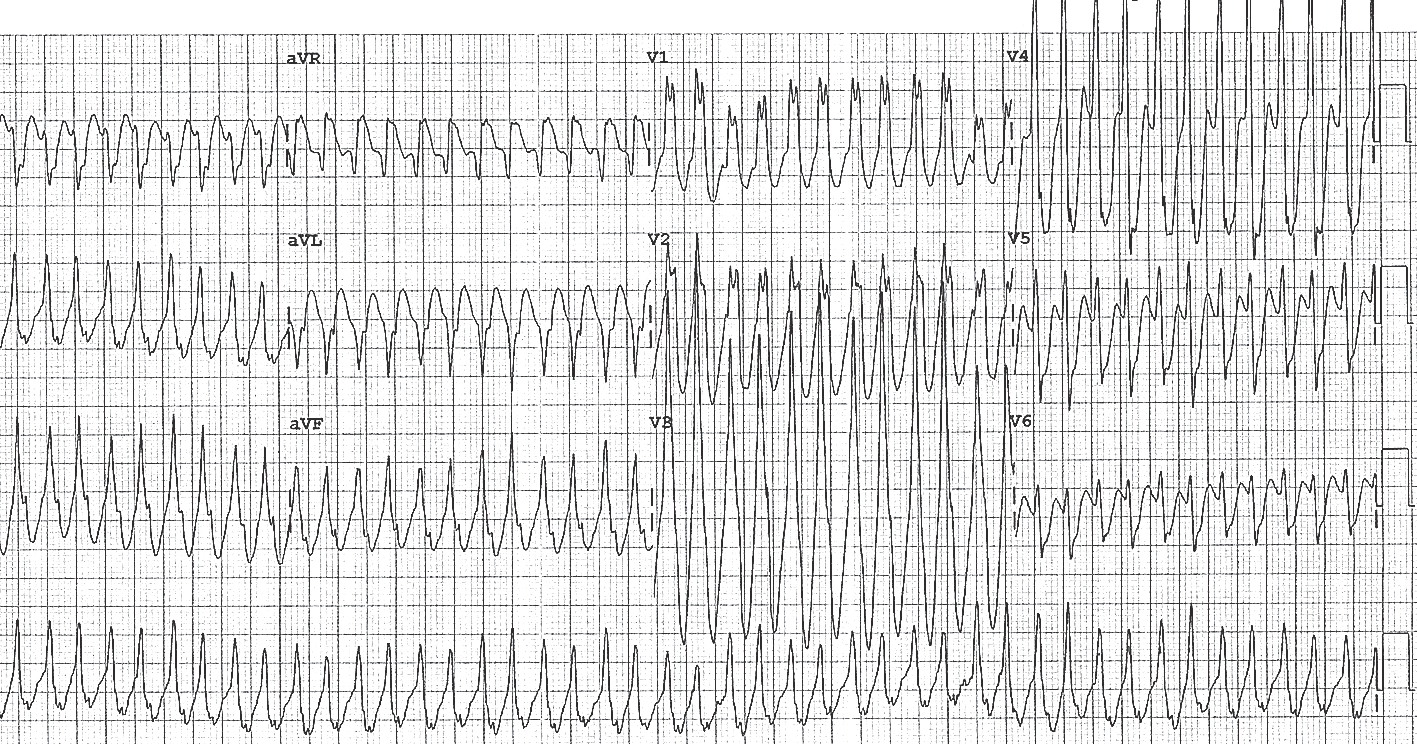

5. attēls
Elektrokardiogramma pacientiem ar WPW sindromu un priekškambaru mirdzaritmiju
Tipiskam WPW sindroma pacientam ir raksturīgas elektrokardiogrāfiskas pazīmes pie sinusa ritma un ortodroma atrioventrikulāra atgriezeniska tahikardija.
Paša papildu atrioventrikulārā vadīšanas ceļa esību pacients nejūt, sūdzības parādās vien tad, kad sākas aritmija. Bieži vien WPW sindromu atklāj nejauši, profilaktiskā nolūkā vai citu iemeslu dēļ veicot elektrokardiogrammu.
Klīniskas izpausmes pacientiem ar ortodromu atrioventrikulāru atgriezenisku tahikardiju ir līdzīgas kā pacientiem ar atrioventrikulārā savienojuma atgriezenisko tahikardiju. Turklāt pacientiem ar slēptiem papildu vadīšanas ceļiem noteikt pareizo diagnozi tikai pēc elektrokardiogrammas aritmijas laikā dažreiz ir sarežģīti.
Pacientiem ar WPW sindromu un priekškambaru mirdzaritmiju iespējama ļoti bīstama situācija, kad impulsa izplatība no priekškambariem uz kambariem notiek bez aiztures atrioventrikulārajā savienojumā. Līdz ar to kambaru darbības frekvence var būt ļoti liela, iespējami hemodinamikas traucējumi ar ģīboņiem un pat pēkšņu nāvi.
Ārstēšana
Paroksizma kupēšana
Biežākā WPW sindroma klīniskā izpausme ir ortodroma atrioventrikulāra atgriezeniska tahikardija. Tas nozīmē, ka impulss izplatās pa re-entry loku, kurā piedalās priekškambaru miokards, atrioventrikulārais savienojums, kambaru miokards un papildu vadīšanas ceļš, līdz ar to elektrokardiogrammā fiksē tahikardiju ar šauriem QRS kompleksiem un regulāriem R-R intervāliem (skat. 4. attēlu). Uz atrioventrikulāro savienojumu var iedarboties ar II un IV klases antiaritmiskajiem līdzekļiem digoksīnu un adenozīnu. Savukārt I un III klases antiaritmiķi iedarbojas uz darba miokarda šķiedrām priekškambaros, kambaros un arī papildu vadīšanas ceļos.
Izvēloties preparātu aritmijas kupēšanai, jāņem vērā medikamenta iedarbības ātrums. Adenozīnam, bēta adrenoblokatoriem un nedihidropiridīna grupas kalcija kanāla blokatoriem šis ātrums ir ievērojami lielāks, īpaši adenozīna intravenozai ievadei. Tieši šie līdzekļi ir pirmās kārtas preparāti aritmijas paroksizma kupēšanai. Neviens no šiem medikamentiem neiedarbojas uz pašu papildu vadīšanas ceļu.
Paroksizma kupēšanai var palīdzēt arī vagālie manevri.
Savukārt pacientiem ar papildu vadīšanas ceļu un priekškambaru mirdzaritmiju/priekškambaru plandīšanos lielāki draudi ir tāpēc, ka nenotiek impulsa aizture atrioventrikulārajā savienojumā, līdz ar to II, IV klases antiaritmiķu digoksīna un adenozīna lietošana šiem pacientiem var pasliktināt stāvokli un to lietošana aritmijas laikā ir absolūti kontrindicēta. Tātad bēta adrenoblokatorus, nedihidroperidīnu grupas kalcija kanālu blokatorus, adenozīnu un digoksīnu nedrīkst lietot gadījumos, kad pacientiem ar zināmu WPW sindromu fiksē tahikardiju ar platiem QRS kompleksiem un dažādiem R-R intervāliem (skat. 5. attēlu). Šādos gadījumos jāizmanto I vai III klases antiaritmiskie līdzekļi. Ja pacienta stāvoklis smags, ar hemodinamikas traucējumiem, jāveic neatliekama elektriska kardioversija.
Ortodromas atrioventrikulāras atgriezeniskas tahikardijas gadījumā ļoti lietderīga ir transezofageāla paroksizma kupēšana, īpaši pacientiem ar slēptiem papildu vadīšanas ceļiem, jo tad var veikt diferenciālo diagnozi starp šo aritmiju un atrioventrikulārā savienojuma atgriezenisko tahikardiju.
Jaunu paroksizmu novēršana
Ir ļoti būtiska atšķirība WPW sindroma pacientu ārstēšanā, salīdzinot ar daudzām citām aritmijām. Runa ir par gadījumiem, kad WPW sindromam raksturīgas pazīmes sinusa ritma laikā fiksē asimptomātiskiem pacientiem bez aritmijas epizodēm. Iepriekš norādīts, ka tādos gadījumos ļoti bīstama var būt priekškambaru mirdzaritmija/priekškambaru plandīšanās. Līdz ar to pacienti ar asimptomātisku WPW sindromu jāizmeklē papildus, jāveic arī invazīvs izmeklējums, lai noteiktu papildu vadīšanas ceļa elektrofizioloģiskās īpašības.
Pacientiem ar retām ortodromas atrioventrikulāras atgriezeniskas tahikardijas epizodēm var lietot garas darbības bēta adrenoblokatorus vai nedihidropiridīnu grupas kalcijas kanālu blokatorus. No I vai III klases antiaritmiķu lietošanas būtu jāizvairās blakusparādību dēļ. Neapšaubāmi, ka jāuzmanās arī no II un IV klases līdzekļu blaknēm.
Radiofrekvences katetra ablācija ir pirmās kārtas ārstēšanas izvēle pacientiem ar WPW sindromu. Galvenā metodes priekšrocība ir spēja pilnīgi likvidēt papildu vadīšanas ceļu, tādējādi atbrīvot pacientu no aritmijas un potenciāla riska priekškambaru mirdzaritmijas vai priekškambaru plandīšanās dēļ. Invazīvas elektrofizioloģiskās izmeklēšanas laikā pacientiem ar asimptomātisku WPW sindromu uzreiz var veikt arī papildu ceļa ablāciju.
Vairāk nekā 80% pacientu izveseļojas pēc vienas procedūras. Nopietnas komplikācijas ir ļoti reti.
Priekškambaru plandīšanās
Līdzīgi iepriekš aprakstītajām tahikardijām arī šī ir pēc re-entry mehānisma. Būtiskākā atšķirība starp atrioventrikulārā savienojuma atgriezenisku tahikardiju, atrioventrikulārām atgriezeniskām tahikardijām un priekškambaru plandīšanos ir re-entry loka īpatnības: pirmo divu tahikardiju gadījumā tas saistīts ar atrioventrikulāro savienojumu, bet priekškambaru plandīšanās gadījumā tas lokalizēts priekškambaros. Atgādinām, ka priekškambaros nav specializētas impulsa pārvades sistēmas. Tātad re-entry lokā ir priekškambaru darba miocītu šķiedras. Tieši šī atšķirība nosaka gan priekškambaru plandīšanās ārstēšanas īpatnības, gan arī faktu, ka iespējamas dažādas priekškambaru un kambaru darbības frekvences tahikardijas laikā (skat. 6. attēlu).
Priekškambaru plandīšanās ir visbiežākā supraventrikulārā tahikardija pēc re-entry tipa. Atšķirībā no atrioventrikulārā savienojuma atgriezeniskās tahikardijas un atrioventrikulārām atgriezeniskām tahikardijām priekškambaru plandīšanās ir iegūta slimība un tās biežums pieaug ar vecumu.
Priekškambaru plandīšanās sākums var būt saistīts ar pārejošiem akūtiem stāvokļiem, piemēram, alkohola lietošanu, operācijām, elektrotraumu, miokarda infarktu, perikardītu, miokardītu, plaušu artēriju trombemboliju u.c. Īpašs priekškambaru plandīšanās riska faktors ir iedzimtu vai iegūtu sirdskaiti koriģējošas operācijas.
Starp nekardiāliem stāvokļiem, kas saistīti ar lielāku priekškambaru plandīšanās risku, jāpiemin hroniskas plaušu slimības un aptaukošanās.
Elektrokardiogrammā tipisku priekškambaru plandīšanos raksturo regulāri zāģveida viļņi — f viļņi (skat. 6. attēlu). Parasti to ātrums ir 250–350 reizes minūtē, vislabāk tie redzami II, III, aVF un V1 novadījumā. Gadījumos, kad f viļņi nav pietiekami labi saskatāmi, var izmantot dažādus pasākumus, lai pasliktinātu atrioventrikulāro vadīšanu, piemēram, Valsalvas manevrus, karotīda sinusu masāžu vai īsas darbības medikamentus (īpaši efektīvs ir adenozīns).
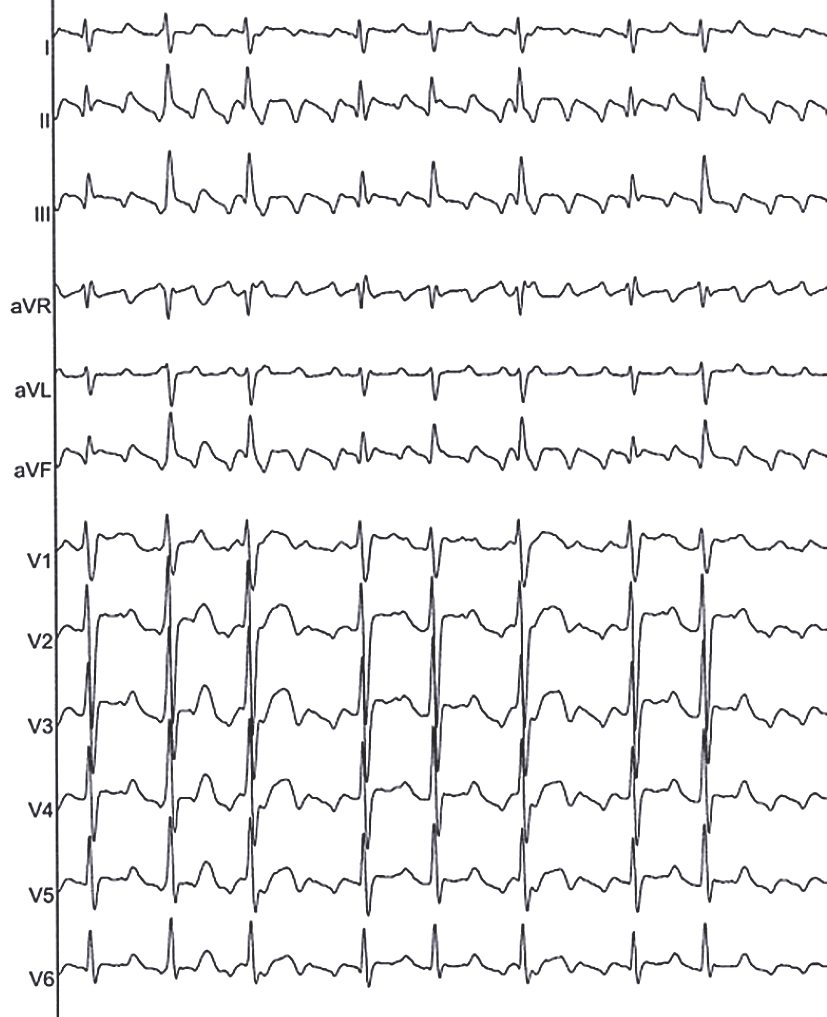

6. attēls
Tipiska elektrokardiogrāfiska aina pacientam ar priekškambaru plandīšanos ar mainīgu pārvades koeficientu 2:1—4:1
ņi nav pietiekami labi saskatāmi, var izmantot dažādus pasākumus, lai pasliktinātu atrioventrikulāro vadīšanu, piemēram, Valsalvas manevrus, karotīda sinusu masāžu vai īsas darbības medikamentus (īpaši efektīvs ir adenozīns).
Atrioventrikulārā pārvade nosaka kambaru ritmu - tas var būt ritmisks vai aritmisks.
Mehānisms
Priekškambaru plandīšanās ir priekškambaru tahikardija pēc re-entry mehānisma. Tas nozīmē, ka priekškambaros ir noslēgts, pietiekami liels aplis ar visām re-entry nepieciešamajām sastāvdaļām - garāku posmu ar ātru impulsa pārvadi, īsāku posmu ar lēnu impulsa pārvadi un elektriski neitrālu telpu starp abiem posmiem. Tipiskas priekškambaru plandīšanās gadījumā par šo elektriski neitrālo telpu kalpo trikuspidālā vārstule.
Katram re-entry lokam var izšķirt t.s. "kritisko daļu", parasti tā atbilst posmam ar lēnāku impulsa pārvadi. Priekškambaru plandīšanās gadījumā kritiskā daļa visbiežāk atrodas labajā priekškambarī starp apakšējās dobās vēnas (v. cava inferior) ieplūšanas vietu un trikuspidālā vārstuļa fibrozo gredzenu jeb t.s. "kavotrikuspidālais istmus".
Aprakstītais mehānisms ir biežākais priekškambaru plandīšanās variants, tāpēc to dēvē par "tipisku priekškambaru plandīšanos", ko konstatē 90-95% gadījumu. Daudz retāk priekškambaru plandīšanās re-entry loks lokalizēts kreisajā priekškambarī. Īpaša situācija ir priekškambaru plandīšanās pacientiem pēc pārciestām kardioķirurģiskām operācijām, jo tad re-entry loks var virzīties ap pēcoperācijas rētu.
Ārstēšana
Paroksizma kupēšana
Sākot priekškambaru plandīšanās pacienta ārstēšanu, ir divas būtiskas pamatproblēmas - kā un kad kupēt aritmiju un kā novērst iespējamās komplikācijas. Atšķirībā no atrioventrikulārā savienojuma atgriezeniskās tahikardijas un atrioventrikulārām atgriezeniskām tahikardijām priekškambaru plandīšanās gadījumā var būt ilgstoši paroksizmi, kas ilgst vairākas dienas, pat nedēļas un mēnešus. Lai izšķirtos par paroksizma kupēšanu, tam ir ļoti liela nozīme. Ārstējot pacientu ar priekškambaru plandīšanās paroksizmu, lēkmes pārtraukšanai var izvēlēties kādu no šiem paņēmieniem:
- elektriskā kardioversija;
- augstfrekvences priekškambaru stimulācija;
- medikamentoza kardioversija;
- kambaru ritma palēnināšana.
Hemodinamiski nestabiliem pacientiem ar priekškambaru plandīšanos jāveic neatliekama sinhronizētā elektrokardioversija. Tādā veidā sinusa ritma atjaunošana iespējama visātrāk un visefektīvāk. Konversija sinusa ritmā sasniedzama pat ar relatīvi mazām elektroenerģijas devām (50-75 džouliem). Gadījumos, kad citi paroksizma kupēšanas paņēmieni nav efektīvi, arī tad jāapsver elektriskas kardioversijas iespēja. Lielākais šīs metodes trūkums - nepieciešamība pēc vispārējas anestēzijas.
Nākamā iespējamā kardioversijas metode ir augstas frekvences priekškambaru stimulācija, ko var panākt transezofageāli, proti, veicot priekškambaru plandīšanās "pārstimulāciju". Veicot kardioversiju tādā veidā, priekškambaru plandīšanos var pārveidot priekškambaru mirdzaritmijā vai arī var atjaunot sinusa ritmu.
Medikamentozā kardioversija ir trešā izvēles metode priekškambaru plandīšanās paroksizma kupēšanai. Aritmijas re-entry loks saistīts ar priekškambaru darba miocītiem, tāpēc izvēles līdzekļi ir I un III klases antiaritmiķi. Salīdzinot ar elektrisko kardioversiju un transezofageālo "pārstimulāciju", antiaritmiskie līdzekļi nebūt nav tik efektīvi.
Pietiekami bieži ir situācijas, kad priekškambaru plandīšanās kardioversija nav iespējama. Būtiskākais šķērslis ir paroksizma ilgums. Ja aritmijas lēkme ir ilgāka par 48 stundām un nav indikāciju neatliekamai kardioversijai, pacients jāsagatavo tās kupēšanai. Tāds pats lēmums attiecas uz pacientiem, kas nevar precīzi pateikt aritmijas epizodes sākumu. Sagatavošanas periodā jāpanāk lēnāka sirdsdarbība, tas nozīmē, ka pacients jābradikardizē. Šim mērķim izmantojami II un IV klases antiaritmiskie līdzekļi. Atsevišķos gadījumos izmantojams arī digoksīns. Atšķirībā no priekškambaru mirdzaritmijas frekvences kontrole pacientiem ar priekškambaru plandīšanos ir sarežģītāka. Parasti jālieto lielākas bradikardizējošu līdzekļu devas un to kombinācijas.
Jaunu paroksizmu novēršana
Izvēles metodes recidīvu profilaksei ir farmakoterapija un radiofrekvences katetra ablācija. Par efektīviem jaunu priekškambaru plandīšanās paroksizmu novēršanas līdzekļiem uzskata flekainīdu un dofetilīdu, kas Latvijā nav reģistrēti.
Efektīvāka alternatīva ir radiofrekvences katetra ablācija. Iepriekš jau minēts, ka tipiskas priekškambaru plandīšanās pamatā ir re-entry loks ar "kritisko vietu" starp v. cava inferior ieplūšanas vietu un trikuspidālās vārstules fibrozo gredzenu - kavotrikuspidālais istmus. Ar impulsa pārvades blokādi šajā zonā pacientu var izārstēt, t.i., ne tikai pārtraukt aritmijas epizodi, bet arī novērst visus apstākļus, lai priekškambaru plandīšanās neatkārtotos. Blokāde notiek ar kavotrikuspidālā istmus radiofrekvences katetra ablāciju. Jāatzīmē, ka ablācijas procedūru var veikt pat tad, ja pacients procedūras dienā ir ar sinusa ritmu.
Ablācijas efektivitāte pacientiem ar priekškambaru plandīšanos ir ļoti laba (95%). Komplikāciju risks ir ļoti niecīgs, mazāks par 0,1%.
Pacientiem, kas dažādu iemeslu dēļ atsakās no radiofrekvences katetra ablācijas, izvēles metode ir bradikardizācija, taču jāņem vērā, ka to panākt dažreiz ir diezgan grūti.
Antikoagulanti
Priekškambaru plandīšanās paroksizms var ieilgt un pacients palīdzību var meklēt vairākas dienas vai pat mēnešus kopš tā sākuma.
Sākoties aritmijai, priekškambaru miokarda kontrakcijas paliek ar mazāku amplitūdu. Atsevišķi saraujoties konkrētām šķiedrām, zūd kopējais saraušanās spēks. Kreisā priekškambara austiņas kustības ātrums kļūst mazāks nekā pie sinusa ritma. Priekškambariem kustoties lēnāk, to dobumos sāk veidoties trombi. Kreisā priekškambara austiņā var vērot spontānu ehokontrastēšanos, kas saistīta ar palielinātu trombembolijas risku.
Tā kā 48 stundas kopš aritmijas sākuma ievērojami palielinās trombembolisku komplikāciju risks, tad ritma atjaunošana iespējama vien tad, kad pacients ir pareizi sagatavots ar antikoagulantiem.
Situācija ar antikoagulantiem ir līdzīga kā priekškambaru mirdzaritmijas gadījumā, tāpēc šim aritmijas veidam veltītajā rakstā vairāk runāsim par trombožu profilakses jautājumiem.
Priekškambaru tahikardijas
Priekškambaru tahikardija ir pati retākā no supraventrikulārajām tahikardijām, kuru dēļ pacienti meklē ārstu palīdzību.
Atšķirībā no visām šajā rakstā apskatītajām aritmijām priekškambaru tahikardijas ir pēc ektopijas mehānisma. Tas nozīmē, ka priekškambaru miokardā parādās neliels šūnu sakopojums, kas strādā ātrāk par sinusa mezglu. Šie sakopojumi jeb ektopiskie perēkļi var atrasties jebkurā priekškambaru vietā.
Priekškambaros ir divu veidu audi - ritma devējs un darba miocīti. Ektopiskie perēkļi var būt saistīti ar abu veidu audiem. Pirmajā gadījumā runā par sinusa tahikardiju, bet pārējās tiek dēvētas par ektopiskām priekškambaru tahikardijām.
Sinusa tahikardija
Sinusa mezgls ir primārs ritma avots sirdī un normālos apstākļos tā darbības frekvence ir 50-70 reizes minūtē. Dažādos fizioloģiskos un patoloģiskos stāvokļos, piemēram, tādos kā fiziska slodze, pārdzīvojumi, arī hipertermijas vai citu slimību gadījumā var novērot t.s. fizioloģisku sinusa tahikardiju, kas ir pilnīgi normāla parādība. Pazūdot izraisošajam stāvoklim, sinusa mezgla darbības frekvence samazinās, piemēram, atpūšoties pēc fiziskām nodarbībām vai normalizējoties ķermeņa temperatūrai.
Gadījumos, kad pacientam ar sinusa tahikardiju izraisošo iemeslu atrast nav iespējams, runā par "nefizioloģisku" sinusa tahikardiju. Izvērtējot tādus pacientus, obligāti jāņem vērā arī psiholoģiskas dabas jautājumi.
Sinusa tahikardijas gadījumā ļoti būtiski noskaidrot, vai tā ir fizioloģiska vai nav. Labs palīgs diagnozes noteikšanā ir kontrole ar Holtera monitoru. Ja tahikardija ir lēkmjveidīga, ja tai nav saistības ar fizisku slodzi, pārdzīvojumiem, dažādām slimībām vai ja tā parādās naktīs, tad runā pret fizioloģiskas sinusa tahikardijas iespēju.
"Nefizioloģiska" sinusa tahikardija būtībā ir ektopiska priekškambaru tahikardija ar perēkļa lokalizāciju sinusa mezglā vai ļoti tuvu tam.
Ektopiska priekškambaru tahikardija
Iepriekš jau norādīts, ka tahikardijas pamatā ir ektopisks perēklis, kas lokalizēts priekškambaru miokardā. Biežākās lokalizācijas ir plaušu vēnu ieplūšanas vietas kreisajā priekškambarī, koronārā sinusa ieplūšanas vieta un crista terminalis labajā priekškambarī.
Visām tahikardijām pēc ektopijas mehānisma ir dažas raksturīgas pazīmes:
- parasti tās sākas pakāpeniski un frekvence pieaug, līdz sasniedz maksimumu;
- tahikardijas laikā frekvence var mainīties;
- tahikardijas frekvence samazinās pakāpeniski, līdz paroksizms pāriet.
Citiem vārdiem sakot, tahikardijai ir "iesilšana" un "atdzišana".
Ektopiskām priekškambaru tahikardijām līdzīgi kā priekškambaru plandīšanās gadījumā iespējama situācija, kad kambaru frekvence ir mazāka par priekškambaru darbības frekvenci. Atrioventrikulārā savienojuma aiztures dēļ, tahikardijai pārsniedzot pārvades robežu, katrs impulss no priekškambariem nevar sasniegt kambarus.
Raksturīgākā ektopiskas priekškambaru tahikardijas elektrokardiogrāfiskā pazīme ir P vilnis pirms QRS kompleksiem. Ļoti būtiski salīdzināt P viļņus tahikardijas laikā ar sinusa ritma P viļņiem, jo tie atšķiras (skat. 7. attēlu).
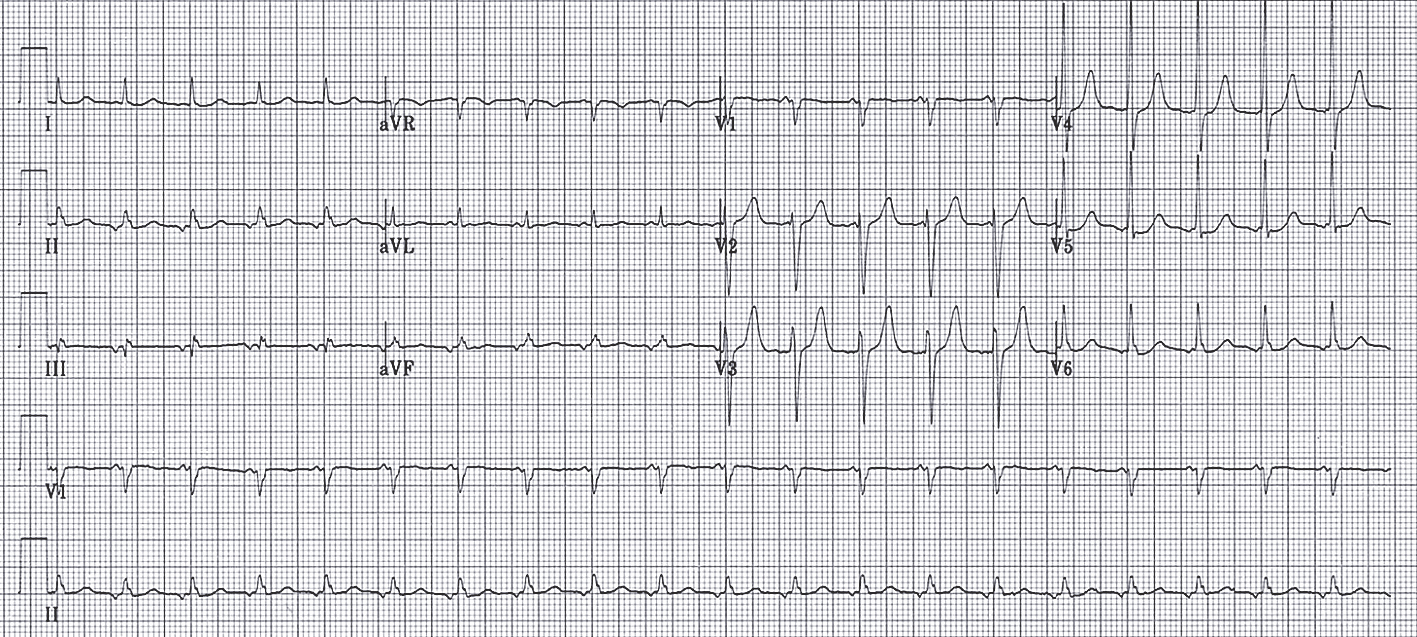

7. attēls
Elektrokardiogramma pacientiem ar ektopisku priekškambaru tahikardiju
Transezofageāla elektrofizioloģiska izmeklēšana priekškambaru tahikardijas gadījumā nav visai lietderīga arī tāpēc, ka iespēja tādā veidā atjaunot sinusa ritmu pacientiem ar ektopiskām tahikardijām ir ļoti niecīga.
Ārstēšana
Fizioloģiskas sinusa tahikardijas ārstēšanas pamatā ir iemesla likvidācija. Nefizioloģiskas sinusa tahikardijas gadījumā izmantojami bēta adrenoblokatori, nedihidropiridīnu grupas kalcija kanāla blokatori, kā arī specifisks sinusa mezgla frekvenci palēninošs preparāts ivabradīns.
Ektopiskas priekškambaru tahikardijas ārstēšanai visefektīvākie ir I un III klases antiaritmiskie līdzekļi. Dažreiz efektīvi ir arī II un IV klases preparāti. Taču jāatzīmē, ka visi antiaritmiskie līdzekļi priekškambaru tahikardiju gadījumā ir diezgan maziedarbīgi.
Farmakoterapijas alternatīva ir radiofrekvences katetra ablācija. Procedūras efektivitāte pacientiem ar ektopiskām priekškambaru tahikardijām nav tik laba kā pacientiem ar priekškambaru plandīšanos, atrioventrikulārā savienojuma atgriezenisko tahikardiju vai atrioventrikulārām atgriezeniskām tahikardijām. Iemesli ir divi:
- ne vienmēr iespējams inducēt ektopisko perēkli;
- pieskaroties perēklim vai sākot uz to termiski iedarboties, dažreiz ektopijas avots pārtrauc savu darbību, pat ja pilnībā nav likvidēts.
Kopumā ablācijas efektivitāte pacientiem ar ektopiskām priekškambaru tahikardijām ir 60-70%.