Klīniskajā gadījumā* aprakstīts pacients ar Vipla slimību: pacienta stāvoklis pakāpeniski pasliktinājies, viņam bija ilgstoša caureja, sāpes epigastrijā un svara zudums. Klīniskā gadījuma aprakstā lasiet par izmeklējumiem un ārstu izvēlētajiem ārstēšanas veidiem.
Klīniskais gadījums
Pacients, 36 gadus vecs, dzīvo savā lauku saimniecībā Preiļos, strādā par elektronikas inženieri, hidroinženieri, ņem ūdens, dūņu paraugus. Paula Stradiņa Klīniskās universitātes slimnīcas gastroenteroloģijas nodaļā 2016. gada 20. janvārī stacionēts neatliekamā kārtā ar ģimenes ārsta nosūtījumu diagnozes precizēšanai un ārstēšanai. Iestāšanās diagnoze — mikroskopisks kolīts suspecta.
Stacionēšanas brīdī pacientam sūdzības ir par biežu, šķidru vēdera izeju (~15 × dienā), ik pa 2 h, biežāk naktīs. Ir periodiskas sāpes vēderā (biežāk 3—4 h pēc ēšanas), vēdera pūšanās un izteikts svara zudums. Gada laikā pacients zaudējis 16 kg ķermeņa masas (pirms tam svēris 50 kg, stacionēšanas dienā svars 33,6 kg). ĶMI 13,8 kg/cm2.
Dzīves anamnēze
Pacients dzimis kā otrais bērns divu bērnu ģimenē, vecākais brālis ir vesels, normāla svara un auguma. Pēc dzimšanas kādu laiku atradies stacionārā, jo mātei bijušas smagas dzemdības. Jāņem vērā, ka arī bērnudārzā un skolas gados bijis astēniskas miesas uzbūves, mazs augumā (tagad augums 156 cm). Bērnībā bieži slimojis ar bronhītu, bijusi abpusēja pneimonija, otorinolaringoloģiskas slimības, otīts, strutainā angīna. Vislabākā veselība bijusi studiju laikos (20—30 gadu vecumā), kad daudz sportojis. Nesmēķē. Mājdzīvnieku nav. Pēdējā laikā ceļojumos ārpus valsts nav bijis. No ģimenes anamnēzes zināms, ka mātes brālim bijusi leikēmija. Vectēvs slimojis ar reimatismu, tuberkulozi, miris no sirds—asinsvadu sistēmas slimības. Iedzimtas slimības ģimenes anamnēzē noliedz.
Slimības anamnēze
Pirmo reizi ārstu redzeslokā nokļuvis 2011. gada rudenī, kad sāka sāpēt abas potīšu locītavas, tās bija pietūkušas, apsārtušas. Nedaudz vēlāk sāpes parādījušās elkoņa locītavās, pacients apmeklējis reimatologu. Izmeklēšanā diagnosticēta podagra, sākta simptomātiska terapija.
Pāris mēnešu vēlāk tā paša gada decembrī pacients atkārtoti dodas pie reimatologa, jo sāpes locītavās nepāriet, parādījušās arī sāpes plecu locītavās, abu ceļu locītavās un plaukstas pamatnes locītavās, ir rīta stīvums un svīšana naktīs. Toreiz pārskatīta diagnoze un veiktas asins analīzes, lai noteiktu autoimūnu artropātiju, kas neapstiprinājās (HLA B27 negatīvs, anti–CCP antivielas negatīvas, RF negatīvs, p–ANCA, c–ANCA negatīvs). Diagnosticēts spondiloartrīts, reaktīva artropātija, terapijā parakstītas Tab. Sulfasalazini 500 mg, nesteroīdie pretiekaisuma līdzekļi (NSPL) tik ilgi, līdz izzūd locītavu sāpes un pietūkums (~4 mēnešus), plus protonu sūkņu inhibitori (PSI).
No 2012. gada līdz 2014. gada ziemai pacients regulāri gājis uz kontroles vizītēm pie reimatologa. Paaugstināta aknu transamināžu līmeņa dēļ Tab. Sulfasalazini nomainītas pret Tab. Plaquenil. Toreiz sāpes locītavās izzudušas, pacients juties daudz labāk — līdz nākamajai stacionēšanas reizei.
Pirmā vizīte pie gastroenterologa
2015. gada sākumā pacientam pakāpeniski zuda ķermeņa masa, to pamanījuši darba kolēģi un draugi. Tā paša gada februārī Daugavpils reģionālajā slimnīcā veikta labās puses cirkšņa trūces operācija. Pēc izrak-stīšanās no ķirurģijas nodaļas jutis izteiktu nespēku, vispārēju vājumu, pāris mēnešu pēc operācijas sākusies caureja, biežāk naktīs. Periodiski bijušas dienas ar normālu vēdera izeju. Pirmoreiz devies pie gastroenterologa Preiļu slimnīcā. Stacionārā veikta endoskopiska gastroduodenoskopija, kur konstatēja mazaktīvas hiperēmiskas gastropātijas pazīmes, sēdpolipu kuņģī, no kura paņemta biopsija. H. pylori tests negatīvs. Histoloģiskā atbilde: tubulāra kuņģa adenoma. Veikta arī kolonoskopija, tur vizualizēja hemoroidālus mezglus bez iekaisuma pazīmēm. Pārējais bez redzamas patoloģijas. USG vēdera dobumam — bez redzamas patoloģijas.
Stacionēšana PSKUS
Tā kā saglabājās sūdzības par biežu, šķidru vēdera izeju 1—2 reizes dienā jau apmēram nedēļu, sūdzības par sāpēm epigastrijā, meteorismu un krišanos svarā, pacients 2015. gada 26.—27. martā stacionēts PSKUS gastroenteroloģijas nodaļā. Asins analīzēs no izmainītajiem rādītājiem bija paaugstināti iekaisuma rādītāji (EGĀ 37 mm/h, CRO 76,2 mg/l) un bija mikrohroma mikrocitāra anēmija — Hb 94 g/l. Slēptās asinis fēcēs — pozitīvs. USG vēdera dobumam — meteorētas jejunum—ileum cilpas ar šķidru saturu, aktīvu darbību, ar biezāku sienu. Mazajā iegurnī brīvs šķidrums. Lai izslēgtu celiakiju, veiktas analīzes. Asins analīzēs anti–DGP IgA, anti–DGP IgG (gliadīnu antivielas), anti–transglutamināzes IgA bija negatīvas. Otrajā stacionēšanas dienā pacients pēc paša lūguma, par iemeslu minot slodzi darbā, izrakstīts no slimnīcas. Izrakstīšanās diagnoze:
- enterāla dispepsija,
- mikrocitāra anēmija,
- spondiloartrīts, reaktīva artropātija,
- hemoroīdu mezgli.
Pacientam ieteikts ambulatori asins analīzēs noteikt vairogdziedzera hormonus, lai kā hroniskas diarejas iemeslu izslēgtu tireotoksikozi. Asinīs noteikt kalprotektīnu, lai izslēgtu iekaisīgu zarnu slimības. Atkārtoti ambulatori veikt kolonoskopiju. Medikamentozajā terapijā lietot Caps. Kreon 25 000 DV, Caps. Gasec 20 mg, FerroTab un Budesonidi rektālās putas.
Ambulatori veiktajās analīzēs kalprotektīns bija paaugstināts — 308,2 mcg/g (N: < 50, vāji pozitīvs 50—200, augsti pozitīvs > 200). Vairogdziedzera hormonu analīzes hiperfunkciju neapstiprināja: TSH — 5,501 mU/l (N: 0,4—4), FT4 — 14 pmol/l (N: 10,3—24,5), antivielas pret TPO — < 37 U/ml (N: < 60). PSKUS 09.04.2015. ambulatori veikta atkārtota kolonoskopija; slēdzienā: resnās zarnas un ileum terminālās daļas gļotāda ir bez vizuāli nosakāmas patoloģijas. Paņemta biopsija no tievās un resnās zarnas. Sagaidītajā histoloģijas atbildē tievās un resnās zarnas gļotāda bez morfopatoloģijas.
Slimības gaita
Gada laikā no iepriekšējās stacionēšanas reizes vispārējais stāvoklis pakāpeniski pasliktinās, pacients 20.01.2016. neatliekamā kārtā atkārtoti stacionētsPSKUS gastroenteroloģijas nodaļā.Iestāšanās brīdī irsūdzības par ilgstošu caureju (jau ~8 mēnešus), periodiskām nelielām sāpēm vēderā, sliktu dūšu 3—4 h pēc ēšanas, izteiktu krišanos svarā (ĶMI iestājoties 13,8 kg/cm2). Pievienojies mazproduktīvs klepus, izteikta svīšana naktīs. Ir nespēks, vājums.
Objektīvā izmeklēšana
Objektīvais stāvoklis vidēji smags. Ir inanīcija. Āda pelēcīgi brūngana ar izteikti samazinātu turgoru.Sirdsdarbības frekvence ritmiska 70 ×/min.Asinsspiediens 115/80 mmHg. Plaušās vezikulāra elpošana, trokšņu nav.Vēders mīksts, jutīgs ileocekāli un ap nabu, meteorēts. Peristaltika izklausāma. Perifēras tūskas nepalpē. Pēc anamnēzes un objektīvajiem datiem izvirzītas pirmās darba diagnozes.
- Celiakija?
- Krona slimība. Ileīts ar smagu malnutrīciju?
- Amiloidoze?
- Mukoviscidoze?
- Saistaudu sistēmas slimība?
- Autoimūna slimība?
Laboratoriskajās analīzēs stacionēšanas dienā koagulogramma normas robežās, urīna analīzes — norma, pilna asinsaina uzrāda paaugstinātu leikocītu līmeni (8,6 109/l), granulocītus (80,3 %), nedaudz samazināti limfocīti (18,1 %). Ir smaga hroniska anēmija: Hb 57 g/l, Ht 21 %, MCV 61 fL, MHCV 17 pg, trombocīti norma — 329 109/l.
Bioķīmiskajās analīzēs AlAT 8 U/l, AsAT 14 U/l, alfa amilāze 17 IU/l, kopējais bilirubīns 3 mcmol/l, tiešais bilirubīns 2 mcmol/l, netiešais bilirubīns 1 mcmol/l, glikoze 4,3 mmol/l, kreatinīns 59 mcmol/l, Ca 1,77 mmol/l, Na 132 mmol/l, K 3,9 mmol/l, Cl 101 mmol/l. Ir paaugstināts iekaisuma rādītājs CRO — 60,7 mg/l.
Veikta koprogramma (1. tabula), kur Cl. difficile A toksīns negatīvs, Salmonella spp. un Shigella spp. nav augušas. Koprogrammā paaugstināts taukskābju daudzums, daudz ziepju, nesagremotā augu barība, kas liecina par sliktu barības sagremošanas pakāpi. Stacionārā papildu analīzēs noteikts feritīns 16 ng/ml (N: 22—322), dzelzs 1,4 mcmol/l (N: 11,6—31,3), pacientam ir hroniska dzelzs deficīta anēmija. HIV tests negatīvs. Ir hipoproteinēmija, hipoalbuminēmija, kopējais olbaltums 54 g/l (N: 64—83), albumīns 29 g/l (N: 35—52). Asins analīzēs ir paaugstināts amiloīda A līmenis serumā — 83,6 mg/l (N: < 6,4), kas varētu liecināt par amiloidozi, bet tas pieder arī akūtas fāzes olbaltumiem, kuru koncentrācija asinīs paaugstinās iekaisuma gadījumā. Prokalcitonīns 2,13 ng/ml (N: 0— 0,05).
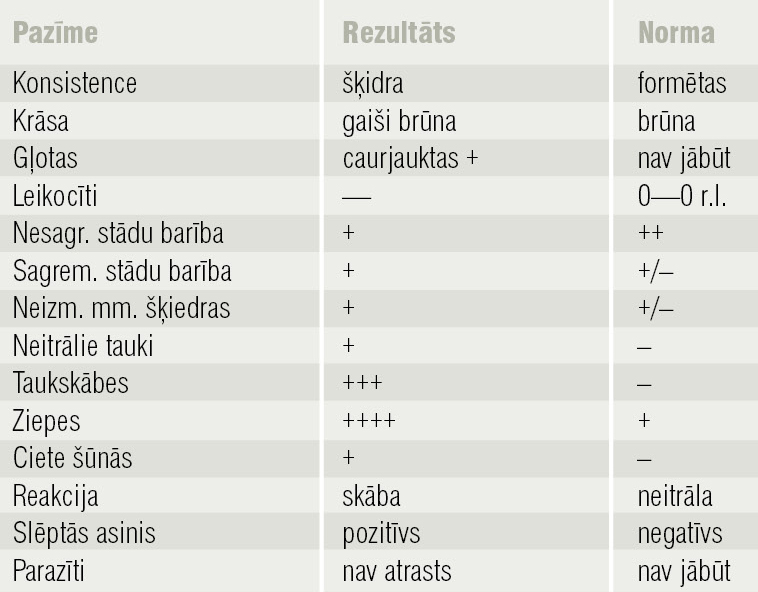

1. tabula
Koprogramma
Ārstēšana
Nodaļā sākta parenterāla barošana caur centrālo venozo katetru ar Sol. Kabiveni, Sol. Addamel, pacients saņēma Sol. Aminoveni 10 % 500 ml, Sol. Glucosae 5 % 500 ml, perorāli Nutrison 10 ml 3 × dienā. Pārlietas 2 Er masas. Pacients saņēmis Sol. Albumini 20 % infūzijas, simptomātisku terapiju — Caps. Hidrasec 100 mg, Gran. Mesalazini 1 g, dzelzs aizstājterapiju — Sol. Venoferi 5 ml i/v, Caps. Rocaltrol 0,25 mcg, empīriski sākta antibakteriāla terapija ar Sol. Metrogyli 0,5 %.
Padziļināta izmeklēšana
21.01. veikta USG vēdera dobumam: aknas, žultspūslis un žultsvadi neizmainīti. Jejunum cilpas meteorētas. Ileum distāli plats ar šķidru saturu, biezāku sieniņu. Nedaudz brīvs šķidrums vēdera dobumā un mazajā iegurnī. Slēdziens: tievās zarnas sieniņas ileum rajonā dilatācija.26.01. veic EGDS (1. attēlā). Barības vada gļotāda neizmainīta, lūmens caurejams brīvi. Kardijas līnija 1 cm virs hiatus. Kuņģa tonuss parasts. Gļotezers ar baltām gļotām. Gļotāda traipaini hiperemēta. Pilorus caur-ejams brīvi. Bulbus duodeni gluds, gļotāda tūskaina, balti raiba. Descendējošās daļas gļotāda ar rupjām gļotādas krokām, tūskaina, graudaina, balti raiba. Slēdziens: duodenopātija. Hiperēmiska gastropātija. Ātrais ureāzes tests H. pylori noteikšanai — negatīvs. Paņemta biopsija.
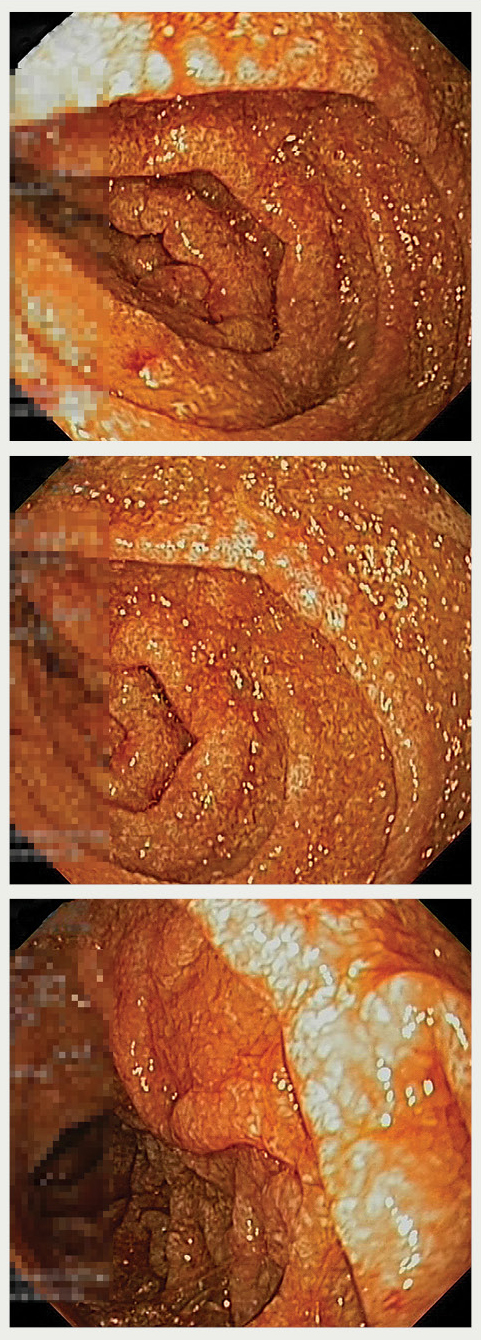

1. attēls
Ezofagogastroduodenoskopija
01.02. veic kolonoskopiju (2. attēls). Endoskopu ievada ileum terminālajā daļā ap 15 cm virs ileocekālā vārsta. Pārskatītā tievās zarnas gļotāda izteikti tūskaina ar tūskainām baltām bārkstiņām. Ileum gļotāda vieglāk ievainojama, difūzi spontāni asiņo. Resnā zarna ar saglabātu haustrāciju. Lūmenā visā resnās zarnas garumā gļotas ar asiņu piejaukumu, kuras noskalo un atsūc. Resnās zarnas gļotāda gluda, elastīga, saskatāmu asinsvadu zīmējumu. Cēkumā atsevišķi sīki hiperēmijas traipi. Slēdziens: iekaisuma aina ileum terminālajā daļā. Paņemta biopsija.
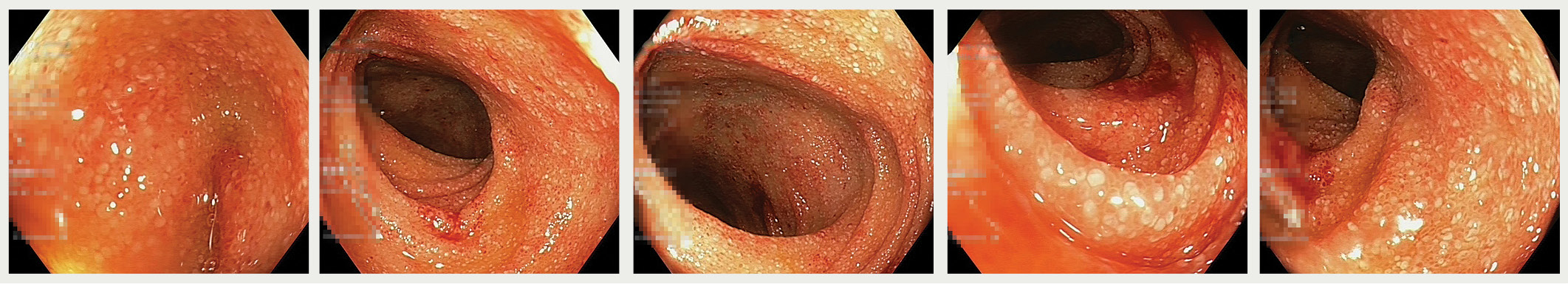

2. attēls
Kolonoskopija
Datortomogrāfija plaušām
Tā kā pacientam ir mazproduktīvs klepus, subfebrila temperatūra, svīšana naktī, paaugstināti iekaisuma rādītāji, veikta datortomogrāfija (DT) plaušām un videnei, lai izslēgtu iekaisuma procesu plaušās. DT ainā pleiras telpās un perikarda dobumā patoloģisku saturu neredz. Iezīmējas sīki punktveida limfmezgliņi videnē. Patoloģiski palielinātus limfmezglus neredz. Abās plaušās (vairāk izteikti abu plaušu augšdaivās) maigs matstikla aizēnojums ar izteikti sabiezētu intersticiālu zīmējumu abu plaušu galotnēs, kur arī iezīmējas pleiropulmonālas adhēzijas. Traheja un galvenie bronhi izsekojami. Ietvertajā vēdera augšējā ⅓ hepatosplenomegālija ar akcentētām tievo zarnu cilpām, tievo zarnu diametrs pat 3,5 cm, ar gaisa—šķidruma līmeņiem — ileusa iezīmes, kā arī izteikti šķiedraini taukaudi. Secinājums: pēc DT ainas nedaudz centroacinālas emfizēmas izmaiņas, uz kura fona nevar izslēgt neliela vaskulīta ainu. Hepatosplenomegālija. Parciāla ileusa aina.
28.01. saņem papildu analīžu rezultātus, kur plaušu tuberkuloze netiek apstiprināta: ARB siekalās — negatīvs. Tiek veikta imunogramma: CD3 88 % (N: 66—80); CD4 51 % (N: 23—50); CD8 38 % (N: 23—38), IgG 6,9 g/l (N: 7—16), IgA 1,64 g/l (N: 0,70—4,00), IgM 0,3 g/l (N: 0,4—2,3), C3 0,6 g/l (N: 0,9—1,8), C4 0,14 g/l (N: 0,1—0,4), ANA sk. 0,4, P–ANCA neg., C–ANCA neg., autoimūnas slimības, imūndeficīta sindromi netiek apstiprināti.
Magnētiskās rezonanses enterogrāfija
Lai izslēgtu iekaisīgu zarnu slimības un zarnu patoloģiju, 28.01. veikta MR enterogrāfija. Tievās zarnas proksimālās cilpas tukšas, distālās cilpas intensīvi pildītas ar šķidrumu, resnā zarna pildīta ar šķidrumu, atsevišķās vietās nedaudz gaisa. Lokāls sieniņas sabiezējums, stenotiskas vietas neatrod. Ileum distālajā galā sieniņa nav sabiezēta. Norādījumu par Krona slimību nav. Resnās zarnas distālajā daļā zarnas saturs, norādījumu par stenotiskiem procesiem nav. Neliels brīva šķidruma daudzums redzams vēderā ap aknām, ap liesu un iegurnī. Būtiski palielinātus limfmezglus saskatīt izdarītajās sekvencēs nevar. Urīnpūslis gludu sienu, bez redzama patoloģiska satura. Secinājums: pārliecinošu norādījumu par iekaisīgiem procesiem zarnās nav.
Atkārtota reimatologa konsultācija
Ņemot vērā pacienta anamnēzes datus par artropātiju, pieteikta konsultācija pie reimatologa (22.01.). Speciālists uzskata, ka pašlaik datu par klīniski aktīvu artropātiju nav. Izvirza tādas diferenciāldiagnozes kā Krona slimība, audzējs, Vipla slimība, amiloidoze. Rekomendē DT sakroileālajām locītavām, lai izslēgtu sakroileītu, jo anamnēzē reaktīva artropātija. Pēc DT ainas sakroileālajām locītavām (27.01.) vizualizē minimāli sklerotiskas pārmaiņas sakroileālajās locītavās. Solitāra erozija labajā pusē, kas, iespējams, var norādīt par sakroileītu.
01.02. rezultāti no tievās zarnas biopsijas: Candida spp. nav augušas, ARB nav atrastas, Campylobacter spp. nav augušas, Yersinia spp. nav augušas.
Stāvoklis dinamikā
Pacientam dinamikā šķidra vēdera izeja samazinājusies līdz trim reizēm dienā, apetīte saglabāta, par 2 kg pieņēmies svarā.
05.02. parādījušās sūdzības par klepu, dzelteni baltām krēpām, temperatūru 38 °C, pastiprinātu svīšanu (kas jau bijusi iepriekš). Objektīvi vēders mīksts, uzpūsts, palpatori jutīgs ileocekāli un sigmas rajonā. Plaušās abpusēji krepitējoši trokšņi, mazāk izelpā, labajā pusē izteiktāk nekā kreisajā, elpo 18 ×/min., SF 78 ×/min., TA 110/70 mmHg.
06.02. veikta RTG plaušām. Plaušas vienmērīgi pneimatizētas. Apikāli pleiropulmonāla fibroze (stāvoklis pēc tuberkulozes anamnēzē suspecta). Plaušu asinsvadu zīmējums neizmainīts. Plaušu saknes strukturētas. Diafragmas kupoli gludi, bazālie sinusi ar nelielu izsvīdumu (kreisajā pusē izteiktāk nekā labajā).
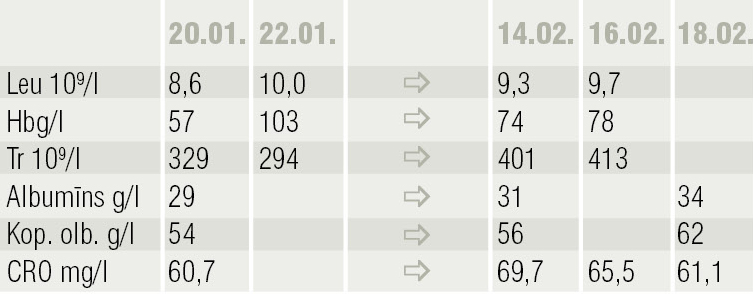
Analīžu rezultātu dinamika parādīta 2. tabulā, temperatūras svārstības — 3. tabulā. No 05.02., kad pacientam parādās febrila temperatūra, terapijā pievieno Sol. Ceftriaxoni 2 g i/v.
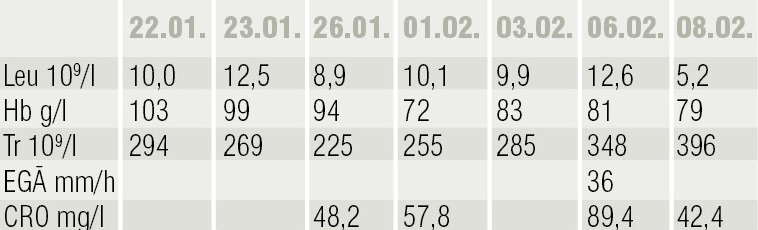

2. tabula
Analīžu rezultāti dinamikā
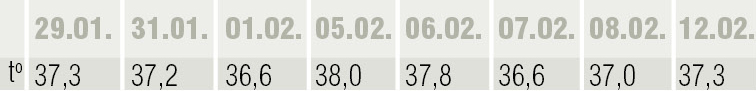

3. tabula
Temperatūras izmaiņas
Tā kā bija veikti tik daudzi izmeklējumi, bet skaidras diagnozes nebija, tika izslēgta arī Fabrī slimība. Veiktas molekulāri ģenētiskās analīzes (10.02.), kur alfa galaktozidāzes aktivitāte — norma.
Ehokardiogrāfija
Lai gan ordinēta antibakteriāla terapija, pacientam ir periodiska neskaidra subfebrila temperatūra, tāpēc veic EhoKG (09.02.). Slēdziens: IF 60 %. Sirds dobumi normāla lieluma. Saglabāta KK IF. Normāla arī KK sistoliskā funkcija. Uz aortas vārstules labās koronārās viras galotnē sabiezējums 8 mm diametrā ar I pakāpes regurgitāciju (skleroze? veģetācija?). Mitrālās vārstules viru skleroze. Mitrāla regurgitācija 0—I pakāpe. Trikuspidāla regurgitācija 0—I pakāpe. LKSS 30 mmHg. Plaušu hipertensijas nav. Perikards neizmainīts. Ja atbilstīga endokardīta klīnika — EhoKG kontrole pēc 7 dienām.
Atkārtotajā EhoKG (16.02.) redz sabiezējumu uz aortas vārstules viras bez nozīmīgas mainības dinamikā. Endokardīta diagnoze netiek pilnībā apstiprināta.
Histoloģiskā diagnoze
08.02. zarnu biopsijas rezultāti. Histoloģijas atbilde no EGDS ņemtā materiāla: duodenum gļotāda ar blīvu, difūza rakstura makrofāgu infiltrāciju. Makrofāgi liela izmēra, ieapaļas formas, labi attīstīti, vāji eozinofilu, putrainu citoplazmu. PAS+, CD68+. Kongo Red negatīvs. Kappa/lambda negatīvs. Morfoloģiskā aina var atbilst Vipla slimībai. Histoloģijas atbilde no kolonoskopijā paņemtā materiāla: tievās zarnas gļotāda ar blīvu, difūza rakstura makrofāgu infiltrātu. Makrofāgi liela izmēra, ieapaļas formas, ar labi attīstītu, vāji eozinofilu, putrainu citoplazmu. Resnās zarnas gļotāda bez rupjas morfoloģijas. Morfoloģiskā aina var atbilst Vipla slimībai. Pa šo laiku pacientam šķidra vēdera izeja ir 1—2 reizes dienā. Apetīte krasi uzlabojusies. Svara pieaugums 3 kg. Vēders mīksts, uzpūsts, palpatori nesāpīgs. Plaušās vezikulāra elpošana, trokšņu nav. Elpo 18 ×/min. SF 72 ×/min. TA 110/70 mmHg. T 36,9 °C Analīzes salīdzinājumā ar iestāšanās dienu nedaudz, tomēr ar pozitīvu dinamiku (4. tabula).

4. tabula
Analīžu rezultāti dinamikā
Galīgā klīniskā diagnoze
Vipla slimība. Duodenīts. Enterīts ar smagu malnutrīciju. Spondiloartrīts, reaktīva artropātija.
Rekomendācijas
19.02., kad pacients izrakstās no slimnīcas, sniegtas rekomendācijas terapijā sākt Tab. Biseptoli — 480 mg 2 × dienā (12 mēnešus). Turpināt Caps. Omeprazoli, Tab. Rocaltroli, Gran. Pentasae, Pulv. Protifar, Nutridrink. Kontrole pie gastroenterologa pēc 2 nedēļām.
Pārskats par Vipla slimību
Vipla slimība ir reta sistēmiska slimība, ko izraisa grampozitīva baktērija Tropheryma whippelii. George H. Whipple no Ņūhempšīras (ASV) 1907. gadā pirmoreiz aprakstīja 36 gadus vecu vīrieti ar caureju, sāpēm vēderā, artralģiju, drudzi, pakāpenisku svara zudumu. Sākotnēji šo sindromu nosauca par intestinālo lipodistrofiju, jo autopsijā konstatēja lipīdu depozītus zarnu gļotādā, mezentērijā un retroperitoneālajos limfmezglos, tikai pēc 42 gadiem (1949. gadā) šo simptomu kopumu nosauca par Whipple (Vipla) slimību. 1952. gadā pirmo reizi ar antibiotikām veiksmīgi izārstēja Vipla slimības pacientu, līdz tam visi gadījumi bija letāli. Ierosinātāju — grampozitīvo baktēriju Tropheryma whippelii (grieķu val. trophe — uzturs, eryma — barjera) identificēja 1992. gadā, šāds nosaukums izvēlēts tāpēc, ka slimība saistīta ar uzturvielu malabsorbciju.
Epidemioloģija
Pirmie apkopotie dati par Vipla slimību ir no 1987. gada — 696 gadījumi. Sastopamība pasaulē kopš 1980. gada ir aptuveni 30 jauni gadījumi gadā. Biežums mazāk kā viens uz miljonu iedzīvotāju. Nelielā Šveices pētījumā sastopamība 0,4 uz miljonu iedzīvotāju. Biežāk Ziemeļamerikā un Rietumeiropā. Biežāk slimo vīrieši nekā sievietes (8—9 : 1). Vipla slimības pacients visbiežāk ir 40—49 gadus vecs vīrietis, kas strādā par fermeri vai nodarbošanās saistīta ar augsni un ūdeni.
Etioloģija
Slimību ierosina grampozitīva bakterija Tropheryma whippelii (3. attēlā). Šo baktēriju var diagnosticēt ar PĶR vai inficētos audus kultivējot uz cilvēka fibroblastu (HEL) šūnām, tomēr baktērijas kultivēšana ir sarežģīta. T. whippelii DNSvar būt pozitīvs arī asimptomātiskiem pacientiem.
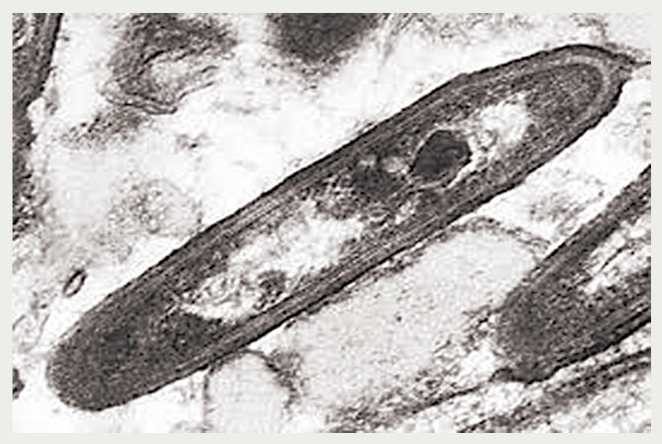

3. attēls
Tropheryma whippelii
Patoģenēze
Šobrīd patoģenēze nav pilnībā skaidra. T. whippelii var atrast zarnu epitēlijā, kapilāru endotēlijā, aknās, smadzenēs, ādā, sinovijā, kaulu smadzenēs, retāk plaušās. Baktērijai nav izteiktas citotoksiskas ietekmes uz šūnu, tāpēc T. whippelii var uzkrāties inficētajos audos bez izteiktas simptomātikas. Palielināts risks saslimt ir cilvēkiem ar imūndeficītu.
Simptomi
Vipla slimība ir multisistēmiska slimība, kam raksturīgas galvenokārt sāpes locītavās, hroniska caureja, malabsorbcija un svara zudums. Sākotnēji pacients ilgstoši sūdzas par sāpēm locītavās, ne vienmēr novērojami uzreiz visi simptomi. Slimības izpausmes atkarīgas no iesaistītajām orgānu sistēmām. Slimība var skart CNS, sirds vārstules, gastrointestinālo traktu.
Locītavu sāpes
80 % pacientu, sāpes parasti migrējošas, lielākoties galvenajās locītavās. Var izpausties arī kā hronisks, migrējošs poliartrīts vai oligoartrīts. Bieži šiem pacientiem sākotnēji ārstē seronegatīvu artrītu.
Gastrointestināli simptomi
Parādās vēlāk nekā locītavu sāpes. Raksturīgas neregulāras caurejas (steatoreja vai ūdeņaina caureja) ar koliku veida sāpēm vēderā. Malabsorbcijas dēļ pievienojas svara zudums.
Sistēmiski simptomi
Drudzis (ap 40 %), limfadenopātija. Šie simptomi var rosināt domu par limfomu.
Neiroloģiskā simptomātika
Visbiežāk CNS iesaiste ir asimptomātiska un ierosinātāju diagnosticē likvorā. Pacientiem, kam ir CNS simptomātika, var būt kognitīva disfunkcija, demence, atmiņas traucējumi, apjukums, cerebrāla ataksija.
Endokardīts
Pacientiem ar endokardītu var nebūt klīnisku simptomu no gastrointestinālā trakta un artralģijas. Lielākoties Vipla slimības izraisītu endokardītu pierāda tikai autopsijā.
Ādas pigmentācijas izmaiņas
Attīstās kā sekas D un B12 vitamīna malabsorbcijai.
Plaušu simptomi
Hronisks klepus, intersticiālas plaušu slimības.
Diagnostika
Tā kā Vipla slimība ir reta, tad šo diagnozi apsver, kad izslēgtas biežāk sastopamas slimības. Jāatceras klasiskais simptomu kopums: sāpes locītavās, caureja, malabsorbcija un svara zudums. Grūtāk Vipla slimību diagnosticēt, ja nav gastrointestinālo simptomu. Par Vipla slimību jādomā, ja pacientam ir ilgstošs drudzis bez cita iemesla, HLA B27 negatīvs artrīts, jaunam cilvēkam CNS simptomātika un pievienojas dzelzs deficīta anēmija, vitamīnu trūkums. Laboratoriskie izmeklējumi būs ar nespecifiskām izmaiņām: anēmija, leikocitoze, paaugstināts CRO līmenis un malabsorbcijas dēļ vērojama hipoalbuminēmija un vitamīnu trūkums. Ja ir aizdomas par Vipla slimību, pirmā izvēles metode ir ezofagogastroduodenoskopija (EGDS), ņem biopsiju no tievajām zarnām. Ja biopsijas rezultāts nepierāda diagnozi, jāņem cits paraugs, piemēram, sinoviālais, cerebrospinālais šķidrums, limfmezgli, vai neinvazīvi iegūstamais materiāls (urīns, fēces, siekalas). Materiālu krāso ar PAS, ja iespējams, izmeklē imūnhistoķīmiski un ar PĶR. Biopsijas materiālā no tievajām zarnām PAS (periodiski skābju—Shiff ieslēgumi) pozitīvi makrofāgi, redzama bārkstiņu atrofija.
Ārstēšana
Vipla slimības ārstēšanas principi parādīti 5. tabulā.


5. tabula
Vipla slimības ārstēšana
Prognoze
Ja pacientu neārstē, mirst 100 % pacientu. Ja pacients 1 gadu lieto antibakteriālos līdzekļus, infekcijas remisija izdodas 70 % gadījumu. Recidīvi 30—40 % gadījumu, lielākoties CNS infekcijas recidīvi.