Galvassāpes ir ļoti izplatīta parādība. Tieši parādība un ne vienmēr problēma, kā tas ir muguras sāpju gadījumā. Vai mēs varētu iztikt bez galvassāpēm? Droši vien ne. Ja tādu nebūtu, tad cilvēce tās vienalga izdomātu, jo nav labāka un vienkāršāka argumenta, lai kaut ko nedarītu, kā pateikt: “Man sāp galva!” Ir virkne norāžu, ka šis apgalvojums nav joks.
Par galvassāpēm uzrakstītā literatūra sniedzas netveramos apjomos, visās sāpju izpētes organizācijās ir atsevišķi paneļi, kas nodarbojas tieši ar galvassāpju izpēti. Ierakstot interneta meklētājā vārdu “galvassāpes”, tiek piedāvāts vairāk nekā 46 000 atsauču uz dažādiem padomiem, gan speciālistu, gan pašu cietēju izteiktiem, bet vai tāpēc galvassāpju biežums un izplatība būtu mazinājusies?
Jaunu Ameriku atklāt noteikti neizdosies, tāpēc par struturālo modeli pārskatam tika izvēlētas www.evidence.de publicētās vadlīnijas par galvassāpēm un migrēnu. [1] Šīs vadlīnijas ir veidotas, apkopojot daudzās nacionālajās un internacionālajās vadlīnijās paustās atziņas un ieteikumus. Pēdējo reizi tās ir revidētas 2007. gadā. Vadlīnijas ir orientētas uz primārās aprūpes ārstiem, kam noteikti ir galvenā loma galvassāpju pacientu aprūpē.
Galvassāpju izplatība, sociālekonomiskās sekas un aprūpes problēmas
Tiek lēsts, ka galvassāpju sastopamība dzīves laikā sasniedz 71%. 38% gadījumu ir saspringuma galvassāpes, no kurām 3% ir hroniskas, apmēram 27% gadījumu jāsastapos ar migrēnu un apmēram 6% gadījumu ar retākām galvassāpju formām. Citos pētījumos tiek izteikts pieņēmums, ka saspringuma galvassāpes, ko sastop 63-86% pacientu, ir vadošā hronisko galvassāpju forma, kurai seko migrēna - to sastop 12-14% sieviešu un 6- 8% vīriešu.
Tātad vairāk nekā 90% gadījumu ir viens no diviem iepriekš minētajiem galvassāpju veidiem. Abi šie galvassāpju veidi var arī kombinēties. Sekundārās galvassāpes, kas saistītas ar citu saslimšanu izraisītām galvassāpēm, sastopamas daudz retāk.
Izmaksas
Izmaksas, kas saistītas ar galvassāpēm, tiek izteiktas milzīgos skaitļos. Tiek lēsts, ka Vācijā tikai migrēnas radītie zaudējumi tautsaimniecībai sasniedz 2,5 miljardus eiro. ASV galvassāpju radītie zaudējumi tiek lēsti 17 miljardu dolāru apmērā. Zaudējumus veido medicīniskās aprūpes izmaksas, darba nespējas dienas un darba produktivitātes zudums, kas saistāms ar galvassāpēm darba laikā.

Tabula
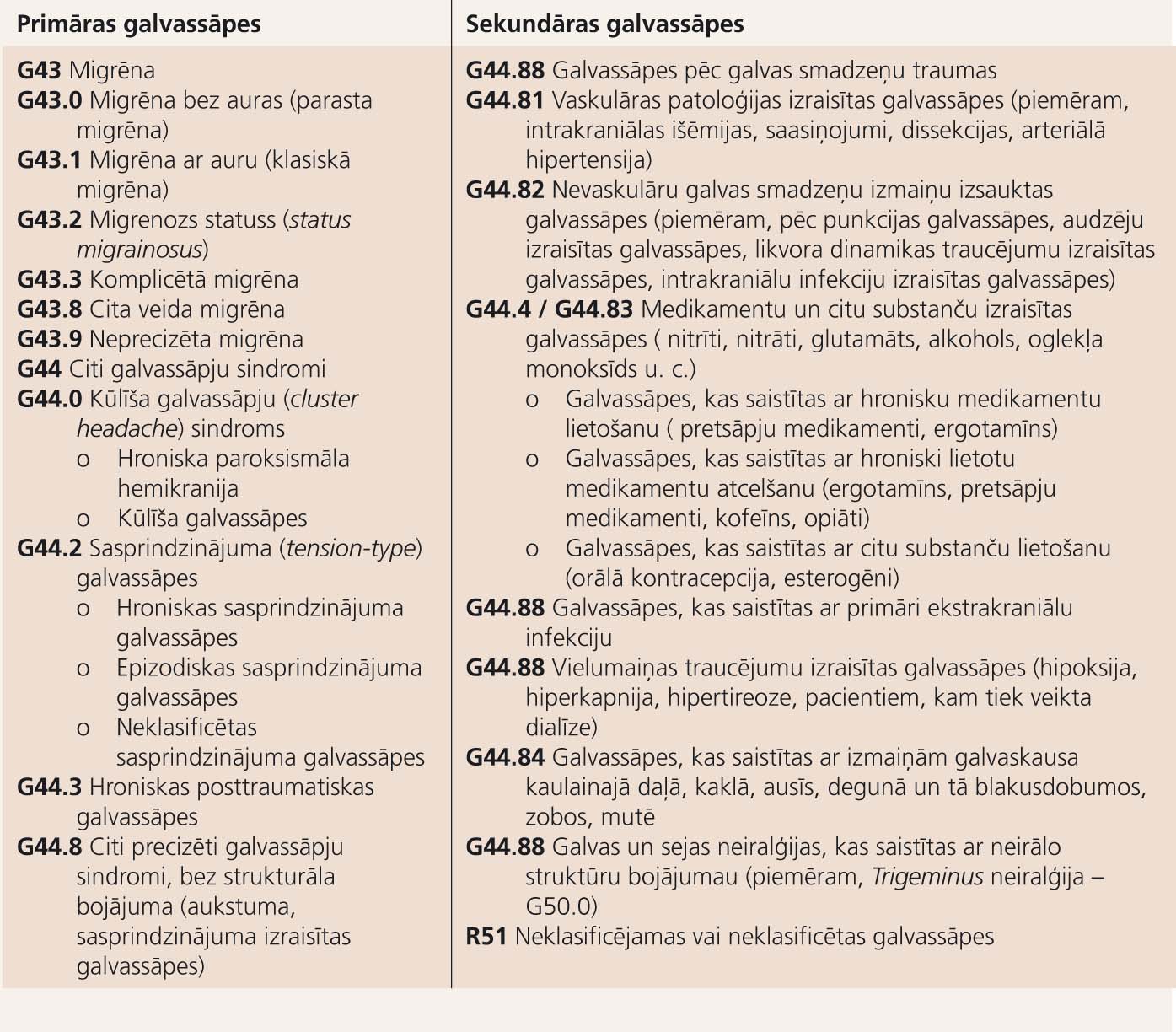
Galvassāpju klasifikācija
Lielā ES vajadzībām veiktā pētījumā tiek pieņemts, ka darba produktivitātes kritums, strādājot ar sāpošu galvu, sasniedz 35%. Uz 1000 strādājošiem gadā galvassāpju dēļ tiek zaudētas 1100-1300 darba dienas. [2]
Abas šīs lielās publikācijas fiksē arī nopietnas problēmas galvassāpju pacientu aprūpē. Lai gan galvassāpju pacientu īpatsvars ārstu praksēs ir liels un pieejamā literatūra ir plaša, zināšanas par galvassāpēm ir nepietiekamas. Migrēna netiek atpazīta un pietiekami ārstēta. Tikai 26% pacientu, kuri vērsās pie ārsta ar sūdzību par galvassāpēm un kuriem pēc IHS (International Headache Society) kritērijiem bija migrēna, šī diagnoze tika noteikta.
Bieži pacientiem tiek nozīmēti kombinētie pretsāpju līdzekļi un reti tiek veikta profilaktiskā ārstēšana. Francijā (2000) tikai 8% migrēnas pacientu terapijā saņēma triptānus, profilaktiskā terapija tika izmantota tikai 6% pacientu.
Savukārt Dānijā (2001) 26% saņēma triptānus un 5% - profilaktisko terapiju. [2] Bieži netiek identificētas medikamentozās galvassāpes, un par biežu nepamatoti tiek diagnosticētas cervikogēnas galvassāpes.
Arī pacienti nav bez grēka savu galvassāpju aprūpē. Par spīti plaši pieejamai informācijai, 50% galvassāpju pacientu ir pārliecināti, ka viņu galvassāpes ir saistītas ar kādu ķermenisku saslimšanu. Tikai 62% migrēnas slimnieku un 36% pacientu ar saspringuma galvassāpēm dzīves laikā griežas pie ārsta, lai risinātu šo problēmu. Ar varu nevienam nevar palīdzēt...
Definīcija un klasifikācija
IHS galvassāpes iedala primārās un sekundārās galvassāpēs. Par sekundārām pieņemts saukt galvassāpes, kas ir kādas citas saslimšanas simptoms. Šīs sāpēs ir jāārstē kauzāli, ārstējot saslimšanu, kas izraisa sāpes.
Primāro galvassāpju gadījumā sāpes ir pamatsimptoms un nav citas strukturālas saslimšanas izpausme. Migrēna un saspringuma galvassāpes ir primāras galvassāpes un kopumā veido 92% no visām galvassāpēm. Nereti vienam pacientam var būt abi galvassāpju veidi. Galvassāpju klasifikāciju skatīt tabulā.
Diagnostika
Galvassāpju diagnostika, tāpat kā citu sāpju diagnostika prasa rūpīgu vispārējās un sāpju anamnēzes ievākšanu un pacienta izmeklēšanu. Bīstamā simptomātika, kas var liecināt par sekundārām galvassāpēm un nopietnu saslimšanu:
- paaugstināta temperatūra, svara zudums, mialģijas,
- paaugstināts asinsspiediens,
- neiroloģiska simptomātika,
- epileptiskas lēkmes,
- sinkopes, apziņas traucējumi,
- meningisms, fotofobija,
- organisks psihosindroms (personības izmaiņas, apjukums),
- stipras, akūtas, līdz šim nebijušas galvassāpes,
- esošo galvassāpju simptomātikas maiņa,
- migrenozas galvassāpes pēc 50 gadu vecuma,
- pirmreizējas galvassāpes pēc 65 gadu vecuma,
- galvassāpes, ko izraisa un pastiprina klepus, deguna šņaukšana un cita veida fizisks sasprindzinājums.
Šādos gadījumos nepieciešama rūpīga papildizmeklēšana diagnozes noskaidrošanai.
Publikācijas apjoms neļauj plaši analizēt visus galvassāpju veidus, tāpēc pievērsīsimies 92%-problēmai, proti, sasprin gu ma galvassāpēm, migrēnai un vēl arī medikamentu izraisītām galvassāpēm, kas bieži vien ir iepriekšminēto galvassāpju neveiksmīgas ārstēšanas sekas un papildinājums.
Diagnostiskie kritēriji
Migrēna bez auras
Pamatsimptomātika:
- galvassāpes parasti vienpusējas,
- pulsējošas,
- mērenas līdz stipras, stipri ierobežo ikdienas aktivitātes,
- fiziska aktivitāte pastiprina sāpes.
Pavadošā simptomātika:
- slikta dūša (gandrīz 100%),
- vemšana (40-50%),
- pastiprināta jutība pret gaismu (60%),
- pastiprināta jutība pret skaņu (50%).
Lai pacientam varētu apstiprināt migrēnas diagnozi, ir nepieciešams, lai pozitīvi būtu vismaz divi pamatsimptomi un viens pavadošais simptoms. Papildus ir jābūt pārciestām vismaz piecām šādām sāpju epizodēm ar sāpju ilgumu no četrām līdz 72 stundām un jābūt izslēgtai sekundāru galvassāpju iespējai.
Migrēna ar auru
10-20% no visiem migrēnas pacientiem pavada neiroloģiska, pārsvarā vizuāla simptomātika, kas attīstās piecu līdz 20 minūšu laikā un parasti ilgst līdz 60 minūtēm. Pie klasiskiem migrēnas auras simptomiem pieskaitāmi homonīmi redzes traucējumi (skotoma), vienpusēji jušanas traucējumi un afāziski traucējumi.
Saspringuma galvassāpes
Pamatsimptomātika:
- sāpes parasti ir abpusējas,
- sāpes ir spiedoši velkošas, ne pulsējošas,
- fiziskās aktivitātes sāpes nepastiprina.
Pavadošie simptomi:
- nav sliktas dūšas un vemšanas,
- nav pastiprinātas jutības pret gaismu un skaņu (viens no abiem var būt).
Lai pacientam varētu apstiprināt saspringuma galvassāpju diagnozi, ir nepieciešams, lai pozitīvi būtu vismaz divi pamatsimptomi un abi pavadošie simptomi. Papildus ir jābūt pārciestām vismaz desmit šādām sāpju epizodēm, kas neārstētas ilgst no 30 minūtēm līdz septiņām dienām, un jābūt izslēgtai sekundāru galvassāpju iespējai.
Atsevišķos gadījumos sāpes var būt arī vienpusējas. Lai arī muskulatūras savilkumi plecu kakla daļā šiem pacientiem ir novērojami bieži, tie nav galvassāpju iemesls. Tie sākotnēji var sekmēt saspringuma galvassāpju attīstību, bet saslimšanas tālākajā gaitā dominē disregulācijas procesi nociceptīvajā sistēmā, kas padara sāpes pastāvīgas.
Epizodisku saspringuma galvassāpju gadījumā ir mazāk par 15 dienām ar sāpēm mēnesī vai mazāk par 180 dienām ar sāpēm gadā. Ja dienu skaits ar galvassāpēm ir lielāks, tad tās definē kā hroniskas saspringuma galvassāpes.
Hroniskas pretsāpju medikamentu inducētas galvassāpes
Šīs galvassāpes ir katru vai gandrīz katru dienu, abpusējas trulas, urbjošas vai pulsējošas. Tās var pavadīt slikta dūša un nedaudz paaugstināta jutība pret gaismu un skaņām. Nereti šīs sāpes it kā imitē pacientam esošās galvassāpes. Migrēnas gadījumā šīs sāpes var būt vienpusējas, viegli pulsējošas, ar pavadošu sliktu dūšu un neizteiktu tendenci uz vemšanu.
Pacienti to bieži dēvē par ikdienas migrēnu. Atceļot pretsāpju medikamentu, parādās atcelšanas galvassāpes. To pacients sajūt kā izteiktu galvassāpju pastiprināšanos. Atcelšanas galvassāpes parasti ilgst septiņas līdz 14 dienas. Tās var pavadīt sirdsklauves, svīšana, baiļu lēkmes, slikta dūšā un vemšana.
Par hroniskām pretsāpju medikamentu inducētām galvassāpēm jāsāk domāt, ja:
- galva sāp vairāk par 20 dienām mēnesī,
- vairāk par desmit stundām dienā,
- tiek lietoti kombinētie pretsāpju medikamenti,
- pretsāpju medikamentu lietošana pārsniedz 15 dienas mēnesī,
- regulāra ergotamīna, dihidroergotamīna, triptānu un citu pretsāpju medikamentu lietošana,
- novēro sāpju stipruma un biežuma pastiprināšanos, atceļot medikamentu.
Ārstēšana
Saspringuma galvassāpes
Terapijas indikācijas un mērķi
Akūtu saspringuma galvassāpju gadījumā (sāpju epizode) medikamentozās terapijas nepieciešamību nosaka pacienta subjektīvās sāpju sajūtas. Nelielu sāpju gadījumā medikamentozā terapija var izpalikt!
Ilgstoša medikamentoza profilaktiskā terapija hronisku saspringuma galvassāpju gadījumā ir nepieciešama, ja nemedikamentozā terapija nav devusi pietiekamu efektu un galva sāp katru vai vismaz katru otro dienu ilgāk par trim mēnešiem.
Terapijas mērķis ir pilnīga un ilgstoša galvassāpju pārtraukšana. Terapijas laikā tiek rekomendēts pacientam aizpildīt sāpju dienasgrāmatu, kas ļauj labāk kontrolēt terapijas procesu. (Paraugs atrodams Latvijas Sāpju izpētes biedrības mājaslapā www.sapes.lv, sadaļā Ārstiem/dokumentācija).
Nemedikamentozā terapija un profilakse
Ļoti svarīga ir pacienta sistemātiska vadīšana un konsultēšana. Pacients ir jāinformē par sāpes izraisošiem faktoriem un pareizu dzīvesveidu. Šai vajadzībai var tikt izmantotas dažādas pacientiem domātas vadlīnijas, kas labi noderēs atgādinājumam, bet primāro informāciju pacientam saprotamā formā ir jāsaņem no ārsta. Iespējas izlasīt dažādas gudrības internetā pacientam ir bijušas arī agrāk, bet šīs informācijas ir ļoti daudz un nereti tā ir pretrunīga. Kā atrast īsto?
Daudziem saspringuma galvassāpju pacientiem ir tendence sevi pārslogot. Viņu stresa, baiļu un depresivitātes parametri ir paaugstināti. Bieži trūkst stratēģiju stresa kontrolei. To visu papildina nepietiekams kustību apjoms un ilgstošas nelabvēlīgas pozas darbā. Ļoti spilgts un pazīstams iemeslu kopums! Kaut kur jau manīts! Jā. Tieši tāpat mēs raksturotu hronisku nespecifisku muguras sāpju pacientu!
Tātad nepareizs dzīvesveids un pasaules uztvere ir galvenais saspringuma galvassāpju iemesls. Iespējams, ka pastāv zināma pārmantota predispozīcija (ģimenes anamnēze), bet tikpat labi tas var būt saistīts ar audzināšanu, apkārtējo vidi un vērojumiem bērnībā. Šī atziņa nosaka, ka svarīgākā nozīme saspringuma galvassāpju pacientu ārstēšanā ir psihoterapijai (sarunas, uzvedības terapija).
Tikai tad, ja pacients sapratīs savas slimības patiesos cēloņus, viņš var būt gatavs (var arī nebūt) pieņemt piedāvāto ārstēšanas plānu. Kad pacients ir novērtēts psiholoģiskajā aspektā, tad atbilstīgi dominējošajai problēmai viņam var ieteikt:
- sakārtot savu uztura režīmu,
- izturības sporta veidus (skriešana, peldēšana, riteņbraukšana),
- relaksācijas metodes (īpaši progresīvā muskuļu relaksācija pēc Jakobsena),
- stresa menedžmenta apguvi,
- psihoterapiju (uzvedības terapiju).
Šīs terapijas metodes apvienojumā ar medikamentozo terapiju hronisku saspringuma galvassāpju gadījumā dod vislabākos rezultātus.
Nav pārliecinošu pierādījumu, ka saspringuma galvassāpju ārstēšanā pozitīvu efektu būtu devušas:
- akupunktūra, akupresūra,
- TENS (transkutānā nervu stimulācija),
- hiroterapija, manuālā terapija, masāžas.
Medikamentoza terapija
Akūtas (epizodiskas) saspringuma galvassāpes
Ir pierādīta nenarkotisko analgētisko līdzekļu - paracetamola, analgīna un nesteroīdo pretiekaisuma līdzekļu - efektivitāte. Ieteicams lietot monopreparātus, jo kombinētie medikamenti var radīt atkarību un ātrāk provocēt medikamentozās galvassāpes. Jāizvairās no ilgstošas pretsāpju medikamentu lietošanas. Zāļu lietošana nedrīkstētu pārsniegt desmit dienas mēnesī.
Hroniskas saspringuma galvassāpes
Lai izvairītos no medikamentozās atkarības, hronisku saspringuma galvassāpju gadījumā neiesaka regulāri lietot pretsāpju medikamentus. Atceļot šos medikamentus, var pārliecināties, vai pacientam nav pievienojušās medikamentozās galvassāpes, un nepieciešamības gadījumā tās ārstēt.
Ja pacientam vienlaikus ir migrēna un saspringuma galvassāpes, tad iesaka veikt saspringuma galvassāpju nemedikamentozos profilakses pasākumus un migrēnas starplēkmju terapiju.
- Pirmās izvēles medikamenti hronisku saspringuma galvassāpju ārstēšanai ir: tricikliskie antideprsanti (amitriptilīns, amitriptinoksīds, doksepīns, klomipramīns). Pozitīva dinamika, lietojot šos medikamentus, ir gaidāma ne ātrāk kā pēc četrām līdz sešām nedēļām, kas noteikti ir jāizskaidro pacientam. Svarīgi izskaidrot pacientam arī to, ka šajā gadījumā antidepresanti netiek lietoti depresijas ārstēšanai, bet gan sāpju sliekšņa paaugstināšanai.
- Ja sešu līdz astoņu nedēļu laikā terapija nav devusi pozitīvu efektu, tad dienas kārtībā nāk otrās izvēles medikamenti - mianserīns vai maprolitīns. Selektīvie serotonīna atpakaļuz ņem ša nas in hibitori (fluoksetīns, paroksetīns, citaloprams) nav efektīvi hronisku saspringuma galvassāpju ārstēšanā.
Migrēna
Terapijas indikācijas un mērķi
Akūtas migrēnas lēkmes pārtraukšanai ir nepieciešama medikamentoza terapija. Ir jāpārtrauc lēkme vai ievērojami jāsamazina sāpes un pavadošā veģetatīvā simptomātika. Lēkmes pārtraukšanas terapija tiek uzskatīta par efektīvu, ja tā dod terapeitisko efektu divu stundu laikā no lietošanas brīža un palīdzējusi vismaz divām trim lēkmēm.
Migrēnas medikamentoza profilakse ir nepieciešama, ja:
- lēkmes ir biežāk par trim reizēm mēnesī un šīs lēkmes slikti padodas medikamentozai terapijai (grūti kupējamas),
- lēkmes izraisa regulāru darba nespēju,
- subjektīvi ir nepanesamas,
- ir ilgākas par 48 stundām,
- bieži komplicējas (neiroloģiskā simptomātika saglabājas vairākas stundas vai pat dienas),
- ja lēkmes parādījušās pēc pretsāpju medikamentu atcelšanas terapijas.
Profilaktiskās terapijas mērķis ir mazināt migrēnas lēkmju biežumu, ilgumu un intensitāti, kā arī novērst medikamentu inducēto galvassāpju attīstību. Par optimālu tiek uzskatīta migrēnas lēkmju parametru samazināšanās par 50%. Pacientiem pirms terapijas un terapijas laikā tiek ieteikts pildīt sāpju dienasgrāmatu.
Nemedikamentoza terapija un profilakse migrēnas ārstēšanā
Svarīga migrēnas profilakses sastāvdaļa ir pacienta izglītošana par migrēnas simptomātiku, patoģenēzi, izraisošajiem faktoriem, kā arī par terapijas un profilakses iespējām. Tas dod iespēju pacientam novērst vai mazināt provocējošos faktorus. Pacientam ir jāsaprot, ka migrēna nav dzīvībai bīstama, ar laiku lēkmju biežums var mazināties, tā nav patoģenētiski ārstējama, bet tās simptomātika ir ietekmējama.
Sāpju dienasgrāmata iemācīs patiesi novērtēt lēkmju stiprumu un ilgumu, terapijas efektivitāti, kā arī pamanīt agrāk neievērotus sāpju lēkmes provocējošus faktorus. Profilaktiskais efekts ir pierādīts šādām terapijas metodēm:
- izturības sporta veidiem (skriešana, peldēšana, riteņbraukšana),
- uzvedības terapijai,
- multimodālajām sāpju terapijas programmām, kas ietver kognitīvo terapiju, stresa un sāpju kontroles tehnikas, progresīvo muskuļu relaksāciju,
- progresīvai muskuļu relaksācijai pēc Jakobsona (arī izolēti),
- asinsvadu regulācijas treniņiem,
- pacientu semināriem, kur tiek pārrunāta slimības patoģenēze, ārstēšanas iespējas, dzīvesstila korekcijas nepieciešamība un iespējas, kā tiek apgūts stresa menedžments un relaksācijas metodes.
Neefektīvas metodes vai tādas, kam trūkst efektivitātes pierādījumu:
- TENS, fizikālā terapija,
- momeopātija,
- autogēnais treniņš,
- hiropraktika un manuālā terapija,
- lokālās medikamentu injekcijas,
- magnēts, kairinošās strāvas,
- zobu ekstrakcija, tonsillektomija, histerektomija,
- pēdu refleksogēno zonu masāža,
- ozona terapija,
- klasiskā psihoanalīze,
- cilmes šūnu terapija.
Acīmredzot visas šīs manipulācijas un noteikti vēl daudzas citas ir mēģināts izmantot, tās aktīvi tiek reklamētas migrēnas ārstēšanai.
Akūtas migrēnas lēkmes ārstēšana
Lēkmes kupēšanai medikamenti jālieto iespējami agrīni, bet tikai tad, kad pacients ir pārliecināts, ka lēkme sāksies. Lēkmju terapijai nevajadzētu būt biežākai par sešām līdz astoņām reizēm mēnesī. Labāki rezultāti ir stratificētai terapijai. Tas nozīmē - ja pacienta migrēnas lēkmes kupēšanai ir nepieciešami triptāni, tad nav vērts sākt terapiju ar aspirīnu un cerukālu, cerot, ka šoreiz varbūt pāries, un tikai tad meklēt triptānus.
Antiemētiskie medikamenti (dopamīna receptoru antagonisti).
Praktiski visas migrēnas lēkmes pavada slikta dūša un vemšana. Antiemētiķu metoklopramīda vai domperidona lietošana var atvieglot veģetatīvās blakusparādības. Šie medikamenti veicina pretsāpju medikamentu uzsūkšanos, uzlabojot lēkmes aizkavēto zarnu motilitāti. Ir pat pierādīts intravenozi ievadīta metoklopramīds sāpju mazinošais efekts. Bērniem un jauniešiem iespējamo metoklopramīda ekstrapiramidālo reakciju riska dēļ iesaka izvēlēties domperidonu. Šie medikamenti jālieto 10-15 minūtes pirms perorālas pretsāpju medikamentu ieņemšanas.
Pretsāpju un pretiekaisuma līdzekļi
Acetilsalicilskābe (aspirīns), ibuprofēns, paracetamols, naproksēns ir pirmās izvēles medikamenti vieglas vai vidēji smagas migrēnas lēkmes kupēšanai. Minimālā aspirīna vai paracetamola deva ir vismaz 1000 mg, ibuprofēnam 400-600 mg. Labāk izvēlēties šķīdināmās vai košļājamās tabletes.
Izteiktas vemšanas gadījumā var būt noderīgs paracetamols svecītēs. Kombinēta perorāla aspirīna un cerukāla lietošana smagas migrēnas lēkmes kupēšanai efektivitātes ziņā ir pielīdzināma sumatriptāna lietošanai. Neatliekamā situācijā smagu migrēnas lēkmju kupēšanai ar panākumiem var tikt izmantota abu šo medikamentu intravenoza ievade. Arī analgīna efektivitāte migrēnas lēkmes kupēšanai ir pierādīta.
Ergotamīns un dihidroergotamīns zaudē nozīmi migrēnas lēkmju kupēšanai.
Triptāni
Triptāni ir selektīvi serotonīna 5HT1B/1D agonisti. Ik pa brīdim parādās kāds jau ns šīs grupas medikaments, liecinot par problēmas aktualitāti un iepriekšējo medikamentu nepilnībām. Pašlaik šajā saimē ir pieejami:
- Sumatriptan,
- Rizatriptan,
- Naratriptan,
- Almotriptan,
- Zolmitriptan,
- Eletriptan,
- Frovatriptan.
Tie ir pirmās izvēles medikamenti smagu migrēnas lēkmju remdēšanai. Sumatriptāns ir visilgāk pieejamais medikaments, tam ir arī visdaudzveidīgākās aplikācijas formas. Vidēji 30% pacientu pēc perorālas triptānu lietošanas divu stundu laikā sāpes ir mitējušās. Pēc subkutānas sumatriptāna ievades - 50%. Apmēram 70% pacientu sāpes divu stundu laikā ievērojami samazinās. 25-40% gadījumu pēc triptānu lietošanas sāpes atjaunojas. Vidēji tas notiek 16 stundas pēc triptānu lietošanas.
Atkārtota triptānu lietošana ir efektīva. Ja pirmreizējā triptānu lietošana bija bez efekta, tad arī atkārtota triptānu lietošana tās pašās lēkmes laikā nesola pozitīvu rezultātu. Labs terapeitiskais efekts, kupējot migrēnas lēkmi ar triptāniem, negarantē tikpat labu rezultātu citas lēkmes pārtraukšanai. 25-30% pacientu triptānu grupas medikamenti ir neefektīvi. Laba rezultāta sasniegšanai triptāni nav obligāti lietojami iespējami agrīni, bet savlaicīga to lietošana var palielināt efektivitātes iespējas. Pacienti, kam ir migrēna ar auru, triptānus drīkst lietot tikai pēc auras parādību izzušanas.
Migrēnas profilaktiska terapija
Migrēnas profilakses terapijas kursam jāilgst vismaz sešus mēnešus. Pirmie efektivitātes rezultāti ir izvērtējami ne ātrāk kā pēc sešām līdz 12 nedēļām. Pabeidzot terapijas kursu ne vēlāk kā pēc 12 mēnešiem, atkārtoti jāizvērtē profilaktiskās terapijas nepieciešamība. Vislabākie rezultāti ir sasniedzami, kombinējot medikamentozo un nemedikamentozo terapiju.
Pirmās izvēles medikamenti migrēnas profilaktiskajā terapijā ir beta receptoru blokatori metoprolols un propranolols, kā arī kalcija jonu antagonists flunarizīns. Medikamentu devas ir paaugstināmas pakāpeniski.
Otrās izvēles medikamenti migrēnas profilaksei ir valproskābe.
Pretsāpju medikamentu lietošanas izraisītu galvassāpju terapija
Šo pacientu aprūpi vislabāk būtu uzticēt neirologam vai algologam. Visbiežāk medikamentu atcelšanas kursu veic neiroloģijas vai algoloģijas klīnikās, bet, pastāvot atbilstīgām iespējām, to var veikt arī ambulatori.
Nemedikamentoza terapija
Pacientam ir jāskaidro pretsāpju medikamentu saistība ar viņa galvassāpēm, jāizskaidro ārstēšanas iespējas un jāmotivē tālākai sadarbībai. Ir ļoti svarīgi, lai pacients pilnībā zinātu par terapijas procesa norisi, atcelšanas galvassāpēm, to ilgumu un medikamentozās terapijas iespējām. Terapijas procesa kontroles uzlabošanai būtu noderīgi aizpildīt sāpju dienasgrāmatu.
Vienlaikus ieteicams sākt arī uzvedības terapiju. Recidīvu biežums pacientiem ar hroniskām medikamentu inducētām galvassāpēm sasniedz 40%. Nereti pēc pirmās vizītes šie pacienti pazūd no ārsta redzesloka un turpina ierasto dzīvesveidu.
Ambulators atcelšanas kurss iespējams, ja ir:
- viegla atkarība,
- stabila sociālā bāze un tuvinieku atbalsts,
- augsta pašmotivācija,
- neizteikta pavadošā depresija,
- sāpju izraisītāji ir kombinētie medikamenti bez kodeīna vai trankvilizatoriem,
- pastāvīga iespēja kontaktēties ar savu ārstu.
Stacionārs atcelšanas kurss tiek indicēts, ja:
- anamnēzē atkārtoti neveiksmīgi ambulatorās atcelšanas mēģinājumi,
- augsts primārais un sekundārais ieguvums no slimības,
- tikuši lietoti kombinētie medikamenti ar kodeīnu vai opiāti,
- nelabvēlīga sociālā vide,
- izteikta pavadošā depresija.
Sāpes izraisošie medikamenti tiek atcelti uzreiz un pilnībā. Tie nedrīkst būt pacientam pieejami. Opiātu, barbiturātu, trankvilizatoru lietošanas gadījumā to devas samazina pakāpeniski divu nedēļu laikā. Atceļot medikamentus, parasti galvassāpes ievērojami pastiprinās, tās var pavadīt slikta dūša, vemšana un cita veģetatīvā simptomātika. Sliktās dūšas un vemšanas mazināšanai var tikt izmantots cerukāls vai domperidons. Sāpju remdēšanai nozīmē naproksēnu divas reizes pa 500 mg. Izteiktas vemšanas gadījumā var būt nepieciešama intravenoza medikamentu ievade, dažkārt arī šķidruma pievade.
Ambulatorajam atcelšanas kursam jāsākas nedēļas nogalē. Desmitajā dienā būtu vēlama atkārtota kontrole pie ārsta. Pēc atcelšanas kursa beigām turpina profilaktiskās terapijas kursu atbilstīgi pamata galvas sāpēm.
Savā praksē nereti naproksēnu tā pretsāpju darbības potencēšanai papildinu ar midokalmu 150 mg divas reizes un izteiktas veģetatīvās simptomātikas mazināšanai nozīmēju klonidīnu sublingvāli vai maigākas iedarbības sirdaludu.
Noslēgumā
Jāsecina, ka abu vadošo galvassāpju formu sekmīgas ārstēšanas svarīgākie priekšnosacījumi ir pacienta līdzestība un savas slimības izpratne, kā arī profilaktiskās un nemedikamentozās ārstēšanas metodes, kam nereti pietrūkst laika. Problemātisku situāciju gadījumā vienmēr var doties pēc padoma pie algologa vai specializētajos galvassāpju kabinetos. Informācija, kur tos meklēt, atrodama mūsu biedrības mājaslapā - www.sapes.lv. Lai veicas!