Klīniskā gadījuma demonstrācijā — komplicēta Krona slimība ar agrīnu slimības sākumu un smagu, recidivējošu gaitu ar zarnu stenožu un fistulu veidošanos. Krona slimības gadījumā, lai novērstu tālāku slimības progresu un komplikācijas, liela nozīme ir savlaicīgai un agresīvai medikamentozai terapijai.
Klīniskais gadījums
(Dr. J. Ivanova)
Anamnēzes dati
Pacientam slimība sākusies 2009. gadā, 15 gadu vecumā, kad periodiski parādījusies šķidra vēdera izeja ar svaigu asiņu piejaukumu, bijusi samazināta apetīte. Viņš izmeklēts un ārstēts Bērnu klīniskajā universitātes slimnīcā (BKUS), kur noteikta diagnoze - čūlains kolīts ar augstu aktivitāti, fiziskās attīstības aizture, hroniska dzelzs deficīta anēmija.
2011. gada sākumā pacients atkārtoti stacionēts BKUS, kur veikta kolonoskopija, konstatēts totāls resnās zarnas bojājums, pseidopolipozes aina, čūlas, kas mijas ar erozijām, kontaktsangvinācija. Slēdziens: čūlains kolīts izteiktā aktivitātes fāzē. Paņemtas biopsijas. Biopsiju slēdziens no resnās zarnas (Nr. 228-242, 2011. gada janvāris): resnās zarnas gļotāda pilnasinīga, tūskaina, bioptātā no terminālā ileum redzama intensīva hroniska iekaisuma infiltrācija, pārējās daļās gļotāda ar nevienmērīgu infiltrāciju, ar limfocītiem, eozinofiliem, plazmocītiem (perēkļaina intensīva infiltrācija). Redzama kriptu distrofija, pamatā sigmas rajonā, un multiplas epiteloīdšūnu granulomas, bez nekrozēm. Colon transversum rajonā viena gigantiska daudzkodolu šūna. Slēdziens: histoloģiskā aina atbilst Krona slimībai.
Pacientam paņemtas arī imunoloģiskās analīzes, lai izslēgtu spondilartropātiju: HLA B27 neg., ANA, pANCA, cANCA neg., ENA 0,2, anti ds DND Av 7,7 V/l, antimitohondriālas Av, aknu-nieru mikrosomālās Av neg., Av pret gludu muskulatūru 1:80, Av pret kuņģa parietālām šūnām 1:80, SAA 97,4 mg/l (↑), kopējais IgE pret pārtikas paneli - būtisku patoloģiju neatrod. Pacientam parakstīta standarta terapija - mesalazīns (1500 mg/dn) un azatioprīns (100 mg/dn). Tomēr šīs terapijas fonā pacientam saglabājās augsta Krona slimības aktivitāte. Tāpēc 2011. gada janvārī ar BKUS konsilija slēdzienu parakstīta ārstēšana ar Infliximab. Bioloģisko terapiju pacients panesa labi, taču bez klīniskas uzlabošanās. No 2011. gada jūnija līdz 2012. gada februārim pacients saņēma Infliximab 5 mg/kg (5 kursus). 2012. gada februārī stacionēts Rīgas Austrumu klīniskajā universitātes slimnīcā, lai veiktu pēdējo Infliximab injekciju. Šajā stacionēšanas reizē viņam bija sūdzības par šķidru vēdera izeju, diskomfortu vēdera lejasdaļā. Laboratoriski bija paaugstināti iekaisuma rādītāji: hemoglobīns 12,8 g/dl, leikocīti 10 200; CRO 66,6 mg/l. Infliximab injekcijām pēc shēmas panesība bija laba.
Tālākā slimības gaita
Sasniedzis 18 gadu vecumu, 2012. gada martā slimības paasinājuma dēļ pacients devies uz konsultāciju pie gastroenterologa Paula Stradiņa Klīniskās universitātes slimnīcas Ambulatoro pakalpojumu centrā. Tālākai terapijai un izmeklēšanai stacionēts 10. nodaļā. Pacientam ir sūdzības par šķidru vēdera izeju (6 ×/dn), sāpēm taisnās zarnas apvidū. Laboratoriski ir paaugstināti iekaisīgie rādītāji - leikocīti 11 900, hemoglobīns 136 g/l; trombocīti 400 000; CRO 61,9 mg/l. Pacientam tiek diagnosticēts paraproktīts, kuru ārstēja ar ķirurģisku drenāžu.
Diagnoze, izrakstoties no stacionāra: Krona slimība (A1; L3; B2; B3, pēc Monreālas klasifikācijas) ar totālu resnās zarnas bojājumu, paasinājuma fāzē, paraproktītu ar pararektālu fistulu. Transrektāla, transfikteriska fistulas drenāža.
Pacientam parakstīta ambulatora terapija:
- sulfasalazīns 4 g/dn p/o;
- mesalazīna svecītes intrarektāli (500 mg × 2/dn);
- azatioprīns 100 mg/dn.
2012. gada rudenī pacients atkārtoti stacionēts 10. nodaļā ar slimības gaitas pasliktināšanos - caurejām ar asins piejaukumu (6 reizes/diennaktī), sāpēm vēderā apakšdaļā pa vidu un pa kreisi un sāpēm taisnās zarnas apvidū. Laboratoriski: leikocīti 11 500, eritrocīti 4,6 milj., hemoglobīns 138 g/l, trombocīti 177 000, C reaktīvais olbaltums 29,5 mg/l.
Kolonoskopijā konstatē sadzijušu fistulas vietu, smagu ulcerozu iekaisumu resnajā zarnā ar taisnās zarnas lūmena stenozēšanos. Ņemot vērā lielu ruptūras risku, taisnās zarnas stenozes dilatāciju neveic. Pacients izrakstīts tālākai ambulatorai terapijai ar līdzīgu terapiju kā iepriekš, bet tika palielināta azatioprīna deva līdz 125 mg/dn. Ņemot vērā slimības agresīvo, komplicēto gaitu, tika sasaukts konsilijs, kur nolēma pieprasīt un atsākt terapiju ar infliksimabu. Taču pacients no šīs terapijas atsakās. No anamnēzes zināms, ka pacients ir nelīdzestīgs, parakstītos standarta terapijas līdzekļus nelieto pareizi. No bioloģiskās terapijas viņš atteicās arī ekonomisku apsvērumu dēļ.
Pēc gada (2013. gada septembrī) pacientam veikta kontroles kolonoskopija, kur redz taisnās zarnas stenozi (izdodas ievadīt tikai pediatrisko gastroskopu). Rektumā un colon sigmoideum čūlas ar fibrīna aplikumu. Proksimāli iekaisuma aina mazāk izteikta. Colon transversum un cekumā vietām samanāms asinsvadu zīmējums, atsevišķas punktveida čūliņas. Slēdziens: smags ulcerozs iekaisums resnajā zarnā. Rektuma stenoze.
Pacientam ambulatori terapijā rekomendēts mesalazīns p/o (4 g/dn), mesalazīna mikroklizmas 4 g/60 ml intrarektāli vakarā pirms gulētiešanas un azatioprīns 100 mg/dn.
2014. gada 17. martā pacients atkārtoti stacionēts 10. nodaļā ar sūdzībām par:
- stiprām sāpēm vēderā - mezogastrija labajā pusē un taisnās zarnas apvidū;
- ķermeņa temperatūras paaugstināšanos līdz 38°C;
- ūdeņainu caureju (vairāk nekā 20 reizes diennaktī);
- svara zudumu (apmēram 6 kg vienā mēnesī).
Pacients ir smēķētājs. Pacienta objektīvais stāvoklis stacionārā:
- vispārējais stāvoklis vidēji smags;
- pacients ar nomāktu garastāvokli, negatīvi noskaņots;
- āda karsta, mikla; svars 47,5 kg; augums 1,62 m; ĶMI = 18,1 kg/m2;
- sirdsdarbība ritmiska, 80 ×/min., toņi skaidri; TA 130/75 mm/Hg;
- auskultatīvi plaušās vezikulāra elpošana, elpo 16 ×/min.;
- vēders palpatori mīksts, sāpīgs ileocekālā rajonā, vēderplēves kairinājuma simptomi negatīvi;
- ķermeņa temperatūra 38°C.
Laboratoriskie rādītāji: asinsainā leikocitoze 15 900, trombocitoze 553 000, anēmija Hb 106 g/l, bioķīmiski paaugstināts CRO 137,9 mg/l. Citi bioķīmiskie rādītāji bez novirzes no normas.
Veicot ķermeņa bioimpedanci, konstatēts samazināts svars, sarkopēnija - samazināta muskuļu masa, tauku šūnu masa un kaulu šūnu masa.
Pacientu stacionārā ārstē konservatīvi - antibakteriālie līdzekļi (ceftriaksons 2 g/dn, metronidazols 1,5 g/dn), sulfasalazīns 3 g/dn, azatioprīns 100 mg/dn, glikokortikoīdi - sākotnēji i/v 125 mg/dn, tad p/o 24 mg/dn, devu mazinošā veidā, kā arī papildu nutrīcija, pretsāpju un rehidratācijas terapija.
Pacientam bija plānots veikt DT kolonogrāfiju, bet taisnās zarnas stenozes dēļ zondi resnās zarnas retrogrādai uzpildei ar gaisu ievadīt neizdevās. Tāpēc 24. martā tika veikta vēdera DT ar i/v kontrastvielu, kur redzēja iekaisīgas pārmaiņas resnās zarnas distālajā daļā, ar norobežotu kolekciju mazā iegurņa labajā pusē. Līdzīgas pārmaiņas, bet mazāk izteiktas arī ileocekālajā pārejā (skat. 1. attēlu).
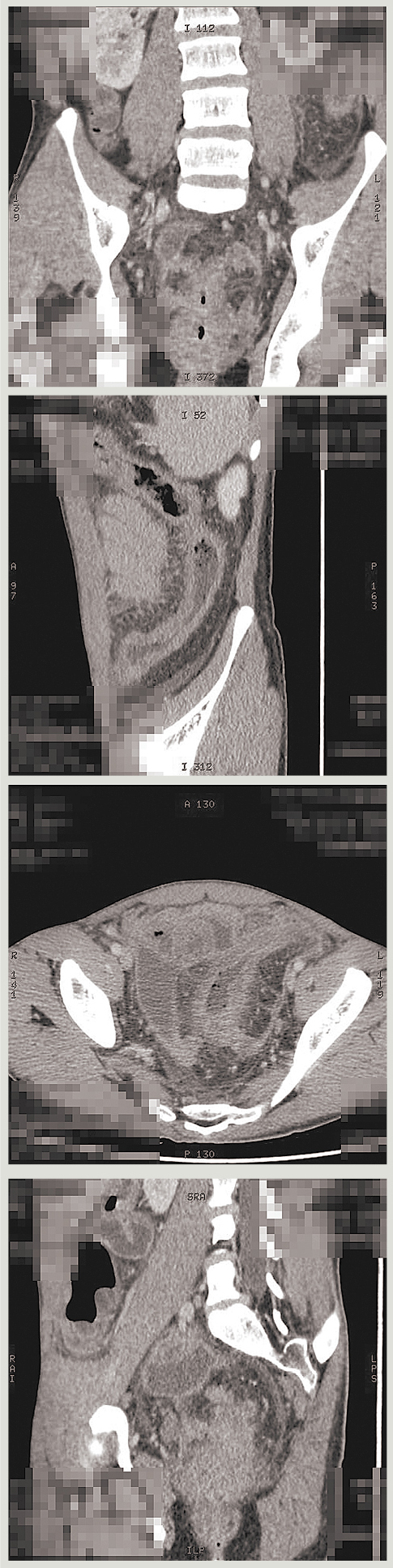

1. attēls
Vēdera DT ar i/v kontrastvielu, kur redz iekaisīgas pārmaiņas resnās zarnas distālajā daļā, ar norobežotu kolekciju mazā iegurņa labajā pusē
Konservatīvās terapijas fonā pacientam saglabājas sūdzības, febrila temperatūra, stipras sāpes vēderā. Tā kā DT bija vizualizēta šķidruma kolekcija mazajā iegurnī, tika pieaicināts dežurējošais ķirurgs, kas izlēma veikt neatliekamu operāciju. 31. martā endotraheālā anestēzijā tika veikta laparotomija, kur konstatēja masīvu, iekaisīga rakstura infiltrātu, kurā iesaistījās ileum distālā daļa, caecum un colon ascendens. Visa resnā zarna, sākot no rectum, bija iekaisīgi izmainīta ar apkārtējo audu infiltrāciju. Ņemot vērā operācijas atradi, bija iespējams izveidot tikai ileostomu.
Operācijas materiāla patohistoloģiskā izmeklēšana. Taukaudu fragments ar fibrozi, izteiktu limfoleikocitāru un makrofagālu iekaisīgu infiltrāciju ar svešķermeņa tipa gigantšūnu klātbūtni, daudzviet arī svešķermeņa tipa granulomas.
Konsultējoties ar morfologu, tika noskaidrots, ka šāda aina raksturīga arī zarnu perforācijas gadījumā.
Dinamikā pacienta stāvoklis pakāpeniski labojās, mazinājās arī iekaisīgie rādītāji.
Galīgā klīniskā diagnoze:
- Krona slimība ar ileuma un totālu resnās zarnas bojājumu, fistulizējoša, stenozējoša forma, paasinājuma fāzē (A1, L3, B2, B3, pēc Monreālas klasifikācijas), KSAI (Krona slimības aktivitātes indekss) = 283,7;
- paraproktīts;
- pararektāla fistula ar drenāžu (2012. g.);
- taisnās zarnas stenoze;
- malabsorbcijas sindroms;
- sarkopēnija;
- fiziskās attīstības traucējumi (bērnībā);
- hroniska anēmija;
- ileostomija 31.03.2014.
Pacients no stacionāra izrakstīts klīniski stabilā stāvoklī ar rekomendācijām ievērot diētu: ēst sabalansētu pārtiku ar lielu olbaltumvielu daudzumu, izslēgt svaigus salātus, dārzeņus, graudus, sēklas, lietot termiski un mehāniski saudzējošu ēdienu. Nutrīcijas uzlabošanai lietot Protifar pulveri pa vienai mērkarotei 3 × dienā, piejaucot ēdienam vai dzērienam. Anaeroba fiziskā slodze. Ambulatori anēmijas terapijā i/v Fe preparāti, osteoporozes profilaksei D3 vitamīna un kalcija preparāti. Krona slimības terapijā turpināt azatioprīna 100 mg/dn lietošanu, kopt ileostomu.
Diskusija
Dr. V. Voltnere: Labi zinu šo slimnieku, jo esmu viņu ārstējusi gan ambulatori, gan stacionārā. Šeit ir vairākas problēmas. Slimniekam Bērnu klīniskajā universitātes slimnīcā bioloģiskie medikamenti bija bezmaksas, taču, kļūstot pilngadīgam, ja slimnieks turpina bioloģisko terapiju, līdzmaksājums ir apmēram 500 eiro mēnesī (no 18 gadu vecuma valsts kompensē tikai 50%). Kamēr vēl slimniekam bija trūcīgas personas statuss un sociālais dienests šo ārstēšanas summu atmaksāja, viņš preparātu saņēma. Pēc tam piederīgie nepieciešamo summu nevarēja atļauties maksāt. Turklāt slimnieks nebija līdzestīgs. Iepriekš nebija zināms, vai Krona slimība nav skārusi arī tievās zarnas.
Prof. J. Pokrotnieks: Datortomogrāfijā bija pierādīts arī tievās zarnas bojājums. Pacients bija smēķētājs. To noteikti nedrīkst darīt! Domāju, ka terapija ar infliksimabu bija neefektīva.
Dr. J. Ivanova: Piekrītu, ka terapija ar infliksimabu bija neefektīva, jo pacients to saņēma veselu gadu.
Prof. V. Pīrāgs: Šis tiešām ir ļoti smags gadījums. Skaidrs, ka šeit nepieciešama ne tikai agresīva medikamentoza terapija, bet arī citu veidu terapija, lai palīdzētu viņam saprast, kā tālāk dzīvot. Man ir lielas aizdomas, ka, ja viņš tiešām lietotu medikamentus, kaut vai pašus lētākos, viņam nemaz nebūtu šīs slimības t.s. pseidorezistentās formas. Var izrakstīt visdārgākos medikamentus, taču, ja ikdienā nelieto pašus vienkāršākos medikamentus, nekādu rezultātu nebūs. Varbūt šajā gadījumā bija jālieto antide-presanti, nevis jādod dārgi medikamenti, turklāt jau iepriekš zinot, ka pacients tos nelietos. Antidepresanti ar vienkāršu psihoterapiju varētu krasi mainīt prognozi, taču, runājot par ķirurģisko ārstēšanu, vai jūs nepieļaujat, ka pacienta multiplie abscesi tomēr bija jāārstē ķirurģiski, nevis jāatslēdz resnā zarna?
Dr. J. Ivanova: DT redzēja šķidruma kolekciju, bet laparotomijā konstatēja konglomerātu ar fibrozi. Histoloģiskajā slēdzienā bija aprakstīts konglomerāts ar fibrozi un taukaudiem kā zarnu perforācijas gadījumā. Tāpēc domājām, ka tur bija zarnu perforācija.
Prof. J. Pokrotnieks: Pašreiz Eiropā virmo doma par pētījumu Krona slimniekiem ar trīs antibiotiku lietošanu vienu gadu.
Prof. U. Dumpis: Infekciju iemesls Krona slimībai visu laiku bijis aktuāls. Salīdzinoši ticama ir mikobaktēriju teorija. Šīs atipiskās mikobaktērijas zarnās ir biežs imūnsupresēto infekciju izraisītājs. Ļoti daudz ir rakstu par mikrofloras izmaiņām zarnās šo slimību gadījumā. Vēl vienu slimību - Cl. difficile infekciju bieži konstatē Krona slimības gadījumā, jo šie pacienti saņem daudz antibiotiku. Vai terapija ar infliksimabu netika sākta par vēlu?
Dr. J. Ivanova: Šo terapiju sāka 2011. gadā, kad tika noteikta Krona slimības diagnoze.
Prof. J. Pokrotnieks: Pirmkārt, par antidepresantiem. Tie pieminēti un rekomendēti vadlīnijās. Šis pacients bija nelīdzestīgs. Varbūt, ka būtu iespēja konsultēties ar speciālistu psihoterapeitu, taču pacientam pie speciālista ir jāaiziet. Otrkārt, pašreiz prof. Puķītis izveidojis spēcīgu darba grupu, kas izstrādā vadlīnijas iekaisīgu zarnu slimību ārstēšanai. Mums vajadzīgi speciālisti arī no šā virziena - viņi zina šīs slimības un pacientus, viņiem ir pieredze ārstēšanā. Sūtīt pacientu konsultācijai pie dažādiem speciālistiem ir mazefektīvs pasākums.
Prof. A. Puķītis: Ko varēja darīt citādi? Kā mainīsies stratēģija? Runājot par antidepresantiem, ir skaidrs, ka antidepresantu lietošana slimību neietekmē. Bet cilvēkiem ar ileostomu ir svarīga sociālā adaptācija - normāla atgriešanās dzīvē, mācībās. Varbūt tas uzlabotu līdzestību. Mums nodaļā bija arī diskusija par antidepresantu terapiju, taču mēs to nesākām.
Par etioloģiju. Ir zināms, ka iekaisīgas zarnu slimības lielākoties rodas no baktēriju biofilmas bojājuma. Neviens vēl nav atklājis, kas bojā šo baktēriju biofilmu. Viena no teorijām - to varētu izraisīt kāds mikrobs vai varbūt kāds ķīmisks faktors. Taču baktēriju biofilmas bojājums ir pierādīts.
Runājot par šo pacientu, jūs redzat pacientu ar smagu Krona slimību. Krona slimība ir jāārstē agrīni un agresīvi. Tagad, kad pagājuši pieci gadi kopš slimības sākuma, viņam izveidojusies zarnas stenoze, vēdera dobums ir pilns ar fibrotiskiem audiem. Šajā gadījumā jautājums par agrīnu ārstēšanu atkrīt un šobrīd tā ir simptomātiska ārstēšana.
Par operāciju. Domāju, ka operācija izdarīta pareizi. Šobrīd pasaulē ir divas taktikas: pirmā - vienmomenta operācija, kad ņem ārā visu iekaisuma konglomerātu; otrā - operācija tiek veikta divos posmos. Visos pēdējo gadu pētījumos pierādīts, ka vislabākie rezultāti ir divmomentu operācijai - vispirms uzliek ileostomu un gaida, kad mazināsies iekaisuma aktivitāte. Parasti jāgaida vismaz trīs mēneši. Tad pēc situācijas veic otro posmu, jo tad rezultāts būs labāks. Ķirurgi izdarījuši tā, kā šobrīd Eiropā pieņemts.
Par bioloģisko terapiju. Ja pacientam nav reakcijas uz bioloģisko preparātu pirmajos sešos mēnešos, tad ieteicams to mainīt. Pēc vadlīnijām šim pacientam vajadzēja saņemt adalibumabu, t.s. otrās līnijas terapiju. Var saprast arī pacienta nelīdzestību, jo terapijas līdzmaksājums ir aptuveni Ls 5000 gadā par vienu medikamentu. Lielākā daļa pacientu, kam esam izvērtējuši bioloģiskās terapijas iespēju, no tās atteikušies tikai finansiālu apsvērumu dēļ. Šo jautājumu atkārtoti esam rosinājuši Nacionālajā veselības dienestā, veselības ministrei, šogad saņemtas atbildes, ka pilnai medikamenta kompensācijai pagaidām valstij naudas nav. Par šo jautājumu cīnās arī pacientu biedrība.
Dr. G. Geldnere: Pacientam visa resnā zarna bija izmainīta - ar stenozēm un perforācijas perēkļiem. Tātad tā bija neatgriezeniski bojāta, tāpēc kolektomijas jautājums ir ļoti būtisks. Atceros vienu slimnieci, 16-17 gadus vecu meiteni, pirms apmēram 20-25 gadiem, kuru uz 7. nodaļu pēc mūsu ķirurgu lūguma pārveda no Bērnu klīniskās universitātes slimnīcas. Viņa no 9 gadu vecuma slimoja ar Krona slimību. Histoloģiski Krona granulomas gan nebija atrastas, bet viņai bija hiper-plastisks gingivīts, duodenīts, iespējams, saistīts ar Krona slimību. Atkārtoti bija veiktas laparotomijas, jo bija izveidojušies abscesi vēdera dobumā. Viņa pie mums bija stacionēta divreiz. Pirmo reizi temperatūru un sāpes vēderā kupēja ar antibiotiķiem, otrajā reizē bija skaidrs, ka ir peritonīts, un drosmīgais ķirurgs Dr. Pavārs bija ar mieru veikt laparotomiju. Vienīgā iespēja bija kolektomija. Pēc šīs operācijas slimnieces stāvoklis pāris dienu bija ļoti smags, pēc tam viņa pakāpeniski atveseļojās un jutās ļoti labi. Toreiz mums nebija ne bioloģisko preparātu, ne azotioprīna. Pagāja zināms laiks, meitene atsāka mācības skolā (pirms tam viņai bija mājmācība). Tad mēs terapijā pievienojām azatioprīnu. Vēl pēc zināma laika viņa pabeidza vidusskolu un gatavojās studijām Vācijā. Pagājušajos Ziemassvētkos viņa man teica, ka jūtoties pilnīgi vesela. Azatioprīnu viņa ir lietojusi vairāk nekā desmit gadus bez pārtraukuma.
Prof. V. Pīrāgs: Šis bija gadījums, kur izdevās parādīt, kā slimība diemžēl var progresēt un iedzīt ārstu strupceļā. Mēs runājam par to, ka sociālā un ekonomiskā situācija ir netaisnīga pret šiem slimniekiem. Un tas nav vienīgais izņēmums. Ko darīt? Jau izskanēja doma, ka jāveido vairāku disciplīnu ārstu komanda slimnīcā. Tas nozīmētu pārtraukt pacienta bezjēdzīgo migrēšanu starp dažādiem konsultantiem, kas dod pretrunīgus norādījumus. Šī vairāku disciplīnu ārstu komanda nodarbotos ar vienas nozīmīgas hroniskas, dārgas slimības ārstēšanu. Tā nav viena slimība, tur ir dažādi varianti. Vai ticēt politiķu solījumiem par finansējuma piešķiršanu? Ir muļķīgi, ka daži pacienti ar daudz vieglākām slimības formām ir nodrošināti ar to pašu medikamentu, bet citiem tā nav. Tādēļ arī mums ir jārīkojas aktīvāk un jārunā ar politiķiem.
Pārskats par Krona slimību
(Dr. E. Krustiņš)
Krona slimība nav jauna. Tai līdzīgus gadījumus aprakstījis jau Hipokrats, bet pirmie Krona slimības gadījumi mūsdienu izpratnē aprakstīti 20. gadsimta sākumā. Slimības etioloģijā un patoģenēzē vēl ir daudz neskaidrību, bet nozīmīga loma, šķiet, ir zarnu traktā mītošajiem mikrobiem un to mijiedarbībai ar organisma imūnās sistēmas šūnām (skat. 2. attēlu).
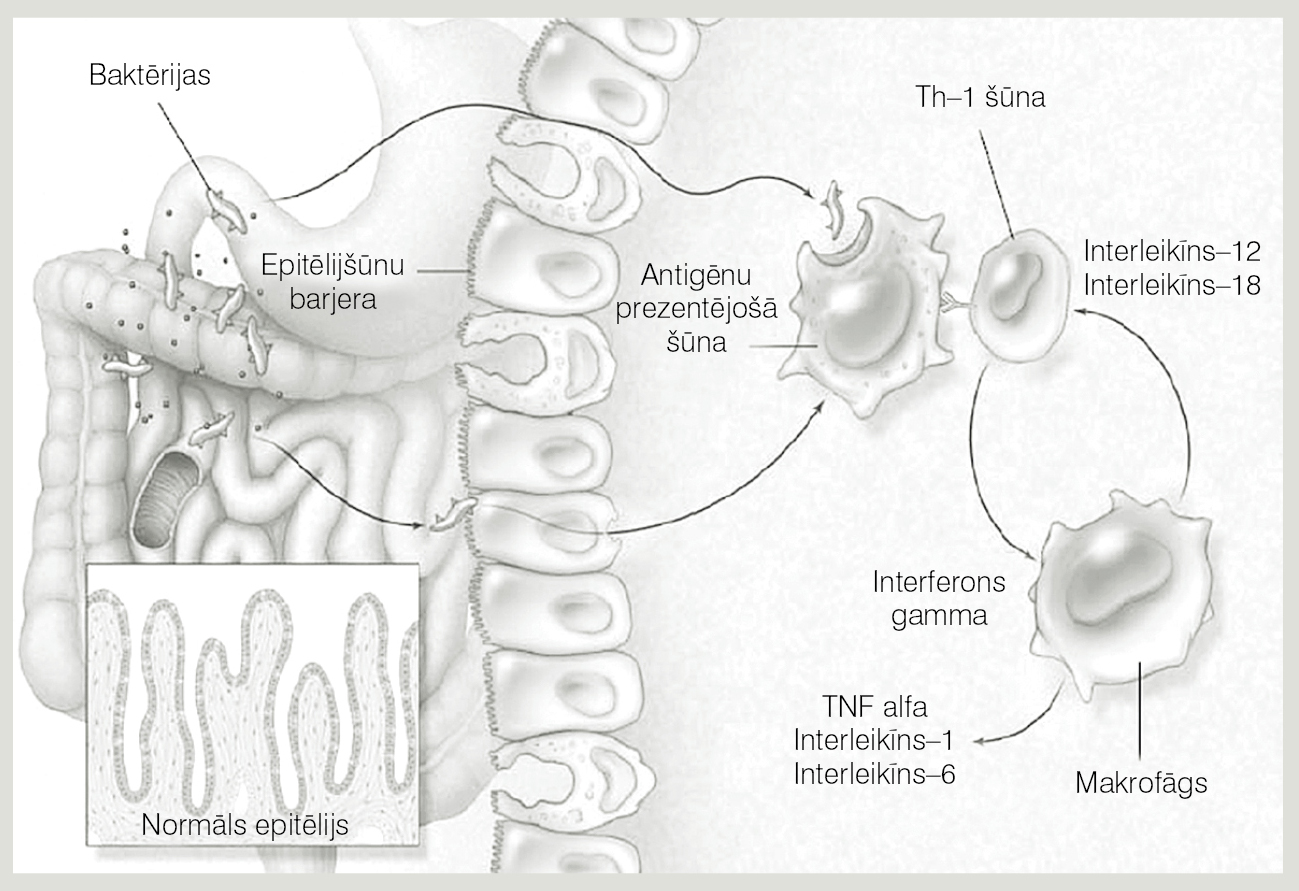

2. attēls
Krona slimības etioloģija un patoģenēze
Klīniskās izpausmes
Krona slimībai ir divas formas: stenozējoša un penetrējoša. Pacientiem ar stenozējošu formu vairāk raksturīgas zarnu striktūras ar pasāžas traucējumiem, kamēr pacientiem par penetrējošu formu galvenā slimības izpausme ir fistulu veidošanās gan starp dažādām zarnu trakta daļām, gan arī starp zarnām un ādu. Slimības aktivitāti nosaka pēc Krona slimības aktivitātes indeksa, tā aprēķinā ņem vērā gan pacienta sūdzību biežumu, gan laboratoriskos rādītājus, gan komplikācijas. Slimības gaita ir hroniska - ar remisijas un paasinājuma periodiem. Slimībai ilgākā periodā raksturīga komplikāciju attīstība - striktūras zarnās, fistulas, abscesi, kas reizēm prasa ķirurģisku iejaukšanos. Turklāt iekaisuma aktivitāte var būt svārstīga, bet komplikācijas parasti lēnām progresē (skat. 3. attēlu).
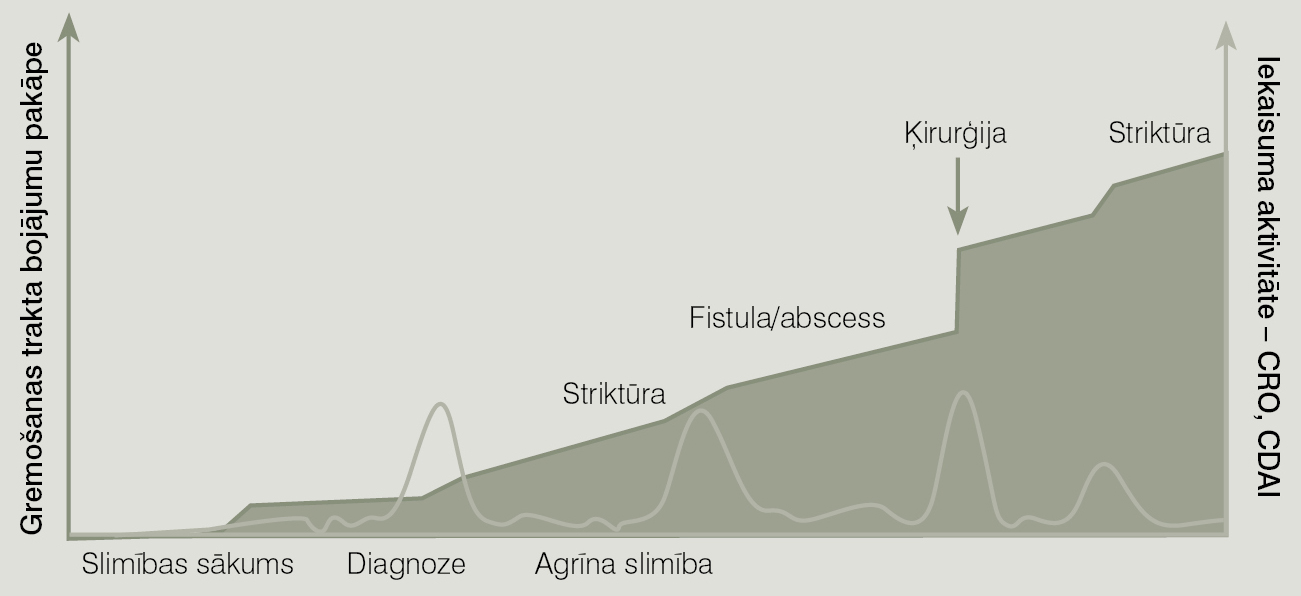

3. attēls
Iekaisuma aktivitāte
Hroniskās gaitas dēļ iekaisīgās zarnu slimības, arī Krona slimību var salīdzināt ar arteriālu hipertensiju un cukura diabēts, kur svarīgi ne tikai ārstēt akūtos simptomus, bet arī laikus domāt par vēlīno komplikāciju profilaksi. Slimības sākumā zarnas sieniņā dominē gļotādas tūska ar iekaisuma infiltrātu un fibroze ir maz izteikta, bet, slimībai progresējot, iekaisuma zona stenozes rajonā pamazām mazinās un arvien lielāku daļu aizņem saistaudi, kas ir neatgriezenisks process.
Terapijas mērķi
Šobrīd norit aktīvas diskusijas par Krona slimības terapijas mērķi. Ja sākotnēji tā bija simptomu mazināšana, klīniskas remisijas panākšana, tad pēdējos gados ieviests jauns termins - dziļa slimības remisija, kas ir kombinēts rādītājs, kur tiek ņemta vērā gan klīniskā, gan endoskopiskā (čūlu sadzīšana), gan histoloģiskā remisija. Dziļās remisijas iegūšanai svarīgs t.s. terapeitiskais logs, kas ir agrīns periods, apmēram divus gadus no slimības sākuma. Šajā laikā sākta agresīva ārstēšana sniedz labāku ilgtermiņa rezultātu un prognozi.
Krona slimības ārstēšanā pamata medikamenti ir kortikosteroīdi, imūnsupresanti, bioloģiskie medikamenti, kas tiek kombinēti dažādās terapijas shēmās. Jāatzīmē, ka (atšķirībā no čūlainā kolīta) Krona slimības ārstēšanā aminosalicilskābes preparātiem ir pakārtota loma.
Konvencionālā shēmā remisijas indukcija tiek panākta ar kortikosteroīdu terapiju, bet uzturēta ar imūnsupresīvo terapiju. Ja šo medikamentu lietošana ir neefektīva, tiek sākta terapija ar bioloģiskiem medikamentiem. Pēdējā laikā ir tendence jau agrīni ārstēt ar bioloģiskiem medikamentiem ar vai bez imūnsupresīviem medikamentiem agrīnākas remisijas iegūšanai un nodrošināšanai, kas perspektīvā mazinātu arī komplikāciju risku un smagumu. Remisijas gadījumā šo medikamentu devas tiek mazinātas līdz minimālajai efektīvajai devai.
2007. gada žurnālā Clinical Gastroenterology and Hepatology publicēti dati par Krona slimības pacientu apsekojumu 10 gadus pēc diagnozes. Rezultāti nebija iepriecinoši - slimības gaita lielai daļai pacientu ir progresējoša - 90% pacientu novēroja slimības recidīvu, 53% attīstījās komplikācijas (striktūras vai fistulas), šo komplikāciju ārstēšanā 37% bija nepieciešama ķirurģiska iejaukšanās. Tas viss rada darbspēju zudumu, invaliditātes risku - īpaši jauniem cilvēkiem.