Brūču aprūpei paredzēto līdzekļu klāsts ir plašs; dažādām brūcēm piemēroti dažādi līdzekļi. Taču kā šajā plašajā līdzekļu klāstā neapjukt? Šajā rakstā apkopojām jaunākos pētījumus un iespējas brūču kopšanai un dzīšanas procesa veicināšanai.
Aktualitāte
AVOTS: Christina Lindhom, Richard Searle. Wound management for the 21st century: combining effectiveness and efficiency. International Wound Journal, Volume 13, Issue S2, July 2016, Pages 5–15.
Brūču rašanās iemesli ir dažādi: vienas rodas pēc ķirurģiskas iejaukšanās, citas traumu rezultātā, dažas attīstās tādu faktoru dēļ kā cukura diabēts vai asinsvadu slimības. Tāpēc brūces klasificē akūtās (ķirurģiskas brūces un apdegumi) un hroniskās (kāju čūlas, diabētiskas čūlas, izgulējumu brūces). Neatkarīgi no iemesla brūces ietekmē kā pacientus, tā viņu aprūpētājus, gan arī atstāj iespaidu uz veselības aprūpes sistēmu kopumā, tāpēc brūces mēdz dēvēt arī par “kluso epidēmiju”.
Epidemioloģija
Pētījumos Lielbritānijā un Dānijā izskaitļots, ka apmēram 3—4 cilvēkiem no 1000 iedzīvotājiem ir vismaz viena brūce. Daudzas no šīm brūcēm kļūst hroniskas — pētījumos pierādīts, ka apmēram 15 % brūču gada laikā nesadzīst. Lēš, ka populācijā, kur iedzīvotāju skaits ir 1 miljons, apmēram 3500 cilvēkiem ir kāda brūce, no tiem apmēram 525 cilvēkiem tā ir ilgāk par gadu. Pētījumos izskaitļots, ka 27—50 % no stacionētajiem pacientiem nepieciešama brūču aprūpe.
Kā uzlabot brūču aprūpi?
Ir trīs faktori, kas nosaka brūces aprūpē izmantotos resursus, un, ietekmējot tieši šos faktorus, brūces aprūpēt izdotos efektīvāk:
- laiks līdz brūces sadzīšanai — ilgāka dzīšana nozīmē lielākas ārstēšanas izmaksas un komplikāciju attīstības risku;
- pārsēju maiņas biežums — biežāka pārsēju maiņa palielina ārstēšanas izmaksas un komplikāciju risku;
- komplikāciju attīstības biežums — komplikāciju gadījumā pacients varbūt jāstacionē, jāiejaucas ķirurģiski, pagarinās ārstēšanas ilgums.
Komplikācijas
Brūces ne vienmēr dzīst labi, to ietekmē pacienta vispārējais veselības stāvoklis, blakusslimības un citi stāvokļi. Viena no būtiskākajām komplikācijām ir brūces inficēšanās. Pētījumā Lielbritānijā izskaitļots, ka inficējas 13,3 % kāju čūlu un 10,4 % izgulējumu brūču. Brūču inficēšanās (neatkarīgi no tā, vai tās ir operācijas vietā vai radušās cita mehānisma rezultātā) var radīt arvien vairāk komplikāciju. Kādā pētījumā Zviedrijā ziņots, ka 26,6 % pacientu ar nedzīstošām hroniskām brūcēm lietojuši sistēmiskas antibiotikas un vairāk par 60 % pacientu pēdējos sešos mēnešos bijis vismaz viens antibiotiku kurss. Brūču inficēšanos pavada brūces eksudācija, kad jālieto pareizie pārsēji.
Brūču aprūpes pamatprincipi
AVOTS: David G Armstrong, et al. Basic principles of wound management. UpToDate.com, Literature review current through: Jul 2016, topic last updated: Apr 28, 2016.
Brūce ir normālas ādas struktūras un funkcijas bojājums. Lai brūce dzītu adekvāti, tai jābūt labi vaskularizētai, tajā nedrīkst būt nekrotiski audi, tai nav jābūt inficētai, vēlams saglabāt mitru. Pārsējiem jākontrolē eksudāta daudzums, jāno-drošina, ka pārlieku intensīvi nevairojas baktērijas, jānodrošina šķidruma līmenis un jābūt pietiekami viegli lietojamiem. Brūces, kas dzīst labi (notiek granulācija, epitelizācija), var slēgt un segt. Būtiski, ka visās brūcēs ir mikroorganismi, tomēr ne visas ir inficētas. Ir vairāki topiski līdzekļi, kas paredzēti labākai brūces dzīšanai; lai gan ne visu līdzekļu lietošanai rodams pamatojums pētījumos, tomēr lielākajai daļai konkrētos gadījumos ir liela nozīme.
Farmakoterapija
Visās brūcēs ir mikroorganismi, tomēr ne visas ir inficētas. Tāpēc antibakteriāla terapija nav indicēta visu brūču gadījumā, bet tikai tad, ja ir drošas inficētas brūces pazīmes. Nav datu, kas pamatotu antibakteriālu profilaksi neinficētu hronisku brūču gadījumā. Klīniskas inficētas brūces pazīmes ir lokālas un sistēmiskas. Lokālās pazīmes ir celulīts, strutojošs un pūžņojošs brūces saturs, smaka no brūces, slapjā gangrēna, osteomielīts; sistēmiskās pazīmes: drudzis, slikta dūša, hipotensija, hiperglikēmija, leikocitoze, apjukums. Lai arī nav drošticamu pierādījumu, ka īstermiņa glikozes līmeņa kontrole asinīs tieši ietekmē brūces dzīšanu vai pasargā no infekcijas, tomēr klīniskā prakse rāda, ka glikozes līmeņa kontrole ir būtiska, aprūpējot pacientu ar brūcēm.
Pacientiem brūces hronificēšanos veicina blakusslimības, kas saistītas ar traucētu imūnsistēmas darbību (piemēram, cukura diabēts), un viņiem var nebūt klasisko sistēmisko inficētas brūces pazīmju. Šiem pacientiem hiperglikēmija var norādīt uz infekcijas apjomu.
Brūces attīrīšana
Brūces, kur ir nekrotiski audi, sārņi vai svešķermeņi, jāattīra ķirurģiski. Akūtās traumatisku mehānismu ceļā radušās brūcēs tie visbiežāk ir svešķermeņi, nesimetriskas atmirušas malas; ķirurģiskā ceļā radušās brūces var būt inficētas, piesārņotas ar zarnu saturu, tajās var būt nekrotiski audi. Šie apstākļi kavē paša organisma spēju attīrīt brūci.
Hronisku brūču gadījumā dzīšanu kavē atmiruši audi, samazināta angioģenēze, hiperkeratotiski audi, eksudāts un bioplēves veidošanās.
Skalošana
Skalošana ir būtiska, lai mazinātu baktēriju daudzumu brūcē un atbrīvotu brūci no svešķermeņiem; tai jābūt pirmajam brūces aprūpes solim. Visbiežāk izmanto siltu, izotonisku šķīdumu, tomēr pētījumos inficēšanās riska mazināšanā nav pierādīts izotoniska šķīduma pārākums pār krāna ūdeni. Skalošanai var izmantot arī šķīdumus ar antiseptiskām īpašībām.
Ķirurģiska attīrīšana
Brūci ķirurģiski tīra ar skalpeli vai citu asu instrumentu ar mērķi mehāniski attīrīt no nekrotiskiem audiem un bioplēves. Ķirurģiska attīrīšana hronisku brūču gadījumā samazina baktēriju daudzumu brūcē, stimulē brūces epitelizāciju. Lielu nekrotisku brūču gadījumā ķirurģiska attīrīšana ir izvēles metode, tā indicēta, ja ir infekcijas pazīmes (celulīts, sepse). Tāpat tā indicēta hronisku nedzīstošu brūču gadījumā, lai likvidētu infekcijas perēkli, iegūtu audu paraugus mikrobioloģiskai un histoloģiskai izmeklēšanai. Ķirurģiski pareizi attīrīta brūce kopumā dzīst labāk.
Enzīmi
Enzīmu izmantošana brūcē joprojām ir diskusiju avots. Čūlu gadījumā enzīmu izmantošana neuzlabo dzīšanu, tomēr kolagenāze var veicināt endotēlija šūnu un keratinocītu migrāciju, tādā veidā stimulējot angioģenēzi un epitelizāciju, nevis darbojas tieši kā brūces attīrīšanas līdzeklis.
Bioloģiska attīrīšana
Brūces bioloģiskai attīrīšanai pasaulē mēdz izmantot dažādu sugu kāpurus, tomēr šī metode nav kļuvusi ļoti populāra, turklāt ap 20 % pacientu tās gaitā ir izteiktas sāpes.
Topiska terapija
Augšanas faktori
Augšanas faktori, kas ietekmē brūces dzīšanu, ir trombocītu augšanas faktors (platelet derived growth factor — PDGF), fibroblastu augšanas faktors (fibroblast growth factor — FGF) un granulocītu—makrofāgu kolonijstimulējošais faktors (granulocyte–macrophage colony stimulating factor — GM–CSF). Augšanas faktoru izmantošana brūču dzīšanas veicināšanai plaši pētīta hronisku kāju čūlu ..
Trombocītu augšanas faktors bekaplermīns sekmē šūnu proliferāciju un angioģenēzi, tādējādi veicinot dzīšanu. Tas apstiprināts lietošanai ASV pacientiem ar neinficētām diabētiskām čūlām, kas sniedzas zemādā un kam ir pietiekama asinsapgāde.
Epidermālais augšanas faktors pētījumos pierādīts efektīvs čūlu izmēra mazināšanai. Pēc tā lietošanas čūlas dzīst labāk, tomēr tas neietekmē epitelizāciju un to plaši neizmanto.
GM–CSF intradermālas injekcijas veicina hronisku kāju čūlu un arī venozu čūlu dzīšanu. Pētījumā, kur 60 pacientiem nejaušināti ievadīja GM–CSF injekcijas 200 mkg, 400 mkg vai placebo, novērots, ka GM–CSF grupā pēc 13 nedēļām brūces bija dzijušas ievērojami labāk.
Antiseptiķi un pretmikrobu līdzekļi
Lielākā daļa antiseptisku un pretmikrobu līdzekļu ir kairinoši un var būt citotoksiski, tāpēc kavē dzīšanu un var radīt sensitizāciju. Tomēr ir vairāki līdzekļi, kas pierādīti kā efektīvi.
Preparāti uz joda bāzes
Līdzekļi uz joda bāzes samazina baktēriju daudzumu brūcē un veicina brūces dzīšanu, nodrošinot tajā mitru vidi. Preparāti uz joda bāzes ir bakteriocīdi pret Grama pozitīvām un negatīvām baktērijām, to efektivitāte pierādīta vairākos pētījumos.
Preparāti uz sudraba bāzes
Lai gan sudrabs ir toksisks baktērijām, nav drošticami pierādīta to efektivitāte. Pētījumu meta–analīzē par 847 pacientiem, kam izmantoti līdzekļi uz sudraba bāzes, nav konstatēts būtisks sudrabu saturošu pārsēju pārākums pār sudrabu nesaturošiem pārsējiem. Tomēr klīniskajā praksē pārsējus uz sudraba bāzes izmanto bieži, jo tie mazina nozīmīgu baktēriju kontamināciju brūcē.
Medus
Medu brūču kopšanā izmanto kopš seniem laikiem. Osmolaritātes dēļ tam raksturīga plaša pretmikrobu aktivitāte, turklāt medū ir nozīmīga ūdeņraža peroksīda koncentrācija. Tirgū laisti dažādi medu saturoši līdzekļi gelu, pastu, alginātu formā, kā arī ar medu piesūcinātu pārsēju veidā. Literatūrā nav pietiekami daudz datu, lai ieteiktu medu saturošu līdzekļu lietošanu ikdienas praksē — specifisku brūču (piemēram, apdegumu) gadījumā tas var būt efektīvs, bet citu brūču gadījumā (piemēram, hroniskas venozas čūlas) — ne.
Bēta blokatori
Keratinocītiem ir bēta adrenerģiski receptori, kuru aktivitāti var ietekmēt bēta blokatori. Sistēmiska bēta blokatoru lietošana pētīta pacientiem ar apdegumiem, dažos pētījumos hronisku brūču gadījumā lokāli izmantots timolols. Timolols veicina keratinocītu migrāciju un hronisku brūču epitelizāciju gadījumos, kad brūces dzīšanu neietekmē standarta pasākumi.
Pārsēji
Pārsējs var ietekmēt brūces dzīšanas ātrumu, ādas izturību un funkciju, rētas izskatu. Lai izvēlētos piemērotāko pārsēju, katra brūce jāvērtē individuāli. Pārsēji dažādu brūču gadījumā parādīti tabulā. Nav pietiekami daudz klīnisku pierādījumu par kādu pārsēju pārākumu pār citiem. Biežāk lieto hidrogela pārsējus (attīrīšanas fāzē), putu pārsējus (granulācijas fāzē) un hidrokoloīda (epitelizācijas fāzē) pārsējus. Pārsēju galvenais uzdevums ir uzturēt mitruma līmeni brūcē un ap to; lai gan dažiem pārsējiem ir antibakteriālas un/vai pretiekaisuma īpašības, tie mazina sāpes, kontrolē smaku — tie visi ir sekundāri efekti. Pārsējus maina reizi dienā vai ik pārdienas, lai neizjauktu dzīšanas procesu. Jāņem vērā dažu pārsēju specifiskās īpašības, kas var ietekmēt brūces dzīšanas gaitu, piemēram, algināta pārsēji ar augstu kalcija saturu var traucēt epitelizāciju, veicinot keratinocītu pāragru diferenciāciju, bet pārsēji uz sudraba bāzes ir citotoksiski un tos neiesaka lietot gadījumā, ja brūce nav pārliecinoši inficēta. Ideāla pārsēja īpašības:
- absorbē lieko šķidrumu, saglabājot mitru vidi,
- aizsargā brūci no turpmākas mehāniskas iedarbības,
- kavē baktēriju vairošanos un invāziju,
- piegulst brūces formai,
- attīra no nekrotiskajiem audiem,
- neatmiekšķē apkārtējos audus,
- aptur asiņošanu un mazina tūsku kompresijas dēļ,
- neizdala šķiedras vai vielas, kas var radīt pastiprinātas jutības reakciju,
- mazina sāpes,
- mazina pārsēju maiņas nepieciešamību,
- nav dārgs,
- ir caurspīdīgs, lai var novērot dzīšanas procesu, nenoņemot pārsēju.
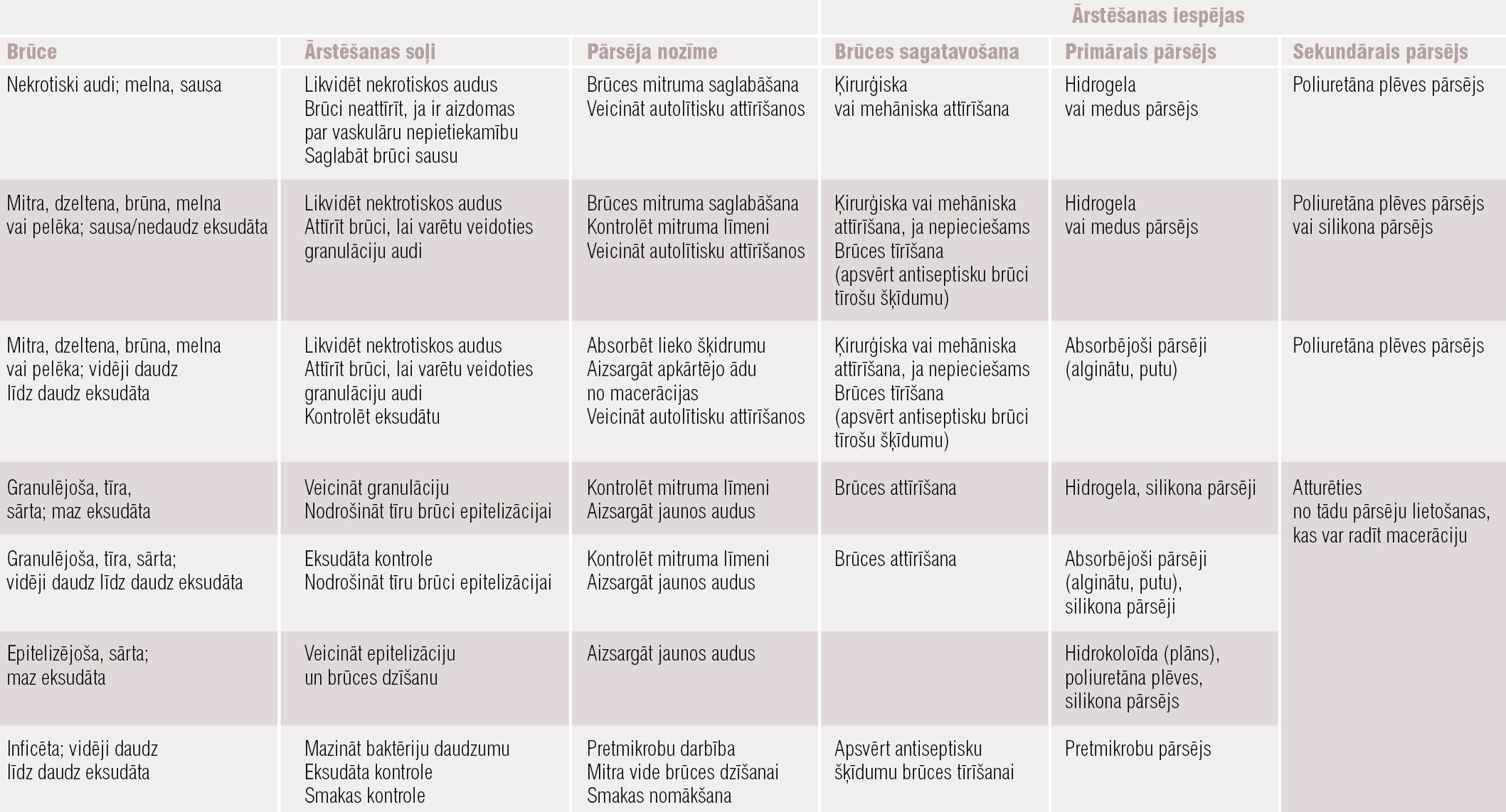

Tabula
Pārsēji dažādu brūču gadījumā
Tomēr ideāla pārsēja, kam piemistu visas šīs īpašības, nav, tāpēc katrā situācijā jāizvēlas piemērotākais pārsējs.
Plēves
Pārsienamās plēves ir caurspīdīgs, pašlīmējošs pārsējs, gāzes caurlaidīgs, bet nelaiž cauri lielākas molekulas (proteīnus, baktērijas). Plēves ļauj iztvaikot liekajam šķidrumam, saglabā enzīmus un aizkavē baktēriju invāziju. To pluss ir spēja saglabāt mitruma līmeni, veicināt re–epitelizāciju, caurspīdīgums un pašlīmējošās īpašības. Mīnusi ir ierobežotā absorbcijas kapacitāte, plēves nav piemērotas izteikti eksudatīvu brūču gadījumā. Ja plēves pārsējus uz ādas atstāj pārāk ilgi, apkārtējā āda atmiekšķējas; ja pārsējs izžūst, tas var pielipt brūcei, tā noņemšana būs sāpīga un var traumēt brūci.
Putas
Putu pārsēji ir līdzīgi plēves pārsējiem, bet tiem ir arī absorbējošas īpašības. Tie sastāv no diviem slāņiem: hidrofila silikons vai poliuretāna putas, kas piegulst brūcei, un hidrofobs, gāzes caurlaidīgs slānis, kas kavē brūces piesārņošanos. Pārsēja pluss: absorbējošās īpašības, tas ieņem brūces formu, mīnusi — necaurspīdīgs, jāmaina katru dienu. Putu pārsēji nav piemēroti sausām brūcēm, tie var veicināt izžūšanu.
Algināti
To pamatā ir dabiski polisaharīdu kompleksi no dažādiem aļģu veidiem. Tie īpaši ar to, ka nav ūdenī šķīstoši, bet nātriju saturošā vidē (brūcē) kalcija jonus apmaina pret nātrija joniem un veido gelu, kas nosedz brūci. Alginātu pārsēji ir dažādās formās un veidos. Absorbcijas īpašības atkarīgas no tā, kāds polisaharīds izmantots pārsējā. Kopumā alginātu pārsēji vairāk piemēroti brūcēm ar eksudātu.
Pētījumā, kurā 77 pacientiem ar diabētiskām čūlām likti alginātu vai marles pārsēji, noskaidrots, ka pēc četrām lietošanas nedēļām alginātu pārsēju grupā granulācija bija ievērojami labāka, bija ievērojami mazāk sāpju un pārsēji bija jāmaina retāk nekā marles pārsēju grupā.
Hidrokoloīdi
Hidrokoloīdu pārsēji sastāv no gela vai putām, kas atrodas uz pašlīmējošas poliuretāna plēves. Šie pārsēji neļauj izkļūt eksudātam, radot mitru vidi. Tāpat no brūces neizkļūst baktērijas un nekrotiskie audi — taču tos izskalo, mainot pārsējus. Ir ziņojumi par alerģiskām reakcijām, lietojot hidrokoloīdu pārsējus, taču kopumā to panesība ir laba.
Hidrogeli
Hidrogelu pārsēji sastāv no dažādiem sintētiskiem polimēriem un > 95 % ūdens, kas atrodas starp tā apvalkiem. Šos pārsējus izmanto sausām brūcēm; sākumā tie pazemina temperatūru brūcē, tāpēc dažiem pacientiem mazina sāpes.
Hidroaktīvi pārsēji
Visjaunākie pārsēji — sintētiski pārsēji, kam ir gan gela, gan putu īpašības. Tie selektīvi absorbē ūdeni, atstājot brūcē augšanas faktorus un citus proteīnus.
Dr. L. Logina: “Akūtu brūču aprūpes pamats ir masīva brūces skalošana un bojāto audu evakuācija. Brūces skalošanai tiešām droši var izmantot krāna ūdeni (arī ķirurgi pirms operācijas rokas mazgā ar krāna ūdeni!), pēc tam brūci nosusina ar sterilu materiālu un pārsien.
Šis princips būtisks arī gļēvi dzīstošu un hronisku brūču aprūpē — līdzestīgs pacients, kam ierādīti pareizie paņēmieni, šādi brūces var aprūpēt arī mājas apstākļos.
Daudzie pārsēju un topisko līdzekļu veidi paver plašas iespējas brūču aprūpē, bet reizē atgādina arī par aktuālo problemātiku — līdz šim nav izveidots vienīgais pareizais, ideālais pārsējs. Bieži vien jāizmēģina vairāki pārsēju veidi vai tie jākombinē.”
Hronisku brūču attīrīšana
AVOTS: A. Bellingeri, et al. Effect of a wound cleansing solution on wound bed preparation and inflammation in chronic wounds: a single-blind RCT. The journal of wound care, Vol 25, No. 3, March 2016.
Brūces tīrīšana, attīrīšana no nekrotiskiem audiem, eksudāta un bakteriālā piesārņojuma kontrole ir brūču apkopes pamata soļi.
Brūces attīrīšana nozīmē nekrotisko audu un tamlīdzīga materiāla likvidēšanu no brūces. Baktēriju bioplēve kavē brūces dzīšanu; bioplēvi biežāk novēro hroniskās brūcēs nekā akūtās (60 % pret 6 %). Tā darbojas kā mehāniska barjera, kas kavē antibakteriālo līdzekļu iedarbību uz baktērijām, mazina to efektivitāti un veicina baktēriju pāreju no vienkāršas kolonizācijas uz infekcijas attīstību brūcē. Zīmīgi, ka bioplēvi nav iespējams likvidēt, brūci skalojot ar vienkāršiem izotoniskiem šķīdumiem. Ziņojumos pārliecinoši pierādīts, ka ķirurģiska attīrīšana ir labākā metode bioplēves mazināšanai. Regulāra brūces attīrīšana saīsina dzīšanas laiku un ļauj labāk un efektīvāk iedarboties gan antibakteriāliem līdzekļiem, gan organisma aizsargmehānismiem.
Brūču tīrīšanai lieto izotoniskus šķīdumus, tādus kā 0,9 % NaCl šķīdums, tomēr tā nav efektīva brūces attīrīšanas metode. Visbiežākā attīrīšanas metode ir autolītiska attīrīšana — metode, kuras pamatā ir paša organisma spēja sagraut nekrotiskos audus; izmanto pārsējus, kas veicina mitru vidi brūcē.
Dažiem līdzekļiem pierādīts pārākums pār citiem, jo tie veicina baktēriju attīrīšanu no brūces un kavē bioplēves veidošanos (piemēram, betaīnu saturoši līdzekļi), mazina virsmas spraigumu un veicina baktēriju bojāeju, bet nav citotoksiski.
Eksperimentāli pētīta virsmaktīvo vielu efektivitāte, noskaidrots, ka tās sagrauj bioplēves pielipšanu brūces virsmai.
Pētījums
Lai salīdzinātu propilbetaīna—poliheksanīda šķīduma un fizioloģiskā šķīduma klīnisko efektivitāti, nosakot iekaisuma pazīmes brūcē, sešos medicīnas centros Itālijā veikts kontrolēts pētījums par 289 pacientiem, kam ir hroniskas brūces (izgulējumi un vaskulāras kāju čūlas).
Pacientus nejaušināti iedalīja divās grupās: vienas grupas pacientiem brūces tīrīja ar propilbetaīna—poliheksanīda šķīdumu, otras grupas pacientiem — ar fizioloģisko šķīdumu. Brūču stāvokli 1., 7., 14., 21. un 28. dienā izvērtēja pēc Bates—Jensen brūču novērtēšanas skalas.
Rezultāti un secinājumi
Datu analīzē 1. un 28. ārstēšanas dienā konstatētas būtiskas atšķirības starp grupām par labu propilbetaīna–poliheksanīda šķīdumam — gan kopējā Bates—Jensen punktu skaitā (p = 0,02), gan iekaisuma rādītājos (p = 0,03), novēroja arī brūces izmēra mazināšanos (p = 0,049) un granulācijas audu uzlabošanos (p = 0,045). Sāpju līmenis abās grupās bija līdzīgs.
Pētījumā pierādīts, ka propilbetaīna—poliheksanīda šķīdums brūču attīrīšanā ir ievērojami efektīvāks par fizioloģisko šķīdumu, tas efektīvāk mazina iekaisuma pazīmes, paātrina vaskulāru un spiediena radīto brūču dzīšanu.
Dr. L. Logina: “Protams, vislielākā māka ir nepieļaut, ka brūces dzīšanas process kļūst hronisks.
Tomēr realitātē ļoti bieži gan lokālu (visbiežāk asinsrites traucējumu un infekcijas), gan organisma vispārēju faktoru ietekmē (visbiežāk tādu blakusslimību kā cukura diabēts, autoimūnas slimības) brūces dzīst ar komplikācijām.
Ļoti efektīva metode hronisku brūču dziedēšanā ir vakuuma terapija jeb negatīvā spiediena brūču terapija (angliski Negative Pressure Wound Therapy), kad brūcē ievieto porainu materiālu, ko pievieno neliela spiediena sūknim, — no brūces visu laiku tiek atsūkts eksudāts, mazinās infekcijas risks, līdztekus uzlabojot granulāciju veidošanos un saglabājot mitrumu. Arī Latvijā hronisku brūču ārstēšanā jau vairākus gadus efektīvi lieto šo metodi.”