Dr. Gunta Geldnere: Skatoties retrospektīvi, pacients pie mums tika atsūtīts, lai izšķirtu, vai viņš neslimo ar čūlaino kolītu vai Krona slimību. Simptomi, kas saasināja mūsu uzmanību, bija trīs – sūdzības ar pieaugošu sāpju raksturu, svīšana un vēdera izejas rakstura maiņa.
Klīniskā gadījuma demonstrācija
(Dr. A. Stāka)
Subjektīvā anamnēze
Pacients, 33 gadus vecs vīrietis, plānveidīgi stacionēts papildu izmeklēšanai un diagnozes precizēšanai. Iestājoties nodaļā, sūdzības par sāpēm vēderā, jostveidīgi ap nabu, vēdera lejas daļā. Pēc ēšanas un arī naktīs izteiktākas sāpes, kuru dēļ pacients reizēm arī pamodies. Periodiski bijušas sāpes mugurpusē, sakroileālā rajonā ar iradiāciju uz kreiso kāju. Sāpes remdēt labi palīdzējis diklofenaks, spazmomēns. Reizēm (vidēji pāris reizes nedēļā) bijusi paaugstināta ķermeņa temperatūra 37,5°-38,0°, kā arī izteikta nakts svīšana. Apetīte laba. Vēdera izeja reizi dienā, pašķidras konsistences, bez asiņu vai gļotu piejaukuma. Pacients atzīmē nelielu svara zudumu pēdējā laikā.
Slimības anamnēze
Pirms pieciem gadiem pārslimojis uroloģisku infekciju (ureoplazmu infekciju), ambulatori ārstējies pie urologa. Pēc šīs infekcijas parādījušās reizēm migrējošas sāpes lielajās locītavās, ambulatori noteikta Reitera sindroma diagnoze. Šajā laikā arī parādījušās sūdzības par vēdera izejas rakstura maiņu - tā kļuvusi šķidrāka nekā parasti. Ambulatori veikta kolonoskopija, kur patoloģiskas pārmaiņas nav konstatētas.
Tā kā galvenās sūdzības bijušas sāpes vēderā, pacients vērsies pie gastroenterologa ambulatori un ar diagnozi ulcerozs kolīts, disbakterioze, tālāk stacionēts papildu izmeklēšanai P. Stradiņa KUS Gastroenteroloģijas centrā.
Ģimenes un dzīves anamnēze
Izņemot 2000. gadā veikto apendektomiju, līdz šim vīrietis bijis praktiski vesels. Ir zināms, ka pacienta māte slimo ar 2. tipa cukura diabētu, vecaistēvs un vecāmāte slimojuši ar plaušu tuberkulozi. Pacients ir smēķētājs ar nelielu stāžu - seši paciņu gadi. Datu par medikamentozu alerģiju nav.
Objektīvā atrade
Vispārējais stāvoklis relatīvi apmierinošs. Āda bāla, mikla, bet gļotādas labi caurasiņotas. Palielinātus perifēros limfmezglus nepalpē. Sirdsdarbība ritmiska, 78 reizes minūtē, sirds toņi skaidri, trokšņus neauskultē, arteriālais spiediens 125/80 mm/Hg. Perifēru tūsku nav. Virs plaušām simetriskās vietās vezikulāra elpošana. Vēders palpējot mīksts, jutīgs lejasdaļā, patoloģiskus veidojumus nepalpē. Aknu apakšējā mala nedaudz palielināta - 2 cm zem ribu loka pa l. medioclavicularis dxt. Palielinātu liesu nepalpē. Zarnu peristaltika auskultējot laba. Nieru rajons apklauvējot nesāpīgs. Arī mugurkaula paravertebrālie punkti palpējot nesāpīgi.
Laboratoriskie un instrumentālie izmeklējumi
Asins aina: eritrocīti 4,45x1012/L, hemoglobīns 143 g/L, leikocīti 7,7x109/L (formula - norma), trombocīti 234x1012/L, eritrocītu grimšanas ātrums 21 mm/h.
Urīna analīze: īpatnējais svars 1 025, olbaltums 0,25 g/L, urobilinogēns 17 mkmol/L, leikocīti, eritrocīti sedimentā - negatīvi.
Koprogramma: fēces brūnas, veidotas, sagremojamības pakāpe laba, hemoplus reakcija - pozitīva.
Bioķīmija: ALAT, ASAT, sārmainā fosfotāze, gamma glutamiltransferāze, kopējais bilirubīns, laktātdehidrogenāze, glikoze, kopējais olbaltums, kreatinīns 0,9 mg% - normas robežās, holesterīns 6,9 mmol/L (); mikroelementi: Na 149 mmol/L (norma), K 5,1 mmol/l (), Ca 2,35 mmol/L (norma). Reimatoīdais faktors
Onkomarķieri CEA un CA 19-9: norma.
Ekeltrokardiogramma: sinusa ritms 56 reizes minūtē, nespecifiskas ST-T izmaiņas.
Augšējā gastrointestinālā endoskopija: kardijas mazspējas pazīmes, erozīva gastropātija.
Ultrasonoskopija vēdera dobumam: meteorētas resnās zarnas - colon descendens, sigmveida zarna līdz 5,5 cm diametrā.
Kolonoskopija: resnā zarna bez vizuāli nosakāmas patoloģijas.
Priekšdziedzera izmeklējumi: ultrasonoskopiski bez patoloģiskām izmaiņām, PSA, horiongonadotropais hormons - norma.
Spirāles datortomogrāfija vēdera dobumam un retroperitoneālai telpai: aknas, žultspūslis, liesa, aizkuņģa dziedzeris, nieres bez patoloģiskām pārmaiņām. Retroperitoneāli, sākot no nieru artēriju atiešanas līmeņa, vizualizējas patoloģiska, mezglaina, savstarpēji saplūstoša masa, kas turpinās kaudālā virzienā aptuveni 2 cm zem a. iliaca communis dalīšanās vietas, cieši pieguļot aortai un skriemeļu ķermeņu priekšējām, vairāk kreisām sānu virsmām un m. psoas major sin. Patoloģiskās masas blīvums natīvā 50-55 Hv, arteriālā un portovenozās fāzēs 80-85 Hv. Patoloģiskā masa cieši pieguļ aortai, abām a. iliaca (externa un interna) sin. Brīva šķidruma vēdera dobumā nav. Jādiferencē retroperitoneāla limfadenopātija no jaunveidojuma (attēls).
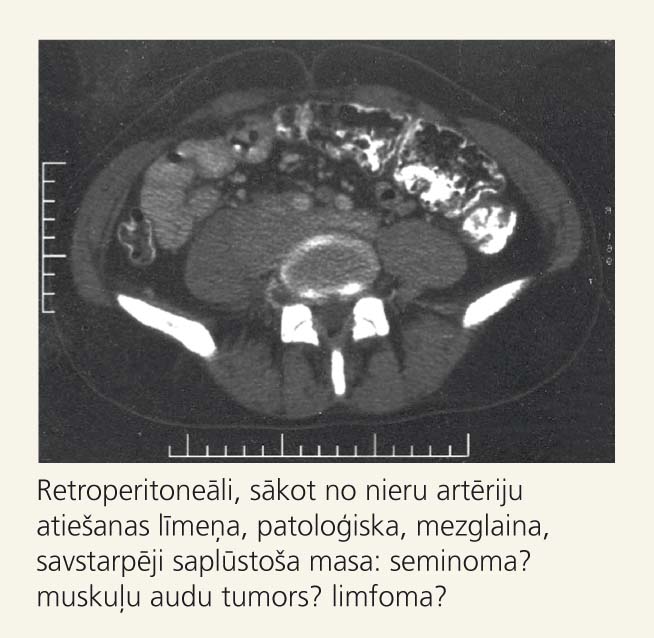

Attēls
Datortomogrāfija retroperitoneālajai telpai
Izmeklēšanas tālākā gaita
Diagnozes precizēšanai indicēta retroperitoneālā veidojuma punkcija, kuru ultrasonoskopijas kontrolē veikt bija tehniski sarežģīti un riskanti, jo veidojums bija cieši saistīts ar lielajiem asinsvadiem. Tādējādi, konsultējoties ar ķirurgu, pacienta izmeklēšana turpināta ķirurģijas nodaļā, kur veikta laparotomija, revidēts vēdera dobums un paņemta biopsija - 1x1 cm paraugs no veidojuma a. renalis līmenī.
Histoloģiskais slēdziens: Hodžkina limfoma, jaukto šūnu variants ar epiteloīdšūnu granulomām, ar milzu šūnām Pirogova-Langhansa, svešķermeņa tipa bez nekrozēm. Diagnozes apstiprināšanai veikta arī imūnhistoķīmiskā izmeklēšana. Pacients turpina ārstēties 18. nodaļā, kur precizēta diagnoze un uzsākta terapija.
Papildu izmeklējumi diagnozes precizēšanai: kompjūtertomogrāfija krūšu kurvim (pārliecinoši patoloģiskas izmaiņas nenovēro); B2 mikroglobulīns (2,2 mg/L - norma); LDH - 382 U/L (norma); kaulu smadzeņu trepānbiopsija (datu par specifisku infiltrāciju nav).
Sākotnējā taktika
03.05.06. uzsākta ķīmijterapija reizi mēnesī. Līdz 09.08.06. pacients saņēmis četrus ABVD kursus (divas ievadīšanas - 1. un 15. dienā): intravenozi doksorubicīns (45 mg), bleomicīns (15 mg), vinblastīns (10 mg), dakarbazīns (700 mg).
Pēcārstēšanas izmeklējumi
Datortomogrāfijā vēdera dobumam (16.08.06.) novēro dažus paraaortālus limfmezglus (līdz 1,6 cm) ap nieru artērijām. Vēl novēro nelielu patoloģisku masu starp m. psoas sin., iegurņa artēriju un mugurkaulu - ap 2 cm šķērsizmērā un 1,8 cm garengriezumā (pozitīva dinamika). Patoloģiskā masa un paraaortālie limfmezgli samazinājušies. B2 mikroglobulīns (08.08.06.): 1,4 mg/L, LDH - 358 U/L.
Tālākā taktika
07.09-05.10.06. pacients saņēmis staru terapiju atlieku limfomas mezgliem ar reizes devu 1,88 Gy - 21 seanss (kursa deva 39,48 Gy). Turpmāka dinamiska novērošana onkologa-ķīmijterapeita uzraudzībā. Pēc mēneša plāno kontroles datortomogrāfiju retroperitoneālai telpai, lai izvērtētu, vai izdevies sasniegt pilnu remisiju.
Galīgā klīniskā diagnoze
Retroperitoneāla Hodžkina limfoma II2XBM-.Hronisks sāpju sindroms.
Diskusija
Prof. J. Pokrotnieks: Kā skan pilna diagnoze šim pacientam?
Dr. V. Kozirovskis: Šim pacientam ir otrās stadijas Hodžkina slimība, ir skarti divi limfmezglu reģioni vienā diafragmas pusē - paraaortālā un parailiakālā limfmezglu grupa. Vīrietim ir vispārēja simptomātika (svīšana, paaugstināta ķermeņa temperatūra), kas prasa diagnozes stadijā iekļaut burtu B; limfmezglu konglomerāta izmēri pārsniedz 7,5 cm pēc DT datiem - burts X (masīva slimība) -, kā arī negatīva trepanbiopsijas atbilde - M.
Prof. V. Pīrāgs: Varu uzslavēt, ka turpinājāt izmeklēt pacientu, kaut arī analīžu rezultāti pārsvarā bija normas robežās. Kāpēc tikai ķirurģiskā ceļā tika uzstādīta diagnoze? Vai šobrīd nav pieejami mazāk invazīvi diagnostikas paņēmieni? Vai šajā gadījumā varēja diagnosticēt Hodžkina limfomu ātrāk, jo pacientam jau faktiski divus gadus bija minētie simptomi?
Dr. A. Stāka: Pirms sūtīt pie ķirurgiem, ar radiologiem apspriedām biopsijas paņemšanu US kontrolē. Tīri tehniski, ņemot vēro audzēja lielo masu un saistību ar lieliem asinsvadiem, punkcija bija riskanta. Vai bija iespējams ātrāk diagnosticēt šo slimību? Grūti pateikt. Vienīgais izmeklējums, kas palīdzēja virzīt pacientu tālākai izmeklēšanai, bija datortomogrāfija, jo laboratoriskās analīzes bija labas un rutīnas radioloģiskie izmeklējumi - bez patoloģiskām izmaiņām. Būtībā mūsu intuīcija teica, ka pacients jāvirza uz tālāku izmeklēšanu, kas arī palīdzēja nonākt pie diagnozes.
Prof. N. Skuja: Mani interesē, kāpēc tik interesanta anamnēze no vēdera augšdaļas - jostveidīgas sāpes, sāpes naktī, arī pēc ēšanas. Kā jūs to izskaidrojat? Kāpēc pacientam bija šķidra vēdera izeja? Kā ir ar hlamīdijām, jersiniozi un citām infekcijām?
Dr. A. Stāka: Sāpes bija diezgan nenoteiktas, un reizēm tās bija arī vēdera lejas daļā. Process bija retroperitoneāli, iespējams, tādēļ šī jostveidīgā lokalizācija. Iespējams, ka pirms pieciem gadiem, kad pacientam bija uroloģiska infekcija, tika meklētas arī hlamīdijas, bet tuvākas informācijas par to nav. Arī par jersīnijām mēs šajā situācijā nedomājām.
Prof. R. Ligere: Vai šāda klīniskā aina ir raksturīga šai slimībai, vai arī tas ir īpašs gadījums?
Dr. V. Kozirovskis: Šis gadījums ir īpašs. Retroperitoneāla Hodžkina slimība pati par sevi ir reta parādība un palielinātie limfmezgli parasti (~70-90%) lokalizējas virs diafragmas. Par laparotomiju - bez tās šajā gadījumā iztikt nevarēja, jo retroperitoneālais konglomerāts bija vienīgais slimības substrāts. Palielinātu perifēro limfmezglu, no kuriem alternatīvi varēja paņemt biopsiju, nebija.
Dr. G. Geldnere: 30 nostrādātos gados atceros divus spilgtus Hodžkina limfomas gadījumus, kur patoloģija lokalizējās vēdera dobumā, tikai - zemdiafragmas rajonā. Abas pacientes bija sievietes pēc 50 gadu vecuma. Vienai bija skarti retroperitoneālie limfmezgli un liesa. Šai pacientei bija arī augsta temperatūra, kas nepakļāvās terapijai, ļoti augsts eritrocītu grimšanas ātrums un sāpes vēderā. Toreiz nebija pieejama ne DT, ne US izmeklējumi. Tā kā diagnoze bija neskaidra, veica diagnostisko laparotomiju un izņēma liesu. Otras pacientes gadījums bija vēl dīvaināks - viņa iestājās stacionārā ar sāpēm vēderā, pieaugošu mehānisku dzelti un ļoti augstu ķermeņa temperatūru. Šīs dzeltes dēļ pacientei tika uzlikta holedohojejunostoma un duodenostoma. Pirmajai pacientei Hodžkina limfoma tika atrasta liesā, otrajai - aizkuņģa dziedzera galviņā.
Prof. N. Skuja: Nav šaubu, ka diagnoze tika noteikta korekti un samērā īsā laikā, bet man tomēr gribētos medus mucā iemest darvas karoti. Pilnīgai ainai ir vajadzīga ne tikai diagnoze, bet arī prognoze, slimnieka reaktivitāte un cēlonība. Ja ir limfoīds tumors, es domāju, ka infekcijai ir ļoti svarīga loma un šajā gadījumā tomēr vajadzētu interesēties par helikobaktērijām, hlamīdijām, jersiniozi un citām infekcijām.
Dr. V. Kozirovskis: Pagaidām Hodžkina slimības etioloģija nav zināma. Ir pētījumi, kas mēģina to saistīt ar pārslimotu vīrusu infekciju, tomēr vadlīnijās nav minēta antibakteriāla vai pretvīrusu ārstēšana.
Doc. A. Štifts: No savas diezgan garās prakses varu atzīmēt - ja ir neizskaidrojama febrilitāte, tad vienmēr ir jāmeklē arī malignitāte.
Prof. J. Pokrotnieks: Ja ir neskaidras sāpes vēderā, tad DT ir izvēles metode; tas ir pierādīts nopietnos pētījumos. Ļoti pamatotas bija iebildes par simptomātiku - it kā skaidra aizkuņģa dziedzera un tievo zarnu simptomātika. Jāatzīmē, ka aizkuņģa dziedzeris var tikt ievilkts limfomu gadījumos. Otrs - tievās zarnas! Tās ir ļoti slikti izpētītas. Varbūt tieši tur ir meklējams pirmsākums arī limfomām, jo tajās ir ļoti daudz limfoīdo audu. Pašlaik jau ir ar kapsulas endoskopiju iegūti dati, ka limfomu gadījumos ļoti bieži atrod izmaiņas tievajās zarnās.
Īss pārskats par Hodžkina limfomu
(Dr. V. Kozirovskis)
Hodžkina limfoma ir limfoīdo audu audzējs (Hodžkins, 1932); krievu medicīnas literatūrā var sastapt nosaukumu limfogranulomatoze. Slimību nedaudz biežāk novēro vīriešiem (1,8 uz 100 tūkstošiem cilvēku gadā) nekā sievietēm (0,8 uz 100 tūkstošiem cilvēku gadā). Raksturīga Rīda-Šternberga maligno šūnu klātbūtne audzējā. Interesanti, ka šo šūnu īpatsvars ir tikai 1-2%, pārējās ir iekaisuma fibroblasti, neitrofili un citas šūnas.
Slimība ir diezgan reta. ES valstīs - 2,2 uz 100 tūkstošiem iedzīvotāju gadā. Mirstība ir trīs reizes zemāka par saslimstību (0,7/100 000). Tas nozīmē, ka šo slimību var labi ārstēt. Attīstoties ārstēšanas iespējām, vērojams arī šo pacientu dzīvildzes pieaugums - 1950. gadā mirstība bija 1,8/100 000 (ASV dati).
Hodžkina limfoma ir viens no visveiksmīgāk ārstējamiem ļaundabīgiem audzējiem. Vairumā pacienti ir vai nu jauni (15-30 gadi) vai pēc 50 gadu vecuma. Hodžkina slimība var būt arī pavisam maziem bērniem (2-4 gadi).
75-80% pacientu var tikt pilnībā izārstēti, neatkarīgi no stadijas, tikai ar ķīmijterapiju un ar vai bez staru terapijas. Operācija nav nepieciešama. Gados jauni pacienti agrīnās stadijās var tikt gandrīz simtprocentīgi izārstēti.
Tomēr pastāv cita problēma - ilgtermiņa toksicitāte. Pēc ķīmijterapijas iespējama neauglība, pēc apstarošanas kakla daļā - sekundāra hipotireoze, var būt arī kardiomiopātija, perikardīts, pneimofibroze. Tāpat ķīmijterapija var izraisīt sekundāras malignitātes biežuma palielināšanos (akūtu mieloleikozi, solīdos audzējus). Aprēķināts, ka, sākot no 15. gada pēc terapijas pabeigšanas, kumulatīvā mirstība no toksicitātes pārsniedz kumulatīvo mirstību no pašas Hodžkina slimības. Tāpēc visā pasaulē pašlaik vērojama tendence reducēt gan ķīmijterapijas, gan staru terapijas devas un ierobežot apstarošanas lauku, lai pacientu izārstētu, bet nepārārstētu.
Ārstēšanas plāns
Terapija atkarīga gan no slimības stadijas, gan daudziem riska faktoriem: limfomas mezglu izmērs virs 7,5 cm, ekstranodāla izplatība (infiltrāti parenhimatozos orgānos), vispārējie simptomi (svara krišanās > 10% sešos mēnešos, febrilitāte un svīšana), plašs liesas bojājums, augsts EGĀ, daudz iesaistīto limfmezglu grupu, vecums (ja pacients jauns - prognoze labāka).
Ir divi galvenie ārstēšanas veidi - ķīmijterapija un staru terapija.
Mūsu slimnīcā pārsvarā tiek izmantota tā sauktā ABVD shēma (doksorubicīns + bleomicīns + vinblastīns + dakarbazīns). Ārstēšanas ilgums ir četri līdz seši mēneši (divi kursi mazu stadiju, četri - vidēju, astoņi - izplatītu stadiju gadījumos). ABVD shēma ir mazāk toksiska kā agrāk lietotās un saudzējoša sēklinieku un olnīcu funkcijām.
- Agrīno stadiju (I un II stadija) Hodžkina slimību terapija: apmēram 50 gadus bija iespējama tikai apstarošana, bet šodien tie ir divi līdz četri ķīmijterapijas kursi un reducēta staru terapija (30-36 Gy) uz skarto limfmezglu rajonu. Pašreiz tiek veikti daudzi pētījumi, lai izvērtētu, vai staru terapija tiešām ir vajadzīga, jo gadījumos, kad limfmezgli pazūd pilnībā, kā liecina dažu pētījumu dati, staru terapijas pievienošana nekādu labumu nesniedz. Labvēlīgi prognostiskie faktori ir histoloģiski - limfocītu pārsvara Hodžkina slimība. Šajā gadījumā ķīmijterapiju nepielieto, bet sāk ar apstarošanu.
- Vēlīno stadiju (III un IV stadija) limfomu ārstēšana: astoņi ķīmijterapijas kursi ar vai bez staru terapijas uz masīvi skarto limfmezglu rajoniem vai atlieku audzēju. Nelabvēlīgu prognostisku faktoru gadījumos var apsvērt augstu devu ķīmijterapiju ar autologu cilmšūnu transplantāciju. Parasti šī procedūra ir indicēta tikai tad, ja attīstās limfomas recidīvs. Pēc pirmā recidīva ārstēšanas ar autologu cilmes šūnu transplantāciju bezrecidīva dzīvildze novērota 60% slimnieku.