Sirds slimību sekundārā profilakse
Sekundārā profilakse pacientiem pēc pārciesta akūta miokarda infarkta
Visiem pacientiem iespējami drīz pēc pārciesta miokarda infarkta jānozīmē medikamentoza ārstēšana, ja vien nav kontrindikāciju. 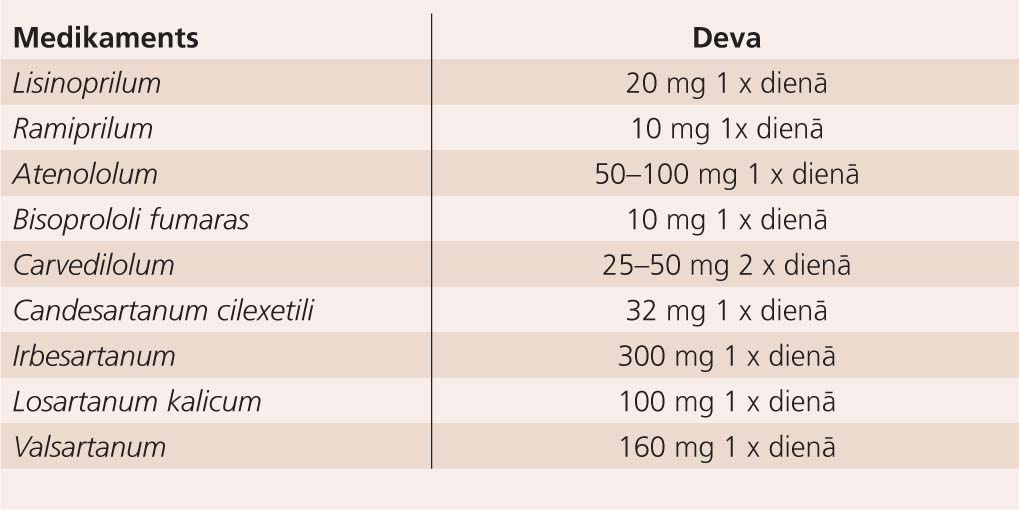

Ieteicamie medikamenti un devas apkopotas tabulā. Katram pacientam individuāli jāizvēlas nozīmējamie medikamenti:
- pacientiem, kam, lietojot aspirīnu, attīstās dispepsija, jālieto klopidogrels;
- pacientiem ar kreisā kambara disfunkciju iesaka lietot bblokatorus sirds mazspējas ārstēšanai.
Angiotenzīnu konvertējošo enzīmu (AKE) inhibitori, ja to atļauj nieru funkcija, jāsāk lietot pēc iespējas ātrāk (24 stundu laikā pēc miokarda infarkta), nodrošinot sistolisko spiedienu virs 100 mmHg. AKE ir pirmās izvēles medikamenti, bet tos var aizstāt ar angiotenzīna II receptoru antagonistiem, ja pacienti ir netoleranti pret AKE inhibitoriem. Rutīnā netiek nozīmēta AKE inhibitoru un angiotenzīna II receptoru antagonistu kombinācija. Pacientam, ko ārstē ar AKE inhibitoriem vai angiotenzīna II receptoru antagonistiem, jāmonitorē nieru funkcija un elektrolītu līmenis.
Medikamentu izvēle
Ir pieņemts viedoklis, ka ramiprilum vai lisinoprilum ir pirmās izvēles medikamenti no AKE inhibitoru grupas un bisoprololi no b blokatoru grupas. Ja pacientam nav sirds mazspējas vai kreisā kambara disfunkcijas, tad b blokatoru grupā bisoprololi alternatīva ir atenololum. Metoprololi īsā darbības mehānisma dēļ var tik lietots pacientiem ar aizdomām par nepanesību, it īpaši akūta miokarda infarkta sākuma fāzē, bet bieži terapija tiek mainīta uz bisoprololi vai atenololum.
Ja pacientam ir kreisā kambara disfunkcija, tad iesaka pacientam nozīmēt bisoprololi. Carvedilolum ir dārgāks medikaments, bet to mēdz nozīmēt pacientiem ar sirds mazspēju un kreisā kambara disfunkciju.
Klopidogrela un aspirīna kombinācija
Ārstēšanas ilgums ar aspirīna un klopidogrela kombināciju ir atkarīgs no miokarda infarkta tipa (miokarda infarkts ar ST elevāciju vai miokarda infarkts bez ST elevācijas), kā arī no reperfūzijas un revaskularizācijas ārstēšanas veida. Netiek rekomendēta ilgstoša aspirīna un klopidogrela kombinētā terapija. Aspirīna monoterapija jāturpina ilgstoši. Pacientiem ar dispepsiju aspirīna lietošanas dēļ jānozīmē protonsūkņa inhibitori. Klopidogrela monoterapija nozīmējama gadījumos, ja pacientam ir aspirīna hipersensivitāte.
Eplerenonum
Pacienti, kam kreisā kambara izsviedes frakcija ir mazāka par 40% un kam ir 3.-14. diena pēc akūta miokarda infarkta, iesaka nozīmēt ārstēšanu ar eplerenonum. Šiem pacientiem nepieciešama rūpīga novērošana, nieru funkciju un elektrolītu monitorēšana ārstēšanas laikā.
Visaptveroša kardiālā rehabilitācija
Visiem pacientiem (bez vecuma ierobežojuma) būtu jā ie sa ka sirds rehabilitācijas programmas ar fiziskām aktivitātēm. Re habilitācijas programmas jāpielāgo pacienta vecumam un jāņem vērā arī blakus saslimšanas.
Kardiālās rehabilitācijas sastāvdaļas:
- ieteikumi dzīvesveida izmaiņām; tie jāparedz kopējā ārstēšanas plānā visiem pacientiem pēc pārciesta miokarda infarkta. Pacientiem jāiesaka Vidusjūras tipa diēta (vairāk maizes, augļu, dārzeņu un zivju, mazāk gaļas, bet sviestu un sieru aizvietot ar produktiem, kuru sastāvā ir dārzeņu un augu eļļas);
- jāiesaka uztura režīms ar palielinātu zivju eļļas patēriņu, mērķis ir 7g omega-3 taukskābju nedēļā. Tomēr, ja tas nav iespējams un pacients ir 3mēnešus pēc miokarda infarkta, tad jāiesaka omega-3 taukskābju uztura bagātinātāju lietošana;
- pacientiem, kas lieto alkoholu, jāiesaka nepārsniegt droša alkohola lietošanas limitu nedēļā (ne vairāk kā 21alkohola vie nī ba vīriešiem un 14vienības sievietēm), izvairīties no alkohola pārdozēšanas;
- pacientam jāiesaka nelietot uztura bagātinātājus, kas satur beta karotīnu un var būt ar kaitējošu iedarbību, jāizvairās no antioksidantu (Cvai Evitamīna) vai folskābes lietošanas, lai mazinātu kardiovaskulāro risku. Diētas ieteikumiem jābūt individuāliem un katram pacientam īpaši pielāgotiem;
- pacientiem jāiesaka pakāpeniski palielināt fiziskās aktivitātes ar mērķi vairāk vingrināties. Mērķis ir 20-30minūtes fizisko aktivitāšu katru dienu līdz nelielam elpas trūkumam;
- visiem pacientiem, kas smēķē, jāiesaka atmest smēķēšanu. Tiem, kas ir motivēti to darīt, jāiesaka speciālisti, kas var palīdzēt ar nikotīnu aizvietojošo terapiju;
- pacientiem ar palielinātu ķermeņa svaru un aptaukošanos jāiesaka efektīvākās metodes svara samazināšanai.
Newcastle, North Tyneside and Northumberland Guidelines for Secondary prevention after Myocardial Infarction. March 2008; Review Date: March 2011.
Dr. J. Romanovas komentārs
Sekundārās profilakses mērķis ir novērst kardiovaskulāro notikumu atkārtošanos jeb pagarināt laiku līdz nākamajam notikumam (miokarda infarktam, išēmiskam insultam, perifēro artēriju slimībai). Galvenie sekundārās profilakses pasākumi pēc Eiropas vadlīnijām (pēc tām vadās arī Latvijas kardiologi):
- smēķēšanas atmešana;
- veselīgs uzturs;
- fiziskās aktivitātes;
- ķermeņa masas redukcija
- asinsspiediena normalizēšana: mērķa spiediens
- holesterīna reducēšana: kopējais holesterīns
- glikēmijas kontrole pacientiem ar diabētu, mērķa HbA1c
- medikamentozā terapija.
Latvijā kardiovaskulāro slimību sekundārajai profilaksei lieto gan rakstā minētos ieteicamos medikamentozos līdzekļus, gan vēl citus:
- tert-butylamini perindoprilum- 10mg 1reizi dienā;
- enalaprili maleas- 20mg;
- metoprololi succinas- 100mg;
- olmesartani medoxomilas- 20mg.
Visiem pacientiem pēc miokarda infarkta nozīmējams aspirīns 75-100 mg dienā ilgstošai lietošanai. Protams, arī Latvijā ir aspirīna rezistences gadījumi. Pašlaik Latvijas Kardioloģijas centrā notiek izpēte, lai iegūtu datus par aspirīna rezistenci. Ja pacientam tiek pierādīta aspirīna rezistence, tad nozīmē klopidogrelu. Ja pacients nepanes ne aspirīnu, ne klopidogrelu, tad nozīmē varfarīnu. Ja terapijas laikā rodas dispeptiskas parādības no aspirīna, terapijai jāpievieno protona sūkņa inhibitori. Vēlētos uzsvērt, ka b blokatorus lieto ne tikai pacientiem ar kreisā kambara disfunkciju, bet arī bīstamo aritmiju profilaksei.
Arī Latvijā AKE inhibitori ir pirmās izvēles medikamenti, bet, ja ir blaknes, piemēram, klepus, vai ja tos netolerē, tad nozīmējami angiotenzīna II receptoru blokatori. Nav pietiekamu pētījumu datu par ieguvumiem no šo grupu medikamentu kombinācijas.
Eplerenonum Latvijā sekundārajai profilaksei netiek izmantots, jo tas ir pārāk dārgs un nav iekļauts vadlīnijās.
Attiecībā uz dzīvesveida rekomendācijām uzskatu, ka diētas rekomendācijām jābūt profesionālām:
- diētai jābūt sabalansētai enerģētiskā ziņā, lai uzturētu ideālo ķermeņa svaru, daudzpusīgai;
- augļu un dārzeņu pārsvars, pilngraudu produkti un maize, zema tauku satura piena produkti, zivs un liesa gaļa;
- jāierobežo alkohola patēriņš;
- zivju eļļas, omega-3 taukskābju lietošana;
- jāsamazina sāls patēriņš;
- taukiem jābūt ne vairāk kā 30% no kopējām uzturvielām; holesterolu saturoši produkti mazāk kā 300mg dienā; piesātinātās taukskābes jāaizvieto daļēji ar ogļhidrātiem, daļēji ar mono- un polinepiesātinātām taukskābēm no augu valsts produktiem un jūras produktiem. Tiem, kas maz lieto jūras produktus, jārekomendē zivju eļļa 10g dienā.
Ir konstatēti vairāki faktori, kas būtiski kavē izmaiņas dzīvesveidā: zems sociāli ekonomiskais līmenis, kas ir būtiska problēma arī Latvijā, sociālā izolācija - vientuļi, maznodrošināti cilvēki, kā arī stress un negatīvas emocijas. Šīm pacientu grupām būtu jāpievērš vislielākā uzmanība, sniedzot sekundārās profilakses rekomendācijas.
Vadoties pēc Eiropas vadlīnijām, arī Latvijā praksē izmanto tā saucamās riska noteikšanas SCORE tabulas. Ar to palīdzību atbilstīgi dzimumam, vecumam, smēķēšanas paradumiem, asinsspiediena, holesterīna līmenim nosaka kardiovaskulārā riska pakāpi (kardiovaskulāra notikuma iespējamība 10 gadu laikā). Šīs novērtēšanas mērķis ir noteikt augsta riska pacientu grupu, ar kuru būtu īpaši aktīvi jāstrādā, lai mazinātu šos riska faktorus un pasargātu pacientu no atkārtotiem kardiovaskulāriem notikumiem.
Faktori un iznākumi, kas kavē rekomendēto vadlīniju izpildi
Daudzcentru prospektīvā novērojumu pētījumā tika analizēta informācija par 11 823 pacientiem pēc akūta miokarda infarkta, kas saņēma kādu no medikamentiem: acetilsalicilskābi, klopidogrelu, b blokatorus, angiotenzīnu konvertējošā enzīma inhibitoru/sartānu un statīnus.
Pacienti tika iedalīti divās grupās: viena grupa saņēma mazāk kā 4 medikamentus (1. grupa, n=3439; 29,1%), otra grupa saņēma 4-5 medikamentus (2. grupa, n=8384; 70,9%).
Ar multiplās loģistiskās analīzes metodi tika noteikta katra medikamenta klīniskā, demogrāfiskā un ārstēšanas faktora no zī me. Pacienti 1. grupā bija vecāki, viņiem bija vairāk blakus saslimšanu, viņi daudz biežāk cieta no miokarda infarkta bez ST elevācijas un retāk saņēma reperfūzijas terapiju. Ar daudzfaktoru analīzes metodi tika noskaidrots, ka 1. grupai ir augstāks pirmā gada letalitātes risks (OR=1,6; 95% TI [1,4-1,9]), salīdzinot ar 2. grupu. Pēc jaucējfaktoru samērošanas tika secināts, ka ilgstoša varfarīna lietošana ir spēcīgs faktors, lai pacients nesaņemtu aspirīnu (OR=19,6; 95% TI [15,9-24,0]); neveikta perkutāna koronāra intervence 48 h laikā ir faktors, lai pacientam nenozīmētu statīnus (OR=2,1; 95% TI [1,9-2,4]) un klopidogrelu (OR=10,4; 95% TI [9,4-11,5]); hroniska obstruktīva plaušu slimība ir faktors, lai neizrakstītu b blokatorus (OR=4,2; 95% TI [3,6-4,9]), un hroniska nieru nepietiekamība ir faktors, lai nesaņemtu angiotenzīnu konvertējošā enzīma inhibitoru/sartānu (OR=2,8 95% TI[2,2-3,5]).
Pētījuma rezultātā tika secināts, ka klīniskajā praksē ieviestās vadlīnijas sekundārajai profilaksei palielina pirmā gada izdzīvotību. Blakus saslimšanas un revaskularizācijas neizmantošana ir nozīmīgi iemesli, kas var būtiski ietekmēt izdzīvošanu.
Bauer T. Guideline-recommended secondary prevention drug therapy after acute myocardial infarction: predictors and outcomes of nonadherence. Eur J of Cardiovasc Prev & Rehabil, Oct 2010; Vol 17, Issue 5: 576-581.
Dr. J. Romanovas komentārs
Piekrītu, ka pacientiem, kas pastāvīgi lieto netiešo antikoagulantu (varfarīnu), ir paaugstināts asiņošanas risks, ja terapijā pievieno aspirīnu. Nepiekrītu atzinumam, ka laikā neveikta perkutānā koronārā intervence ir iemesls statīnu nenozīmēšanai, uzskatu, ka jebkurā gadījumā statīni ir indicēti.
Fakts, ka pacientam ir daudz blakus saslimšanu, kuru dēļ nevar nozīmēt visus ieteicamos medikamentus, kas paredzēti kardiovaskulāro notikumu sekundārajai profilaksei, nemazina pirmā gada dzīvildzi.
Bariatriskā ķirurģijas metode kā sekundārās profilakses līdzeklis pēc miokarda infarkta
Zviedrijā tika veikts pētījums ar mērķi novērtēt bariatrisko ķirurģiju sekundārajai profilaksei pacientiem ar aptaukošanos pēc išēmiskas sirds slimības. Pētījumā tika atlasīti dati par 4047 dalībniekiem, kas bija iekļauti Zviedru aptaukošanās pētījumā. 35 pacienti ar išēmisku sirds slimību tika sadalīti 2 grupās: vieni tika ārstēti ar bariatriskās ķirurģijas metodi (n=21), otra grupa saņēma tradicionālo ārstēšanu (n=14). Vidējais novērošanas laiks bija 10,8 gadi.
Tika secināts, ka bariatriskās ķirurģijas rezultātā samazinās ķermeņa svars. Pēc 2 gadu novērošanas grupā, kas saņēma ķirurģisku ārstēšanu, tika novērota statistiski ticama kardiovaskulāro riska faktoru samazināšanās, kardiorespiratoro simptomu atvieglošanās, fizisko aktivitāšu pieaugums un dzīves kvalitātes uzlabošanās. Pēc 10 gadiem joprojām tika novēroti labāki rezultāti attiecībā uz hipertensiju, diabētu, fiziskajām aktivitātēm un depresiju to pacientu grupā, kas bija ārstēti ķirurģiski.
Pētījumā tika secināts, ka bariatriskā ķirurģija ir drošs un ieteicams ārstēšanas veids ilgstošam svara samazinājumam un kardiovaskulāro riska faktoru, simptomu un dzīves kvalitātes uzlabojumam pacientiem ar aptaukošanos un išēmisko sirds slimību.
Delling L, Karason K, Olbers T, Sjöström D, Wahlstrand B, Carlsson B, Carlsson L, Narbro K, Karlsson J, Behre CJ, Sjöström L, Stenlöf K. Feasibility of Bariatric Surgery as a Strategy for Secondary Prevention in Cardiovascular Disease: A Report from the Swedish Obese Subjects Trial. Journal of Obesity, Vol 2010 (2010), Article ID 102341.
Dr. J. Romanovas komentārs
Bariatriskās ķirurģijas metode Latvijā netiek izmantota. Ķermeņa masas reducēšana ir ļoti būtiska kardiovaskulāro notikumu sekundārajā profilaksē, jo ķermeņa masas redukcija mazina arī pārējos riska faktorus: cukura diabētu, asinsspiedienu, depresiju. Vidukļa apkārtmēra mērķis: vīriešiem
Sirds slimību sekundārā profilakse - kardiologu zināšanas un omega-3 taukskābju izrakstīšanas paradumi
Omega-3 taukskābju lietošana ir pierādīta stratēģija sekundārajai profilaksei pacientiem ar sirds slimībām. Līdz šim nav pētīts, cik bieži klīniskajā ikdienas praksē tiek nozīmēti omega-3 preparāti.
Pētījuma mērķis bija noskaidrot kardiologu zināšanas par omega-3 taukskābju labajām īpašībām, kā arī izvērtēt omega-3 taukskābju izrakstīšanas biežumu pacientiem pēc pārciesta miokarda infarkta.
Pētījums tika veikts Pakistānā Karači pilsētā 2008. gadā no janvāra līdz martam. Pētījumā tika iekļauti visi šīs pilsētas kardiologi (n=163), viņi tika intervēti ar aptaujas palīdzību. Lielākā daļa kardiologu (73,6%) bija vecumā no 28 līdz 45 gadiem un vīrieši (90,8%). Tikai 36,2% respondentu atzīmēja, ka sekundārās profilakses nolūkos saviem pacientiem omega-3 taukskābes nozīmē bieži. Pēc samērošanas pēc vecuma un dzimuma daudzfaktoru analīze uzrādīja, ka tikai zināšanas par zivju eļļas pozitīvo nozīmi pēkšņas kardinālās nāves samazinājumā ir neatkarīgi saistītas ar to, ka pacientiem biežāk izraksta zivju eļļas preparātus (OR=6,38 95%TI [2,58-15,78]).
Pētījumā tika secināts, ka ārstu zināšanas par omega-3 taukskābju preventīvajām īpašībām ir labas, tomēr ikdienas praksē ārsti pacientiem to izraksta nepietiekami. Tika secināts: ārsti omega-3 taukskābju preparātus visbiežāk izraksta tāpēc, ka uzskata tos par nozīmīgu protektīvo faktoru pret pēkšņu kardiālu nāvi.
Gowani SA, Shoukat S, Taqui AM, Hanif HM, Ravasia WF, Qadri Z, Dhakam SH. Secondary prevention of heart disease - knowledge among cardiologists and Ω-3 (Omega-3) fatty acid prescribing behaviors in Karachi, Pakistan. BMC Cardiovascular Disorders, 2009; 9: 4.
Dr. J. Romanovas komentārs
Omega-3 taukskābes Latvijā tiek izmantotas kardiovaskulāro slimību sekundārajai profilaksei pēc miokarda infarkta. Tās biežāk nozīmē kardiologs, izrakstot pacientu no stacionāra pēc akūta miokarda infarkta. Problēma ir tā, ka preparāts netiek kompensēts, krīzes apstākļos daudziem pacientiem tas nav pieejams izmaksu dēļ.
Asiņošana kā komplikācija pacientiem ar kardiovaskulāro slimību
Zivju eļļa tiek lietota sekundārajā profilaksē, lai mazinātu triglicerīdu līmeni, un kā sekundārās profilakses līdzeklis pacientiem ar koronāro artēriju slimību. Daudzi no šiem pacientiem lieto arī aspirīnu un klopidogrelu. Katrs no šiem medikamentiem var paaugstināt asiņošanas risku, tomēr līdz šim nav pētīts asiņošanas risks pacientiem, kas saņem visus trīs līdzekļus (aspirīnu, klopidogrelu un omega-3 taukskābes).
Pētījumā tika retrospektīvi izskatītas 182 medicīnas vēstures pacientiem ar koronāro artēriju slimību (vidējais vecums 61 +/- 11 gadi, 82% vīriešu), kuri bija ārstēti ar lielas devas zivju eļļu (vidējā deva 3 g +/- 1,25 g), aspirīnu (vidējā deva 161 mg +/- 115 mg) un klopidogrelu (vidējā deva 75 mg), un bija vecuma un dzimuma izlīdzināta kontroles grupa ar 182 pacientiem, kas saņēma aspirīnu un klopidogrelu. Sākotnējā novērošanas periodā (33 mēnešos) tika novērota 1 smaga asiņošanas epizode gadījuma grupā un neviena epizode kontroles grupā (p>0,05). Visā novērošanas periodā 4 nelielas asiņošanas epizodes (2,2%) tika novērotas gadījuma grupā un 7 (3,9%) kontroles grupā. Vairāk pacientu ar nelielām asiņošanas epizodēm tika novērots kontroles grupā nekā gadījuma grupā, tomēr tas nav statistiski ticami (p>0,05).
Rezultātā pētnieki secināja, ka lielas devas zivju eļļa kombinācijā ar aspirīnu un klopidogrelu nepaaugstina asiņošanas risku, salīdzinot ar aspirīna un klopidogrela kombināciju.
Watson PD, Joy PS, Nkonde C, Hessen SE, Karalis DG. Comparison of Bleeding Complications With Omega-3 Fatty Acids_Aspirin_Clopidogrel-Versus-Aspirin_Clopidogrel in Patients With Cardiovascular Disease. Am J Cardiol, 2009; 104: 1052-1054.
Dr. J. Romanovas komentārs
Omega-3 taukskābes mēs nozīmējam pacientiem, kas jau lieto aspirīnu un klopidogrelu, jo nav datu, ka šī kombinācija paaugstinātu asiņošanas risku.
Ilgstoša sekundārās profilakses programma - fokuss uz regulārām fiziskām aktivitātēm
Kardiālās rehabilitācijas/sekundārās profilakses programmas atzītas kā būtiskas, lai nodrošinātu visaptverošu aprūpi pacientiem ar koronāro sirds slimību. Intervences mērķis ir mazināt invaliditāti, optimizējot kardiovaskulārā riska pazemināšanu, izmantojot medikamentozo terapiju un veicinot veselīgu dzīvesveidu. Veselīga dzīvesveida paradumi būtiski mazina kardiovaskulāro slimību riska faktorus pacientiem ar koronāro sirds sli mību. Šajā pārskatā ir rekomendācijas kardiālai rehabilitācijai, īpaši uzsverot regulāru fizisko aktivitāšu nozīmi.
Medikamentozā terapija
Ir zināmi vairāki farmakoloģiskie aģenti, kas uzlabo prognozi kardiovaskulāro slimību pacientiem, piemēram, b blokatori, angiotenzīnu konvertējošo enzīmu inhibitori (AKE), antiagreganti un statīni. Ir statistiski ticami pierādījumi, ka b blokatori uzlabo pacientu dzīvildzi par 20-25%, samazinot kardinālo mirstību, pēkšņu kardinālo nāvi un atkārtotus kardiovaskulārus notikumus.
Agrāk terapija ar AKE-I tika uzskatīta par labāko terapiju pacientiem ar akūtu miokarda infarktu, it īpaši ar priekšējās sienas infarktu, izmainītu kreisā kambara izsviedes frakciju vai vieglu līdz vidēji smagu sirds mazspēju. Pacienti ar sirds mazspēju vai asimptomātisku kreisā kambara sistolisko disfunkciju pēc miokarda infarkta ilgtermiņā tiek ārstēti ar AKE-I. Meta-analīzē tika secināts, ka pacientiem, saņemot AKE-I terapiju, pēc vidējā novērošanas laika 2,6 gadiem mirstība samazinājās no 29,1% līdz 23,4%.
Antiagregantu terapija uzrāda labus rezultātus pacientiem ar kardinālo sirds slimību. Meta-analīzē tika secināts, ka aspirīns pazemina atkārtota miokarda infarkta, insulta vai vaskulāras nāves risku par 25%.
Dati par duālās antiagregantu terapijas ieguvumiem (aspirīns + klopidogrels) pacientiem ar akūtu koronāro sindromu apkopoti tikai pēdējos gados. Visiem pacientiem pēc stentēšanas tiek rekomendēts lietot duālo antiagregantu terapiju. Ir arī nozīmīgi statistiski ticami pierādījumi, ka statīni pazemina atkārtotu kardiovaskulāro notikumu risku un mirstību pacientiem ar koronāro sirds slimību un pēc revaskularizācijas, šie pierādījumi ir statistiski ticami attiecībā uz pirmo gadu pēc notikuma, bet ne ilgākā laika posmā.
Fiziskās aktivitātes
Fizisko aktivitāšu veicināšana ir svarīgs sekundārās profilakses uzdevums. Tiek rekomendēts 30 līdz 60 minūtes vidējas slodzes nodarbību katru dienu. Ir plaši pētīta regulāru fizisko aktivitāšu nozīme kardinālo notikumu saslimstības un mirstības gadījumos. Ir zinātniskos pierādījumos balstīti apgalvojumi, ka regulāras fiziskas aktivitātes samazina kardiovaskulāro mirstību un saslimstību.
Meta-analīzē par 48 nejaušinātiem pētījumiem ar 8940 pacientiem ar koronāro sirds slimību tika secināts, ka kardiālā rehabilitācija ar fiziskām aktivitātēm statistiski ticami mazina visu cēloņu mirstību par 20% un kardiālo mirstību par 26%. 21% pacientu tika novērots nefatāla miokarda infarkta riska pazeminājums. Mirstības samazinājuma efekts bija atkarīgs no koronārās sirds slimības diagnozes, fizisko aktivitāšu intensitātes un ilguma.
Vēl jaunākā sekundārās profilakses meta-analīzē par 63 nejaušinātiem pētījumiem, iekļaujot 21 295 pacientus ar koronāro sirds slimību, tika secināts, ka mirstības samazinājums pieaug ilgtermiņā. Relatīvais risks visu cēloņu mirstībai bija 0,97 pēc 12 mēnešu fiziskām aktivitātēm un 0,53 (95% TI [0,35-0,81]) pēc 24 mēnešiem.
Citā pētījumā, kur piedalījās 772 vīrieši ar koronāro sirds slimību, tika pierādīts, ka vieglas līdz vidējas intensitātes fiziskās aktivitātes saistāmas ar statistiski ticamu visu cēloņu un kardiovaskulārās mirstības samazinājumu neatkarīgi no vecuma. Ieguvumi tika novēroti pat ar tādām vieglas formas fiziskām aktivitātēm kā staigāšana vairāk nekā 40 min./dienā, dārza uzkopšana un atpūtas aktivitātes. Kopumā visos pētījumos secināts, ka fiziskās aktivitātes uzlabo pacientu dzīves kvalitāti un pazemina mirstības risku.
Scrutinio D, Temporelli PL, Passantino A, Giannuzzi P. Long-term Secondary Prevention Programs After Cardiac Rehabilitation for the Reduction of Future Cardiovascular Events: Focus on Regular Physical Activity. Future Cardiology, 2009; 5(3): 297-314.
Dr. J. Romanovas komentārs
Diemžēl mūsu valstī nav pieejama agrīna kardiālā rehabilitācija valsts programmas ietvaros. Pacientam būtu vēlams saņemt profesionālas rekomendācijas attiecībā uz fizisko aktivitāšu palielināšanu. Rekomendē regulāras vismaz pusstundu ilgas ikdienas fiziskās aktivitātes. Rekomendācijām jābūt izrietošām no veloergonometrijas testa rezultātiem (60-70% no vidējās maksimālās sirdsdarbības frekvences).
Nozares
- Alergoloģija 56
- Algoloģija 92
- Androloģija 6
- Anestezioloģija 33
- Arodmedicīna 12
- Dermatoloģija 219
- Dietoloģija 37
- Endokrinoloģija 398
- Farmācija 77
- Farmakoloģija 216
- Fitoterapija 11
- Fizikālā medicīna 14
- Fleboloģija 49
- Ģenētika 18
- Ģimenes medicīna 385
- Hematoloģija 7
- Hepatoloģija 59
- Imunoloģija 20
- Infektoloģija 331
- Internā medicīna 32
- Kardioloģija 607
- Ķirurģija 223
- Narkoloģija 48
- Neatliekamā medicīna 36
- Nefroloģija 78
- Neiroloģija 453
- Netradicionālā medicīna 15
- Oftalmoloģija 98
- Onkoloģija 295
- Otorinolaringoloģija 90
- Patoloģija 3
- Pediatrija 257
- Podoloģija 3
- Psihiatrija-psihoterapija 310
- Psihosomatika 43
- Pulmonoloģija 171
- Sabiedrības veselība 386
- Sporta medicīna 18
- Stomatoloģija 51
- Uroloģija 111
- Uzturzinātne 115