Thoracic outlet sindroms (TOS) ir krūškurvja augšējās izejas (apertura thoracis superior) līmeņa neirovaskulārā nospieduma simptomu komplekss, kas ir samērā rets, bet dzīves kvalitāti smagi kropļojošs nervu nospieduma sāpju sindroms. No tā biežāk cieš vidēja vecuma korpulentas sievietes. 1–4% gadījumu šī slimība skar tikai zematslēgkaula asinsvadus, bet pārējos gadījumos tā ir vai nu kombinēta, vai arī neirogēna saslimšana.
Aktualitāte
Speciālisti šo sindromu sauc arī par aizmirsto slimību, jo lielākajā daļā gadījumu to nediagnosticē pareizi vai arī diagnosticē vēlīni, kad pacientam ķirurģiski vairs nevar palīdzēt un ir nepieciešama psihiatra palīdzība. [1] Pareizi diagnosticējot un ārstējot TOS, pacienti atgūst ciešamu dzīves kvalitāti un, samazinoties hroniskajām sāpēm, izzūd arī iepriekš noteiktās "psihiatriskās diagnozes". Tiek lēsts, ka ar šo sindromu slimo 0,1-0,7% populācijas. [2] Jāuzsver, ka pacientu rūpīga izmeklēšana atklāj - 40-50% pacientu ar perifēro nervu kompresiju simptomiem novēro arī TOS simptomus, kā arī miofasciālas sāpes.
Vēsture
TOS simptomus pirmo reizi aprakstījis Viljams Hārvijs (William Harvey) 1627. gadā. [3] Līdz 1927. gadam jau ir skaidrs, ka TOS simptomu kompleksu var izraisīt gan kakla riba, gan mm. scaleni patoloģija. 1927. gadā Adsons apraksta skalenektomijas principus. [4] 1941. gadā Leriche vēlreiz apraksta un popularizē I ribas rezekciju. [5] Būtisks vēsturisks stūrakmens TOS ķirurģiskajā ārstēšanā likts 1966. gadā, kad Roos publicē un popularizē transaksilāro I ribas rezekciju. [6] No 1980. līdz 1990. gadam citējamā literatūrā ir daudz rakstu, kas salīdzina dažādas Thoracic Outlet (TO) dekompresijas ķirurģiskas metodes. 1982. gadā Dale publicē pētījumu, pierādot nopietnāku komplikāciju risku I ribas transaksilārajai rezekcijai salīdzinājumā ar citām metodēm (piemēram, supraklavikulāro pieeju). [7] Savukārt Atasoy 2006. gadā pierāda, ka vislabākais ilgtermiņa rezultāts ir tieši kombinētajai pieejai - transaksilārajai I ribas rezekcijai, kam seko supraklavikulārā skalenektomija. [8]
Diemžēl jāatzīst, ka pēdējo gadu pētījumi ir ļoti tendenciozi, jo katras medicīnas nozares speciālists uzsver savas pieejas priekšrocības, piemēram, rokas ķirurgi uzstāj uz supraklavikulāro pieeju, asinsvadu ķirurgi izceļ transaksilāro pieeju, torakālie ķirurgi transtorakālo (torakoskopisko) metodi utt. Katrai šādai metodei ir priekšrocības un trūkumi, tāpēc ir muļķīgi izcelt vienu "savu" metodi, jo TOS nav sindroms, ko izraisa vienas anatomiskās struktūras defekts (kā karpālā kanāla sindroma gadījumā), bet patoloģisku kompresiju virkne plexus brachialis ceļā. Tikpat nepamatota ir specializēšanās viena nervu kompresijas sindroma ķirurģiskā ārstēšanā (piemēram, karpālā kanāla sindroms), nepārvaldot visa plexus brachialis un tā zaru gan hronisku, gan akūtu bojājumu ārstēšanu. Tāpēc šodien uzsvars būtu jāliek nevis uz metodi (supraklavikulārā vs. transtorakālā vai tradicionālā vs. endoskopiskā), bet kombinētu daudzu specialitāšu ķirurgu komandas darbu, izmantojot katras specialitātes priekšrocības. Piemēram, RAKUS mikroķirurgiem izveidojusies laba sadarbība ar asinsvadu ķirurgiem, kas nāk palīgā komplicētu TOS gadījumos, īpaši gadījumos ar venozo komponenti.
Simptomi
Pacienti, kas cieš tikai no zematslēgas kaula asinsvadu nospieduma, ir viegli atpazīstami un diagnosticējami. Šie pacienti visbiežāk nonāk un arī paliek asinsvadu ķirurģu aprūpē.
TOS pacienti, kam ir neirogēnā komponente, ir mikroķirugu kompetence. Šie pacienti parasti sūdzas par dziļām sāpēm un tirpšanu augšējā ekstremitātē. Raksturīgas dedzinošas sāpes, un jāatgādina, ka šādas sūdzības raksturīgas tikai nervu bojājumam. Tam būtu jāpalīdz diferenciāldiagnostikā. Nereti tirpšana ir līdzīga kā pie elkoņa nerva nospieduma kubitālajā kanālā. Šādos gadījumos nosaka nepareizu diagnozi - kubitālā kanāla sindroms. Diemžēl kubitālā kanāla dekompresija šādos gadījumos slimību neatvieglo.
Pacienti ar TOS nespēj veikt nekādu darbību virs galvas, piemēram, piekārt aizkarus, turēties autobusā pie stangas vai noturēt rokā tālruni. Nereti novēro pat tādas dīvainas sūdzības kā vienas acs asarošana, migrēna un "aizlikta" auss. Tas saistīts ar simpatiskās nervu sistēmas kairinājumu. Apmēram puse pacientu sūdzas arī par izteiktām sāpēm plecos, kaklā, krūtīs un lāpstiņas rajonā. Šīs sāpes ļoti grūti padodas ārstēšanai. Ja telpā starp atslēgas kaulu un pirmo ribu tiek nospiesta zematslēgkaula vēna, tad rokas var iegūt tūskainu un zilganu nokrāsu, bet krūškurvja priekšējā siena - pastiprinātu vēnu zīmējumu.
Pacientiem ar TOS bieži ir cīpslu iekaisumi, miofasciālas sāpes un nereti arī citi perifēro nervu nospiedumi. TOS uzskatāms par "hameleonu", jo var simulēt gan sirds išēmiju, gan temporomandibulārās locītavas artrītu, gan pleca locītavas periartiulkāro audu iekaisumu, rotatoru mažetes daļēju bojājumu vai subakromiālu bursītu un pat migrēnu u.c. Jāatceras, ka hroniskas, nepārtrauktas, dziļas sāpes augšējā ekstremitātē var radīt personības izmaiņas tieši tāpat kā hronisks stress karadarbības laikā pirms tam normālam, trenētam un izturīgam karavīram rada pēctraumas stresa sindromu, kas ilgst gadiem un reizēm visu mūžu. Vienmēr jābūt uzmanīgam, pirms pacientam ar hroniskām sāpēm uzlikt zīmogu "traks", jo mentālas novirzes šiem pacientiem var būt hronisku sāpju sekas.
Etioloģija un patofizioloģija
Thoracic outlet tulkojumā no angļu valodas ir "krūškurvja izeja". Latvijā TOS vēsturiski atpazīst kā scalenus anticus, pectoralis minor un kostoklavikulārā sindroma kopumu. [9] Tas ir nervu nospiedums, kas rodas, nerviem izejot cauri krūškurvja "augšējai izejai". Ir iespējami trīs nospieduma līmeņi:
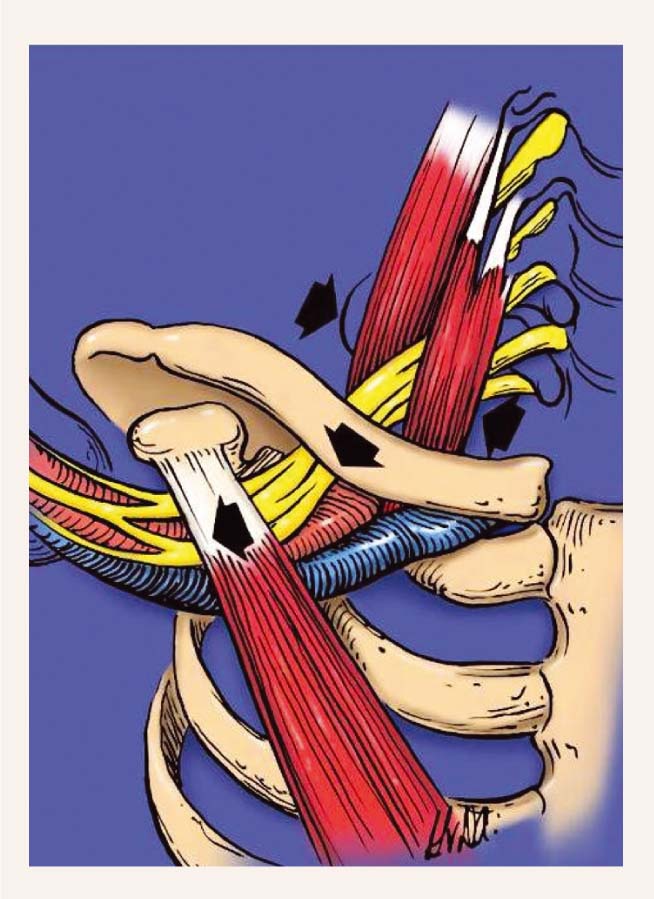

1. attēls
Nospiedums aiz m. pectoralis minor
- nerviem izejot no mugurkaula un ejot cauri mm.scaleni;
- zem atslēgas kaula;
- aiz m.pectoralis minor (skat. 1.attēlu).
Katrā no šīm zonām ir savi biežākie iemesli plexus brachialis hroniskam nospiedumam, piemēram, interskalēnajā telpā tā ir kakla riba (skat. 2. attēlu), izmainīta mm. scaleni anatomija vai pagarināts procesus tranversus C7 (skat. 3. attēlu).
Kostoklavikulārajā telpā patoloģija visbiežāk slēpjas atslēgas kaulā, piemēram, nepareizi saaudzis lūzums vai audzējs, bet retropektorālajā telpā nospiedums attīstās muskuļa hipertrofijas gadījumā (piemēram, smagatlētiem). Tāpat kā traumatiska plexus brachialis bojājuma gadījumā - TOS var iedalīt augstā (C5,C6,C7), zemā (C8,Th1) vai kombinētā.
Bieži TOS sākas pēc kakla traumas, kritiena vai smaga, ilgstoša un biomehāniski nepareizi organizēta darba. Patiesības labad jāteic, ka sabiedrībā ir daudz vairāk cilvēku, kas būtu predisponēti TOS attīstībai, bet viņi ar šo sindromu neslimo tā vienkāršā iemesla dēļ, ka nav bijusi hroniska (piemēram, konveijera darbs vai darbs ar virs galvas paceltām rokām) vai akūta traumatizācija, piemēram, hiperekstenzijas trauma (angl. whiplash). Atasoy uzskata, ka trauma ir tikai palaidējmehānisms, un to anamnēzē konstatē 60-70% gadījumu. Ir pētījumi, kas pierāda, ka whiplash tipa traumu gadījumā Thoracic Outlet sindroms attīstās pat biežāk nekā cervikālo disku trūces. [10] Vēlreiz atkārtošu, ka TOS etioloģija ir daudzfaktoru, pacientiem bieži novēro tā saucamo double crush sindromu. Narakas uzskata, ka šo fenomenu novēro apmēram 30% TOS pacientu. [11] Tas nozīmē, ka, attīstoties subklīniskam nospiedumam plexus brachialis augšpusē, perifēro nervu distālu nospiedumu simptomātikas iespējas pieaug. Tas arī izskaidro, kāpēc, izdarot kubitālā kanāla dekompresiju pacientam ar samērā tipiskām sūdzībām, bet negatīvu elektromioneirogrāfiju (EMNG), uzlabojuma pēc operācijas nav. Gluži vienkārši kubitālā kanāla simptomātika ir tikai plexus brachialis subklīniskā nospieduma "atbalss", nevis pati "balss".
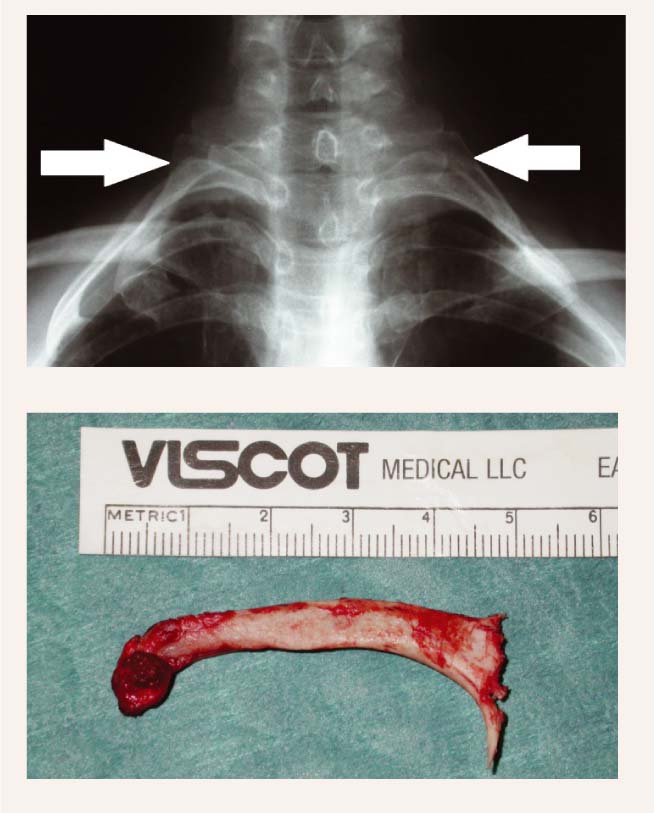

2. attēls
Plexus brachialis hroniska nospieduma iemesls – kakla riba interskalēnajā telpā
Diagnostika
Lai gan mūsdienu tehniskās iespējas ir ļoti plašas, TOS diagnozi diemžēl lielākoties nosaka fizikāli, izmeklējot ārsta kabinetā, nevis ar kādas diagnostiskas iekārtas palīdzību. Bez labas anamnēzes TOS diagnozi noteikt nav iespējams. Tam seko rūpīga fizikāla izmeklēšana, perkutējot visus perifēros nervus augšējā ekstremitātē, sākot ar karpālo kanālu, tad kubitālo un pronatora kanālu. Tad turpina augšdelmā virs plexus brachialis, kā arī infra- un supraklavikulāri. Piemēram, zema TOS gadījumā novēros pozitīvus Tinel simptomus gan virs n. medianus, gan n. ulnaris. Savukārt augsta TOS gadījumā Tinel vairāk būs lokalizēts supraklavikulāri. Perkusijai seko refleksu pārbaude ar āmuriņu, tad palpācija un kompresija, piemēram, Phalen tests. Izmeklēšanas procesa beigās ir klīniskie slodzes jeb provokācijas testi.
Jāatzīst, ka vienā rakstā nav iespējams raksturot pat nelielu daļu kompleksās fizikālās izmeklēšanas, kāda būtu jāveic pacientam ar aizdomām uz TOS, jo šāda izmeklēšana ilgst (precīzāk - tai jāilgst!) vismaz 35-40 minūtes. Taisnības labad jāteic, ka neviens no klīniskajiem testiem nav pilnīgi uzticams (sensitīvs), bet visjutīgākais ir Roos tests, kura laikā pacientam rokas liek pacelt virs galvas "kā padodoties" un, turot rokas augšā, vairākkārt savilkt un atlaist dūres (vismaz 2 minūtes). Tests ir pozitīvs, ja tas provocē simptomus (sāpes, tirpšanu, nespēku). Savukārt Wright tests ir jutīgāks attiecībā uz arteriālu TOS. Interesentiem rekomendēju lasīt literatūru [12] vai noklausīties audiolekciju latviešu valodā (http://vimeo.com/11103539).
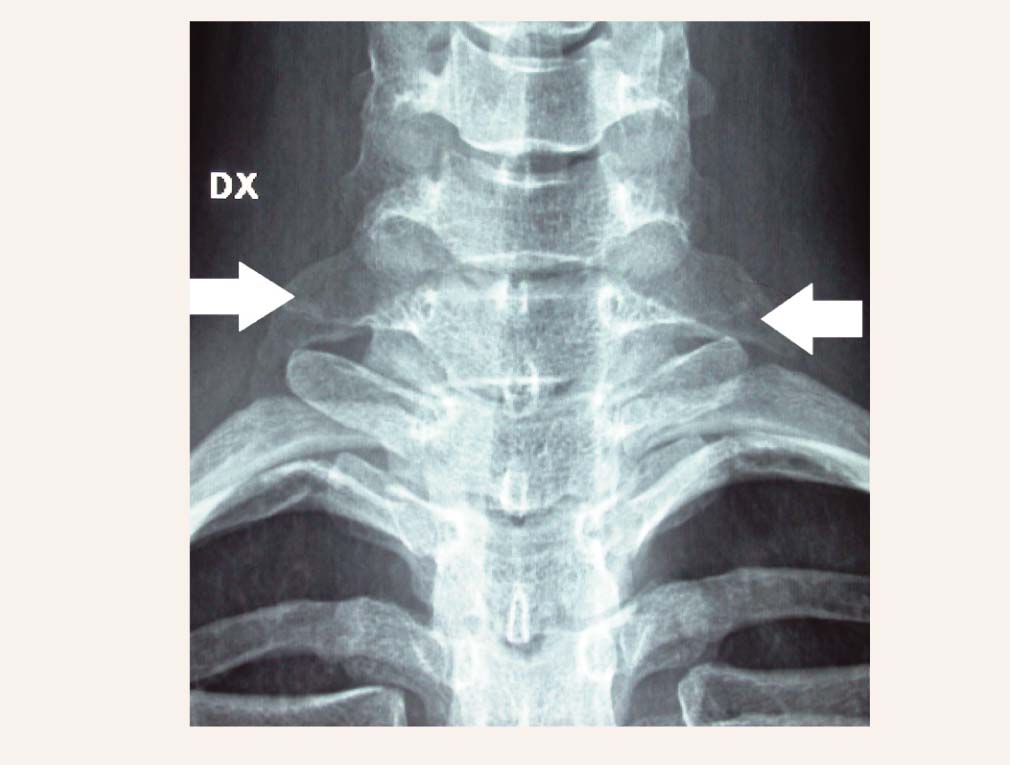

3. attēls
Pagarināts procesus tranversus C7
Katram pacientam ar aizdomām par TOS obligāta ir kakla rentgenogramma, lai izslēgtu kakla ribu (skat. 2. attēlu) vai pagarinātu procesus transversus C7 (skat. 3. attēlu), kā arī novērtētu mugurkaula kakla daļas stāvokli kopumā.
Lai gan magnētiskās rezonanses izmeklējumi ir daudzsološi, šobrīd tie sevi attaisno tikai nolūkā, lai izvērtētu un izslēgtu cervikālo saknīšu kompresiju un disku trūces.
Vaskulāro formu diagnozei noder Doppler sonogrāfija, kā arī digitālā angiogrāfija un flebogrāfija, tostarp DT angiogrāfija.
Elektromioneirogrāfija ir nākamais svarīgais izmeklējums aiz parastās kakla rentgenogrammas. Tomēr jāuzsver, ka šā izmeklējuma rezultāts ļoti atkarīgs no speciālista pieredzes un diemžēl arī paša speciālista filozofiskajiem uzskatiem par TOS etioloģiju. Pēc mūsu pieredzes, ko apstiprina arī literatūra, labāks ķirurģiskās ārstēšanās rezultāts ir pacientiem, kam neirogēnu TOS diagnosticē arī elektromioneirogrāfijā. Pozitīvi neirofizioloģiskie izmeklējumi diemžēl ir nespecifiski: tie norāda uz bojātu nerva funkciju, bet nediagnosticē specifisko iemeslu. Par spīti šai atziņai virkne autoru uzskata, ka ir arī "elektronegatīvs" TOS, t.i., anamnestiski un klīniski izmeklējot, ir visas norādes par neirogēnu TOS, tomēr EMNG to neapstiprina. [13] Arī Mikroķirurģijas centra pieredze pierāda, ka virknei pacientu ar izteiktiem neirogēnā TOS simptomiem un negatīvu EMNG var palīdzēt ar radikālu TO rajona dekompresijas operāciju. Jāuzsver, ka šādas operācijas parasti veic kā paliatīvas manipulācijas, ja visas citas iespējas jau izsmeltas.
Ja EMNG konstatē saknīšu bojājumu, tad uzskata, ka šos simptomus izraisa saknīšu nospiedums, nevis kāda spekulatīva TOS diagnoze. Šādos gadījumos pacienta tālākā ārstēšanās norit pie vertebrologa (vai neirologa), bet ne pie mikroķirurga.
Ārstēšana
Ārstēšanu parasti sāk ar specifiskiem nervu stiepes vingrinājumiem trīs reizes dienā, kakla sāpju (trigger) punktu ārstēšanu un pretsāpju līdzekļiem gan perorālu medikamentu, gan ziežu, gan plāksteru veidā. Reizēm nepieciešama centrālas darbības miorelaksantu lietošana. Smagākos gadījumos kakla sāpju (trigger) punktiem ir jāizdara blokādes ar triamcionolonu un lidokaīnu. Šobrīd visbiežāk lietotie medikamenti sāpju mazināšanai:
- gabapentīns un tā analogi- patoloģisku neiropātisku sāpju gadījumā;
- nervu vadīšanu uzlabojoši antiholīnestāzes preparāti;
- COG2 inhibitori;
- tolperizons kā miorelaksants;
- alprazolams kā anksiolītiķis;
- lokāli- nesteroīdos pretiekaisuma līdzekļus saturoši plāksteri;
- lidokaīna plāksteri (šobrīd ved tikai no ārzemēm, Latvijā nav pieejami, un tas ir slikti!).
Pacienta dzīvē jāmaina gandrīz viss - spilvens (putu atmiņas spilvens), matracis, darba vietas ergonomika un diēta. Šis posms ilgst 6-8 nedēļas un parasti notiek algologa, ergoterapeita un fizioterapeita uzraudzībā. Ja pacientam konstatē subakromiālu bursītu ar atdures sindromu vai pat rotatoru bojājumu, tad jāmeklē kompetenta ortopēda palīdzība. Ideālā gadījumā tas ir speciālists, kas pārvalda arī ultrasonogrāfisku diagnostiku un nepieciešamības gadījumā var izdarīt kontrolētas triamcinolona blokādes. Šāda ārstēšana ir efektīva apmēram 80% vieglu līdz vidēji smagu gadījumu, ja vien pacienti vingrinājumus turpina visu turpmāko dzīvi un izvairās no darba, kur rokas jātur virs galvas vai kur ilgstoši atkārtojas kustības, piemēram, pie konveijera lentes.
Lai arī pacienta dzīvi iespējams ļoti atvieglot, jāatceras, ka TOS ir slimība uz mūžu.
Ja iepriekš aprakstītā ārstēšana nelīdz un pacients uzskata, ka viņš katru dienu pavada ciešanās, pēdējā iespēja ir operācija, kuras laikā tiek dekompresēts plexus brachialis, izdarot skalenektomiju un plexus brachialis neirolīzi, kā arī ekstirpēta (nevis rezecēta!) pirmā riba un/vai kakla riba.
Mikroķirurģijas centrā parasti izmanto gan kombinēto metodi, gan supraklavikulārā plexus dekompresiju. Mūsu operētajiem pacientiem kumulatīvais uzlabojums ir gaidāms 78% gadījumu, pārējiem diemžēl palīdzēt gandrīz nav iespējams. Refraktāriem gadījumiem zināmu uzlabojumu sniedz transtorakālā simpatektomija. Operācijas biežāk atvieglo sūdzības, kas saistītas ar sāpēm un tirpšanu augšējā ekstremitātē, bet pleca un krūšu daļas simptomātisks uzlabojums ir tikai 50% operēto pacientu. Mūsu operēto pacientu grupā sliktāki rezultāti ir "elektronegatīviem" TOS, kā arī pacientiem, kas ir bezdarbnieki, un tiem, kas tiesājas ar darba devēju par iegūto darba traumu, kuras dēļ attīstījies TOS.
Praktiskais algoritms neirogēna TOS pārvaldībā
- Anamnēze- meklēt kakla hiperekstenzijas traumu vai hronisku pārslodzi, strādājot vienmuļu, monotonu darbu.
- Izmeklēšana- rūpīgi ambulatorajā kartē atzīmēt:
- perkusijas rezultātus pa tuneļiem un fasciālajām telpām - karpālais tunelis, pronatora tunelis, kubitālais tunelis, infraklavikulāri un supraklavikulāri virs m. scalneus anterior;
- dziļo refleksu noteikšanu - apakšdelma saliecējmuskuļi (finger jerk), m. brachioradialis, m. biceps un m. triceps refleksi;
- kompresijas testu rezultātus - Phalen tests (karpālais tunelis), Pronatora tests, elkoņa saliekšanas tests (kubitālais kanāls), infraklavikulāri (m. pectoralis minor), supraklavikulāri (m. scalenus anterior), kostoklavikulārās kompresijas tests, Spurlinga tests (cervikālo saknīšu nospiedums);
- provokācijas testus: Roos, Wright, Adson, Sanders (nervu stiepes tests);
- neirosensoros testus: divpunktu prove, monofilamenta tests un satvēriena spēks;
- rotatoru bojājuma un art. humeri atdures sindroma pārbaudi. Ja ir mazākās aizdomas, tad konsultēties ar kompetentu ortopēdu.
- Kakla Rtg, ietverot pleca locītavu un atslēgas kaulu: laterāli, AP un slīpie skati: meklējiet kakla ribu, pagarinātu procesus transversus C7 un "noslīdējušus plecus" (C8 redzams sānu skatā), izmaiņas art.humeri un atslēgas kaula patoloģiju.
- EMNG: atcerieties- pozitīvs apstiprina, negatīvs neizslēdz. Ja konstatē saknīšu bojājumu, tad TOS kā diagnoze ir izslēgta.
- Retos gadījumos diagnozes precizēšanai: MRI, Duplex sonogrāfija un angiogrāfija.
- Konservatīva terapija 6-8nedēļas un atkārtota sīka fizikālā izmeklēšana.
- Operē tikai tad, ja ir vaskulārs TOS; EMNG pierādīts TOS; operē arī tad, kad visas pārējās konservatīvās ārstēšanas iespējas ir izsmeltas un pacients vairs nevar un negrib ciest.
- Atcerieties- ja pacienta fizikālā izmeklēšana ilgst nepilnas 30minūtes, tad neesat pacientu kārtīgi izmeklējuši!