Mūsdienās pacientiem, kuriem ir refrakcijas kļūdas, ir iespēja pilnībā atbrīvoties no briļļu vai kontaktlēcu valkāšanas, lai uzlabotu savu redzes un dzīves kvalitāti. Lāzerkorekcija būtībā ir kosmētiska procedūra, kurai praktiski nav medicīnisku indikāciju. Tā ir piemērota pacientiem ar miopiju jeb tuvredzību, hipermetropiju jeb tālredzību un astigmatismu, kā arī, strauji attīstoties refraktīvajai ķirurģijai, tiek pilnveidotas presbiopijas korekcijas metodes.
Cilvēku ar redzes traucējumiem, kuriem ikdienā ir nepieciešamas brilles vai kontaktlēcas, ir ļoti daudz. Miopija 20—40 gadu vecumā ir 35—40 % ASV iedzīvotāju, hipermetropija — vidēji 10 %, bet astigmatisms, kas lielāks par 1,00 dioptriju, ir 31 % ASV iedzīvotāju, kas vecāki par 40 gadiem. [1] Mūsdienās tiek izmantoti vairāki redzes lāzerkorekcijas veidi: PRK, LASIK, FEMTO–LASIK, SMILE, PRESBY–LASIK u.c. Tomēr, ja kāda iemesla dēļ neder neviens no šiem, ir alternatīvas — var implantēt kolamēra lēcu mugurējā kamerā (ICL) vai, veicot kataraktas operāciju, ievietot multifokālo vai multifokālo torisko lēcu, nodrošinot redzi visos attālumos.
Ieskats vēsturē
Pirmie sasniegumi refrakcijas attīstībā aprakstīti Japānā pagājušā gadsimta 30. gados. Izmantojot dziļus radiālus griezienus radzenē (radiālo keratotomiju), radzene tika saplacināta, tādējādi palīdzot koriģēt miopiju, tomēr procedūrai bija ļoti daudz komplikāciju.
1970. gadā Dr. Trokels atklāja ekscīmera lāzeru un tā izmantošanas iespējas, pēc tam sāka attīstīties fotorefraktīvā keratektomija (PRK). [2] 20. gadsimta 90. gadu beigās popularitāti ieguva LASIK, kura priekšrocības saistītas ar ātrāku redzes asuma uzlabošanos un lielāku pacienta komfortu pēcoperācijas periodā. [3]
Fotorefraktīvā keratektomija (PRK)
PRK ir viena no pirmajām refraktīvās ķirurģijas metodēm, ko joprojām dažkārt izmanto, jo nav riska, kas saistīts ar radzenes “vāciņa” izveidošanu, turklāt ir samazināts radzenes keratektāzijas (plānināšanās) risks. [4] Metodes mīnuss iepretī citām ir salīdzinoši ilgāks atlabšanas periods, jo apmēram nedēļu saglabājas zināms diskomforts un redze stabilizējas vidēji vienā mēnesī.
Indikācijas
Visas lāzerkorekcijas metodes tiek veiktas lokālā pilienu anestēzijā, tās ir nesāpīgas (1. attēls). Ilgtermiņa pētījumos pierādīts, ka PRK ir droša un efektīva metode, joprojām laba alternatīva šādu indikāciju gadījumā:
- neregulāra vai plāna radzene,
- miopijas koriģēšana līdz 4,00 dioptrijām (D),
- radzenes distrofija,
- radzenes ķirurģija anamnēzē,
- LASIK “vāciņa” komplikāciju ārstēšana. [5; 6]
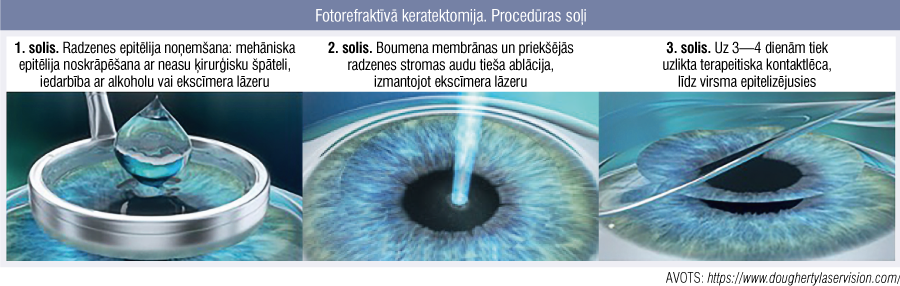

1. attēls
Fotorefraktīvā keratektomija. Procedūras soļi
Kontrindikācijas
Procedūra relatīvi kontrindicēta pacientiem ar kolagēna vaskulārām slimībām, piemēram, sistēmas sarkano vilkēdi, jo potenciāli ir risks aizkavētai epitēlija dzīšanai un radzenes audu zuduma attīstībai, [7] kā arī pacientiem ar pastāvīgu, neregulāru astigmatismu. [8]
Komplikācijas
PRK specifiskās komplikācijas:
- palēnināta epitēlija dzīšana, kas pacientam rada svešķermeņa sajūtu acī, asarošanu, fotofobiju un redzes miglošanos pirmajās trīs pēcoperācijas dienās,
- erozijas un sterilu radzenes infiltrātu veidošanās,
- radzenes iekaisuma attīstība vai reaktivācija,
- ar steroīdu lietošanu saistīta pārejoša okulāra hipertensija.
Viena no būtiskākajām komplikācijām ir radzenes apduļķojumu (visbiežāk atgriezenisku) veidošanās fibroblastu proliferācijas rezultātā, kas var ietekmēt pēcoperācijas redzes asumu un ir viens no galvenajiem iemesliem, kāpēc no šīs procedūras atsakās. [9]
LASIK
LASIK saīsinājums radies no termina “laser in situ keratomileusis”. “In situ” nozīmē, ka lāzera stars tiek vērsts uz radzenes stromu, bet “keratomileusis” atvasināts no grieķu valodas vārda “kerato”, kas tulkojumā nozīmē “radzene”, “mileusi” — radzenes pārveidošana. [10]
LASIK ir visbiežāk izmantotā redzes lāzerkorekcijas metode pasaulē: no 1991. gada līdz 2016. gadam tā veikta vairāk nekā 40 miljoniem cilvēku. [11]
Indikācijas
Procedūra ieteicama pacientiem ar tuvredzību, tālredzību ar vai bez astigmatisma. Miopiju var koriģēt, ja tā ir robežās no 1,00 D līdz 12,00 D, tomēr radzenes biezuma dēļ korekcijas apmērs var mainīties. Hipermetropiju var labot, ja tā ir no +0,50 D līdz +4,00 D. LASIK ir piemērota arī pacientiem ar astigmatismu no 0,50 D līdz 4,00 D.
Lāzerkorekciju drīkst veikt šādos gadījumos:
- pacientiem, kas vecāki par 18 gadiem,
- ja redze ir stabila vismaz vienu gadu,
- anamnēzē nav acs priekšējā segmenta slimības,
- paciente nav grūtniece un tuvākajos sešos mēnešos grūtniecību neplāno,
- nav pavadošu sistēmisku vai autoimūnu slimību,
- pacients ir informēts par komplikācijām un ir gatavs uzņemties risku.
Kontrindikācijas LASIK procedūrai
Procedūra nav piemērota tad, ja pacientam ir radzenes slimība ar vietām izmainītu radzenes biezumu, jo pēc refraktīvās ķirurģijas šādi stāvokļi var izraisīt smagas keratektāzijas un vājināt redzes asumu. LASIK neveic arī dažu radzenes distrofiju gadījumā.
Būtiska operācijas plānošanas procesā ir radzenes biezuma noteikšana, kā arī sagaidāmais radzenes biezuma samazinājums pēc iedarbības ar lāzeru.
Radzenes biezumam pēc operācijas jābūt vismaz 300 μm (vesela radzene ir vidēji 550 μm bieza). LASIK operāciju neveic arī kataraktas un nekompensētas glaukomas gadījumā. Pirms jebkuras lāzerķirurģiskas manipulācijas rūpīgi jāizmeklē arī acs mugurējā segmenta struktūras, īpašu uzmanību pievēršot tīklenes plīsumiem. Ja atrod vienu vai vairākus tīklenes plīsumus, pirms refraktīvās ķirurģijas tie jānostiprina, veicot tīklenes lāzerfotokoagulāciju. Ir arī dažas tīklenes slimības, kad lāzerterapija nav rekomendēta, bet to izvērtē individuāli.
LASIK operācija
Operācijas gaita
Radzene tiek marķēta, lai pēc tam būtu vieglāk izlīdzināt radzenes “vāciņa” malas. Uz acs tiek uzlikts mehāniska asmens jeb mikrokeratoma gredzens, kas tiek piesūkts ar vakuumu. Ar mikrokeratomu tiek izveidots 120 μm biezs radzenes “vāciņš” un, to atlokot, veic ablāciju ar ekscīmera lāzeru. Procedūras beigās “vāciņš” tiek novietots atpakaļ (2. attēls).
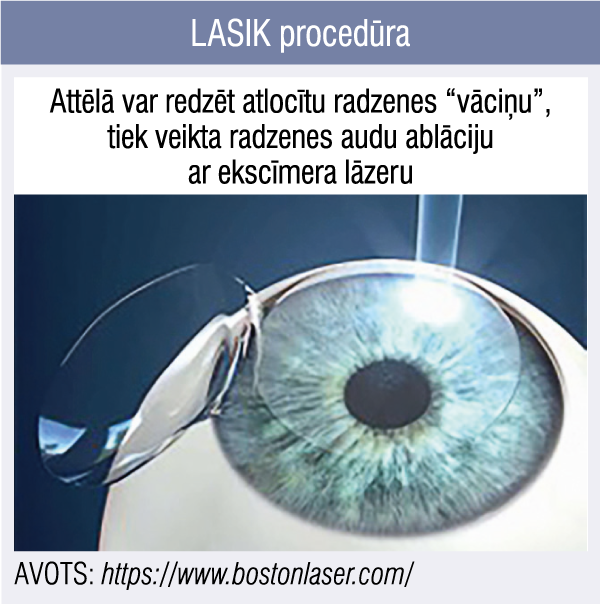

2. attēls
LASIK procedūra
Pēcoperācijas periods
Pirmajā dienā pēc operācijas var būt vidēji liels diskomforts, tāpēc ieteicams acis turēt ciet un atpūsties, jāizvairās no acu berzēšanas. Steroīdu un antibiotiku pilieni jālieto 4—10 dienas, mākslīgās asaras — vienu mēnesi. Parasti redze stabilizējas nedēļas laikā. [10]
Rezultāti
Pētījumi rāda, ka LASIK ir efektīva un paredzama procedūra. LASIK pacienti ir apmierināti vidēji 95,4 % gadījumu. [12]
Pētījumā, kurā piedalījās 77 cilvēki, konstatēja, ka vidējais nekoriģētais redzes asums jau pēc nedēļas ir 20/20 (+/- 0,06) jeb 100 %. [13]
Komplikācijas
Visbiežākā pēcoperācijas komplikācija ir sausās acs sindroms, kas akūtajā pēcoperācijas periodā attīstās 60—70 % pacientu. Simptomi parasti pakāpeniski uzlabojas 6—12 mēnešos. Ir vairākas teorijas, kāpēc tieši lāzeroperācija izraisa sausās acs sindromu: to skaidro ar jatrogēnu radzenes nervu bojājumu, ietekmi atstāj arī pēcoperācijas iekaisuma reakcija, padarot asaru plēvīti nestabilu.
Lai izvairītos no smaga sausās acs sindroma, ļoti svarīgi ir pirms operācijas pacientu pareizi novērtēt. Pacientiem sākotnējā pēcoperācijas periodā sūdzības mazinās, izmantojot regulāru acs virsmas lubrikāciju ar mākslīgajām asarām. [14; 15]
Citas pēcoperācijas komplikācijas saistītas ar neadekvātu korekciju, “vāciņa” nepilnībām (neprecīzi pieguļ, veido ieloces, epitēlija ieaugšana zem atloka), infekcijas un keratektāzijas attīstību. 20 % gadījumu var attīstīties aberācijas, kas izpaužas kā oreoli ap gaismas objektiem, un izmainīta kontrastu jutība, kas 3—6 mēnešos samazinās. [16]
FEMTO–LASIK
FEMTO–LASIK ir jaunāka lāzerkorekcijas metode, kad redzes korekcijai nepieciešamā “vāciņa” izveidošanai mehāniskā asmens vietā tiek izmantots femtosekunžu lāzers. Lāzers raida ļoti īsus, vien dažas femtosekundes garus infrasarkanās gaismas impulsus (1 femtosekunde = 0,000000000000001 sekunde). Šie impulsi izraisa mikrofotodisrupciju, gāzes un ūdens burbulim precīzi atdalot radzenes audus iepriekš noteiktajā radzenes dziļumā.
Tā kā šī metode sniedz vairākus būtiskus ieguvumus, pasaulē to izmanto arvien vairāk. Uzskatāmākās priekšrocības: to var izvēlēties pacientam, kam procedūra ar LASIK kontrindicēta pārāk plānas radzenes dēļ, turklāt radzene dzīst ātrāk, tādējādi pēcoperācijas periods pacientam ir komfortablāks. Komplikāciju biežums samazinās tāpēc, ka radzenes atloks, kas veidots ar femtosekunžu lāzera palīdzību, ir paredzamāks un pēc biezuma vienmērīgāks. Procedūras izmaksas palielina tas, ka operācijas laikā jāizmanto divi lāzeri.
Komplikācijas
Intraoperatīva komplikācija ir pārejoša necaurspīdīga burbuļa slāņa izveidošanās pēc femtosekunžu lāzera lietošanas, kad tie iekļūst dziļāk stromā, kas var apgrūtināt operācijas gaitu, tomēr tas neietekmē pēcoperācijas redzes asumu.
Var attīstīties arī īslaicīgs gaismas jutīguma sindroms, kas neatstāj nekādas sekas, tomēr vairākas nedēļas intensīvāk jālieto steroīdu pilieni (lokāli).
Pārējās komplikācijas saistītas ar varavīksnes lokiem ap gaismas objektiem un iekaisumu radzenes audos.
Gan pēc LASIK, gan FEMTO–LASIK redze stabilizējas diennakts līdz nedēļas laikā. Tomēr, ja labo lielākas refraktīvas kļūdas, neiroadaptācijas dēļ paies pat vairāki mēneši. [17]
Ja pacients nav apmierināts ar iznākumu, atkārtotu operāciju var veikt gan pēc LASIK, gan FEMTO–LASIK.
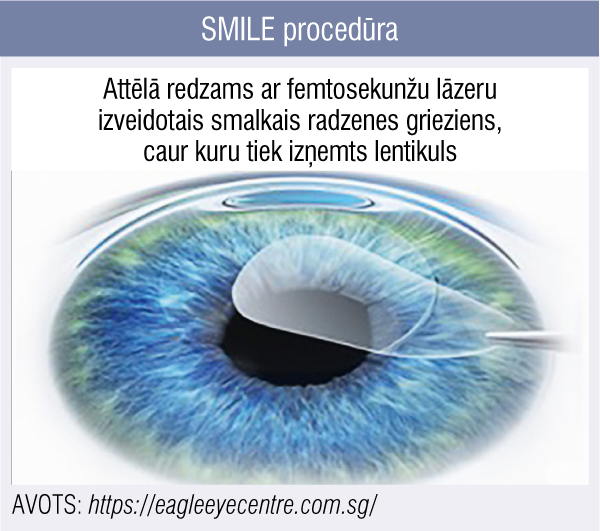

3. attēls
SMILE procedūra
SMILE
SMILE jeb maza grieziena intrastromālas lēcas ekstrakcija (small-incision lenticule extraction) ir jaunākā refraktīvās ķirurģijas procedūra (Eiropā apstiprināta 2009. gadā) refrakcijas kļūdu labošanai pacientiem ar miopiju ar vai bez astigmatisma.
Procedūra apstiprināta pacientiem ar miopiju no 0,50 D līdz 10,00 D un astigmatismu līdz 5,00 D. Procedūru atļauts veikt pacientiem no 22 gadu vecuma, ja pēdējā gada laikā dokumentēta stabila refrakcija.
Procedūra
SMILE ir vissaudzīgākā no lāzerkorekcijas metodēm, jo netiek veidots radzenes “vāciņš”, bet ar femtosekunžu lāzeru tiek izveidots smaida formas minimāli invazīvs grieziens (< 4 mm garumā), caur kuru pēc veiktās radzenes formas izmaiņas tiek izņemts ļoti precīzs radzenes stromālo audu disks jeb lentikuls (3. attēls). Tā kā grieziens ir tik mazs un tiek izmantots lāzers, redze uzlabojas strauji un diskomforts pacientam ir minimāls. [18]
SMILE un LASIK salīdzinājums
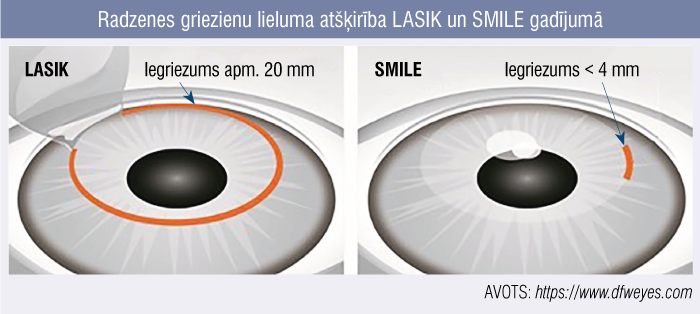

4. attēls
Radzenes griezienu lieluma atšķirība LASIK un SMILE gadījumā
SMILE procedūrā netiek veidots radzenes “vāciņš”, tāpēc metodei ir vairākas potenciālas priekšrocības, salīdzinot ar LASIK, piemēram, tiek novērstas ar atloka izveidošanu saistītās komplikācijas: “vāciņa” traumatiska izkustēšanās, samazinās atspīdumu un aberāciju veidošanās risks un sausās acs sindroma izpausmes, jo mazāk tiek bojāti radzenes nervi (4. attēls).
SMILE nodrošina labāku radzenes biomehānisko stabilitāti. Metode īpaši piemērota pacientiem, kas nodarbojas ar kontakta sporta veidiem, kā arī augsta riska profesijās nodarbinātajiem. [5; 19]
SMILE un FEMTO–LASIK
Kopumā pētījumi rāda, ka rezultāti pēc SMILE un FEMTO–LASIK operācijām ir praktiski identiski. SMILE trūkums ir nedaudz lēnāka redzes asuma atjaunošanās pirmajā pēcoperācijas dienā. Pētījumā, kur salīdzināja SMILE un FEMTO–LASIK rezultātus, nekoriģētais redzes asums LASIK grupā sākotnēji bija labāks nekā SMILE grupā, taču statistiski ticamas atšķirības sešus mēnešus pēc operācijas abām pacientu grupām redzes iznākumā nenovēroja. [20]
Komplikācijas
Pētījumos ziņots, ka SMILE operācijas izraisītu komplikāciju sastopamība ir neliela, ļoti reti bijušas perioperatīvas komplikācijas: epitēlija abrāzija, sarežģīta intrastromālās lēcas ekstrakcija, mazi plīsumi incīzijas rajonā, virsmas “vāciņa” perforācija. Pētījumos nevienam no ārstētajiem pacientiem nav konstatēti paliekoši redzes traucējumi.
Pēcoperācijas komplikācijas ir neliels radzenes apduļķojums, epitēlija sausums pirmajā pēcoperācijas dienā. Radzenes topogrāfijas izmeklējumā 1 % gadījumu trīs mēnešus pēc operācijas tika konstatēts neregulārs astigmatisms, kas izraisīja samazinātu redzes asumu un monokulāru dubultošanos (tā saucamos “spoku” attēlus).
Unikāla, tikai SMILE raksturīga komplikācija ir intrastromālās lēcas palieku klātbūtne saskares virsmā (1,9 %), kas var izraisīt neregulāru astigmatismu. [21]
PRESBY–LASIK
Presbiopija ir ar vecumu saistīts akomodācijas spēju zudums cilvēkiem pēc 40 gadu vecuma sakarā ar lēcas elastīguma samazināšanos un izpaužas ar redzes pasliktināšanos tuvumā.
Ir izstrādāti vairāki presbiopijas lāzerkorekcijas veidi. Biežāk izmantotais modelis ir radzenes sadalīšana zonās (5. attēls): viena zona atbild par tāluma redzi, otra — par redzi tuvumā. Vienas metodes gadījumā radzenes centrs tiek atvēlēts tuvuma redzei (radzenes virsmu veido augstāku un stāvāku), bet perifērija — tāluma redzei (radzenes virsmu veido plakanāku) vai otrādi.
Šo lāzerprocedūru var veikt pacientiem ar agrīnu presbiopiju (40—55 gadu vecumā), kad dabiskā lēca joprojām ir dzidra un intraokulāra operācija ir saistīta ar lielāku risku. Metode piemērota arī pacientiem, kam jau veikta kataraktas operācija ar monofokālas lēcas implantāciju, pēc kuras pacients tālumā redz labi, taču tuvumā nepieciešamas brilles.
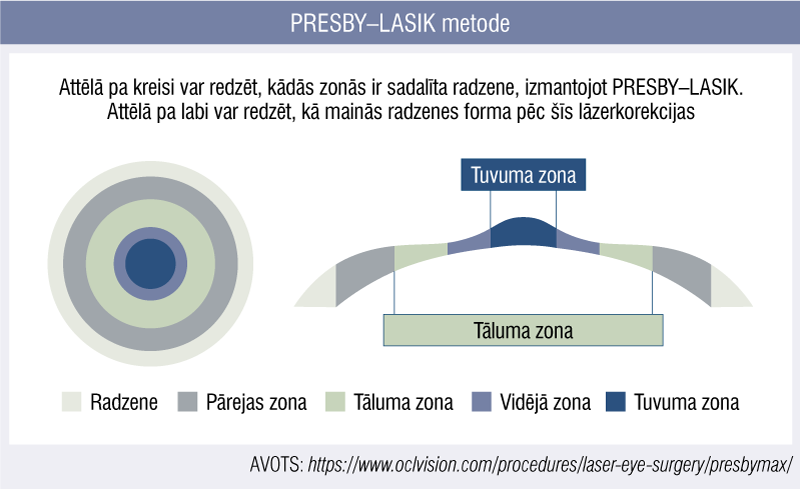

5. attēls
PRESBY–LASIK metode
Metodes trūkumi
Sākotnēja presbiopija var aizvien progresēt un vēlāk, iespējams, būs nepieciešama papildu korekcija. Nereti tiek ietekmēts tāluma redzes asums, kas samazinās par 2—28 %. Turklāt pacientam jebkurā brīdī var sākties lēcas apduļķošanās un mainītās radzenes formas dēļ varētu būt apgrūtināts precīzs implantējamās lēcas aprēķins. [22]