Patiesā hronisku obstruktīvu plaušu slimību izplatība nav zināma, bet lēš, ka gandrīz 40 % populācijas kādā dzīves posmā ir diagnosticēta hroniska obstruktīva elpceļu slimība. HOPS ļoti nosacīti var uzskatīt par vīriešu slimību, astmu par sieviešu, bet šajā literatūras apskatā plašāk par astmas—HOPS pārklāšanās sindromu un par atšķirībām ārstēšanā.
HOPS diagnoze ģimenes ārsta praksē: dzimumu atšķirības un spirometrijas nozīme diagnostikā
AVOTS: Roberts NJ, Patel IS, Partridge MR. The diagnosis of COPD in primary care; gender differences and the role of spirometry. J Resp Med, 2015, Dec.
Sievietes ar HOPS uzliesmojumiem veido pusi no visiem stacionēšanas gadījumiem HOPS dēļ un stacionēšanas biežums pēdējās desmitgadēs sievietēm pieaudzis. Pētījuma mērķis bija noskaidrot, vai starp dzimumiem ir atšķirības HOPS diagnostikā.
Pētījumā iekļāva 445 pacientus, kuru ģimenes ārsti bija izteikuši aizdomas par HOPS diagnozi vai to diagnosticējuši. Visiem šiem pacientiem pētījuma gaitā veica spirometrijas izmeklējumu.
Apkopoja informāciju par pacientu dzimumu, demogrāfiskajiem rādītājiem, respiratorajiem sim-ptomiem un elpošanas slimību anamnēzi. Provizoriskās diagnozes (ģimenes ārstu konstatētās) salīdzināja ar galīgajām diagnozēm, ko ieguva pēc spirometrijas rezultātiem.
Pētījumā secināja, ka vīriešiem biežāk (87,5 %) apstiprinās ģimenes ārstu konstatētās HOPS diagnozes nekā sievietēm (73,9 %) (p = 0,021).
Ģimenes ārsti bija izteikuši aizdomas par HOPS diagnozi 265 pētījuma dalībniekiem, diagnoze apstiprinājās 60,9 % vīriešu un tikai 43,2 % sieviešu (p = 0,004). Konstatēja dzimumu atšķirības slimības simptomos: sievietes biežāk sūdzējās par alerģijām, simptomi sākās agrāk un sievietes retāk sūdzējās par elpas trūkumu kā galveno simptomu. Rezultāti norāda gan uz dzimumu atšķirībām HOPS klīniskajās izpausmēs, gan uz to, ka HOPS diagnozi ģimenes ār-stiem grūtāk noteikt sievietēm. Pētījums atkārtoti apstiprina spirometrijas nozīmi HOPS diagnostikā.
Dr. I. Grīsle: “Spirometrija ir pamata metode HOPS diagnostikai. Visus pacientus, kas smēķē vai strādā kaitīgos apstākļos, pēc 40 gadu vecuma vajadzētu nosūtīt uz spirometriju, tāpat ikvienu pacientu, kas ilgstoši klepo vai sūdzas par elpas trūkumu. Šī izmeklēšanas metode, kas ir lēta un mūsdienās viegli pieejama, palīdz savlaicīgi konstatēt elpceļu obstrukciju. Pētījumā atklāts, ka tikai pēc sūdzībām par respiratoriem simptomiem HOPS diagnozi apstiprināt nevar (īpaši sievietēm). Sievietes ir emocionālākas un sūdzas vairāk nekā vīrieši, bet, veicot spirometriju, HOPS diagnozi apstiprināja mazāk nekā pusei. Savukārt, veicot izmeklējumu vīriešiem, kuriem ģimenes ārsti bija izteikuši aizdomas par HOPS, diagnoze apstiprinājās 61 % gadījumu.”
Dzimumu atšķirības astmas—HOPS pārklāšanās sindroma gadījumā
AVOTS: Wheaton AG, Pleasants RA, Croft JB, Ohar JA, Heidari K, Mannino DM, Liu Y, Strange C. Gender and asthma-chronic obstructive pulmonary disease overlap syndrome. J Asthma, 2016 Sep; 53(7): 720-731. doi: 10.3109/02770903.2016.1154072.
Lai noteiktu dzimumu atšķirības hronisku plaušu slimību pacientiem, veikts pētījums par 12 594 pieaugušajiem no pacientu aptaujas ASV 2012. gadā. Pacientus iedalīja grupās pēc plaušu obstruktīvās slimības: bijusi astma, aktīva astma, HOPS, astmas—HOPS pārklāšanās sindroms (AHPS), bez obstruktīvām plaušu slimībām. Novērtēja grupu saistību ar respiratorajiem simptomiem (biežs produktīvs klepus, elpas trūkums, ierobežotas fiziskās aktivitātes elpošanas ierobežojumu dēļ), vispārējo veselības stāvokli un blakusslimības gan sievietēm, gan vīriešiem.
Rezultāti
Kopumā 16,2 % vīriešu un 18,7 % sieviešu bija noteikta HOPS un/vai astmas diagnoze. Iepriekš astma vairāk bijusi vīriešiem (4,9 %) nekā sievietēm (3,2 %). Aktīva astma biežāk bija sievietēm (7,2 %) nekā vīriešiem (4,7 %), tāpat arī astmas—HOPS pārklāšanās sindroms (sievietēm 4 %, vīriešiem 2,2 %). Tikai HOPS vienādi bieži bija sievietēm (4,3 %) un vīriešiem (4,4 %). Visbiežāk respiratoros simptomus atzīmēja pacienti ar astmas—HOPS pārklāšanās sindromu. HOPS un astmas—HOPS pārklāšanās sindroms bija saistīti ar lielāku iespēju, ka pacientam ir sliktāks vispārējais veselības stāvoklis un vairāk blakusslimību (gan sievietēm, gan vīriešiem).
Secinājumi
Šajā populācijas pētījumā sievietēm biežāk nekā vīriešiem diagnosticēja astmas—HOPS pārklāšanās sindromu un astmu. Novēroja pārliecinošas dzimumu atšķirības starp pētītajām hronisku obstruktīvu plaušu slimību grupām.
Dr. I. Grīsle: “Bronhiālā astma un HOPS ir divas biežākās plaušu slimības. Lai gan tās atšķiras pēc patoģenēzes, slimības morfoloģiskām izpausmēm, tomēr dažiem pacientiem var būt abu slimību izpausmes. Tādos gadījumos diagnosticē AHPS (Asthma–COPD Overlap Syndrome) — astmas un HOPS pārklāšanās sindromu. Dažādi autori strīdas, vai tā ir atsevišķa diagnoze vai tie ir īpaši abu slimību (astmas un HOPS) fenotipi. Lai kā arī būtu no zinātniskā viedokļa, ikdienas praksē būtisks ir jautājums, ko darīt ar pacientiem, kam ir gan vienas, gan otras slimības izpausmes. Pētījumā veica telefona aptauju, tad pēc anamnēzes datiem, simptomiem un vispārējā veselības stāvokļa, analizēja dzimuma lomu. Rezultāti apstiprināja, ka gan AHPS, gan bronhiālā astma biežāk novērojama sievietēm. AHPS pacientiem, salīdzinot ar “tīru” HOPS, raksturīgi smagāki simptomi, vairāk blakusslimību un sliktāks vispārējais veselības stāvoklis. Tas liek secināt, ka AHPS pacientiem nepieciešama lielāka uzmanība un agresīvāka ārstēšana.”
Dzimumu atšķirības HOPS pacientu ārstēšanā
AVOTS: Rinne S, Gerity AH, Thayer LM, Liu CF, Cook MA, Bastian LA. Gender differences un appropriate treatment for chronic obstructive pulmonary disease. Am J Respir Crit Care Med, 193; 2016: A4560
Dzimumu atšķirības HOPS pacientu populācijā: sieviešu mirstības rādītāji ir lielāki nekā vīriešu. Iespējamie šīs atšķirības iemesli: slimības atšķirīgās izpausmes, atšķirības ārstēšanā, atšķirīga izrakstīto medikamentu lietošana, blakusparādības.
Pētījuma mērķis bija novērtēt, vai ārstēšanas režīms sievietēm un vīriešiem atšķiras un vai pacientu raksturojums ietekmē saistību starp dzimumu un ārstēšanu.
Šķērsgriezuma pētījumā iekļāva 33 558 HOPS pacientus (1149 sievietes un 32 409 vīriešus), par katru pacientu ievāca informāciju: vecums, rase, ģimenes stāvoklis, attālums līdz slimnīcai, iepriekšējās stacionēšanas reizes, iepriekšējie klīnikas apmeklējumi u.c. Apkopoja arī informāciju par 30 dažādām slimību kategorijām iepriekšējā gadā, kuru dēļ pacients devies uz konsultāciju ambulatori, par lietotajiem HOPS medikamentiem (ilgstošas darbības bronhodilatatoriem, īsas darbības bronhodilatatoriem, inhalējamiem kortikosteroīdiem, perorāli lietojamiem kortikosteroīdiem).
Salīdzināja vīriešu un sieviešu sākotnējo raksturojumu un izrakstītos medikamentus. Samērojot pacientus raksturojošos sākotnējos rādītājus, veica daudzfaktoru analīzi, lai novērtētu saistību starp dzimumiem un izrakstītajiem medikamentiem.
Sievietes bija jaunākas (63 gadi pret 69 gadiem), retāk precējušās (27 % pret 48 %), retāk baltās rases pārstāves (67 % pret 75 %), retāk iepriekš stacionētas (42 % pret 48 %). Sievietēm biežāk konstatēja depresiju (33 % pret 20 %). Sievietēm retāk bija tādas blakusslimības kā išēmiska sirds slimība, sirds mazspēja un hroniska nieru slimība (p < 0,05). Konstatēja, ka ambulatorajā ārstēšanas posmā sievietēm biežāk HOPS nav ārstēta atbilstīgi: sievietēm mazāk nekā vīriešiem izrakstīti īsas darbības bēta agonisti, ipratropijs, ilgstošas iedarbības bēta agonisti un tiotropijs. Nekonstatēja atšķirības inhalējamo un perorālo kortikosteroīdu izrakstīšanas biežumā. Šīs atšķirības saglabājās arī pēc sākotnējo raksturīgo rādītāju pielīdzināšanas.
Pētnieki secināja, ka sieviešu populācijā biežāk novērojama neatbilstīga medikamentu izrakstīšana HOPS uzliesmojumu novēršanai un mazināšanai.
Dr. I. Grīsle: “Vēsturiskajos priekšstatos HOPS uzskatīta par vīriešu smēķētāju slimību. Pagājušā gadsimta otrajā pusē smēķēt sāka vairāk sieviešu, tādējādi mainot HOPS seju. Pētījumā apstiprinās jau iepriekš novērotās atziņas. HOPS pacientes ir gados jaunākas, iespējams, tāpēc, ka elpceļi ir jutīgāki un slimība progresē ātrāk. Vērtējot ordinēto terapiju, tieši sievietēm daudz mazāk izrakstīti atbilstīgi bronhodilatatori, acīmredzot HOPS kļūdaini uzskatot par astmu.”
Medikamenti vienādi, reakcija atšķirīga
AVOTS: Fingleton J, Travers J, Williams M, Charles T, Bowles D, Strik R, Shirtcliffe P, Weatherall M, Beasley R; New Zealand Respiratory Health Survey Study Group. Treatment responsiveness of phenotypes of symptomatic airways obstruction in adults. J Allergy Clin Immunol, 2015 Sep; 136(3): 601-609.
Astma un HOPS ir heterogēnas slimības, kuru gadījumā atšķiras elpceļu obstrukciju pakāpe un veids, tāpēc atšķiras reakcija uz terapiju. Lai novērtētu, kā dažādi obstrukcijas fenotipi reaģē uz inhalējamu bēta agonistu, antimuskarīna un kortikosteroīdu lietošanu, veikts pētījums par nejauši atlasītu 16 459 cilvēku populāciju. 1264 cilvēki (18—75 gadus veci) atzīmēja sūdzības par elpas trūkumu; no viņiem 451 cilvēku izmeklēja detalizēti, novērtēja elpceļu reakciju uz salbutamola un ipratropija bromīda inhalācijām, 168 pacientiem ordinēja 12 nedēļas ilgu inhalējama budezonīda kursu.
Pētījuma autori izdalīja piecus elpceļu obstrukcijas fenotipus: vidēji smaga—smaga bērnībā sākusies astma, astmas—HOPS pārklāšanās sindroms, pacienti ar aptaukošanos, viegla bērnībā sākusies astma, viegla intermitējoša astma. Visu fenotipu gadījumā izteiktāka bronhodilatācija izdevās ar salbutamolu nekā ipratropiju. Labāku efektu no kortikosteroīdu lietošanas novēroja pacientu grupās ar vidēji smagu—smagu bērnībā sākušos astmu, astmas—HOPS pārklāšanās sindromu, pacientiem ar aptaukošanos nekā pacientu grupā ar vieglu intermitējošu astmu.
Secināts, ka dažādu elpceļa obstrukciju fenotipu gadījumā ārstēšanas efektivitāte var atšķirties. Pētījuma autori īpaši uzsver, ka pacientiem ar astmas—HOPS pārklāšanās sindromu ārstēšana ar kortikosteroīdiem varētu būt efektīva.
Dr. I. Grīsle: “Astmas ārstēšanas stūrakmens ir inhalējamie glikokortikoīdi. Saskaņā ar GINA tie nepieciešami visiem pacientiem ar persistējošu astmu. Parasti diskusijas norit par to, kādas devas un cik ilgi jālieto, un par to, vai vērts profilaktiski lietot pret-iekaisuma līdzekļus. Pētījums apstiprina jau iepriekš gūto atziņu, ka intermitējošas jeb epizodiskas astmas ārstēšanai inhalējamo glikokortikoīdu lietošana nav efektīva, toties AHPS pacientiem raksturīgs eozinofils iekaisums un atgriezeniski obstruktīvi ventilācijas traucējumi, kas labi padodas ārstēšanai ar inhalējamiem glikokortikoīdiem.”
Ar ko astmas—HOPS pārklāšanās sindroma pacients atšķiras no HOPS pacienta?
AVOTS: van Boven JF, Román-Rodríguez M, Palmer JF, Toledo-Pons N, Cosío BG, Soriano JB. Comorbidome, Pattern, and Impact of Asthma-COPD Overlap Syndrome in Real Life. Chest. 2016 Apr; 149(4): 1011-1020.
Lai noskaidrotu, kādiem pacientiem raksturīgs astmas—HOPS pārklāšanās sindroms, pētījumā salīdzināti 5093 pacienti ar astmas—HOPS pārklāšanās sindromu (sastopamība 5,55 uz 1000 iedzīvotāju) un 22 778 HOPS pacienti (sastopamība 30,40 uz 1000 iedzīvotāju). Izskaitļots, ka ar astmas—HOPS pārklāšanās sindromu biežāk slimo sievietes (53,4 %) — ar HOPS slimo vien 30,8 % sieviešu. Pārklāšanās sindromu biežāk novēro jaunākiem pacientiem (vidēji 64 gadi; HOPS pacientu vidējais vecums 65,8 gadi). Pacientiem ar pārklāšanās sindromu biežāk novēroja šādas blakusslimības:
- alerģisks rinīts,
- trauksme,
- gastroezofageālais reflukss,
- osteoporoze.
Toties hronisku nieru slimību un išēmisku sirds slimību pacientiem ar astmas—HOPS pārklāšanās sindromu novēroja retāk nekā HOPS pacientiem.
Secināts, ka astmas—HOPS pārklāšanās sindroms ir “sieviešu” slimība un īpaši raksturīgs sievietēm, kas nav smēķētājas.
Dr. I. Grīsle: “Viens no AHPS kritērijiem ir bronhiālā astma vai citas tā sauktās atopiskās slimības anamnēzē. Nav skaidras definīcijas, cik kritērijiem būtu jābūt, lai droši apstiprinātu AHPS. Ne vienmēr pietiek tikai ar anamnēzi. Iespējams, tas izskaidro atšķirīgos AHPS pacientu saslimstības rādītājus dažādās kohortās. Eozinofilo leikocītu skaits krēpās, asinīs tiek ieteikts kā viens no biomarķeriem, ko izmantot diferenciāldiagnostikā.
Pētījumā apstiprināta AHPS saistība ar blakusslimībām, kas izskaidro gan pacientu sūdzības par elpceļiem, gan arī lielāko stacionēšanas risku, īpaši AHPS un kardiovaskulāro slimību kombinācijas gadījumā.”
Nemedikamentozās ārstēšanas iespējas HOPS pacientiem
AVOTS: Mulhall P, Criner G. Non-pharmacological Treatment for COPD. Respirology, 2016 Apr 2.
Lai gan ir ļoti labi bronhodilatatori HOPS ārstēšanai un to pilnveide turpinās, tomēr daļai HOPS pacientu veselība medikācijas iespaidā neuzlabojas, tāpēc pētnieki meklē papildu iespējas, kā palīdzēt HOPS pacientiem.
Smēķēšanas atmešana
Vissvarīgākā no visām nemedikamentozajām metodēm ir smēķēšanas atmešana. Ikvienam ārstam būtu jāmotivē pacienti atmest smēķēšanu, īpaši svarīgi tas ir pacientiem, kas sirgst ar HOPS. Jāizskaidro visas iespējamās metodes, kas palīdzētu atmest smēķēšanu. Šobrīd par vienu no efektīvākajām nikotīnu aizvietojošajām terapijām uzskata elektroniskās cigaretes. Pētījumos apstiprināts, ka nikotīnu aizvietojošā terapija divkāršo iespēju, ka pacients veiksmīgi pārtrauks smēķēšanu. Ir apstiprināti trīs medikamenti, kas palīdz atmest smēķēšanu: bupropions, vareniklīns un citizīns.
Telemedicīna
Telemedicīna nodrošina iespēju pacientam ar HOPS elektroniski konsultēties ar ārstu. Ja tas nepieciešams, tā ļauj apkopot informāciju par pacientu un sekot slimības progresam ikdienā. Telemedicīna ļauj brīdināt ārstus par agrīnu akūta HOPS uzliesmojumu sākumu, kas, savukārt, ļauj izvairīties no neatliekamiem uzņemšanas nodaļas apmeklējumiem un stacionēšanas.
Pulmonālā rehabilitācija
Pulmonālās rehabilitācijas mērķis ir cīnīties pret skeleta muskuļu zudumu (kas ir bieža problēma pacientiem ar HOPS), uzlabot slodzes panesību un mazināt aizdusu. Rehabilitācija nozīmē fiziskos vingrinājumus, uztura bagātinātājus un psihosociālu atbalstu. Šobrīd pētījumos nav novēroti uzlabojumi izdzīvotības rādītājos vai attiecībā uz plaušu funkciju, tomēr ir uzlabojumi ar veselību saistītajā dzīves kvalitātē, mazinās aizdusa un uzlabojas slodzes panesība.
Ilgtermiņa skābekļa terapija
Ilgtermiņa skābekļa terapija ir svarīga daļai pacientu, kas slimo ar HOPS. Īstermiņa skābekļa terapija slodzes laikā pacientiem ar hipoksēmiju mazina aizdusu un palielina slodzes panesību. Tomēr īstermiņa skābekļa terapija neuzlabo izdzīvotības rādītājus. Pacientiem ar hronisku hipoksēmiju ilgtermiņa skābekļa terapija (vismaz 18 stundas dienā) uzlabo gan slodzes panesību, gan izdzīvotības rādītājus.
Mazinvazīva pozitīvā spiediena ventilācija (NIV)
NIV ir efektīva akūta HOPS uzliesmojuma ārstēšanai. Uzlabo gāzu apmaiņu un elpošanas mehāniku, retāk nepieciešama intubācija, saīsinās stacionēšanas ilgums, mazinās mirstības rādītāji. Tomēr šai metodei nav ilgtermiņa ietekmes hroniskas hipoksēmijas pārvaldībā.
Dr. I. Grīsle: “HOPS nemedikamentoza ārstēšana ir būtiska HOPS pacienta ārstēšanas plāna sastāvdaļa. Katra pacienta HOPS izpausmes ir citādas, tāpēc ārstēšana atšķiras.
Smēķēšanas atmešana un izvairīšanās no pasīvās smēķēšanas ir būtiskākie soļi, kas nodrošina HOPS izraisīto plaušu bojājumu attīstības palēnināšanos. Smēķēšanu var atmest ar dažādu metožu palīdzību. Domas par elektronisko cigarešu ietekmi smēķēšanas atmešanā dalās: pētījumi ASV pierāda, ka vairāk nekā puse no elektronisko cigarešu lietotājiem atsāk smēķēt tradicionālās cigaretes. Izrādās, ka aromatizētāji, kas ir elektronisko cigarešu sastāvā, arī izraisa elpceļu slimības.
Plaušu rehabilitācija ir medicīnas speciālistu uzraudzīta ārstēšanas programma, kuras sadaļas HOPS ārstēšanai ir fiziska slodze un pārmaiņas dzīvesveidā. Diemžēl Latvijā šādu speciālu programmu pagaidām nav.
Ilgtermiņa skābekļa terapiju ārsts—speciālists ordinē smagiem un ļoti smagiem pacientiem ar elpošanas nepietiekamību. Speciālas ierīces — skābekļa koncentratorus iespējams nomāt lietošanai mājas apstākļos, diemžēl valsts šā ārstēšanas veida izmaksas nekompensē. Mazinvazīva pozitīvā spiediena ventilācija (NIV) iespējama stacionāros, to izmanto HOPS pacientiem smagu uzliesmojumu laikā. Telemedicīna ir ļoti dārga, tās izmaksu efektivitāte tiek apšaubīta pat bagātajās valstīs. Latvijā, kur pacientiem pietrūkst līdzekļu iegādāties ilgstošas darbības bronhodilatatorus HOPS ārstēšanai, jo valsts kompensē tikai 50 % no medikamenta cenas, šāda ārstēšanas metode šķiet utopiska.”
Mirstības rādītāji viena gada laikā saistībā ar HOPS terapiju
AVOTS: Kirchmayer U, Cascini S, Agabiti N, Di Martino M, Bauleo L, Formoso G, Voci C, Pistelli R, Patorno E, Davoli M. One-year mortality associated with COPD treatment: a comparison of tiotropium and long-acting beta2-agonists in three Italian regions: results from the OUTPUL study. Pharmacoepidemiology and drug safety, 2016; 25: 578–589.
Ilgstošas darbības bronhodilatatorus, piemēram, bēta 2 agonistus (LABA) un tiotropiju bieži izmanto HOPS terapijā. Medikamentu izvēlē ņem vērā to efektivitāti un drošumu. Attiecībā uz mirstību, lietojot dažādus medikamentus, iegūti atšķirīgi rezultāti. Šā pētījuma mērķis bija salīdzināt viena gada mirstību, ārstējot ar tiotropiju un LABA.
Šajā populācijas kohortas pētījumā izmantoja datus no Itālijas veselības aprūpes informācijas sistēmas. Pētījumā iekļāva vismaz 45 gadus vecus pacientus, kas 2006.—2009. gadā no slimnīcas izrakstīti ar HOPS diagnozi. Pētījumā iekļāva pacientus, kas sešus mēnešus pēc izrakstīšanas lietoja LABA vai tiotropiju. Rezultātu analīzē iekļāva tikai jaunos pacientus, kas iepriekš nebija lietojuši ne LABA, ne tiotropiju. Izmantoja divas pie-ejas: ārstējamie (intention to treat — ITT) un ārstētie (as treated — AT). Pacientus novēroja ne ilgāk kā 12 mēnešus.
Draudu attiecība tika rēķināta ar Koksa regresijas metodi. Jutības analīzē pacientus, kas lietoja tiotropija un LABA kombināciju, iekļāva tiotropija grupā.
Kopā pētījumā iekļāva 33 891 pacientu, 28 % lietoja tiotropiju, 56 % LABA un 16 % lietoja abus medikamentus. Vidējais pacientu vecums bija 74 gadi, mirstība bija 122 uz 1000 persongadiem ITT grupā un 108 uz 1000 persongadiem AT grupā. Samērotā draudu attiecība (HR), tiotropiju salīdzinot ar LABA, bija 1,06 (95 % TI [0,94—1,20]) ITT grupā un 1,00 (95 % TI [0,93—1,08]) AT grupā. Rezultāti bija līdzīgi arī jutības analīzē.
Pētnieki secināja, ka reālās dzīves pētījumā tiotropija lietošana nav saistīta ar palielinātu viena gada mirstības risku, salīdzinot ar LABA.
Dr. I. Grīsle: “Pacientu atlase farmācijas kompāniju sponsorētos nejaušinātos, divkārt maskētos, ar placebo kontrolētos klīniskos pētījumos ir stingra. Tikai neliela HOPS pacientu daļa atbilst iekļaušanas kritērijiem. Pacientus ar nopietnām blakusslimībām pētījumos parasti neiekļauj, tāpēc laiku pa laikam aktualizējas jautājums par drošumu reālajā dzīvē. Antimuskarīno līdzekļu klasei (LAMA) tiek pētītas kardiovaskulārās blaknes un ar tām saistītā mirstība. Jau pētījuma UPLIFT (Understanding Potential Long-term Impacts on Function with Tiotropium) datubāzē apstiprināja tiotropija kā medikamenta drošumu un mirstības samazināšanos četru gadu garumā, īpaši izvērtējot pacientiem ar nesenu miokarda infarktu, sirds mazspēju un ritma traucējumiem. Tāpat, izmantojot Itālijas veselības aprūpes informācijas sistēmas datubāzi, pētnieki secinājuši, ka reālās dzīves pētījumā tiotropija lietošana nav saistīta ar palielinātu viena gada mirstības risku, salīdzinot ar ilgstošas darbības bēta 2 agonistiem (LABA).”
Stabila HOPS medikamentoza ārstēšana pēc GOLD vadlīnijām
AVOTS: Global Initiative for Chronic Obstructive Lung Disease Pocket Guide to COPD Diagnosis, Management and Prevention, Updated 2016
Medikamentozas terapijas mērķis ir atvieglot simptomus, uzliesmojumu biežumu un smagumu, uzlabot vispārējo veselības stāvokli un slodzes panesību. Katrs ārstēšanas režīms jāpiemēro individuālam pacientam, ņemot vērā simptomu un elpceļu obstrukcijas smagumu, ko attiecīgi ietekmē citi faktori: uzliesmojumu biežums un smagums, elpošanas mazspēja, blakusslimības un vispārējais veselības stāvoklis.
Medikamentu klases, ko biežāk izmanto HOPS ārstēšanā, apkopotas tabulā. Medikamentu izvēle katrā no klasēm atkarīga no medikamentu pieejamības un pacienta individuālās panesības.
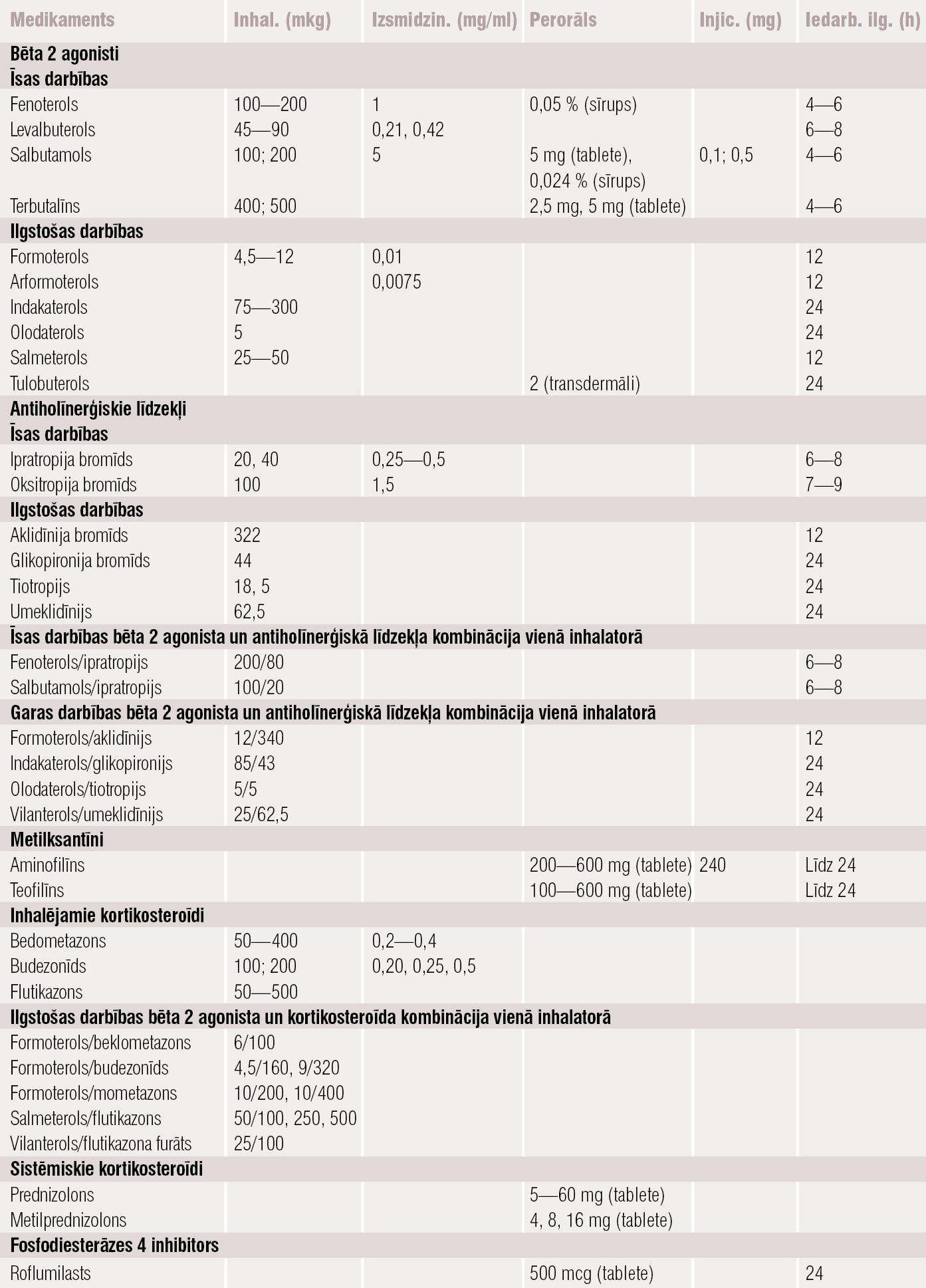

Tabula
HOPS medikamenti, to formas, devas un iedarbības ilgums
Bronhodilatatori
Šie ir galvenie medikamenti HOPS pārvaldībā.
- Priekšroka dodama inhalējamām zālēm.
- Izvēle starp bēta 2 agonistiem, antiholīnerģiskiem medikamentiem, teofilīnu vai kombinēto terapiju atkarīga no medikamentu pieejamības un pacienta individuālās atbildreakcijas uz simptomu mazināšanos un blakusparādībām.
- Lai izvairītos no simptomiem vai tos mazinātu, bronhodilatatorus var lietot gan īslaicīgi, gan regulāri.
- Ilgstošas darbības inhalējamie bronhodilatatori ir ērtāki un efektīvāki simptomu mazināšanā nekā īsas darbības bronhodilatatori.
- Ilgstošas darbības bronhodilatatori samazina uzliesmojumu iespējamību un saistīto stacionēšanas biežumu, mazina simptomu izpausmes un uzlabo veselības stāvokli. Tiotropijs uzlabo plaušu rehabilitācijas efektivitāti.
- Kombinējot dažādu farmakoloģisko klašu bronhodilatatorus, iespējams uzlabot efektivitāti un samazināt blakusparādību risku.
Inhalējamie kortikosteroīdi
HOPS pacientiem ar FEV1 < 60 % regulāra terapija ar inhalējamiem kortikosteroīdiem mazina simptomu izpausmes, uzlabo plaušu funkciju un dzīves kvalitāti, samazina uzliesmojumu biežumu. Inhalējamo kortikosteroīdu lietošana saistīta ar palielinātu pneimoniju risku. Medikācijas pārtraukšana dažiem pacientiem var veicināt uzliesmojumus. Ilgstoša inhalējamo kortikosteroīdu lietošana monoterapijā nav ieteicama.
Inhalējamo kortikosteroīdu un bronhodilatatoru kombinācija
Inhalējamo kortikosteroīdu un ilgstošas darbības bēta 2 agonistu kombinēta lietošana ir efektīvāka par to lietošanu monoterapijā, uzlabo plaušu funkciju un vispārējo veselības stāvokli, samazina uzliesmojumu biežumu pacientiem ar vidēji smagu vai smagu HOPS. Kombinētā terapija saistīta ar palielinātu pneimoniju risku. Šai kombinācijai pievienojot tiotropiju, ir papildu ieguvumi.
Perorāli lietojami kortikosteroīdi
Ilgstoša perorāli lietojamo kortikosteroīdu izmantošana nav ieteicama.
Fosfodiesterāzes 4 inhibitori
Pētījumos GOLD 3 un GOLD 4 novēroja, ka pacientiem ar uzliesmojumiem anamnēzē un hronisku bronhītu fosfoesterāzes 4 inhibitors roflumilasts samazina uzliesmojumus pacientiem, ko pirms tam ārstēja ar perorāliem kortikosteroīdiem. Šis pats efekts novērots arī gadījumos, kad roflumilastu pievieno ilgstošas darbības bronhodilatatoriem; šobrīd nav salīdzinošu pētījumu ar inhalējamiem kortikosteroīdiem.
Metilksantīni
Metilksantīni ir neefektīvāki un sliktāk panesami nekā inhalējamie ilgstošas darbības bronhodilatatori, un tos lietot neiesaka, ja var izmantot ilgstošas darbības bronhodilatatorus. Teofilīna un salmeterola līdztekus lietošana veicina lielāku FEV1 pieaugumu un mazina elpas trūkumu, salīdzinot ar salmeterola lietošanu monoterapijā. Teofilīns mazās devās samazina uzliesmojumus, bet neuzlabo plaušu funkciju.
Citi medikamentozās terapijas veidi
Vakcīnas
Vakcīna pret gripu var mazināt smagu slimību un nāves risku pacientiem ar HOPS. Ieteicamas ir vakcīnas, kas satur nedzīvus vai dzīvus, neaktīvus vīrusus, vakcīna jāievada katru gadu.
Pneimokoku polisaharīdu vakcīna ieteicama HOPS pacientiem, kas vecāki par 65 gadiem; ir pierādījumi, ka tā samazina pneimonijas risku pacientiem, kas jaunāki par 65 gadiem, kuriem FEV1 < 40 %.
Alfa–1 antitripsīnu palielinošā terapija
Neiesaka HOPS pacientiem, kam nav alfa–1 antitripsīna deficīta.
Antibiotikas
Ieteicamas tikai gadījumos, ja ir infekciozs uzliesmojums un citas bakteriālas infekcijas.
Mukolītiski līdzekļi
Pacientiem ar viskozām krēpām var būt ieguvumi no mukolītisko līdzekļu (piemēram, karbocisteīna) lietošanas, bet kopējais ieguvums ir ļoti neliels.
Pretklepus līdzekļi
To lietošana nav ieteicama.
Vazodilatatori
Slāpekļa oksīds ir kontrindicēts pacientiem ar stabilu HOPS.
Dr. I. Grīsle: “Kā atzīst paši GOLD dokumenta autori, tā ir tikai iniciatīva, nevis vadlīnijas HOPS pacientu ārstēšanai. Katrā valstī samērīgi epidemioloģiskajai un ekonomiskajai situācijai jāveido savas vadlīnijas, kas kalpotu kā praktisks ieteikums HOPS pacientu ārstēšanai. Arī Latvijā, par piemēru ņemot Spānijas vadlīnijas, top ieteikumi atbilstīgi HOPS fenotipiem. Lasot GOLD 2016, gribu uzsvērt, ka ilgstošas darbības bronhodilatatori ir pamata medikamenti HOPS ārstēšanā. Simptomātiskiem pacientiem iespējama to kombinācija, izmantojot duālo terapiju — LABA un LAMA vienā inhalācijas ierīcē. Šāda kombinācija ir efektīva un droša. Teofilīns ir salīdzinoši vājš bronhodilatators ar nopietnām blakusparādībām — tahikardiju, sliktu dūšu un citām. Inhalējamos glikokortikoīdus izmanto tikai pacientiem ar sliktu plaušu funkciju un biežiem vidēji smagiem un/vai smagiem uzliesmojumiem anamnēzē. Tas nozīmē, ka pacienti nav kontrolēti, lai gan terapija ar bronhodilatatoriem bijusi adekvāta. Sākoties gripas sezonai, jāatceras par vakcinācijas nepieciešamību HOPS pacientiem. Pētījumu dati liecina, ka tā var mazināt smagu slimību un nāves risku pacientiem ar HOPS.”