Nieze ir viens no simptomiem, kas slēpj daudzas patoloģijas. Lai atklātu īsto, jādomā plaši, jāspēj orientēties pacienta sūdzībās, anamnēzē, diagnostikā. Par niezes iespējamo diferenciāldiagnostiku un terapijas iespējām stāsta trīs eksperti.
DERMATOLOGS: Nieze ievērojami pasliktina dzīves kvalitāti
Dermatologa viedoklis
(Dr. R. Karls)
Niezes definīcija skan šādi: “Tā ir īpaša sajūta, kas rada tieksmi kasīt ādu.” Niezes iemesli dermatologa praksē ir ļoti variabli. Protams, katram šā raksta lasītājam, lasot par kašķi, roka neapzinoties pakasa kādu ķermeņa daļu. Un īstenībā kašķis jeb scabies ir unikāls modelis niezes skaidrojumam dermatologa praksē.
Gadījumos, kad turam aizdomās dermatoloģisko slimību kā niezes iemeslu, mēs runājam par pruriceptīvo niezi. Šī nieze rodas primāro aferento nervu kairinājuma rezultātā. Tieši šis niezes veids raksturīgs hroniskām dermatoloģiskām slimībām. Nereti dermatologam jāizšķiras starp neiropātisku, neirogēnu un psihogēnu niezi. Neiropātiskas niezes piemērs dermatologa praksē ir varicella zoster infekcija, neirogēna nieze ir nieru mazspējas gadījumā, jauktais mehānisms — urēmijas pacientiem ar pavadošu ādas sausumu (kse-rozi). Psihogēna nieze dermatologa praksē novērojama garīgo slimību gadījumā. Atšķirībā no sāpju kupēšanas, nav unikālu medikamentu, kas spētu bloķēt niezes sajūtu neatkarīgi no tās izcelsmes.
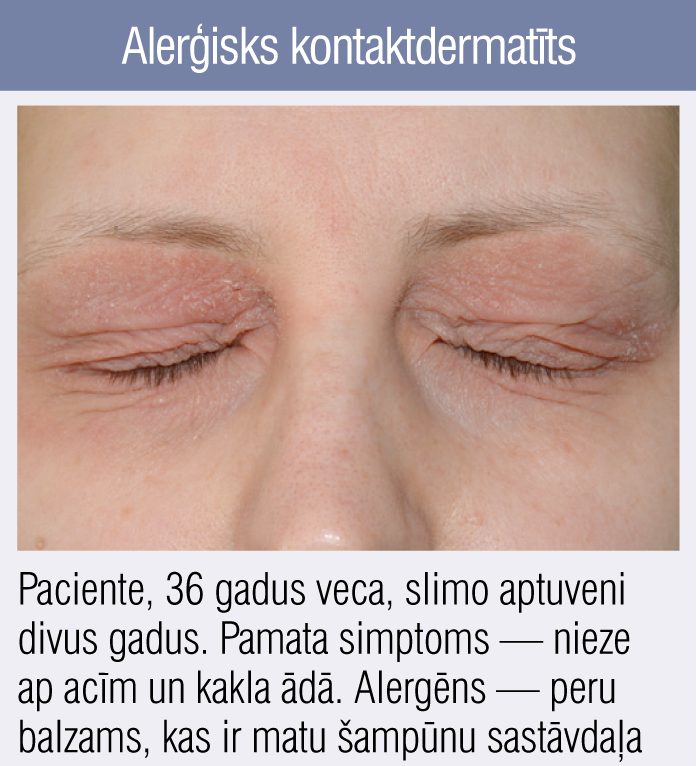

1. attēls
Alerģisks kontaktdermatīts
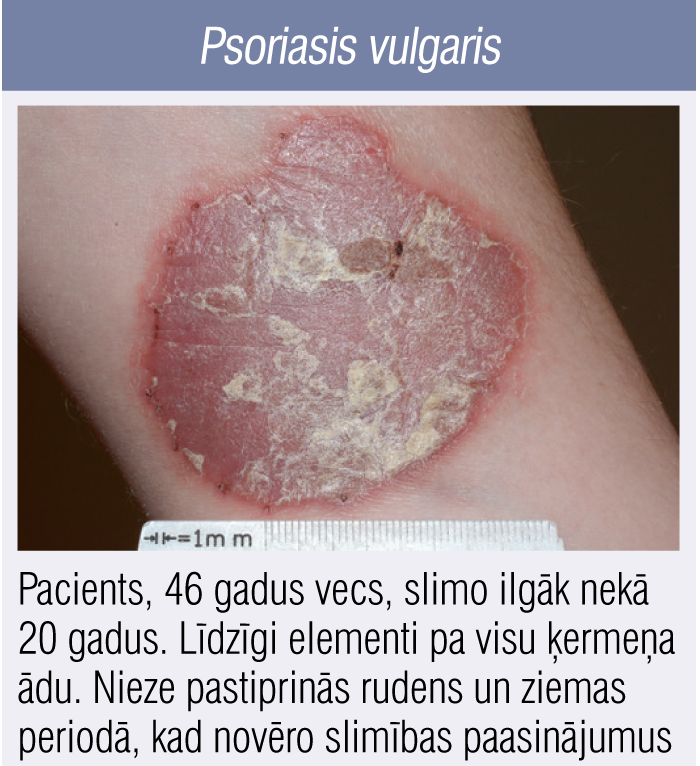

2. attēls
Psoriasis vulgaris
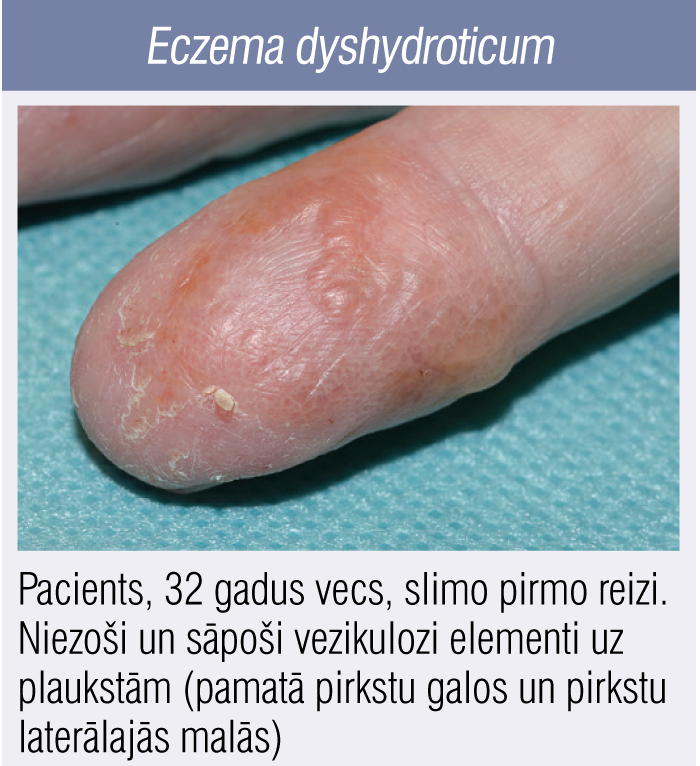

3. attēls
Eczema dyshydroticum
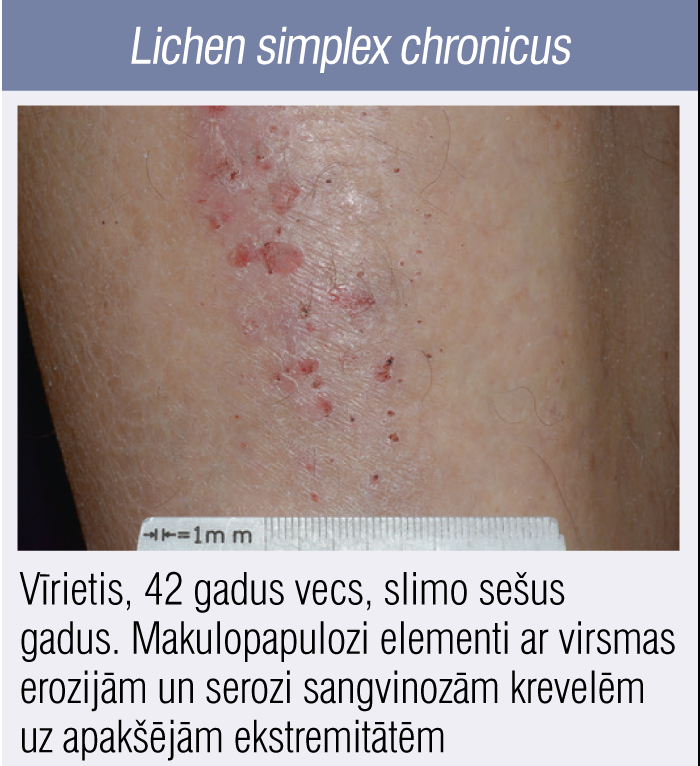

4. attēls
Lichen simplex chronicus
Nieze ir dominējošais simptoms dermatologa praksē (daži piemēri 1.—4. attēlā). Niezei ir liela līdzība ar sāpēm. Tās vienādi negatīvi ietekmē pacientu dzīves kvalitātes rādītājus. Atšķirība gan ir ievērojama — sāpes rada vēlmi izvairīties no tām, bet nieze rada vēlmi pakasīt. Ir daudz zināms par niezi, bet mehānisms līdz galam nav izskaidrojams. Interesants fakts — niezi rada tikai virspusējo receptoru kairinājums, bet dermālo un hipodermālo nervu kairinājums niezi nerada.
Patoģenēze un iedalījums
Dermatoloģijā vislabāk zināmie pruritogēni ir hist-amīns, serotonīns, acetilholīns, substance P, leikotriēni, bradikinīni, proteāzes, interleikīns 31, TLR7 (toll like receptor 7). Niezes sajūtu galvas smadzenēm piegādā tās pašas nervu šķiedras, kas atbild par sāpēm, pieskārienu, temperatūru, vibrāciju un spiedienu.
Dermatoloģijā iespējams izšķirt akūtu un hronisku niezi, centrālo un perifēro niezi, vecuma izraisītu niezi pruritus senilis un niezi, kas saistīta ar ādas barjerfunkcijas traucējumiem.
Akūta nieze var izraisīt uzbudinājumu un koncentrēšanās grūtības, bet hroniska nieze var izraisīt tādas sekas kā depresija un samazināta seksuālā vēlme vai funkcija.
Terapijas iespējas
Dermatoloģijā plaši tiek lietoti kortikosteroīdi, tomēr, lai gan kortikosteroīdi spēj mazināt iekaisuma ādas slimības izraisītu niezi, tie nav antiprurītiski.
Lokālas darbības pretniezes medikamenti:
- kapsaicīns — īpaši lieto neiropātiskas izcelsmes niezes gadījumos;
- doksepīns — tricikliskais komponents ar antihistamīna darbību (H1 un H2), antiholīnerģiskas īpašības. Labi rezultāti niezes mazināšanā pacientiem ar atopisko dermatītu;
- mentols — aktivē īpašus receptorus, radot aukstuma sajūtu;
- pramoksīns — anestezējošā viela. Efektīvs līdzeklis histamīna inducētā niezē un urēmiskās niezes gadījumā;
- tacrolimus un pimecrolimus — kalcineirīna inhibitori, kas bloķē daudzo proinflamatoro citokīnu sintēzi;
- ādas kopšanas līdzekļi, ādas barjeras atjaunotāji — samazina transepidermālā ūdens zudumu, mazina mikroplaisas, kas kairina C nervu šķiedras.
Sistēmiskas darbības medikamenti:
- antihistamīni — pirmās paaudzes sedatīvie antihistamīni;
- naloksons, naltreksons — µ opioīdu receptoru antagonists;
- buturfanols — κ opioīdu receptoru antagonists;
- mirtazapīns — serotonīna un noradrenalīna agonists;
- talidomīds — bloķē neiropātiskos aferentos ceļus, inhibē TNFα sintēzi;
- gabapentīni, pregabalīns — GABA strukturālais analogs;
- aprepitants — neirokinīna–1 receptoru antagonists, kas tiek aktivēts ar P substances palīdzību.
Diferenciāldiagnostika
Ādas niezes diferenciāldiagnostikā svarīgi ņemt vērā:
- vispārējo informāciju par pacientu:
- vecums, dzimums, pavadošās slimības;
- anamnēzi:
- piemēram, pacienti ar ādas niezi un sakasījumiem, bet bez primāriem ādas elementiem nav raksturīga atrade dermatoloģiskai slimībai,
- medikamentu un uztura bagātinātāju lietošana un to saistība ar niezes sākumu vai pastiprināšanos,
- kašķa pacientiem svarīga atrade, līdzīgi simptomi citiem pacienta ģimenes locekļiem vai kontaktiem,
- izteikta nakts nieze, svīšana un drudzis — Hodžkina slimības pazīme,
- psihogēna nieze reti ietekmē nakts miegu;
- status localis:
- uzmanīga ādas, nagu, matu un gļotādas apskate,
- primāro un sekundāro ādas elementu novērtēšana,
- lihenifikācijas pazīmju novērtēšana,
- dermogrāfisms,
- limfmezglu apskate un palpācija;
- dermatoloģiskās slimības:
- infestācijas — scabies, pediculosis, phtyrius pubis,
- iekaisīgās slimības (visplašākais loks): atopiskais dermatīts, stāzes dermatīts, seborejas dermatīts uz skalpa, psoriāze un parapsoriāze, lichen simplex chronicus, dermatitis herpetiformis, pemphigus vulgaris, nātrene, mastocitoze, polimorfie gaismas izsitumi,
- infekcijas — bakteriālās, virālās (varicella), sēnīšu (atlēta pēda),
- neoplastiskie — ādas T šūnu limfoma, fungoīdā mikoze, Sezary sindroms;
- ģenētiskās slimības — ihtioze, Darier slimība, Hailey—Hailey slimība;
- citas — xerosis cutis, anoģenitālā nieze, ādas amiloidoze, nieze rētās;
- nieze sistēmisko slimību gadījumā:
- nieru (hroniskas nieru nepietiekamības pacientiem),
- hematoloģiskā nieze — dzelzs deficīts, polycytemia vera,
- holestātiskā nieze — aknu ciroze, holangīts un citas,
- nieze un malignitātes — paraneoplastiskā procesa izpausme, Hodžkina slimība, hroniska limfocītu leikēmija;
- nieze endokrīno slimību gadījumā:
- vairogdziedzera hiperfunkcija, cukura diabēts;
- HIV un AIDS pacientiem;
- speciālie gadījumi — grūtnieču nieze;
- medikamentu izraisīta nieze. Absolūtam vairumam medikamentu to lietošanas instrukcijas sadaļā “blakusparādības” atrodams simptoms “nieze”. Dažiem medikamentiem tā novērojama līdz ar lietošanas sākšanu, citiem, uzkrājoties metabolītiem, t.i., laika gaitā.
PSIHIATRS: Pacients patiešām jūt simptomus, sajūt ādas niezi
Psihiatra viedoklis
(prof. M. Taube)
Psihiatru praksē nieze un ar to saistītie ādas bojājumi nav reta parādība. Biežāk pie psihiatriem pacienti nokļūst pēc atkārtotiem citu specialitāšu ārstu apmeklējumiem, plašiem izmeklējumiem bez pārliecinošas atrades, bez skaidra somatiskas slimības cēloņa vai arī nepietiekami efektīvas ārstēšanas.
Somatoformo traucējumu raksturojums
Niezes cēlonis var būt traucējumi, kas ietilpst neirotisku, ar stresu saistītu un somatoformu traucējumu grupā (PVO Starptautiskā statistiskā slimību un veselības problēmu klasifikācija, 10. redakcija (SSK–10)). [1] Jau pats slimību grupas nosaukums norāda uz dažādu stresa faktoru nozīmi traucējumu attīstībā, akcentē psihisko simptomu līdzību (somatoforms — somatiskam līdzīgs) ar somatiskiem, citu klīnisko medicīnas specialitāšu ārstiem atpazīstamiem simptomiem. Raksturīgās kopīgās somatoformu traucējumu [2] pazīmes ir atkārtotas sūdzības par somatiskiem simptomiem, ko nevar izskaidrot ar kādu fizioloģisku procesu organismā, liekot domāt par psiholoģiskiem cēloņiem.
Pacienti pastāvīgi pieprasa veikt dažādus diagnostiskus izmeklējumus, kaut arī nekādi jauni traucējumi tajos netiek atklāti. Pacientu nepārliecina ārsta argumenti, tiek apmeklēti citi ārsti, cerot atrast simptomu izskaidrojumu. Protams, jāatceras, ka nereti pacientam var būt citas slimības, taču simptomi nav izskaidrojami tikai ar somatisko slimību un pacienta koncentrēšanās uz simptomiem, savu veselību ir izteikti pārspīlēta.
Cēloņi un iedalījums
Somatoformu traucējumu cēloņi ir daudzfaktoru. Etioloģijā ir gan bioloģiski faktori, piemēram, ģenētiskie faktori, kas regulē neiroendokrīno sistēmu, gan psiholoģiskie faktori, piemēram, pēctraumatiskais stresa sindroms, kad pacients pārcietis reālus draudus savai dzīvībai, fizisku vai seksuālu vardarbību, gan arī sociālie faktori, kad pacients neapzināti ieņem slimnieka lomu, “bēg simptomos”, lai tādā veidā glābtos no stresa situācijas.
Somatoformus traucējumus iedala sīkāk, piemēram, persistentu somatoformu sāpju gadījumā būs izteikts sāpju sindroms, hipohondrisku traucējumu gadījumā klīniskajā ainā pamatā būs pacienta bažas par kādu slimību, kas nav atklāta. Hipohondriski traucējumi nereti var rasties, piemēram, ja kāds pacienta tuvinieks nesen miris no ļaundabīga audzēja, akūta miokarda infarkta vai citas slimības. Pacients sāk raizēties par savu veselību, dažādus nespecifiskus simptomus traktēt kā slimības izpausmi, uzstājīgi meklēt sev fatālu diagnozi. Dažādu orgānu sistēmu izpausmes klasificē somatoformu traucējumu somatizācijas sadaļā. [5] Šeit viens no traucējumu variantiem var būt lokāla nieze un ādas krāsas izmaiņas, nereti apsārtums.
Ārstēšana
Somatoformu traucējumu ārstēšana, tāpat kā cēloņi, ir bioloģiska, psiholoģiska un sociāla. Bioloģiskā terapija ietver antidepresantu lietošanu, primāri lietojami selektīvie serotonīna atpakaļsaistīšanās inhibitori. Der atcerēties, ka nereti pacientam ir dažādu psihisku slimību kombinācijas, piemēram, depresija var kombinēties ar somatoformiem traucējumiem. Ir pacienti, kam traucējumi izzūd, lietojot antidepresantus, bet, piemēram, mazinot devu vai tos atceļot, pirmā slimības izpausme ir ādas apsārtums, nieze.
Psiholoģiskā terapija ietver kognitīvi biheiviorālo pieeju, izzinot un izprotot savu slimību, simptomu cēloņus, iemācoties ar tiem racionāli tikt galā. Sociālā terapija ietver prasmes mazināt stresu ar strukturētam aktivitātēm, risināt sociālās situācijas, ģimenes konfliktsituācijas u.c. Būtiskākais aspekts, ko ārstam der atcerēties, — pacients patiešām jūt simptomus, sajūt ādas niezi, arī ādas apsārtums ir īsts. Ļoti būtiski ir komunicēt ar pacientu, izskaidrot, ka simptomi ir īsti, pacients tos tiešām jūt, bet atšķirīgi ir to cēloņi, lai pacients neuzskatītu, ka ārsts viņam netic, uzskata par simulantu.
Psiholoģisko faktoru ietekme
Psihiatrijā tiek aplūkoti arī psiholoģiskie faktori, kas ietekmē pacienta somatiskās slimības. [2] Šie traucējumi ir līdzīgi somatoformiem traucējumiem, taču konceptuāli atšķiras. Somatoformu traucējumu gadījumā simptomi rodas psihiatrisku problēmu dēļ, izraisot klasificējamus psihiskus traucējumus, bet psiholoģiskie faktori, kas ietekmē somatiskās slimības, akcentē atziņu, ka cilvēka prāts un ķermenis ir vienots, darbojas kā vienota sistēma un nepieciešama holistiska pieeja, ārstējot cilvēku, nevis konkrētus simptomus. Vēsturiski ir pētīts stresa iespaids uz cilvēku, tā ietekme uz neirotransmiteru darbību (noradrenerģiskās sistēmas aktivācija), endokrīnās sistēmas atbildreakciju (adrenokortikotropā hormona izdalīšanās), imūnās sistēmas reakciju, dzīves notikumu ietekmi uz cilvēku, viņa atbildes reakciju. Būtiskākie dzīves notikumi, kas ietekmē cilvēku, radot psiholoģisku ietekmi uz somatisko veselību, ir laulātā nāve, šķiršanās, bērnu šķiršanās no vecākiem, pieaugot un veidojot savas ģimenes (“tukšās ligzdas sindroms”), atrašanās ieslodzījumā, tuvinieku nāve, smagas traumas vai slimības u.c. Saistība starp ādas slimībām un psihiskām problēmām konstatēta jau sen. Mazinoties stresa faktoriem vai ārstējot psihiskos traucējumus, uzlabojas arī ādas veselība.
Ādas slimības un psihiatrija
Pie ādas slimībām, kas cieši saistītas ar psihiatriskām problēmām, jāatzīmē atopiskais dermatīts jeb neirodermatīts, kam raksturīga nieze, makulopapulozi izsitumi. Šiem pacientiem biežāk attīstās trauksme, depresijas simptomi, kuru dēļ viņi padziļina ādas bojājumus, niezi jūt izteiktāk.
Psoriāzes gadījumā paasinājumus var izraisīt psihotraumējoši notikumi, slimības izpausmes rada psiholoģisku diskomfortu, apkārtējo aizspriedumus, norobežošanos no slimnieka. Pacientiem raksturīgāki izteiktāki trauksmes, depresijas simptomi, pašnāvības domas, raksturīgi arī pavadoši personības traucējumi (izvairīga, pasīvi agresīva uzvedība).
Psihogēnai niezei raksturīgi tas, ka pacients, atbildot uz ādas niezi vai citām ādas sajūtām, to kasa, rada ādas bojājumus. Pacienta mērķis nereti ir novērst nelielus ādas bojājumus, piemēram, akni. Visai bieži šie traucējumi saistāmi ar obsesīvi kompulsīviem traucējumiem, kad pacientam ir uzmācīga doma, nepārvarama vēlme aiztikt ādu. Biežāk bojājumi ir uz sejas, rokām, kājām. Pacientu var pavadīt uzmācīgas bailes, piemēram, ka nelielais bojājums radīs nopietnu iekaisumu, tāpēc tas “jāattīra”. Rezultātā rodas nopietni ķermeņa bojājumi, vispārēja intoksikācija no plašajiem ādas bojājumiem, kurus radījis pats pacients. Sekundāri pacients masīvo bojājumu dēļ kaunas iziet uz ielas, un apburtais loks turpinās.
Lokalizētas niezes gadījumā, ko novēro anālajā vai vaginālajā rajonā, nereti tiek meklēti un konstatēti sēnīšu iekaisumi, bojājumu saista ar kādu uzturvielu trūkumu, medikamentu lietošanas radītu disbalansu. Pacienti kasa bojāto ādas rajonu, radot papildu iekaisumu. Diemžēl ārstēšana ne vienmēr pietiekami uzlabo stāvokli, liekot domāt par psihogēnu komponentu un nepieciešamību iesaistīt psihiatrijas speciālistus.
Hiperhidrozes gadījumā pacientam bailes, sasprindzinājums izraisa izteiktu un pārmērīgu ķermeņa svīšanu, kas rada ādas bojājumus, izsitumus, lokālu iekaisumu. Nātrenes rašanos, tās hronisko formu paasinājumus sekmē dzīves stresori. Stress sekmē tādu neiropeptīdu sekrēciju kā vazoaktīvais intestinālais peptīds, kas veicina vazodilatāciju un nātrenes attīstību.
Nianses psihiatra praksē
Psihiatrijā der atcerēties par situācijām, kad psihisko traucējumu dēļ pacients var nodarīt sev dažādu veidu kaitējumu, arī ādas bojājumus. Piemēram, pacients, kas slimo ar šizofrēniju, organiskiem murgiem vai atrodas alkohola delīrija stāvoklī, var sajust, piemēram, tārpus, kas rāpo zem ādas, just, ka zemādā ievadīts “signālu raidītājs”, un censties tos atrast, bojājot ādu.
Ārstam palīdzēt var precīza anamnēze. Tomēr svarīgi arī šādos gadījumos rūpīgi izvērtēt pacienta stāvokli, jo smagi psihiatrijas pacienti var slimot arī ar somatiskām slimībām. Uzmanība psihiatrijā tiek pievērsta tam, ka psihiatrijas pacienti īsāku mūžu dzīvo ne tik daudz tāpēc, ka iet bojā, piemēram, pašnāvībā, bet tāpēc, ka cieš no hroniskām neārstētām slimībām (kardiovaskulārās, onkoloģiskās), nespēj par savu veselību rūpēties pietiekami labi, neievēro veselīga dzīvesveida nosacījumus (smēķē, trauksmes un sociālās atsvešinātības mazināšanai lieto alkoholu, aptaukojas), neapmeklē ārstus un nespēj precīzi ievērot zāļu lietošanas režīmu.
Minhauzena sindroms [2; 6] jeb slimības imitācija savu nosaukumu ieguvis no barona Karla Frīdriha Hieronīma fon Minhauzena (1720—1797), kurš ir reāla persona, dienēja Krievijas armijā un draugus izklaidēja ar fantastiskiem, izdomātiem stāstiem par saviem piedzīvojumiem. Minhauzena sindromam raksturīgi, ka pacients simulē, tēlo, ierosina sev slimības, nereti radot sev reālus simptomus: asinsizplūdumus, hipoglikēmiju, vemšanu, lēkmes, lupus raksturīgu eritēmu. Pacienti var inficēt sevi ar patogēniem, urīna analīzēs piejaukt asinis un veikt citas sev kaitējošas darbības. Pacienta primārais mērķis ir saņemt veselības aprūpi, nokļūt slimnīcā, nevis gūt kādu tiešu ieguvumu, kā tas ir klasiskas simulācijas gadījumā. Īpaši sarežģīti un smagi ir gadījumi, kad vecāki rada veselības bojājumus bērnam, rada ļoti gādīgu vecāku iespaidu, atkārtoti apmeklē ārstniecības iestādes, uzstāj uz izmeklējumiem, ārstēšanu, tiek hospitalizēti. Stacionārā pacienti turpina radīt simptomus, konfliktē un meklē citu slimnīcu, ja ārsts sāk atklāt pacienta patieso problēmu, konfrontēt pacienta objektīvo stāvokli ar izdomātiem simptomiem.
Traucējumu cēloņi nav līdz galam skaidri. Viens no psiholoģiskajiem cēloņiem varētu būt vēlme izbēgt no traumējošas situācijas, vardarbības, piemēram, mājās, jo slimnīcā par pacientiem rūpējas, palīdz. Palīdzības iespējas gan ir limitētas, pamatā mediķu uzdevums ir pacientam nekaitēt, veikt iespējami mazāk manipulāciju, operāciju, censties ar pacientu nodibināt attiecības, kuru pamatā uzticība, censties labvēlīgā veidā novirzīt pacientu pie psihiatra, novērst konfliktus. Ja tiek traumēts bērns, ļoti svarīgi ir nekavējoties reaģēt, lai glābtu bērna dzīvību, novērstu vardarbību no vecāku puses.
Arī medikamenti [7] nereti var izraisīt ādas bojājumus, nātreni, niezi, ādas apsārtumu, citas alerģiskas reakcijas. Šādas blaknes ir dažādu grupu medikamentiem: antidepresantiem, neiroleptiskiem līdzekļiem, garastāvokļa stabilizatoriem, ko plaši izmanto psihiatrijā. Atsevišķiem medikamentiem šīs blaknes attīstās biežāk. To vienmēr der paturēt prātā un noskaidrot, kādus medikamentus pacients regulāri lieto.
HEPATOLOĢE: Tikai etioloģiska ārstēšana ir jēgpilna
Infektoloģes, hepatoloģes viedoklis
(prof. A. Krūmiņa)
Niezes iemesli ir ļoti dažādi, biežāk tā rodas pacientiem ar ādas slimībām, bet ne vienmēr nieze ir saistīta ar ādas bojājumu. Lai noskaidrotu cēloni, slimnieks rūpīgi jāizmeklē.
Nieze noteikti nav simptoms, kuru var ignorēt, jo tās intensitāte no maz izteiktas var variēt līdz tik izteiktai, ka niezes dēļ pacients nespēj normāli gulēt vai veikt ikdienas aktivitātes, tāpēc dzīves kvalitāte manāmi pasliktinās.
Niezes attīstības teorijas
Viens no iespējamiem niezes iemesliem ir aknu bojājums. Protams, ne visi pacienti, kas cieš no aknu slimībām, sūdzēsies par niezi. Mehānisms, kāpēc aknu patoloģiju gadījumā attīstās nieze, joprojām nav līdz galam skaidrs, bet ir vairākas niezes attīstības teorijas. Šeit der atcerēties, ka starp daudzajām aknu funkcijām ir arī žultsskābju un bilirubīna sintēze, žults produkcija un sekrēcija. Tieši ar žults atteces traucējumiem jeb holestāzi saista niezes rašanos aknu slimniekiem, jo žultsskābes iedarbojas pruritogēni. Aknu slimniekiem atrod paaugstinātu žults-skābju un bilirubīna līmeni asinīs, tie uzkrājas ādas epidermā. Rezultātā tiek kairinātas nemielinizētās C nervu šķiedras ādā, pa kurām informācija par niezes rašanos tiek nodota muguras un vēlāk arī galvas smadzenēm. [1]
Autotaksīna loma
Atsevišķi pētījumi norāda, ka holestātiskas niezes attīstības mehānismu iespaido ferments, ko sauc par autotaksīnu. Ferments nodrošina lizofosfatīdas skābes sintēzi, kas potencē impulsu pārvadi pa C šķiedrām. Autotaksīna aktivitāte ir paaugstināta tiem aknu slimniekiem, kam ir arī nieze, un tā līmenis korelē ar terapijas efektivitāti, kas ļauj šo fermentu uzskatīt par potenciālu mērķi holestātiskas niezes terapijā nākotnē. [2]
Tuklo šūnu iesaiste
Zināms, ka žultsskābes stimulē arī tuklo šūnu aktivāciju, kas pastiprināti sāk izdalīt histamīnu, tādējādi izraisot niezi pēc alerģijas principa. [1]
Opioīdi un CNS
Citas teorijas pamatā ir endogēno opioīdu darbība un centrālās nervu sistēmas iesaiste niezes attīstībā. Ir publicēti dati, ka pacientiem ar hroniskām aknu slimībām pieaug endogēno opioīdu līmenis, kas pieaug tāpēc, ka tieši aknas veselam cilvēkam izvada opioīdu peptīdus, kas rodas organismā. Ja aknu funkcija pasliktinās, šis process nevar noritēt pilnvērtīgi un opioīdi — metionīnenkefalīns vai B endorfīns uzkrājas organismā. Teoriju, ka opioīdiem ir nozīme niezes rašanās procesā, apstiprina fakts, ka pacientiem ar morfīna inducētu niezi, lietojot terapijā opioīdu receptoru antagonistu naloksonu, nieze mazinās. [5; 6]
Kādi ir biežākie niezes iemesli?
Niezes esība un intensitāte atkarīga no tā, kāds bojājuma veids aknās izveidojies. Biežākais niezes iemesls ir holestātiskas aknu slimības, ko nosacīti var iedalīt trīs grupās.
- Pirmā ir hepatocelulāra holestāze, kad žults traucējumi rodas tāpēc, ka traucēta žults sintēze vai transports hepatocītu līmenī vai ir bojāti intrahepatiskie žultsvadiņi. Šajā grupā ietilpst grūtnieču intrahepatiska holestāze, medikamentu inducēta holestāze, hronisks C vīrushepatīts. Jāpiemin, ka hronisks B vīrushepatīts, alkohola izraisītā un alkohola neizraisītā aknu taukainā deģenerācija parasti noris bez niezes, retāk ar minimālu niezi.
- Otrā grupa ir holangiocelulāra holestāze, ko izraisa primāra biliāra ciroze, primārs sklerozējošs holangīts, sarkoidoze, medikamentu inducētas mazo žultsvadu holangiopātijas.
- Trešo grupu veido obstruktīvi stāvokļi, kad žults attece nav iespējama, jo žultsvadi no ārpuses vai iekšpuses tiek nospiesti. Šādu obstrukciju var izraisīt holedoholitiāze, holangiocelulāra karcinoma, aizkuņģa dziedzera galviņas karcinoma vai adenoma. [7]
Diagnostika
Ja niezes cēlonis ir aknu patoloģija, niezei var pievienoties citi simptomi: nogurums, slikta dūša, vemšana, ādas un redzamo gļotādu dzelte, mainās urīna krāsa — tas kļūst tumšāks, aholiska (gaiša) vēdera izeja. Simptomātika atkarīga no pamatslimības, piemēram, žultsakmeņu slimniekiem var būt kolikas, bet hronisku vīrushepatītu slimniekiem slimības terminālajās fāzēs var būt ascīts, paplašinātas zemādas vēnas vēdera priekšējā sienā (caput medusae), hemorāģiski izsitumi, asinsreces traucējumi. Bet iespējama arī holestātisku slimību asimptomātiska norise, kad novirzes no aknu funkciju normas tiek konstatētas nejauši, veicot asins bioķīmiskos izmeklējumus. []
Domājot par aknu darbības traucējumiem, asinīs jānosaka kopējais bilirubīns un tā frakcijas — parasti atrod konjugēto hiperbilirubinēmiju. Holestāzi raksturo aknu enzīmu līmeņa paaugstināšanās. Klasiski sārmainā fosfatāze pieaug vairākkārt, salīdzinot ar aminotransferāzēm. Arī GGT līmenis bieži pieaug holestāzes gadījumā. Visjutīgākā metode ir žultsskābju noteikšana asinīs, bet to neizmanto rutīnas praksē.
Attēldiagnostikas metodes (USG, Rtg, MR) ļauj izvērtēt žults ceļu un žultspūšļa anatomiju, vizualizēt konkrementus un vadu stenozes. Jutīga metode žults-vadu izvērtēšanā ir MR holangiopankreatogrāfija, kas, salīdzinot ar endoskopisku holangiogrāfiju un endoskopisku retrogrādu holangiopankreatogrāfiju, ir drošāka un izraisa mazāk blakņu. Aknu parenhīmas izvērtēšanai var izmantot elastogrāfiju. []
Terapijas iespējas
Ja niezes iemesls ir aknu patoloģija, jānoskaidro, kas ir aknu bojājuma pamatā, jo tikai efektīva etioloģiska terapija var mazināt vai pat pilnībā novērst niezi. Etioloģiska terapija var būt atšķirīga, piemēram, medikamentu inducētas holestāzes gadījumā, kad atceļ nevēlamo medikamentu; hroniska vīrushepatīta gadījumā jālieto pretvīrusu medikamenti, bet obstrukcijas gadījumā būs jāiejaucas ķirurģiski, lai likvidētu žults atteces šķērsli.
Papildus pamatslimības terapijai jāārstē nieze. Viens no medikamentiem ir holesteramīns, kas traucē žultsskābju uzsūkšanos kuņģa—zarnu traktā un palielina to izvadi ar fēcēm. Tādējādi tiek samazināts žultsskābju daudzums asins plazmā un to nogulsnēšanās ādā pacientiem ar obstrukciju žultsceļos. Diemžēl medikaments bieži izraisa blaknes, kas izpaužas kā gremošanas traucējumi.
Atsevišķos pētījumos apstiprināta rifampicīna efektivitāte holestātiskas niezes terapijā, bet tā darbības mehānisms joprojām nav skaidrs. Mazās devās palīdz opioīdu receptoru antagonisti, piemēram, naloksons vai naltreksons. Parasti tie ir labi panesami, atsevišķos gadījumos var izraisīt atcelšanas sindromu, kura gaita ir pašlimitējoša un pāriet dažās dienās.
Ja medikamenti nesniedz vēlamo efektu, tad pētījumos ir dati par antidepresanta sertralīna pozitīvo ietekmi pacientiem ar niezi aknu slimību gadījumā (terapijas algoritms 5. attēlā). []
![Holestātiskas niezes terapijas algoritms [10]](https://cdn.doctus.lv/media/2019/02/2/original/e9f9645d39f7.jpg)
![Holestātiskas niezes terapijas algoritms [10]](https://cdn.doctus.lv/media/2019/02/2/original/e9f9645d39f7.jpg)
5. attēls
Holestātiskas niezes terapijas algoritms [10]
Protams, smagākos gadījumos, ja aknu bojājums ir neatgriezenisks un simptomi izteikti traucē cilvēka dzīvei, vienīgā metode situācijas uzlabošanai ir aknu transplantācija.