Ādas aplikāciju testi kontakta dermatītu diagnostikai
Noteikt sensibilizāciju pret visiem alergēniem ir gan neiespējami, gan arī nelietderīgi, tāpēc testē reakciju uz noteiktu skaitu vielu, kas tiek uzskatītas par cēloni lielākajai daļai vēlīna tipa pastiprinātas jutības reakciju.
Ādas aplikāciju jeb epikutānie testi
Ādas aplikāciju jeb epikutānie, jeb Patch testi ir standarts alerģiska kontakta dermatīta diagnostikā.
Mūsdienu Patch testi radīti ilgstošā un nepārtrauktā pilnveides procesā. Ādas aplikāciju testus pirmo reizi pieminējis vācu ķīmiķis Stedelers 19. gadsimta beigās. 20. gs. pēdējos gadu desmitos veikta rūpīga metodes un materiālu standartizācija, un tas arī izšķir izvērtējumu, vai pacientam ir alerģisks vai kairinājuma kontakta dermatīts.
Aplikāciju testos izmanto standartizētas alergēnu sērijas, kuru sastāvdaļas laika gaitā tiek mainītas un papildinātas pēc vides ietekmes izmaiņām. Uzskata, ka ar standarta testu sērijām iespējams noteikt AKD cēloni pat 80% gadījumu, tomēr daudzos pētījumos jutīguma rādītāji bijuši daudz zemāki (37-73%). Parasti standarta sērijās ir 20-30 gan dabiskas, gan sintētiskas izcelsmes vielas un to maisījumi (European Baseline Series (Eiropas Bāzes līnijas sērijā) - 28 alergēni). Pēdējā laikā vērojams sensibilizācijas pieaugums pret arvien jaunām vielām. Izveidoti specializēti kontaktalergēnu paneļi detalizētākai kādas grupas izstrādājumu (piemēram, kosmētikas līdzekļu) testēšanai vai pēc dermatīta lokalizācijas, piemēram, pēdu biežāko sensibilizatoru vai kādai profesijai raksturīgāko kontaktalergēnu noteikšanai. Eiropas Bāzes līnijas sērijas alergēniem pievienojot kosmētisko līdzekļu sēriju, ja ir aizdomas par kosmētikas radītu kontakta dermatītu, alergēnu, pret kuru radusies sensibilizācija, izdodas noteikt par 15% biežāk. [68] Patch testu reaģētspēja un specifiskums ir ap 70-80%. Latvijā ādas aplikāciju testus joprojām izmanto samērā reti. Pacienti, kam testi veikti, visbiežāk bijuši sensibilizēti pret niķeli, kobaltu, hromu, smaržvielu maisījumiem un Peru balzamu. (Ķīsis, Cīrule, Šepte, Bukovskis, Zvejniece, Saulīte, Zavorins. "Alerģiska kontakta dermatīta biežākie izraisītāji 2007.-2012. gadā Latvijā pacientiem, kuriem veikti ādas aplikāciju testi", skat. 1. tabulu). Ādas aplikāciju testi nav piemēroti tam, lai atrastu cēloni neskaidriem simptomiem, kuru izpausmes nav novērojamas uz ādas. Jāņem vērā, ka ļoti retos gadījumos var notikt jatrogēna sensibilizācija un testēšana var veicināt dermatīta paasinājumu, kam gan trūkst pārliecinošu pierādījumu. [3] Neskaidros gadījumos pēc pilnīgas iepriekšējā testa pazīmju izzušanas pārbaudi var atkārtot, bet nevajadzētu to veikt atkārtoti ar alergēniem, pret kuriem sensibilizācija konstatēta jau iepriekš. Patch testus nevajadzētu jaukt ar Prick jeb dūriena testiem, ko izmanto pirmā tipa alerģisku reakciju diagnostikā, piemēram, pārtikas alerģijas gadījumā. 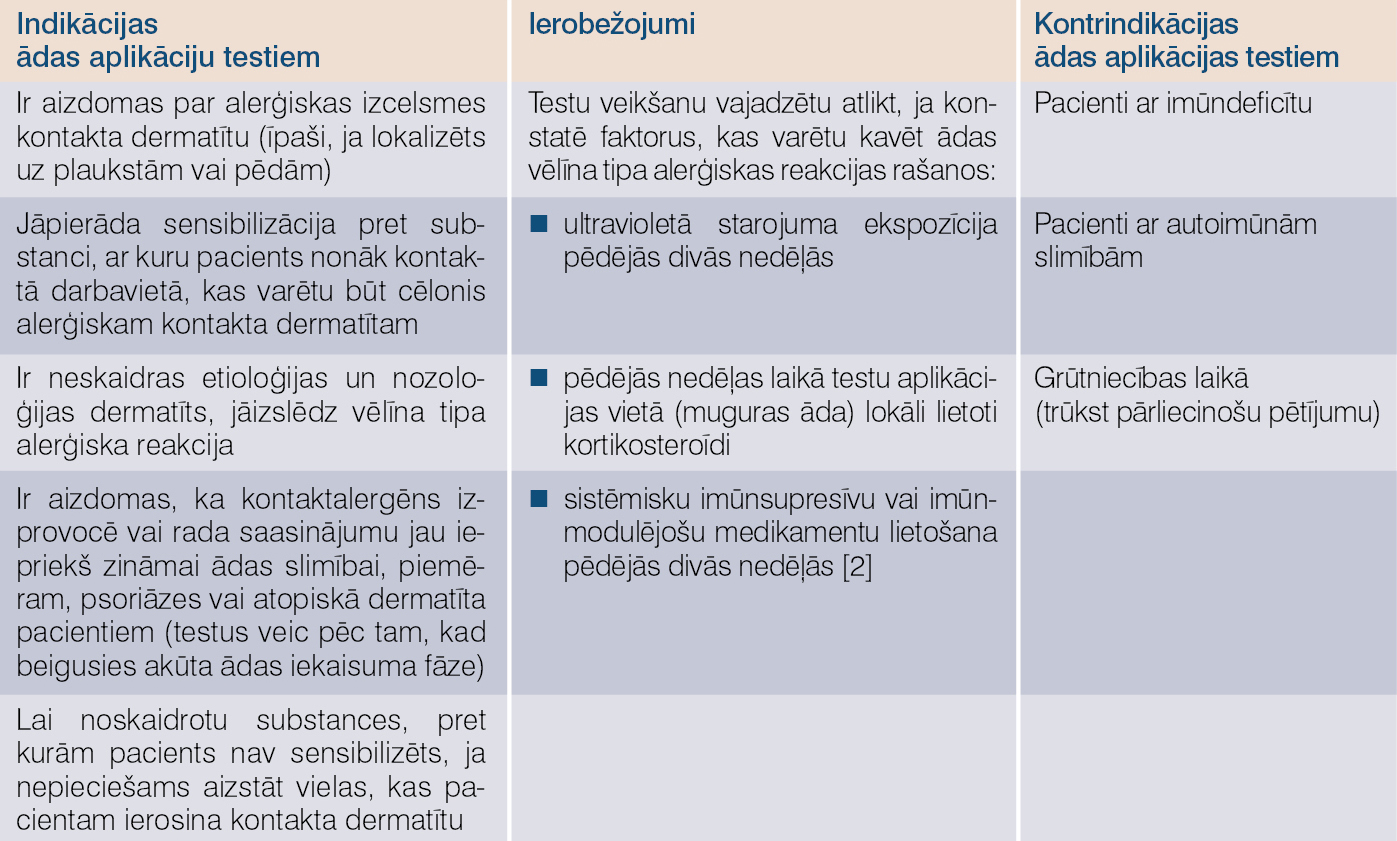

Nosūtījums uz testu
Pirms ādas aplikāciju testu izvēles mērķtiecīgi jāievāc anamnēze. Pacienta anamnēzes datos jābūt informācijai par atopiju, nodarbošanos, iespējamo alergēnu ekspozīciju utt. Ja ir aizdomas par AKD izraisītāju, vispirms būtu jāpārliecinās, vai iekaisuma pazīmes ādā izzūd, izvairoties no kontakta ar šo vielu. Ja empīriska terapija un izvairīšanās no alergēna nerada uzlabojumu, indicēti ādas aplikāciju testi. Kaut arī pēc anamnēzes ievākšanas un klīniskās ainas bieži iespējams noteikt, kurš alergēns varētu būt AKD ierosinātājs, testēšanu ieteicams veikt arī ar citiem izplatītākajiem kontaktalergēniem, jo nereti izradās, ka AKD cēlonis ir alergēns, par kuru sākotnēji aizdomas nav radušās.
Patch testu aplicēšana
Tiek aplicētas standartizētas komerciālas alergēnu sērijas, visbiežāk ar Eiropas Bāzes līnijas alergēniem, tiek uzskatīts, ka tie Eiropā ir kontakta alerģiju cēlonis līdz 80% gadījumu. Aplikācijas testu ieteicamais ekspozīcijas laiks (parasti uz muguras ādas augšējās trešdaļas) ir 48 stundas. Rekomendācijas par laiku testu rezultātu nolasīšanai atšķiras. Rezultāti jāizvērtē vismaz 2 reizes: pēc 48 stundām un pēc 72 stundām, dažkārt vēl arī pēc 4 un pat 7 dienām. Pozitīva atrade ir alerģiska kontakta dermatīta izpausme aplikācijas vietā un ārpus tās (miniatūras formā: eritēma, tūska, sīkas blīvi izvietojušās vezikulas), kas rūpīgi jādiferencē no kairinājuma dermatīta.
Alerģiska kontakta dermatīta patoģenēze
Alerģiska kontakta dermatīta patoģenēzes pamatā ir IV tipa vēlīnā hipersensitivitātes reakcija - izmaiņas uz ādas redzamas pēc tam, kad svešā viela (haptēns), pret kuru T limfocīti iepriekš sensibilizēti, nonāk atkārtotā kontaktā ar ādu. Sensibilizāciju nosaka vairāki faktori, piemēram, produkta sastāvs, koncentrācija, potenciāli alerģiskas sastāvdaļas, lokalizācija, kur viela uzklāta, uzklāšanas biežums un ilgums, kā arī ādas barjeras funkcijas. Parasti sensibilizācijai nepieciešama atkārtota aplicēšana uz jau bojātas ādas. Alerģisks kontakta dermatīts sastopams retāk kā kairinājuma dermatīts, ko izraisa kādas vielas neimunoloģiska kairinoša iedarbība, tās tiešs citotoksisks efekts.
Kontaktdermatītu klīniskās izpausmes
Kā alerģisks, tā kairinājuma dermatīts ir iekaisīgs ādas stāvoklis, kam raksturīgi eritematozi un niezoši ādas izsitumi, kas parādās pēc kontakta ar kādu vielu, kura kontaktā ar ādu var nonākt ne tikai tieši saskarē, bet arī aerogenā ceļā. Akūtos gadījumos var parādīties vezikulas un pat bullas, bet hroniskos gadījumos parasti pievienojas arī sekundāras ādas izmaiņas - lihenifikācija ar fisūrām (plaisām). AKD gadījumā pēc atkārtota un ilgstoša kontakta ar vāju alergēnu novērojams hronisks ekzematozs dermatīts, kas attīstās biežāk nekā akūtas vezikulāras reakcijas.
Dermatīta lokalizācija
AKD diagnosticēšanā var palīdzēt arī dermatīta lokalizācija, jo parasti visvairāk tiek skarti tieši kontakta reģioni. Dermatītu diferenciāldiagnostikā vienmēr jāapsver alerģiska kontakta dermatīta iespējamība, īpaši, ja tas skar izolētu reģionu (plakstiņu, sejas, skalpa, kakla, padušu vai apakšējo ekstremitāšu) ādu. [28]
Plakstiņi
Plakstiņu dermatīts visbiežāk ir alerģiskas izcelsmes. Plakstiņu āda pakļauta nepārtrauktai aerogēnu, kairinošu, gaistošu vielu un dažādu citu alergēnu ekspozīcijai, tai ir minimāla barjeras funkcija, to bieži skar ar rokām, tāpēc plakstiņu āda ir īpaši predisponēta AKD attīstībai. [39; 40] Hroniska plakstiņu dermatīta ierosinātājs biežāk ir vielas, ko uzklāj nevis tieši uz plakstiņiem, bet uz sejas, matos (visbiežāk kokamidopropilbetaīns, amidoamīns, parafenildiamīns un amonija sulfāts, nereti izolēti skarot tikai periorbitālo reģionu) vai uz nagiem (sulfonamīdu-formaldehīdu sveķi nagus stiprinošu līdzekļu sastāvā, akrilāti nagu laku sastāvā un dažādas vielas mākslīgo nagu sastāvā). [42; 43] Sensibilizāciju ierosinātājs var būt arī skropstu tušā atrodamais niķelis vai sejas tīrāmajām salvetēm pievienotais formaldehīds. Tāpat sensibilizāciju var radīt lokāli lietoti kortikosteroīdi vai neomicīns. [44] Hronisks kairinājuma dermatīts pievienojas 25% gadījumu pēc acu berzēšanas alerģiska konjunktivitīta dēļ. [6] Daudzas plakstiņu dermatītu ierosinošas vielas neietilpst standartizētajās alergēnu sērijās, tāpēc jātestē papildus. Pēc starptautiski noteiktām direktīvām (Federal Food, Drug and Cosmetic Act) visas kosmētiskas vielas, kas paredzētas lietošanai acu rajonā, ierindotas atsevišķā kategorijā un nedrīkst būt no tādām, kas atzītas par ļoti sensibilizējošām. [52] Tomēr lielākā daļa produktu, ko dēvē par hipoalerģiskiem, satur vielas, kas bieži ir cēlonis alerģiskām reakcijām. [53]
Seja
Sejas rajonā visbiežākie AKD izraisītāji ir kosmētiskas vielas, arī dažādi konservanti un smaržvielas. Kā plakstiņu dermatīts, tā sejas AKD nereti rodas arī no vielām, kas uz tās tiek pārnestas no citiem ķermeņa reģioniem. Retākos gadījumos alergēni uz sejas nokļūst aerogēnā ceļā. [40] Seja izteikti var reaģēt arī uz sūklīšiem, ar ko uzklāj kosmētiku. [46] Lokalizēta dermatīta ainu var radīt arī partnera lietotās smaržvielas un kosmētiskās vielas. [54] Pacientiem, kas sūdzas par niezes un dedzināšanas sajūtu, bet bez objektīvas klīniskās atrades, iespējams, ir kairinoša tipa reakcija pret lokāli uzklātiem līdzekļiem, piemēram, formaldehīdiem, pienskābi, propilēnglikolu, urīnvielu. Aprakstīts arī vienpusējs sejas dermatīts, kas radies pēc niķeļa atbrīvošanās no mobilā tālruņa. [22] Plašā sejas kontaktalergēnu spektra dēļ tikai visbiežākos sensibilizatorus var iekļaut standartizētajā aplikācijas testu sērijā.
Dažkārt lietderīgi izmantot specializēto kosmētikas alergēnu paneli, tāpat ieteicams testēt arī sensibilizāciju pret paša pacienta lietotajiem produktiem, izvērtējot to drošumu klāšanai uz ādas un izvēloties attiecīgu koncentrāciju.
Galvas matainā daļa
Galvas matainās daļas ādā sensibilizāciju visbiežāk novēro pret parafenilēndiamīnu, kas ir matu krāsu sastāvā. [55] Šis reģions ir relatīvi rezistents pret alerģisku sensibilizāciju, lai gan uz tā klāj daudz vielu. Matu krāsu lietošanas instrukcijās ieteikts pirms lietošanas vispirms to uzklāt nelielā ādas laukumiņā, lai novērotu, vai nav alerģiskas vai kairinošas reakcijas. Uz galvas matainās daļas ādas uzklāto vielu ierosinātu klīnisko izpausmi nereti novēro kā periorbitālu tūsku vai dermatītu pieres un kakla rajonā. Jāpievērš uzmanība simbolam uz daudzu matu krāsu sastāvdaļu etiķetēm, kas norāda, ka matu krāsvielas var izraisīt smagu alerģisku reakciju un ka līdzeklis nav paredzēts personām, kas jaunākas par 16 gadiem (Ministru kabineta 20.04.2004. noteikumi Nr. 354).
Plaukstas
Plaukstu dermatīts ir ļoti bieža slimība, to novēro 10% sieviešu un 4,5% vīriešu 30-40 gadu vecumā. Plaukstas tiek skartas 80% kairinājuma kontakta dermatīta un 64% alerģiska kontakta dermatīta gadījumu. Šīs dermatītu formas uz plaukstām klīniski atšķirt nereti nav iespējams, tāpēc diagnosticēšanā izšķirīgi ir Patch testi. [19] Bieži plaukstu dermatīta izcelsme saistīta ar dermatītu izraisošo vielu ekspozīciju darbavietā. Frizieriem nereti aprakstīta kontakta alerģija pret niķeli, kas atbrīvojies pēc ilgstoša kontakta ar šķērēm, kuru sastāvā tas ir. [23] Pacientiem, kam darba dēļ rokas bieži ir ilgstošā kontaktā ar dažādām vielām (apkopējas, mājsaimnieces, pārtikas pārstrādes sfēras darbinieki, medicīnas darbinieki), sākotnēji biežāk novērojams kairinājuma dermatīts, vēlāk tam var pievienoties arī alerģisks kontakta dermatīts, kas, protams, var attīstīties arī bez pavadošas kairinājuma reakcijas.
Kakls
Kakla ādas dermatīta visizplatītākie ierosinātāji ir konservanti, smaržvielas un citas vielas, kas ietilpst dažādu matu kopšanas līdzekļu (matu laku, šampūnu, kondicionieru, matu krāsu, ķīmisko ilgviļņu) sastāvā un rotaslietās atrodamais niķelis (dermatīts parasti novērojams tieši tajās vietās, kur rotaslietas ir tiešā kontaktā ar ādu). Arī kakla āda ir ļoti jutīga un viegli sensibilizējama, tāpēc līdzīgi kā plakstiņu dermatīta gadījumā AKD var izraisīt kāda viela nagu lakas sastāvā.
Paduses
Paduses reģiona difūzu dermatītu parasti rada lokāli uzklāts līdzeklis. Kontakta dermatīta ierosinātājs šajā reģionā var atrasties antiperspirantos (atsevišķi vai dezodorantu sastāvā), krāsās un formaldehīdu sveķos, kas sviedru un patstāvīga cieša kontakta klātbūtnē atbrīvojas no apģērba. Alumīnija hidroksīds, kas ir antiperspirantu sastāvā, parasti rada kairinājuma reakciju un tikai retos gadījumos AKD. [58] Toties smaržvielas biežāk rada alerģisku kontakta dermatītu. [59]
Kājas
Uz kājām alerģisku kontakta dermatītu biežāk rada dažādi vietēji uzklāti medikamenti un saistvielas, īpaši pacientiem ar hronisku stāzes dermatītu, kuriem ir pavājināta ādas barjeras funkcija un palielināta caurlaidība mazmolekulārām vielām. Sensibilizācija pret vielām, ko izmanto čūlu ārstēšanā (piemēram, pret bacitracīnu, neomicīnu, kortikosteroīdiem un saistvielām), ir bieža kaite. Aprakstītas pat pastiprinātas jutības reakcijas ar vispārēju izplatību, kas rodas ādas palielinātās caurlaidības dēļ šajā reģionā. [60] Retāk sensibilizāciju rada vielas, kas ir skūšanās putu, losjonu vai zeķu sastāvā.
Anoģenitālais rajons
Anoģenitālajā rajonā AKD attīstās reti. Visbiežākie potenciālie ierosinātāji ir vilna (6%) un lanolīns (1,7%) lokālu medikamentu, svecīšu, lateksa prezervatīvu, spermaticīdu, lubrikantu un dažādu intīmās kopšanas līdzekļu sastāvā, tāpat arī autiņbiksīšu un pakešu sastāvā (smaržvielas) [64]. Amonjaks, kas ir urīna sastāvā, parasti rada kairinājuma dermatītu, galvenokārt zīdaiņiem un pacientiem ar urīna nesaturēšanu.
Biežākie kontaktalergēni
No šobrīd zināmajiem alergēniem biežākais kontakta alerģijas izraisītājs Eiropā ir niķelis, bet Amerikas Savienotajās Valstīs indīgā efeja. Bieži kontaktalergēni ir arī smaržvielas, Peru balzams, kobalts, neomicīns un timerozāls. Ir novērotas kontaktalerģiju izplatības biežuma atšķirības dažādu profesiju pārstāvjiem. Pētījumu meta-analīze par 15 gadu periodu liecina, ka vairāk nekā pusē gadījumu alerģiska kontakta dermatīta izraisītājs ir kāds no biežākajiem kontaktalergēniem. [20]
Niķelis
Sensibilizācija pret niķeli ir 13-17% pieaugušo. [15] Sievietēm ir daudz lielāks risks kļūt sensibilizētām pret niķeli, kas skaidrojams ar biežāku ekspozīciju, īpaši auskaru nēsāšanu. Dānijā, aizliedzot auskarus, kuru galvenā sastāvdaļa ir niķelis, risks alerģijai pret niķeli meitenēm, kas nēsā auskarus, samazinājās par 64%. Iedvesmojoties no šīs pieredzes un atzīstot niķeļa alerģiju kā slogu sabiedrības veselībai, Eiropas Parlaments 2001. gada jūlijā pieņēma "Niķeļa direktīvu", kas Eiropas Savienības valstīs nosaka stingrus tirdzniecības un lietošanas ierobežojumus lielu niķeļa daudzumu atbrīvojošiem produktiem, kuri paredzēti ciešam un ilgstošam kontaktam ar ādu. Niķelis ir daudzu metāla izstrādājumu sastāvā, arī baltajā zeltā, darinājumos no sudraba, izstrādājumos ar zelta pārklājumu, lodmetālā, nerūsošajā tēraudā. [21] Daļa autoru indivīdiem, kam AKD attīstījies no niķeļa, iesaka arī uzturā izvairīties no niķeļa, rekomendējot nelietot, piemēram, kakao izstrādājumus. Nereti aprakstītas arī krusteniskas reakcijas starp niķeļa, kobalta un hroma sāļiem.
Smaržvielas
Parfimērijas un citu izstrādājumu ražošanā izmanto ap 2500 smaržvielu, no tām apmēram 100 zināmas kā kontakta alergēni. Smaržvielu maisījumi ir kontakta dermatīta izraisītāji ap 10% gadījumu, visbiežāk sievietēm sejas un roku reģionā. [24]
Peru balzams
Peru balzamu iegūst no Dienvidamerikā augoša koka Myroxolon balsamum mizas, kas smaržo pēc kanēļa un vaniļas, jo tā sastāvā ir sinamāti, vanilīns, benzilbenzoāts, benzoātskābe un citas vielas. [26] To plaši izmanto kā smaržvielu kosmētikas produktos, nereti tas ietilpst arī tādu līdzekļu sastāvā, kam uz etiķetes norādīts "bez smaržvielām". Tāpat to izmanto pārtikas rūpniecībā - ēdienu un dzērienu, īpaši konditorejas un alkohola izstrādājumu ražošanā. Aprakstīts arī kontakta dermatīts, ko ierosinājis ar uzturu uzņemtais Peru balzams. [25]
Implantātu materiāli
Implantātu materiāli var radīt sensibilizācijas reakciju, kas klīniski izpaužas kā dermatīts, tieša saistība tā izcelsmē ar konkrētu implantāta materiālu ir grūti pierādāma. [65] Kritēriji implantāta ierosinātas ādas reakcijas diagnosticēšanai:
- dermatīts kā lokalizēta vai vispārēja vēlīnā tipa pastiprinātas justības reakcija, kuras klīniskās izpausmes parādās pēc implantāta ievietošanas;
- pastāvīgs dermatīts, rezistents pret vietēji uzklātiem terapijas līdzekļiem;
- apstiprināta pozitīva reakcija Patch testos pret metāla sastāvdaļām vai akrila līmēm implantāta sastāvā;
- dermatīta izzušana pēc implantāta izņemšanas. [66]
Aprakstīta arī saistība starp apzeltīto un nerūsošā tērauda intrakoronāro stentu restenozēm un biežāku reaktivitāti Patch testos pret niķeli un molibdēnu, kas ir šo stentu sastāvā. [67]
Patch testa klīniskā nozīme
Pozitīva Patch testa reakcija uzrāda sensibilizāciju pret konkrēto vielu, bet tas nav ekvivalents diagnozei "alerģisks kontakta dermatīts", jo daļai indivīdu, kas sensibilizēti pret kādu vielu, klīniskas izpausmes nav novērojamas. Vienmēr jāizvērtē, vai ir tieša saikne starp kontaktu ar substanci, pret kuru pacients sensibilizēts, un alerģiska kontakta dermatīta attīstību, atbildot uz jautājumu, vai pozitīvā alerģiskā reakcija tiešām izskaidro pacienta klīniskos simptomus. Ja skaidri zināms, ka pacients pēdējā laikā nav bijis kontaktā ar vielu, pret kuru viņš sensibilizēts, tad sensibilizācijai pret alergēnu nav piešķirama liela klīniska nozīme, bet to ir lietderīgi atcerēties vēlāk. Dati no pētījuma [27] liecina: pacientiem, kam veikta testēšana, AKD diagnozi pareizi izdodas noteikt 88% gadījumu, bet tiem, kam testus neveic, 69% gadījumu. Patch testu veikšana ievērojami saīsina laiku no pacienta pirmās vizītes līdz AKD diagnozes noteikšanai (vidēji no 175 līdz 8 dienām). Zinot kontaktalergēnu, kas ierosinājis AKD, iespējams no tā izvairīties, tādējādi samazinot tā simptomus, to samazināšanās par 75% aprakstīta 66% pacientu, bet pacientiem, kam testēšana netiek veikta, 51% gadījumu. [27] Ādas aplikāciju testu veikšana pacientiem ar aizdomām par AKD samazina ārstēšanās izmaksas un uzlabo pacienta dzīves kvalitāti. Pozitīvo reakciju biežumu pacientiem, kam Latvijā veikta testēšana pret Eiropas Bāzes līnijas kontaktalergēniem, skat. 2. tabulā. ![Pozitīvo reakciju biežums pacientiem, kam Latvijā veikta testēšana uz Eiropas Bāzes līnijas kontaktalergēniem [28]](https://cdn.doctus.lv/media/2014/10/2/original/e549d402a756.jpg)
![Pozitīvo reakciju biežums pacientiem, kam Latvijā veikta testēšana uz Eiropas Bāzes līnijas kontaktalergēniem [28]](https://cdn.doctus.lv/media/2014/10/2/original/e549d402a756.jpg)
Ārstēšanas pamatprincipi
- Izvairīties no kontakta ar alergēnu, kas izraisījis AKD, kā arī lokāliem ādas kopšanas līdzekļiem, kuru sastāvā ietilpst smaržvielas, parabēni, lanolīns u.c. potenciāli alergēni.
- Emolienti jeb ādas barjeru atjaunojošie līdzekļi (hipoalerģiski) jālieto regulāri kā pamats un papildinājums aktīvai terapijai, arī tad, ja āda vizuāli izskatās vesela, bet paasinājumu gadījumā ik pēc 3-4 stundām pietiekamā daudzumā - bērnam: 250-500 g/nedēļā, pieaugušajam: 600 g/nedēļā.
- Lokālie kortikosteroīdu preparāti alerģiska kontaktdermatīta paasinājuma gadījumā uz aktīviem elementiem. Lokālo kortikosteroīdu potences izvēle ir atkarīga no ķermeņa reģiona, vecuma, saasinājuma rakstura, kā arī aktīvās vielas lokālās formas izvēles. Uzklāt ne biežāk kā 1-2 reizes dienā.
- Lokālie kalcineirīna inhibitori (imunomodulatori) kā papildu terapija AKD ārstēšanā, īpaši sejas, kakla un ģenitāliju rajonā.
- Turpināt emolientu lietošanu, kad panākta remisija, aktīvo terapiju pakāpeniski samazinot un pārtraucot.
Terapijas iespējas atopiskā dermatīta gadījumos pieaugušajiem un bērniem skat. 3. tabulā. 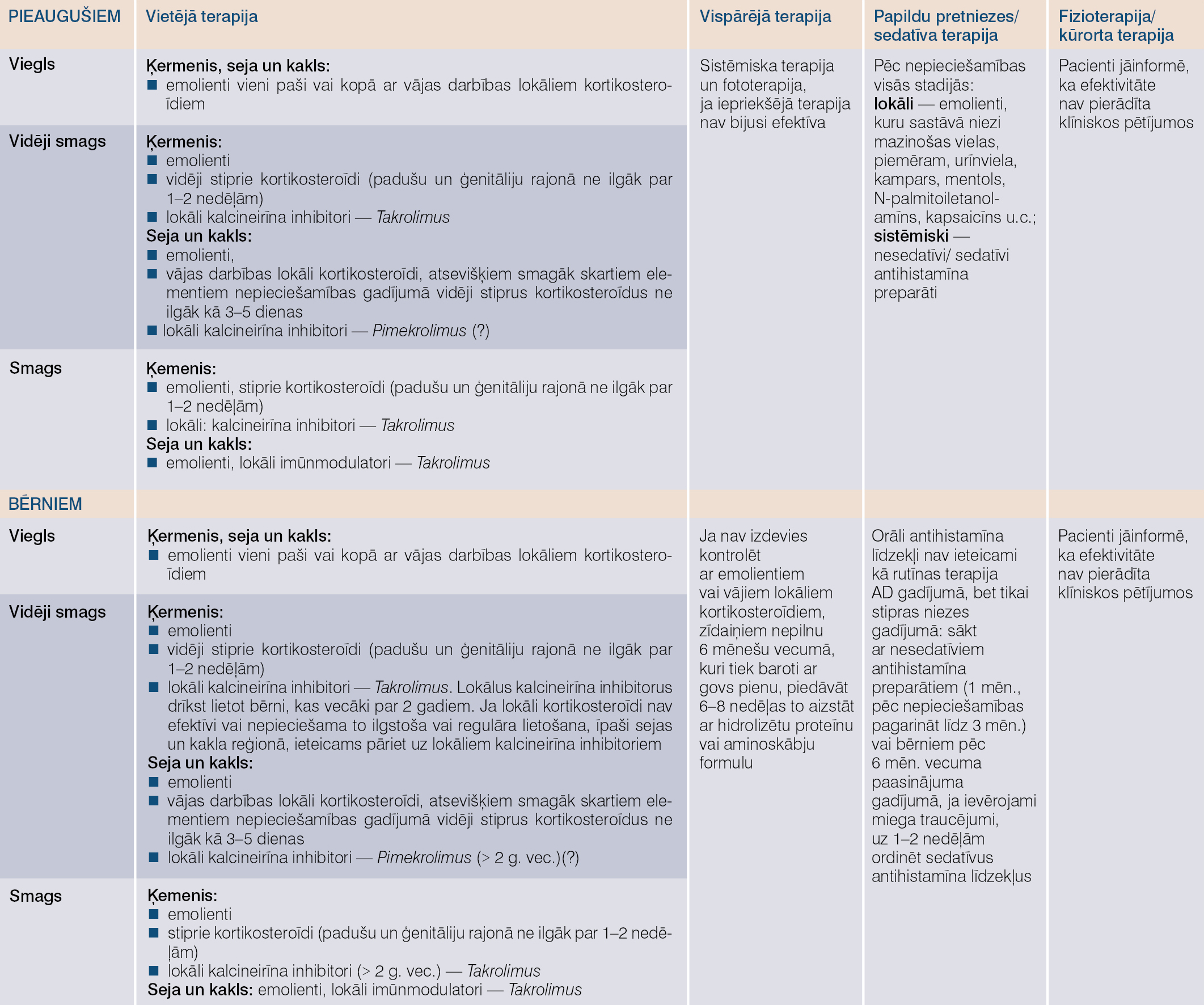

Literatūra
- Schnuch A, Uter W, et al. Epidemiology of contact allergy: an estimation of morbidity employing the clinical epidemiology and drug utilisation research (CE-DUR) approach. Contact Dermatitis, 2002; 47: 32-39.
- Schnuch A, Martin V. Der Epikutantest. // HC Korting, W Sterry (Hrsg), Diagnostische Verfahren in der Dermatologie, Blackwell Wissenschafts-Verlag, Berlin, 1997: 99-116.
- Schulz K-H, Fuchs Th. Der Epikutan- test. E Fuchs, K-H Schulz (Hrsg), Manuale allergologicum, Dustri-Verlag, München-Deisenhofen, 1993: IV.4: 1-39.
- Leitlinie Durchführung des Epikutantests mit Kontaktallergenen der Deutschen Dermatologischen Gesellschaft (DDG) und der Deutschen Gesellschaft für Allergie und klinische Immunologie (DGAKI) (Dt. Dermatol. Ges. u. Dt. Ges. f. Allergologie und klin. Immunologie). Journal Compilation 1610-0379/2008/0609
- Akhavan A, Alghaithi K, et al. Allergic contact stomatitis. Dermatitis, 2006; 17: 88-90.
- Caraffini S, Assalve D, et al. Allergic contact conjunctivitis and blepharitis from tobramycin. Contact Dermatitis, 1995; 32: 186-187.
- Quan M. Vaginitis: meeting the clinical challenge. Clin Cornerstone, 2000; 3: 36-47.
- Jensen CS, Menne T, Johansen JD. Systemic contact dermatitis after oral exposure to nickel: a review with a modified meta-analysis. Contact Dermatitis, 2006; 54: 79-86.
- Spiewak R, Brewczynski PZ. Powiklania po stabilizacji plyta meta-lowa zlamania kosci udowej u chorej z alergia kontaktowa na chrom, nikiel i kobalt. Pol Tyg Lek, 1993; 48: 651-652.
- Rahilly G, Price N. Nickel allergy and orthodontics. J Orthod, 2003; 30: 171-174.
- Abdallah HI, Balsara RK, O'Riordan AC. Pacemaker contact sensitivity: clinical recognition and management. Ann Thorac Surg, 1994; 57: 1017-1018.
- Koster R, Vieluf D, et al. Nickel and molybdenum contact allergies in patients with coronary in-stent restenosis. Lancet, 2000; 356: 1895-1897.
- Guerra L, Rogkakou A, et al. Role of contact sensitization in chronic urticaria. J Am Acad Dermatol, 2007; 56: 88-90.
- Malo JL, Cartier A, et al. Isolated late asthmatic reaction due to nickel sulphate without antibodies to nickel. Clin Allergy, 1985; 15: 95-99.
- Niordson AM. Nickel sensitivity as a cause of rhinitis. Contact Dermatitis, 1981; 7: 273-274.
- Schäfer T, Böhler E, et al. Epidemiology of contactallergy in adults. Allergy, 2001; 56: 1192-1196.
- Dotterud LK, Smith-Sivertsen T. Allergic contact sensitization in the general adult population: a population-based study from Northern Norway. Contact Dermatitis, 2007; 56: 10-15.
- Spiewak R. Allergische Kontaktdermatitis im Kindesalter. Eine Übersicht und Meta-Analyse. Allergologie 2002; 25: 374-381.
- Uter W, Hegewald J, et al. The European standard series in 9 European countries, 2002/2003 - first results of the European Surveillance System on Contact Allergies. Contact Dermatitis, 2005; 53: 136-145.
- American Academy of Allergy, Asthma and Immunology; American College of Allergy, Asthma and Immunology. Contact dermatitis: a practice parameter. Ann Allergy Asthma Immunol, 2006; 97(6): 819.
- Krob HA, Fleischer AB Jr, et al. Prevalence and relevance of contact dermatitis allergens: a meta-analysis of 15 years of published T.R.U.E. test data. J Am Acad Dermatol, 2004; 51(3): 349-353.
- Garner LA. Contact dermatitis to metals. Dermatol Ther, 2004; 17(4): 321-327.
- Moennich JN, Zirwas M, Jacob SE. Nickel-induced facial dermatitis: adolescents beware of the cell phone. Cutis, 2009; 84(4): 199-200.
- Thyssen JP, Milting K, et al. Nickel allergy in patch-tested female hairdressers and assessment of nickel release from hairdressers' scissors and crochet hooks. Contact Dermatitis, 2009; 61(5): 281-286.
- Johansen JD. Fragrance contact allergy: a clinical review. Am J Clin Dermatol, 2003; 4(11): 789-798.
- Srivastava D, Cohen DE. Identification of the constituents of balsam of Peru in tomatoes. Dermatitis, 2009; 20(2): 99-105.
- Fisher's Contact Dermatitis. Ed. Rietschel RL, Fowler JF. Lippincott Williams & Wilkins, 2001.
- Rajagopalan R, Anderson RT, et al. An economic evaluation of patch testing in the diagnosis and management of allergic contact dermatitis. Am J Contact Dermat, 1998; 9: 149-154.
- Vincent S. Beltrani, MD; et al. Contact dermatitis: a practice parameter; The American Academy of Allergy, Asthma and Immunology (AAAAI) and the American College of Allergy, Asthma and Immunology (ACAAI) statements; vol. 97, September, 2006.
- Belsito DV. The immunologic basis of patch testing. J Am Acad Dermatol, 1989; 21: 823-829.
- Goebeler M, Trautmann A, et al. Differential and sequential expression of multiple chemokines during elicitation of allergic contact hypersensitivity. Am J Pathol, 2001; 158: 431-440.
- Saint-Mezard P, Berard F, et al. The role of CD4_ and CD8_ T cells in contact hypersensitivity and allergic contact dermatitis. Eur J Dermatol, 2004; 14: 131-138.
- Bangert C, Friedl J, et al. Immunopathologic features of allergic contact dermatitis in humans: participation of plasmacytoid dendritic cells in the pathogenesis of the disease? J Invest Dermatol, 2003; 121: 1409-1418.
- Moed H, Boorsma DM, et al. Increased CCL27-CCR10 expression in allergic contact dermatitis: implication for local skin memory. J Pathol, 2004; 204: 39.
- Biedermann T, Kneilling M, et al. Mast cells control neutrophil recruitment during T cell-mediated delayedtype hypersensitivity reactions through tumor necrosis factor and macrophage inflammatory protein 2. J Exp Med, 2000; 192: 1441-1452.
- Zhang L, Tinkle SS. Chemical activation of innate and specific immunity in contact dermatitis. J Invest Dermatol, 2000; 115: 168-176.
- Rietschel RL. Comparison of allergic and irritant contact dermatitis. Immunol Allergy Clin North Am, 1997; 17: 359.
- Schmidt M, et al., 2010. T reg in TLR 4 activation.
- Marks JG, DeLeo VA. Evaluation and treatment of the patient with contact dermatitis. // Contact and Occupational Dermatitis. Eds. Marks JG, DeLeo VA, Mosby Year Book Inc., St. Louis, 1992; 245-256.
- Schumacher MJ, Silvis NG. Airborne contact dermatitis from Ambrosia deltoidea (triangle-leaf bursage). Contact Dermatitis, 2003; 48(4): 212-216.
- Hjorth N, Roed-Petersen J, Thomsen K. Airborne contact dermatitis from Composital oleoresins simulating photodermatitis. Br J Dermatol, 1976; 95(6): 61320. Vol. 97, September, 2006: S31.
- Guin JD. Eyelid dermatitis: experience in 203 cases. J Am Acad Dermatol, 2002; 49: 755-765.
- Baran R. Nail cosmetics: allergies and irritations. Am J Clin Dermtol, 2002; 3: 547-555.
- Constandt L, Hecke EV, et al. Screening for contact allergy to artificial nails. Contact Dermatitis, 2005; 52: 73-77.
- Karlberg AT, Liden C, Ehrin E. Colophony in mascara as a cause of eyelid dermatitis: chemical analyses and patch testing. Acta Derm Venereol, 19191; 71: 445-447.
- Le Coz CJ, Leclere JM, et al.; Members of Revidal-Gerda. Allergic contact dermatitis from shellac in mascara. Contact Dermatitis, 2002; 46: 149-152.
- Sommer S, Wilkinson SM, et al. Type IV hypersensitivity reactions to natural rubber latex: results of a multicentre study. Br J Dermatol, 2002; 146: 114-117.
- Johansen JD. Fragrance contact allergy: a clinical review. Am J Clin Dermatol, 2003; 4: 789-798.
- Sosted H, Agner T, et al. 55 cases of allergic reactions to hair dye: a descriptive, consumer complaint-based study. Contact Dermatitis, 2002; 47: 299-303.
- Herbst RA, Uter W, et al. Allergic and non-allergic periorbital dermatitis: patch test results of the Information Network of the Departments of Dermatology during a 5-year period. Contact Dermatitis, 2004; 51: 13-19.
- Lovell RG, Mathews KP, Sheldon JM. Dermatitis venenata from tree pollen oils: a clinical report. J Allergy, 1955; 26: 408-414.
- Orton DI, Wilkinson JD. Cosmetic allergy: incidence, diagnosis, and management. Am J Clin Dermatol, 2004; 5: 327-337.
- Fisher AA. Cutaneous reactions to cosmetics. // Fischer AA, ed. Contact Dermatitis. Philadelphia, PA: Lea Febiger; 1967: 168.
- Sasseville D. Hypersensitivity to preservatives. Dermatol Ther, 2004; 17: 251-263.
- Frosch PJ, Johansen JD, et al. Further important sensitizers in patients sensitive to fragrances. Contact Dermatitis, 2002; 47: 78-85.
- Dawe SA, White IR, et al. Active sensitization to para-phenylenediamine and itsrelevance: a 10-year review. Contact Dermatitis, 2004; 51: 96-97.
- Warshaw EM. Therapeutic options for chronic hand dermatitis. Dermatol Ther, 2004; 17: 240-250.
- Latinga H, Nater JP, Coenraads PJ. Prevalence, incidence and course of eczema on the hands and forearms in a sample of the general population. Contact Dermatitis, 1984; 19: 135.
- Montemarano AD, Sau P, et al. Cutaneous granulomas caused by an aluminum-zirconium complex: an ingredient of antiperspirants. J Am Acad Dermatol, 1997; 37: 496-498.
- Svedman C, Bruze M, et al. Deodorants: an experimental provocation study with hydroxycitronellal. Contact Dermatitis, 2003; 48: 217-223.
- Tavadia S, Bianchi J, et al. Allergic contact dermatitis in venous leg ulcer patients. Contact Dermatitis, 2003; 48: 261-265.
- Machet L, Couhe C, et al. A high prevalence of sensitization still persists in leg ulcer patients: a retrospective series of 106 patients tested between 2001 and 2002 and a meta-analysis of 1975-2003 data. Br J Dermatol, 2004; 150: 929-935.
- Bauer A, Geier J, Elsner P. Allergic contact dermatitis in patients with anogenital complaints. J Reprod Med, 2000; 458: 649-654.
- Bauer A, Rodiger C, et al. Vulvar dermatoses: irritant and allergic contact dermatitis of the vulva. Dermatology, 2005; 210: 143-149.
- Wakelin SH, Smith H, et al. A retrospective analysis of contact allergy to lanolin. Br J Dermatol, 2001; 145: 28-31.
- Hallab N, Merritt K, Jacobs JJ. Metal sensitivity in patients with orthopaedic implants. J Bone Joint Surg Am, 2001; 83: 428-436.
- Warmuth I, Beltrani VS. Metal (hardware) implant allergy. Immunol Allergy Clin, 1997; 17: 487-505.
- Svedman C, Tillman C, et al. Contact allergy to gold in patients with gold-plated intracoronary stents. Contact Dermatitis, 2005; 52: 192-196. IIb;
- Koster R, Vieluf D, et al. Nickel and molybdenum contact allergies in patients with coronary in-stent restenosis. Lancet, 2000; 356: 1895-1897.
- Ada S, Seckin D. Patch testing in allergic contactdermatitis: is it useful to perform thecosmetic series in addition to the European standardseries J Eur Acad Dermatol Venereol, 2010; 24(10): 1192-1196.