Stabila koronāro artēriju slimība ir tik daudzšķautņaina, ka grūti novērtēt tās sastopamības biežumu un izplatību. Populācijas pētījumos konstatētā stenokardijas izplatība pieaug līdz ar vecumu abiem dzimumiem.
Iekaisums un simptomātiskas sirds mazspējas risks nākotnē
AVOTS: Eisen A, Benderly M, behar S, Goldbourt U, haim M. Inflammation and future risk of symptomatic heart failure in patients with stable coronary artery disease. American Heart Journal, 2014; May, Volume 167, Issue 5, Pages 707-714.
Sirds mazspēja pasliktina prognozi pacientiem ar koronāro artēriju slimību pat tad, ja pacients lieto piemērotus medikamentus. Iekaisums veicina atkārtotus sirds un asinsvadu sistēmas notikumus pacientiem ar koronāro artēriju slimību. Līdz šim nebija skaidrs, kā paaugstināts iekaisuma marķieru līmenis saistīts ar sirds mazspējas attīstību šiem pacientiem. Pētījuma mērķis bija noskaidrot saistību starp iekaisuma marķieru līmeni un sirds mazspējas risku nākotnē pacientiem ar stabilu koronāro artēriju slimību (KAS).
Pētījumā piedalījās 2945 pacienti ar stabilu KAS bez sirds mazspējas pētījuma sākumā, vidējais novērošanas laiks 7,9 gadi, visiem dalībniekiem pētījuma sākumā noteica iekaisuma marķieru līmeni.
Pētījuma gaitā sirds mazspēju diagnosticēja 508 pacientiem (17,2%). Pacienti, kam attīstījās sirds mazspēja, bija vecāki un viņiem biežāk bija miokarda infarkts, cukura diabēts un perifēro asinsvadu slimība anamnēzē. Pacientiem, kam attīstījās sirds mazspēja, jau pētījuma sākumā bija statistiski ticami augstāki C reaktīvā olbaltuma (CRO), fibrinogēna un balto asinsķermenīšu rādītāji nekā pacientiem, kam sirds mazspēja neattīstījās. Pēc samērošanas ar vairākiem jaucējfaktoriem sirds mazspējas draudu attiecība bija 1,38 (95% TI [1,11-1,72]) attiecībā uz CRO sākotnējo līmeni, 1,33 (95% TI [1,07-1,66]) attiecībā uz fibrinogēna līmeni un 1,36 (95% TI [1,10-1,68]) attiecībā uz balto asinsķermenīšu sākotnējo līmeni. Draudu attiecība kombinētajam iekaisuma rādītājam bija 1,83 (95% TI [1,40-2,39]). No pacientiem, kam attīstījās sirds mazspēja, atkārtotu miokarda infarktu novēroja 10,4% pacientu ar paaugstinātu CRO sākotnējo līmeni, 10,8% pacientu ar paaugstinātu fibrinogēna sākotnējo līmeni un 8,6% pacientu ar paaugstinātu balto asinsķermenīšu sākotnējo līmeni.
Pētnieki secināja, ka paaugstināts CRP, fib-rinogēna un balto asinsķermenīšu līmenis neatkarīgi saistīts ar sirds mazspējas sastopamību pacientiem ar stabilu KAS.
Komentē Dr. med. K. Trušinskis:
"Aterosklerotiskās pangas evolūcijas pamatā ir vājas intensitātes iekaisums. Nav brīnums, ka iekaisuma asins marķieru nozīme koronārās sirds slimības pacientiem tiek pētīta daudz. Paaugstināts augstas jutības C reaktīvā olbaltuma līmenis plazmā ir pierādīts statīnu terapijas mērķis primārajā profilaksē pacientiem pat ar salīdzinoši apmierinošiem holesterīna rādītājiem. Endotēlija disfunkcijas un iekaisuma marķieru saistību ar aterosklerozes progresiju pierādījuši daudzi pētnieki. Latvijas Kardioloģijas centrā, izmeklējot akūta miokarda infarkta slimniekus akūtajā brīdī un pēc 10 mēnešiem, redzējām marķieru līmeņa asinīs saistību ar pangas morfoloģisko sastāvu intravaskulārās ultraskaņas izmeklējumos. Eisen et alia pētījums izceļas ar apjomu un apsekošanas laiku. Pētnieki parādīja C reaktīvā olbaltuma, fibrinogēna un leikocītu skaita saistību ar koronārās sirds slimības pasliktināšanos, respektīvi, sirds mazspējas attīstību."
Antitrombotiskā terapija pacientiem ar stabilu koronāro artēriju slimību un ātriju mirgošanu, kuri lieto orālos antikoagulantus
AVOTS: Lamberts M, Gislason GH, Lip GYH, Lassen JF, Olesen JB, Mikkelsen AP, Sorensen R, Kober L, Torp‑Pedersen C, Hansen ML. Antiplatelet Therapy for Stable Coronary Artery Disease in Atrial Fibrillation Patients on Oral Anticoagulant: A Nationwide Cohort Study. Circulationa, 2014; 113.004834.
Optimāla ilgtermiņa antitrombotiskā terapija pacientiem ar ātriju mirgošanu un stabilu koronāro artēriju slimību ir līdz šim neatrisināta problēma, parasti šādos gadījumos perorāli lietojamiem antikoagulantiem pievieno vienu antitrombotisko līdzekli. Pētījuma mērķis bija novērtēt antitrombotiskās terapijas efektivitāti un drošumu, pievienojot to K vitamīna antagonista terapijai pacientiem ar ātriju mirgošanu un stabilu koronāro artēriju slimību.
2002.-2011. gadā tika atlasīti pacienti ar ātriju mirgošanu un stabilu koronāro artēriju slimību (definētu kā 12 mēneši kopš akūta koronāra notikuma). Sirds un asinsvadu sistēmas notikumu risks un smagas asiņošanas notikumi atbilstīgi lietotajiem antitrombotiskās terapijas līdzekļiem tika novērtēti ar Cox regresijas modeli. Pētījumā iekļāva 8700 pacientus (vidējais vecums 74,2 gadi; 38% sieviešu).
3,3 novērošanas gados uz 100 persongadiem tika novēroti 7,2 miokarda infarkti/koronāras nāves gadījumi, 3,8 trombembolisma notikumi un 4 smagas asiņošanas gadījumi. Miokarda infarkta/koronāras nāves risks bija līdzīgs K vitamīna antagonista + aspirīna saņēmējiem (HR = 1,12; 95% TI [0,94-1,34]) vai K vitamīna antagonista + klopidogrela saņēmējiem (HR = 1,53; 95% TI [0,93-2,52]), salīdzinot ar K vitamīna antagonista lietošanu monoterapijā.
Trombembolisma risks bija salīdzināms visās shēmās ar K vitamīna antagonista lietošanu, savukārt asiņošanas risks pieauga, ja K vitamīna antagonistam tika pievienots aspirīns (HR = 1,50; 95% TI [1,23-1,82]) vai klopidogrels (HR = 1,84; 95% TI [1,11-1,82]).
Pacientiem ar ātriju mirgošanu un stabilu koronāro artēriju slimību antitrombotiskā zāļlīdzekļa pievienošana K vitamīna antagonistam nav saistīta ar samazinātu atkārtotu koronāru notikumu vai trombembolisma risku, turklāt tie paaugstina asiņošanas riska pakāpi. Tāpēc antritrombotiska zāļlīdzekļa pievienošana K vit-amīna antagonistam pēc riska-ieguvumu attiecības jāizvērtē individuāli katram pacientam.
Komentē Dr. med. K. Trušinskis:
"Interesanti, vērā ņemami dati! Tomēr novērošana 3,3 gadu garumā koronārās sirds slimības prognozes novērtēšanai ir par maz un pētītais acīmredzot attiecināms tikai uz varfarīnu. Mana pārliecība - tāpat kā ātriju mirdzēšana un KSS ir divas dažādas slimības, antikoagulanti un antiagreganti ir divas dažādas medikamentu grupas, tā arī pacientam, kas nopietni sirgst ar abām vainām, jāsaņem abi. Publicētie dati īsti šo pārliecību nemaina, bet noteikti var uzdot jautājumu un virzīt tālākai izpētei šo situāciju pētījumā ar iedalījumu pēc nejaušības principa. Šaubos, vai to būtu vērts darīt ar varfarīnu. Rivaroksabāns mazā devā kombinācijā ar antiagregantiem var sniegt ievērojamu ieguvumu akūta koronārā sindroma pacientiem. Bet, protams, jebkurā gadījumā šo divu grupu kombinācija palielina asiņošanas risku. Pārliecinošs atgādinājums par to ir šā darba lielākā vērtība. Mums ne tikai jānovērtē pacienta asiņošanas risks, bet arī jāizdara viss nepieciešamais, lai to mazinātu."
Bēta blokatoru ietekme uz prognozi pacientiem ar stabilu koronāro artēriju slimību
AVOTS: Bauters C, Lemesle G, Meurice T, Tricot O, de Groote P, Lamblin N. Prognostic impact of ß-blocker use in patients with stable coronary artery disease. Heart doi:10.1136/heartjnl-2014-305719.
Pētījuma mērķis bija novērtēt saistību starp bēta blokatoru lietošanu un kardiovaskulāro mirstību pacientiem ar stabilu koronāro artēriju slimību.
Tika analizēti 4184 ambulatori ārstētu pacientu dati un izveidotas divas grupas atbilstīgi bēta blokatoru lietošanai vai nelietošanai pētījuma sākumā. Pētījuma iznākums bija kardiovaskulārā mirstība pēc diviem novērošanas gadiem.
3320 pacienti pētījuma sākumā lietoja bēta blokatorus. Jaunāks vecums, hipertensija, cukura diabēts, iepriekš bijuši miokarda infarkti, multivaskulāra koronāro artēriju slimība, iepriekš veikta koronārā revaskularizācija, iepriekš bijis insults, hospitalizēšana sirds mazspējas dēļ anamnēzē un zema kreisā kambara izsviedes frakcija bija saistīti ar bēta blokatoru lietošanu. Klīniskos datus novērtēja 4149 pacientiem (99,2%). Pēc rādītāju samērošanas secināja, ka bēta blokatoru lietošana apgriezti saistīta ar kardiovaskulāro mirstību (HR = 0,64; 95% TI [0,42-0,98]) visā kohortā (p = 0,04). Kardiovaskulārās mirstības rādītājs bēta blokatoru lietotāju vidū bija zemāks (HR = 0,43; 95% TI [0,22-0,82]). Nekardiovaskulārā mirstība bija līdzīga abās grupās. Rezultāti saglabājās arī starp dažādām apakšgrupām.
Pētnieki secināja, ka šajā novērojuma pētījumā par pacientiem ar stabilu koronāro artēriju slimību bēta blokatoru lietošana saistīta ar zemāku kardiovaskulārās mirstības rādītāju.
Komentē Dr. med. K. Trušinskis:
Pētījumā iekļauti stabilas KSS pacienti, no kuriem daļai bija sirds mazspēja. Bēta blokatoru terapijas prognozējamā efekta novērtēšanā šis fakts ir izšķirīgs. Kamēr sirds mazspējas pacientiem bēta blokatori samazina kardiovaskulāro mirstību, stabilai KSS tiem ir simptomus mazinošs efekts. Analizējot pētījumus, var redzēt, ka pat pēc miokarda infarkta bēta blokatoru efektivitāti lielākoties pamato darbi no ēras pirms revaskularizācijas un pirms troponīna noteikšanas, kad miokarda infarkts visbiežāk nozīmēja nopietnu miokarda kontraktilās masas zudumu ar sirds mazspēju. Pēdējo gadu publikācijas rāda sasniegtās sirdsdarbības frekvences nozīmi KSS pacientiem. Ārsts var izvēlēties normalizēt sirdsdarbības frekvenci stabilas KSS pacientam ar bēta blokatoru, var lietot ivabradīnu, tomēr prakse rāda, ka bieži mērķa sasniegšanai nepieciešama to kombinācija."
Prognoze pacientiem ar stabilu koronāro artēriju slimību
AVOTS: Bauters C, Deneve M, Tricot O, Meurice T, Lamblin N. Prognosis of Patients With Stable Coronary Artery Disease (from the CORONOR Study). The American Journal of Cardiology, 2014; April, Volume 113, Issue 7: 1142-1145.
Ir ierobežoti dati par prognozi pacientiem ar stabilu koronāro artēriju slimību. Daudzcentru pētījumā par 4184 pacientiem ar stabilu koronāro artēriju slimību šī slimība tika definēta kā miokarda infarkts anamnēzē pirms vairāk nekā gada, koronāra revaskularizācija pirms vairāk nekā gada un/vai koronāra stenoze angiogrāfijā ≥ 50%.
Pacienti tika novēroti 2 gadus. Visi nāves gadījumi tika fiksēti, mirstības rādītāju salīdzināja ar sagaidāmo mirstību tāda paša vecuma un dzimuma cilvēkiem tajā pašā ģeogrāfiskajā rajonā. Vidējais vecums 66,9 ± 11,6 gadi; 77,7% pacientu bija vīrieši. Pacientiem izrakstīja medikamentus sekundārajai profilaksei: antitrombotiskos zāļlīdzekļus (99,3%), bēta blokatorus (79,4%), statīnus (92,2%), angiotensīna sistēmas antagonistus (81,9%). Divus gadu novēroja 99,2% pacientu, konstatēja 271 nāves gadījumu (3,3 uz 100 pacientgadiem). Mirstības rādītāji bija līdzīgi sagaidāmajai mirstībai vispārējā populācijā (p = 0,93). Lielākā daļa nāves gadījumu bija nekardiovaskulāri (1,8 uz 100 pacientgadiem). Starp kardiovaskulārām nāvēm visbiežāk nāve iestājās sirds mazspējas (0,4 uz 100 pacientgadiem) un pēkšņas nāves dēļ (0,4 uz 100 pacientgadiem); tikai daži nāves gadījumi bija vaskulāru iemeslu dēļ (insults 0,2 uz 100 pacientgadiem, miokarda infarkts 0,1 uz 100 pacientgadiem).
Vecums, cukura diabēts, multivaskulāra koronāro artēriju slimība, iepriekš nebijusi koronārā revaskularizācija, iepriekš bijusi hospitalizēšana dekompensētas sirds mazspējas dēļ, zema izsviedes frakcija, mazs glomerulu filtrācijas ātrums un statīnu terapijas neesība ir neatkarīgi mirstību prognozējoši faktori.
Pētnieki secināja, ka mirstības rādītāji pacientiem ar stabilu koronāro artēriju slimību ir līdzīgi mirstības rādītājiem vispārējā populācijā un lielākoties ir nekardiovaskulāru iemeslu dēļ.
Komentē Dr. med. K. Trušinskis:
"Lieliski! Vēl viens pierādījums, ka stabilas KSS prognoze modernās ārstēšanas ērā (statīni, revaskularizācija) ir laba. Šajā gadījumā līdzīga rādītājiem kopējā populācijā."
Renīna-angiotensīna sistēmas antagonisti un klīniskie iznākumi pacientiem ar stabilu koronāro artēriju slimību bez sirds mazspējas
AVOTS: Sorberts E, Labreuche J, Simon T, Delorme L, Danchin N, Amarenco P, Goto S, Meune C, Eagle KA, Bhatt DL, Steg PG. Renin-angiotensin system antagonists and clinical outcomes in stable coronary artery disease without heart failure. European Heart Journal, 2014; volume 35, issue 26: 1760-1768.
Pētījuma mērķis bija noskaidrot, vai angiotensīnu konvertējošā enzīma inhibitoru (AKE) vai angiotensīna II receptoru blokatoru (ARB) lietošana saistīta ar retākiem kardiovaskulāriem notikumiem pacientiem ar stabilu koronāro artēriju slimību, bet bez sirds mazspējas.
Saistība starp AKE/ARB lietošanu (64,1% pētījuma dalībnieku lietoja) un kardiovaskulāriem notikumiem tika analizēta 20 909 pacientiem ar stabilu koronāro artēriju slimību un bez sirds mazspējas pētījuma sākumā. Iekšējai kontrolei tika novērtēta saistība starp statīnu lietošanu un veselības iznākumu. Četros novērošanas gados secināja, ka kardiovaskulārās nāves, miokarda infarkta vai insulta (primārais iznākums) risks AKE/ARB lietotājiem bijis līdzīgs, salīdzinot ar šos medikamentus nelietojušajiem pacientiem (HR = 1,03; 95% TI [0,91-1,16]; p = 0,66).
Līdzīgi netika novērots, ka primārie iznākumi un hospitalizēšana kardiovaskulāru notikumu dēļ samazinātos AKE/ARB lietotājiem (HR = 1,08; 95% TI[1,01-1,16]; p = 0,04).
Analīžu rezultāti, novērtējot medikamentu lietošanas izmaiņas laika gaitā vai atsevišķi analizējot AKE un ARB, bija līdzīgi. Dažās kohortās statīnu lietošana bija saistīta ar zemākas pakāpes visu iznākumu risku.
Pētnieki secināja, ka AKE/ARB lietošana nav saistīta ar labākiem iznākumiem pacientiem ar stabilu koronāro artēriju slimību bez sirds mazspējas. Nejaušināta iedalījuma pētījumos iegūtie pozitīvie rezultāti par AKE/ARB lietošanu nav attiecināmi uz lielu kohortu.
Komentē Dr. med. K. Trušinskis:
"Ja arteriālas hipertensijas ārstēšanā gan AKE inhibitori, gan ARB ir pirmās rindas izvēle mērķa sasniegšanai, tad stabilas KSS gadījumā, manuprāt, nav mērķtiecīgi to ietekmi analizēt, saliekot vienā maisā. Pat vairāk. Pati AKE inhibitoru grupa ir pietiekami heterogēna. Tikai daži spējuši parādīt statistiski ticamu prognozes uzlabojumu augstas pakāpes kardiovaskulārā riska pacientiem (pētījums HOPE, CARDACE) un stabilas KSS pacientiem (pētījums EUROPE, PRESTARIUM)."
Stabilas koronāro artēriju slimības farmakoloģiska ārstēšana
AVOTS: Montalescot G, SechtemU, et al. 2013 ESC guidelines on the management of stable coronary artery disease. European Heart Journal, 2013; 34: 2977-2981.
Farmakoloģiskas ārstēšanas mērķis stabilas koronāro artēriju slimības pacientiem ir atvieglot simptomus un pasargāt no jauniem kardiovaskulāriem notikumiem.
Stenokardijas simptomu atvieglošana: ātras darbības nitroglicerīns ļoti ātri atvieglo stenokardijas simptomus, kad epizode ir sākusies vai kad tiek sagaidīts, ka simptomi tūlīt būs. Gan antiišēmiskie medikamenti, gan dzīvesveida izmaiņas, regulāras fiziskās aktivitātes, pacientu izglītošana un revaskularizācija ir nozīmīgi faktori simptomu mazināšanā ilgtermiņā.
Kardiovaskulāro notikumu profilakse: miokarda infarkta un nāves koronāru slimību dēļ profilaksē vispirms jāuzsver akūtu tromb-embolisku notikumu samazināšana un ventrikulāras disfunkcijas attīstības mazināšana. Šo mērķi var sasniegt ar medikāciju vai dzīvesveida izmaiņām:
- samazināt pangu veidošanos;
- stabilizēt pangas, mazinot iekaisumu;
- izvairīties no trombozēm.
Pacientiem ar smagiem bojājumiem koronārajās artērijās, lai uzlabotu prognozi, nepieciešama kombinēta stratēģija: farmakoterapija un revaskularizācija.
Dažādos pētījumos iegūti pierādījumi par optimālu terapiju, vadlīnijās rekomendētā terapija apkopota tabulā.
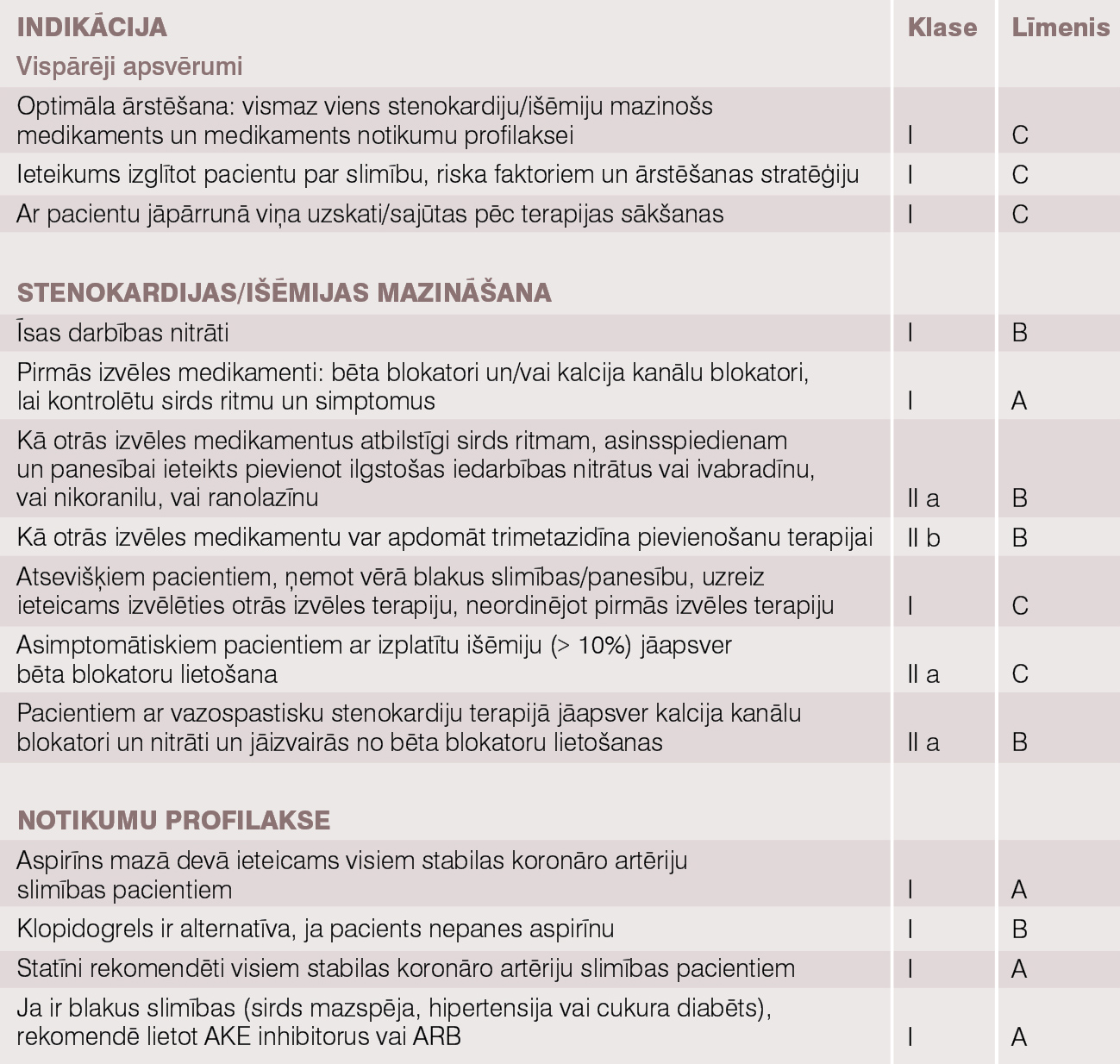

Tabula
Stabilas koronāro artēriju slimības medikamentoza ārstēšana
Antiišēmiskie medikamenti
Nitrāti
Nitrāti nodrošina koronāro arteriolu un venozo vazodilatāciju, kas ir stenokardijas simptomu mazināšanas pamatā.
Zem mēles lietojami īsas darbības nitrāti ir sākotnējais standarta terapijas veids stenokardijas gadījumā. Kad stenokardijas lēkme sākas, pacientam jāatpūšas sēdus pozīcijā un jālieto nitroglicerīns zem mēles (0,3-0,6 mg) katras 5 minūtes, līdz sāpes pāriet vai līdz brīdim, kad 15 minūtēs izlietoti 1,2 mg. Nitroglicerīna aerosoli iedarbojas ātrāk. Nitroglicerīnu var lietot arī profilaktiski, ja tiek sagaidīts, ka būs stenokardijas lēkme, piemēram, aktivitātes pēc ēšanas, emocionāls stress, seksuālās aktivitātes vai auksts laiks.
Ilgstošas darbības nitrāti stenokardijas profilaksei nav efektīvi, ja tos lieto ilgstoši, neieturot bez medikamentiem brīvu periodu. Endotēlija disfunkcija ir varbūtēja ilgstošas darbības nitrātu komplikācija. Lai izvairītos no mononitrātu tolerances, jāmaina devas un lietošanas laiks. Tikai divas reizes dienā lietojamiem garas darbības mononitrātiem vai īsas darbības mononitrātiem ļoti lielā devā (divas reizes dienā) ir ievērojamas pretstenokardijas īpašības.
Hipotensija un galvassāpes ir biežākās nitrātu blakusparādības.
Bēta blokatori
Bēta blokatori iedarbojas tieši uz sirdi, palēninot sirds ritmu, samazinot kontraktilitāti, atrioventrikulāro vadītspēju un ektopisko aktivitāti. Pacientiem pēc miokarda infarkta bēta blokatoru lietošana par 30% samazina kardiovaskulāras mirstības un atkārtota miokarda infarkta risku. Pētījumu rezultāti par riska samazinājumu atšķiras, tomēr ir pilnīgi skaidrs, ka bēta blokatori ir efektīvi, lai kontrolētu fizisku aktivitāšu izraisītu stenokardiju, uzlabojot fiziskās darba spējas un kontrolējot gan simptomātiskas, gan nesimptomātiskas išēmiskas epizodes.
Visplašāk Eiropā lieto bēta blokatorus, kas bloķē bēta 1 receptorus, piemēram, metoprololu, bisoprololu, atenololu, nevibololu. Karvedilols ir neselektīvs bēta alfa 1 blokators, kuru arī plaši lieto. Visi šie medikamenti samazina kardiālos notikumus pacientiem ar sirds mazspēju.
Kopumā var teikt, ka no bēta blokatoru lietošanas ieguvumi ir pacientiem pēc miokarda infarkta un pacientiem ar sirds mazspēju. Ekstrapolējot pētījumu datus, var teikt, ka bēta blokatori var būt pirmās izvēles antiišēmiskie medikamenti pacientiem ar stabilu koronāro artēriju slimību bez komplikācijām.
Kalcija kanālu blokatori
Kalcija antagonisti darbojas kā vazodilatatori un samazina perifēro vaskulāro rezistenci.
Verapamilam ir daudz apstiprināto indikāciju, piemēram, dažādas stenokardijas, supraventrikulāra tahikardija un hipertensija. Netieši pierādījumi liecina par labu drošuma profilu, bet arī par risku uz sirds blokādi, bradikardiju un sirds mazspēju. Salīdzinot ar metoprololu, tiem ir līdzīga antiišēmiskā aktivitāte.
Diltiazēmam ir priekšrocības niecīgo blakusparādību dēļ, salīdzinot ar verapamilu, ārstējot stenokardiju. Līdzīgi verapamilam diltiazēms ietekmē perifēro vazodilatāciju, atvieglo fizisko aktivitāšu inducētu koronāro sašaurināšanos, tam ir neliels inotrops efekts un sinusa mezglu inhibīcija. Neiesaka lietot kombinācijā ar bēta blokatoriem, kā arī pacientiem ar koronāro artēriju slimību un kreisā kambara disfunkciju.
Ilgstošas darbības nifedipīns. Lielā ar placebo kontrolētā pētījumā pierādīts, ka ilgstošas darbības nifedipīns ir drošs un samazina nepieciešamību pēc koronārās angiogrāfijas un kardiovaskulāras iejaukšanās. Kontrindikāciju ir maz: smaga aortas stenoze, obstruktīva kardiomiopātija vai sirds mazspēja.
Amlodipīna ļoti garais pusizvades periods un labā panesība padara šo medikamentu par efektīvu vienreiz dienā lietojamu pretstenokardijas un antihipertensīvo medikamentu. Blakusparādības ir retas, galvenokārt potītes tūska. 24 mēnešus ilgā pētījumā secināts, ka pacientiem ar koronāro artēriju slimību un normālu asinsspiedienu amlodipīns samazina kardiovaskulāro notikumu risku. Fizisku aktivitāšu veicinātu išēmiju amlodipīns samazina efektīvāk nekā bēta blokators atenolols, bet šo medikamentu kombinācija ir vēl labāka.
Ivabradīns
Ivabradīns ir sirds ritmu palēninošs medikaments, kas selektīvi inhibē sinusa mezglu I(f), tādējādi palielinot miokarda nepieciešamību pēc skābekļa, bez inotropā efekta vai asinsspiediena paaugstināšanās.
Ivabradīns ir tikpat efektīvs kā atenolols vai amlodipīns pacientiem ar stabilu koronāro artēriju slimību; ivabradīnu 7,5 mg divas reizes dienā pievienojot atenololam, izdevās sasniegt labāku sirds ritma un stenokardijas simptomu kontroli. Pētījumu rezultāti rāda, ka ivabradīns ir efektīvs pretstenokardijas līdzeklis gan monoterapijā, gan kombinācijā ar bēta blokatoriem.
Nikorandils
Nikorandils - nitrāta nikotinamīda derivāts, ko ordinē stenokardijas profilaksei un ilgtermiņa ārstēšanai, to var pievienot terapijā ar bēta blokatoru un kalcija kanālu blokatoru. Nikorandils paplašina epikardiālās koronārās artērijas un stimulē ATF jutīgos kālija kanālus asinsvadu gludajā muskulatūrā. Pētījumā IONA ar vidējo novērošanas laiku 1,6 gadi 5126 pacientiem ar stabilu koronāro artēriju slimību kardiovaskulāro notikumu risks samazinājās par 14% (RR = 0,86; P = 0,027). Tomēr simptomu mazināšanās netika novērota.
Trimetazidīns
Trimetazidīns ir antiišēmisks metabolisma modulators ar līdzīgu pretišēmisko efektu kā propranolols 20 mg devā divas reizes dienā. Trimetazidīna (35 mg divas reizes dienā) pievienošana terapijai ar bēta blokatoru (atenololu) uzlabo miokarda išēmijas pazīmes. Pacientiem ar cukura diabētu trimetazidīns uzlabo HbA1c un glikēmiju. Tomēr trimetazidīns nav novērtēts lielos iznākuma pētījumos pacientiem ar stabilu koronāro artēriju slimību.
Ranolazīns
Ranolazīns - selektīvs nātrija inhibitors ar antiišēmiskām un metabolām īpašībām. 500-2000 mg deva dienā mazina stenokardiju un palielina fiziskās darbaspējas bez sirds ritma vai asinsspiediena izmaiņām. Vairākos pētījumos pierādīts, ka ranolazīns novērš gan atkārtotas išēmijas (HR = 0,78, p = 0,002), gan jaunu HbA1c līmeņa paaugstināšanos par 32%. Tāpat pierādīts, ka ranolazīns samazina stabilas stenokardijas epizodes pacientiem, kas jau lieto vienu/divus pretstenokardijas medikamentus. Šie rezultāti apliecina, ka ranolazīnu var pievienot citam pretstenokardijas medikamentam, īpaši pacientiem ar aug-stāku HbA1c līmeni.
Allopurinols
Allopurinols pazemina urīnskābes līmeni pacientiem ar podagru, bet tas izmantojams arī kā pretstenokardijas medikaments. Pagaidām ir maz pierādījumu par tā efektivitāti, tomēr nelielā šķērsgriezuma pētījumā ar iedalījumu pēc nejaušības principa par 65 pacientiem ar stabilu koronāro artēriju slimību allopurinols 600 mg/dienā pagarināja laiku līdz ST segmenta depresijai un sāpēm krūtīs. Optimāli ārstētiem pacientiem ar stabilu koronāro artēriju slimību allopurinols samazina asinsvadu oksidatīvo stresu.
Molsidomīns
Šim tiešajam NO donoram ir līdzīgs antiišēmisks efekts kā izosorbīda dinitrātam. Ilgstošas iedarbības forma 16 mg reizi dienā ir tikpat efektīva kā 8 mg divreiz dienā.
Komentē Dr. med. K. Trušinskis:
"Tās ir vadlīnijas, ko mēs lietojam un kam būtu jābūt saistošām visiem, tas ir kā ar Satversmi. Nekādu citu komentāru par šīm vadlīnijām nav, jo tās ir jaunāko pētījumu apkopojums."