Hronisks resursu trūkums nozarē radījis augsni gan pacientu, gan mediķu neapmierinātībai. Nozīmīga problēma ir arī informācijas trūkums, kas rada vielu maldīgiem pieņēmumiem un traucē saskatīt labākos risinājumus nozares attīstībai. Tomēr izeja jāatrod, un palīdzēt var labas starptautiskas prakses pārņemšana no citām ES valstīm. [3] Raksta mērķis ir izgaisināt tīši vai nejauši radītus mītus un, par pamatu ņemot realitāti, nozares galvenajās jomās iezīmēt konkrētus pasākumus veselības aprūpes uzlabošanai.
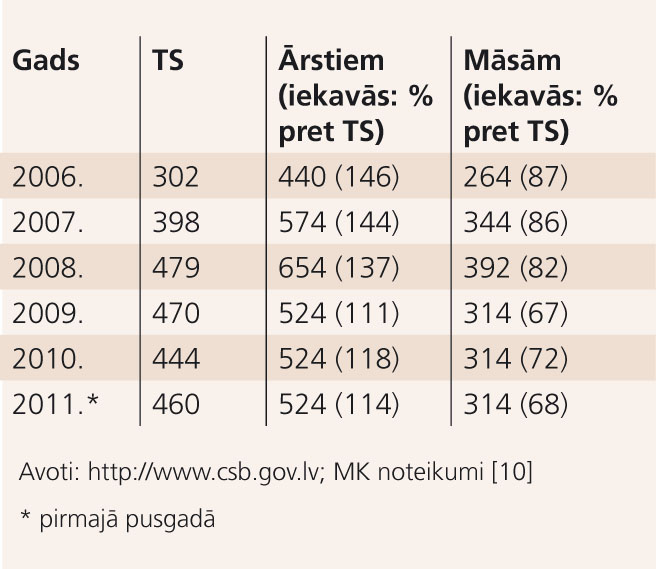

1. tabula
Vidējā darba samaksa (bruto, latos) ārstiem un māsām, salīdzinot ar vidējo darba samaksu tautsaimniecībā (TS)
Cilvēkresursi
1. mīts
Galvenā uzmanība jāpievērš nevis kvalificētu darbinieku skaitam, bet modernajām tehnoloģijām (aparatūra, instrumenti, medikamenti).
Realitāte. Jau 2006. gadā Pasaules Veselības organizācija (PVO) kā galveno desmitgades uzdevumu dalībvalstīm izvirzīja pietiekamu cilvēkresursu (darbinieku) skaita nodrošināšanu veselības aprūpē. [4] Par pamatojumu tika izmantoti tajā pašā PVO izdevumā publicēta pētījuma dati, kas pierāda: mātes un jaundzimušā iespēja izdzīvot ir tieši proporcionāla medicīniskā personāla un iedzīvotāju skaita attiecībai valstī. Arī jaunākie PVO ieteikumi ikvienai valstij prasa pielikt visus spēkus, lai nodrošinātu veselības aprūpes sistēmu ar vietējiem cilvēkresursiem. [5]
Pastiprinātu ES dalībvalstu uzmanību cilvēkresursiem veselības aprūpē 2008. gadā pievērsa arī EK. [1] Komisija uzsvēra, ka veselības aprūpe veido vienu no nozīmīgākajām ES ekonomikas nozarēm, turklāt veselības aprūpes pakalpojumi ir ļoti darbietilpīgi, tāpēc aptuveni 70% veselības aprūpes budžeta tiek izmantoti algām un citām izmaksām, kas tieši saistītas ar veselības jomas personāla nodarbināšanu. Ņemot to vērā, Komisija aicināja novērtēt izdevumus, kas saistīti ar veselības jomas personālu, un nodrošināt labākus darba apstākļus (ieskaitot darba samaksu) nozares darbiniekiem.
2. mīts
Ārstu darba samaksa Latvijā ir laba, tāpēc nav vajadzības to palielināt; turklāt mediķi skaidri nezina, ko grib.
Realitāte. Atsaucoties PVO iniciatīvai, Ministru kabinets (MK) kopā ar sociālajiem partneriem un nevalstisku organizāciju pārstāvjiem izveidoja un 2006. gada beigās apstiprināja vienotu darba samaksas sistēmu veselības aprūpē un darba samaksas paaugstināšanas grafiku. [6]
![Ārstu un māsu skaits uz 100 000 iedzīvotāju (ES 12 – dalībvalstis, kas pievienojušās ES kopš 2004. gada); Vācija tabulā iekļauta kā tuvākā ES valsts ar lielu darba tirgu [12; 13]](https://cdn.doctus.lv/media/2011/10/2/original/5b7f01f71d9b.jpg)
![Ārstu un māsu skaits uz 100 000 iedzīvotāju (ES 12 – dalībvalstis, kas pievienojušās ES kopš 2004. gada); Vācija tabulā iekļauta kā tuvākā ES valsts ar lielu darba tirgu [12; 13]](https://cdn.doctus.lv/media/2011/10/2/original/5b7f01f71d9b.jpg)
2. tabula
Ārstu un māsu skaits uz 100 000 iedzīvotāju (ES 12 – dalībvalstis, kas pievienojušās ES kopš 2004. gada); Vācija tabulā iekļauta kā tuvākā ES valsts ar lielu darba tirgu [12; 13]
Sistēmas ietvaros ārstniecības un pacientu aprūpes personāla (tālāk tekstā - māsas) darba samaksa ir 60%, bet ārstniecības un pacientu aprūpes atbalsta personāla (māsu palīgi) darba samaksa - 40% no ārsta darba samaksas; vidējo darba samaksu nozarē veido darba alga par normālo darba laiku (70%) un dažādas piemaksas (30%). Saskaņā ar paredzēto darba samaksas paaugstināšanas grafiku atbilstīgi labai starptautiskai praksei jau 2009. gadā ārsta darba samaksai vajadzēja sasniegt 2,5 vidējās darba samaksas tautsaimniecībā, turpmāk šo proporciju saglabājot bez izmaiņām. Starp citu, Latvijā 1939. gadā ārsta vidējā darba samaksa bija aptuveni 2 reizes, bet māsas vidējā darba samaksa - 1,2 reizes lielāka par vidējo darba samaksu valstī. [7; 8] Diemžēl realitātē vidējā darba samaksa par normālo darba laiku (t.s. vienu slodzi) ārstniecības personām Latvijā pēdējos gados kļuvusi kritiski zema (skat. 1. tabulu).
Valdības nostāja ir pretrunā arī ar toreizējo banku sociālpolitikas ekspertu ieteikumiem par algu pieauguma tempu mazināšanu Latvijas tautsaimniecībā kopumā, vienlaikus straujāk paaugstinot darba samaksu ārstniecības personām, "kuru darbs līdz šim netika novērtēts". [9]
Protams, līdzekļu trūkumu var mēģināt kompensēt ar papildu darbu. Veselības ministrijas (VM) dati liecina, ka 2010. gadā faktiskā darba samaksa ārstiem bija 657 lati, māsām - 395 lati mēnesī pirms nodokļu samaksas, attiecīgi par 25,4% un 25,8% pārsniedzot vidējo darba samaksu par normālo darba laiku. Tajā pašā laikā 28,6% ārstu un 26,3% māsu slimnīcās strādājuši vairāk par normālo darba laiku. Taču pārslodze var nelabvēlīgi ietekmēt gan mediķu, gan pacientu veselību, jo paaugstina gan pašsavainošanās [11], gan emocionālas izdegšanas sindroma, gan arī profesionālu kļūdu risku (http://www.bma.org.uk).
![Neatliekamās palīdzības slimnīcu skaits uz 100 000 iedzīvotāju; tabulā iekļautas Baltijas valstis, Vācija un trīs ES valstis ar viszemākajiem rādītājiem (neskaitot Latviju) [13; 21; 22]](https://cdn.doctus.lv/media/2011/10/2/original/a5209e35613c.jpg)
![Neatliekamās palīdzības slimnīcu skaits uz 100 000 iedzīvotāju; tabulā iekļautas Baltijas valstis, Vācija un trīs ES valstis ar viszemākajiem rādītājiem (neskaitot Latviju) [13; 21; 22]](https://cdn.doctus.lv/media/2011/10/2/original/a5209e35613c.jpg)
3. tabula
Neatliekamās palīdzības slimnīcu skaits uz 100 000 iedzīvotāju; tabulā iekļautas Baltijas valstis, Vācija un trīs ES valstis ar viszemākajiem rādītājiem (neskaitot Latviju) [13; 21; 22]
3. mīts
Ne ārstu, ne māsu Latvijā netrūkst, tāpēc nav jāveic papildu pasākumi viņu piesaistīšanai darbam veselības aprūpē; mediķi nebrauc prom no Latvijas.
Realitāte. Kopš 2008. gada Latvijas veselības aprūpes nodrošinājums ar cilvēkresursiem ir pasliktinājies, 2010. gadā pietuvojoties jauno ES dalībvalstu vidējam rādītājam (skat. 2. tabulu). Turklāt strādājošo pensijas vecuma ārstu īpatsvars laikā no 2006. līdz 2010. gadam ir pieaudzis no 19% līdz 23%. Tāpēc jo satraucošāks ir fakts, ka 2010. gadā tikai 55% no absolvējušajiem ārstiem un 16% no absolvējušajām māsām sāka darbu Latvijas ārstniecības iestādēs, kamēr darbu nozarē pameta 4% ārstu un 3% māsu. [12]
Precīzu datu par aizbraukušajām ārstniecības personām nav, jo šāda uzskaite nenotiek. Tomēr zināmu priekšstatu par notiekošo var gūt, iepazīstoties ar pieprasījumu izsniegt dokumentus profesionālās kvalifikācijas atzīšanai ārzemēs. Salīdzinot ar 2008. gadu, kad kvalifikācijas atzīšanas dokumentus pieprasīja 88 ārsti un 42 māsas, 2009. gadā pieprasījums ir bijis 213% un 333%, bet 2010. gadā - attiecīgi 197% un 445%. [14]
Ieteikumi rīcībai
Lai stabilizētu situāciju, Nacionālā trīspusējās sadarbības padome (NTSP) saskaņā ar iepriekš minētajiem cilvēkresursu politikas dokumentiem 2010. gada 1. aprīlī ieteica valdībai nekavējoties pievērst uzmanību cilvēkresursiem veselības aprūpē. Diemžēl atbilstīga valdības reakcija 2010. gadā nesekoja. Tomēr, atzīstot situācijas nopietnību, 2011. gada sākumā apstiprinātajā valdības rīcības plānā [15] tika paredzēts sadarbībā ar sociālajiem partneriem aktualizēt un īstenot cilvēkresursu attīstības programmu veselības aprūpē, piesaistot veselības aprūpes sistēmai finanses un cilvēkresursus un risinot jautājumu par nozares speciālistu atalgojuma palielināšanu. Diemžēl tas joprojām nav izpildīts.
Ņemot vērā visu iepriekš minēto, kā arī Rīgas deklarācijā pausto aicinājumu valstu valdībām un nozīmīgākajām organizācijām politiski un finansiāli atbalstīt iniciatīvas investēt motivētos, ar labām prasmēm apveltītos profesionālos veselības aprūpes darbiniekos, lai aizsargātu veselības sistēmu dzīvotspēju un pieejamību [16], steidzami jāpaaugstina darba samaksa ārstniecības personām.
Infrastruktūra un darba organizācija
4. mīts
Veselības aprūpē nav veiktas pietiekamas strukturālās reformas; veselības aprūpes sistēma joprojām nav efektīva, slimnīcu joprojām ir par daudz.
Realitāte. Kopš 2009. gada būtiski samazināts slimnīcu un Veselības ministrijas aģentūru skaits. Atlikušās slimnīcas sadalītas piecos funkcionālos līmeņos (aprūpes, lokālās, reģionālās, universitātes, specializētās), katram līmenim nosakot specifiskus valsts pasūtījuma nosacījumus. Ir izveidots vienots valsts neatliekamās medicīniskās palīdzības (NMP) dienests. Veiktos veselības aprūpes sistēmas strukturālos pārkārtojumus atzinīgi novērtējusi EK. [17]
Kad mīta piekritējiem vaicā, kas vēl būtu jāreformē un kādā nolūkā, argumentētu atbildi parasti saņemt neizdodas. Protams, daudz kas atkarīgs no izpratnes par strukturālo reformu būtību. Finanšu ministrs A. Vilks par to saka: "[] jāatrod risinājums, lai to padarītu mazāk naudu tērējošu un pieejamāku klientiem." [18] Pakalpojuma kvalitāte netiek pieminēta. Zīmīgi problēmu komentē Satversmes tiesas priekšsēdētājs G. Kūtris: "Problēma ir faktā, ka Latvijā reformas tiek organizētas no krīzes skatpunkta, iedomājoties, ka to rezultātā noteikti jāietaupa noteikta naudas summa. Netiek ņemts vērā, ka reformu veikšanā, lai no tām gūtu praktisku labumu, naudas līdzekļus ir nepieciešams ieguldīt." [19]
Runājot par efektivitāti, jānošķir neapmierinātība ar veselības aprūpes pašreizējiem rezultātiem no kritikas par veselības aprūpes sistēmas piemērotību veicamajiem uzdevumiem konkrētajos apstākļos. Kas attiecas uz pirmo, neapmierinātībai ir objektīvs pamats; sīkāk pie tā pakavēsimies tālāk rakstā. Kas attiecas uz otro, tas ir mīts, un no tā paudējiem līdz šim tā arī nav izdevies saņemt precīzu atbildi uz jautājumiem, kas ir veselības aprūpes efektivitāte un kā to uzlabot. Zināmā mērā atbildi mēģina formulēt 10. Saeimas deputāts Dz. Zaķis (Vienotība): "Svarīga lieta - padarīt medicīnas sistēmu efektīvāku. Piemēram, Igaunijā ārpus Tallinas ir tikai divas lielās slimnīcas, un mēs arī ejam uz to. Mazo slimnīcu uzdevums būs nodrošināt pamatārstniecību." [20]
![Pirmreizēji konstatētas invaliditātes pieaugums (% pret 2006. g.), www.csb.gov.lv [24]](https://cdn.doctus.lv/media/2011/10/2/original/8a37aa555a36.jpg)
![Pirmreizēji konstatētas invaliditātes pieaugums (% pret 2006. g.), www.csb.gov.lv [24]](https://cdn.doctus.lv/media/2011/10/2/original/8a37aa555a36.jpg)
1. attēls
Pirmreizēji konstatētas invaliditātes pieaugums (% pret 2006. g.), www.csb.gov.lv [24]
Turpinot par slimnīcām, plānveida ārstēšanu slimnīcā pieaugušajiem valsts kopš 2009. gada neapmaksā (ar dažiem izņēmumiem - piemēram, onkoloģija), bet neatliekamā daudzprofilu palīdzība tiek sniegta 21 slimnīcā. Ja salīdzinām ar citām valstīm, Latvijā patlaban ir viena no zemākajām neatliekamās palīdzības slimnīcu un iedzīvotāju skaita attiecībām ES (skat. 3. tabulu). Daudzprofilu slimnīcas, kas vairs nesniedz valsts apmaksātu diennakts neatliekamo stacionāro palīdzību (labākajā gadījumā darbojas tikai diennakts ambulatorās neatliekamās palīdzības punkts), patlaban pēc būtības funkcionē vairs tikai kā veselības un sociālās aprūpes centri, kas iedzīvotājiem ir nepieciešami.
Vērtējot iespēju ar šīs infrastruktūras palīdzību sniegt savlaicīgu neatliekamo palīdzību, jāņem vērā, ka vecajās ES valstīs ir kvalitatīvāki ceļi un specializēts neatliekamās medicīniskās palīdzības aviācijas dienests, kā arī krietni labāki sabiedrības veselības rādītāji. Tāpat jāņem vērā arī citi slimnīcu un stacionāra gultu skaita pārmērīgas samazināšanas iespējamie blakusefekti. Piemēram, Zviedrijas pilsētas Gēteborgas slimnīca mēdz būt tik pārpildīta, ka pacientiem tiek izsniegtas pannas un karotes, lai izsauktu medicīnisko personālu [23]. Diezin vai kāds no lasītājiem gribētu sastapties ar līdzīgu servisu pašu mājās.
Turklāt par slimnīcu skaita samazinājuma un citu "konsolidācijas reformu" blaknēm liecina arī Latvijas pieredze. NMP brigāžu izsaukumu skaits 2010. gadā, salīdzinot ar 2009. gadu, ir pieaudzis par 16,3% [24]. Tajā pašā laikā NMP daudzprofilu slimnīcās akūto stacionāra slimnieku skaits (neskaitot bērnus) ir pieaudzis par 33,3%, bet letalitātes relatīvais risks - par 19,7% (3,16%/2,64%; absolūtā riska pieaugums - 0,52%). Tas nozīmē papildu 1530 nāves gadījumus, kuru varētu nebūt, ja mirstība slimnīcās būtu saglabājusies 2009. gada līmenī.
Ieteikumi rīcībai
Jāpārtrauc slimnīcu skaita samazināšana un jānodrošina optimāli darba apstākļi atlikušajām. Ir reālistiski jāplāno izdevumi neatliekamajai palīdzībai un pakāpeniski jāatsāk valsts apmaksāta plānveida ārstēšana.
Valsts finansējums
5. mīts
Valsts finansējums veselības aprūpei ir pietiekams, jo tie ir vairāki simti miljonu latu.
Realitāte. Saskaņā ar PVO metodiku galvenais finanšu rādītājs, kas atspoguļo valsts ieguldījumu veselības aprūpes nodrošināšanā, ir nevis nacionālās valūtas daudzums, bet gan proporcija (%) no iekšzemes kopprodukta (IKP), ko valsts piešķir veselības aprūpes finansēšanai (rādītājs ir izvēlēts tāpēc, ka parāda finansējuma apmēra sasaisti ar reālo situāciju tautsaimniecībā, pakalpojumu un preču cenām). Jo proporcija lielāka, jo vienlīdzīgāku piekļuvi veselības aprūpei valsts nodrošina iedzīvotājiem. Jo pieejamāka kļūst veselības aprūpe, jo veselīgāka kļūst populācija. Jo veselīgāka populācija, jo mazāk līdzekļu valstij no sociālā budžeta jātērē darba nespējas un invaliditātes pabalstiem utt.
Ne velti "vecās" ES dalībvalstis veselības aprūpes finansēšanai atvēl tik ievērojamus līdzekļus, ka to ietekmē vidējais valsts finansējums veselības aprūpei ES ir 6,7% no IKP; apķērīgākās "jaunās" dalībvalstis cenšas tuvoties, vidēji atvēlot 4,7%. [13] Arī mūsu ziemeļu kaimiņš Igaunija nesnauž un 2008. gadā veselības aprūpei piešķīra 4,6% [13], bet pēdējos divos gados - 6,1% no IKP. [21] Diemžēl valdības izdevumi veselības aprūpei Latvijā līdz šim bijuši ļoti knapi, laikā no 2000. līdz 2005. gadam nepārsniedzot 3,3% no IKP. Tikai 2006. gadā tie paaugstinājās līdz 3,7% no IKP, bet jau 2007. un 2008. gadā atkal tika samazināti līdz 3,5-3,6% no IKP [20] un patlaban veido ap 3,5% no IKP (ja pieskaita ES fondu līdzekļus, tad 3,7%).
Latvijā ir izveidota veselības aprūpes sistēma, kas kopumā atbilst PVO priekšstatiem par labu praksi, taču valsts finansējums nav pietiekams, lai ilgtermiņā nodrošinātu sekmīgu sistēmas funkcionēšanu. [25; 26] PVO Eiropas reģiona biroja vadītāja Zsuzsanna Jakab gan 2010. gada rudenī, gan 2011. gada pavasarī (atkārtoti!) vērsās pie premjera V. Dombrovska ar aicinājumu palielināt finansējumu veselības aprūpei. Diemžēl viņas ieteikumi palika neievēroti. Tomēr sociālajiem partneriem sadarbībā ar starptautiskām organizācijām izdevies panākt, ka konceptuāli MK atzinis nepieciešamību palielināt finansējumu veselības aprūpei. Valdības rīcības plānā atzīmēts, ka 2014. gadā valsts finansējumam veselības aprūpei jābūt vismaz 4,5% no IKP. [15]
![Mātes mirstība (gadījumi uz 100 000 dzīvi dzimušiem) [13]](https://cdn.doctus.lv/media/2011/10/2/original/c71ae5ec127f.jpg)
![Mātes mirstība (gadījumi uz 100 000 dzīvi dzimušiem) [13]](https://cdn.doctus.lv/media/2011/10/2/original/c71ae5ec127f.jpg)
2. attēls
Mātes mirstība (gadījumi uz 100 000 dzīvi dzimušiem) [13]
6. mīts
Nav skaidrs, kur veselības aprūpē paliek nauda, tāpēc papildu investīcijas nav lietderīgas; turklāt veselības aprūpe var "apēst" jebkādu naudas daudzumu, bet dāsni finansētā ne vienmēr ir labākā.
Realitāte. Naudas plūsmai veselības aprūpē var izsekot bez grūtībām, jo tās izlietojumu detalizēti regulē attiecīgi MK noteikumi. [10] Šo dokumentu mēdz kritizēt par lielo apjomu (vairāki simti lappušu!) un birokrātisku sīkumainību, bet tieši prasība sīki pamatot un uzskaitīt izdevumus par medicīniskajiem pakalpojumiem pārbaudes gadījumā ļauj sekmīgi konstatēt pierakstījumus un citu veidu pārkāpumus valsts līdzekļu izlietojumā.
Savukārt veselības aprūpes "apetīti" nosaka pasūtītāja (šajā gadījumā - valsts) nolūki. Valsts, kas apņemas nodrošināt iedzīvotājiem maksimāli pieejamu un maksimāli kvalitatīvu veselības aprūpi, rūpēsies, lai pacientu līdzmaksājumi ir simboliski (bez būtiskas ietekmes uz ģimenes budžetu), personāla darba samaksa - augsti konkurētspējīga (ļauj pietiekami lielā skaitā piesaistīt labākos darbiniekus), pieejamo pakalpojumu spektrs un apjoms - plašs (nav jāgaida rindās, nav jāmaksā no savas kabatas), lietotās tehnoloģijas - vismodernākās. Protams, tas nav lēti, tāpēc pat bagātās valstis spiestas noteikt izmaksu ierobežojumus. Apgalvojumam, ka dāsni finansēta veselības aprūpe nav labāka par liesi finansētu, nevarēšu piekrist tikmēr, kamēr nesaņemšu konkrētus un pietiekamus pierādījumus, ko pamato citējami faktu izcelsmes avoti.
7. mīts
Valstij nav naudas, lai pienācīgi finansētu veselības aprūpi; jāievieš obligātā valsts veselības apdrošināšana, kas visu atrisinās.
Realitāte. Atgriežoties pie PVO metodikas veselības aprūpei nepieciešamo izdevumu vērtēšanai (skat. 5. mītu), runa nav par absolūtiem skaitļiem, bet gan proporciju no IKP, kas nepieciešama sekmīgai ES valsts veselības aprūpes sistēmas funkcionēšanai. Proti, pat ja Latvijas IKP būtu tikai 100 latu, tur varētu atrast 4,5 latus veselības aprūpei, ja vien būtu pietiekami daudz politiskās gribas cilvēka veselību un dzīvību uzlūkot kā prioritāti. Latvijas budžeta spēju arī pašreizējā situācijā atvēlēt vairāk līdzekļu veselības aprūpei uzskatāmi pierādīja PVO vadošie eksperti T. Evitovits (Tamas Evitovits, PVO Eiropas biroja galvenais finanšu speciālists) un A. Nanda (Aruns Nanda, PVO Eiropas reģionālā direktora padomdevējs stratēģiskajos jautājumos) 2010. gada rudenī Saeimas Sociālo un darba lietu komisijas sēdē. [27]
Turklāt ir bijuši un ir pieejami arī papildu resursi. Tikai viens piemērs. Vasaras beigās EK vienojās, ka sešām krīzē vissmagāk cietušajām ES dalībvalstīm, tostarp Latvijai, ES fondu projektu līdzfinansējumam būs jānovirza nevis 15%, bet tikai 5% no projekta kopējās vērtības (attiecībā uz Grieķiju šāds lēmums tika pieņemts jau 27. jūnijā). Paredzams, ka tas nekavējoties uzlabos valstu budžeta deficīta situāciju un ļaus īstenot saprātīgu fiskālo konsolidāciju, neliekot nežēlīgi samazināt nākamā gada budžetu. Latvija budžetam tādā veidā varētu iegūt līdz 255 milj. eiro (179 milj. latu). [28]
Šķiet, Latvijai ar pateicību vajadzētu steigties radušos iespēju izmantot. Taču tā vietā Finanšu ministrijas ierēdņi ir noraizējušies, ka ES "līdzfinansējuma samazināšanās samazinās kopējo tautsaimniecības izaugsmei iecerēto naudas ieguldījumu" (!), un uzsver, ka "valstij šāds piedāvājums bija vajadzīgs krīzes zemākajā punktā - 2009. gadā". [29] No šā viedokļa var secināt divas lietas: 1) Finanšu ministrija uzskata, ka tautsaimniecības izaugsmi veicina tikai ES projektu līdzfinansēšanā ieguldītā nauda; 2) Finanšu ministrijai ir īsa atmiņa par pašas neizdarību.
Proti, vēl 2009. gada jūnijā Latvijai bija iespēja izmantot EK ieceri par priekšlikumu uz laiku līdz 2010. gada beigām pilnībā atcelt prasību nodrošināt ES fondu projektu līdzfinansējumu. Šo informāciju Latvija saņēma pēc tam, kad Latvijas Veselības un sociālās aprūpes darbinieku arodbiedrība, Latvijas Ārstu biedrība un Latvijas Slimnīcu biedrība bija nosūtījusi atklāto vēstuli EK ar lūgumu novērst briesmas, kas draud veselības aprūpes pieejamībai un kvalitātei Latvijā. Diemžēl Finanšu ministrija nevis aktīvi iesaistījās priekšlikuma īstenošanā, bet tikai nāca klajā ar paziņojumu, ka "pauž atbalstu EK centieniem, vienlaikus gan uzsverot, ka plašāku vērtējumu būs iespējams sniegt tikai pēc tam, kad EK būs publiskojusi savus priekšlikumus". [30] Pēc aptuveniem aprēķiniem Latvija tādā veidā zaudēja iespēju pretkrīzes pasākumiem izmantot papildu vienu miljardu eiro...
![Mirstības vispārējais koeficients (mirušo skaits uz 1000 iedzīvotājiem) [13]](https://cdn.doctus.lv/media/2011/10/2/original/e1d7fd2818eb.jpg)
![Mirstības vispārējais koeficients (mirušo skaits uz 1000 iedzīvotājiem) [13]](https://cdn.doctus.lv/media/2011/10/2/original/e1d7fd2818eb.jpg)
3. attēls
Mirstības vispārējais koeficients (mirušo skaits uz 1000 iedzīvotājiem) [13]
Par bieži piesaukto nepieciešamību ieviest valsts obligāto veselības apdrošināšanu (VOVA). Veselības aprūpes finansēšanai ir iespējami četri galvenie veidi:
- novirzīt konkrētu daļu no visiem iekasētajiem nodokļiem;
- novirzīt iezīmētu daļu no kāda konkrēta obligāta nodokļa (parasti- no sociālā); to mēdz saukt arī par VOVA;
- brīvprātīga veselības apdrošināšana (parasti- privātos fondos);
- pacientu tiešie maksājumi.
Rietumvalstu pieredze rāda, ka pirmie divi finansēšanas veidi nodrošina iedzīvotāju lielāku vienlīdzību un pēc būtības ir līdzvērtīgi. Galvenais princips, kas to nosaka: jo skaidrāk līdzekļi ar finansēšanas mehānisma tiek pārdalīti no turīgajām uz nabadzīgajām iedzīvotāju grupām, jo vienlīdzīgāku piekļuvi veselības aprūpei nodrošina sistēma. [31]
Latvijā patlaban darbojas pirmais finansēšanas veids, taču pirms apmēram 10 gadiem tika lietots otrais - veselības aprūpes budžetu veidoja 28,4% no iedzīvotāju ienākuma nodokļa (IIN) un valsts dotācija. Kā izrādījās, tam bija divi trūkumi. Pirmais - ja IIN netika iekasēts pietiekamā apmērā, radās robs budžetā, otrs - valdība uzskatīja, ka šādos gadījumos nav vajadzības palielināt valsts dotāciju, lai veselības aprūpes budžetu līdzsvarotu; rezultātā nozares darbu reāli plānot nebija iespējams. [32] Šo iemeslu dēļ tad arī notika finansēšanas modeļa maiņa.
Redzams, ka abos gadījumos pietiekama veselības aprūpes valsts finansējuma galvenais nosacījums ir valdības politiskā griba nodrošināt nepieciešamo nodokļu ieņēmumu pārdali. Tieši tāpēc VOVA veiksmīgi darbojas Igaunijā: veselības aprūpes finansēšanai novirza 13% no 33% lielā sociālā nodokļa, taču nepieciešamības gadījumā to papildina no pašvaldību vai valsts budžeta. [33]. Tātad tieši valdības izšķiršanās par labu atzītai starptautiskai praksei, nevis finansēšanas veids pats par sevi nosaka gala rezultātu gan pirmā, gan arī otrā finansēšanas veida lietošanas gadījumā. Tāpēc VOVA ieviešana Latvijā būtu tikai reforma reformas pēc un labāka rezultāta vietā radītu liekus izdevumus. Acīmredzot tāpēc to neatbalsta ne ārvalstu, ne vietējie eksperti. [25; 34]
8. mīts
Galu galā mierīgi var turpināt pa vecam, jo nekas slikts jau nav noticis.
Realitāte. Valsts finansējuma samazinājums veselības aprūpei ir bijis graujošs. Valdības izdevumi veselības aprūpei 2008. gadā bija 576,59 milj. latu, bet 2010. gadā - vairs tikai 479 milj. latu, no kuriem 432,78 milj. latu bija apstiprinātais budžets, bet pārējais - papildu piešķīrumi. [21] Ņemot to vērā, valdības izdevumi veselības aprūpei 2010. gadā bija -17% pret izdevumiem 2008. gadā jeb - 25%, ja ņem vērā tikai apstiprināto budžetu (432,78 milj. latu) bez papildu piešķīrumiem. Tomēr jāievēro arī patēriņa cenu izmaiņas aplūkojamajā periodā. Atbilstīgi Latvijas Centrālā statistikas biroja datiem patēriņa cenu indekss 2008. gada janvārī bija 128,6, bet 2010. gada janvārī - 136,8. Līdz ar to pat optimistiskākās aprēķina metodikas lietošanas gadījumā reālais (pirktspējai pielāgotais) valsts finansējuma samazinājums veselības aprūpei laikā no 2008. līdz 2010. gadam bija nevis -17%, bet gan -22%.
Lai kaut nedaudz mazinātu pašas radīto naudas badu veselības aprūpes sistēmā, valdība bija spiesta ievērojami paaugstināt iedzīvotāju līdzmaksājumus par medicīniskajiem pakalpojumiem. Sekas bija neizbēgamas: saskaņā ar Latvijas Cilvēku ar īpašām vajadzībām sadarbības organizācijas SUSTENTO datiem, šogad jau 72% cilvēku atzinuši savus ienākumus par nepietiekamiem ārstēšanai; 55% pacientu pēdējā laikā veselības stāvoklis ir pasliktinājies. [35] Tāpēc nav brīnums, ka pieaudzis gan NMP brigāžu izsaukumu skaits, gan akūto pacientu skaits un letalitāte slimnīcās (skat. 4. mītu). Savukārt plānveida ārstēšanas ierobežošana slimnīcās izraisījusi slimnīcās ārstēto pacientu skaita samazināšanos, kas ir apgriezti proporcionāla pirmreizējās invaliditātes gadījumu skaita pieaugumam (skat. 1. attēlu).
Tikpat likumsakarīga ir situācija attiecībā uz mirstības rādītājiem. Mātes mirstība Latvijā nu jau vairāk nekā septiņas reizes pārsniedz vidējo ES līmeni (skat. 2. attēlu). Zinot to, ka mātes mirstība (mirstība laikā līdz 42. dienai pēc grūtniecības pārtraukšanas, neskaitot ārējus nāves cēloņus) ir tiešā veidā atkarīga no ārstniecības personu skaita valstī, un arī to, ka cilvēkresursi Latvijas veselības aprūpē strauji dilst (skat. 1. mītu), bēdīgā sakarība vērtējama kā tieša. Salīdzinot mirstību Latvijā un ES (skat. 3. attēlu), redzam, ka tā ir apgriezti proporcionāla naudas daudzumam, ko valdības tērē veselības aprūpei (skat. 5. mītu). Salīdzinot mirstību Latvijā 2009. un 2010. gadā, mirušo skaits ir bijis attiecīgi 29 897 un 30 040; tātad mirstības vispārējais koeficients - mirušie uz 1000 iedzīvotājiem - pieaudzis par 0,8%. [36] Turklāt patiesais mirstības vispārējā koeficienta pieaugums ir daudz lielāks, jo oficiālajā iedzīvotāju skaita statistikā nav iekļauti divi līdz trīs simti tūkstoši ekonomisko emigrantu, kas pēdējo gadu laikā pametuši Latviju, par to neinformējot valsts iestādes.
Ieteikumi rīcībai
Lai apturētu valsts izmērdēšanu, iespējami drīz pa īstam jāķeras pie valdības rīcības plāna [15] pildīšanas. Tas nozīmē, ka 2012. gada budžetā veselības aprūpei jāpiešķir vismaz 4%, bet 2014. gadā - vismaz 4,5% no IKP. Papildus piešķirtie līdzekļi vispirms jāizlieto pacientu līdzmaksājumu samazināšanai; vienlaikus steidzami jāpaaugstina darba samaksa ārstniecības personām. Tāpat jāpārtrauc slimnīcu skaita samazināšana un jānodrošina optimāli darba apstākļi atlikušajām. Tas nozīmē - reālistiski jāplāno izdevumi neatliekamajai palīdzībai un slimnīcās pakāpeniski jāatsāk valsts apmaksāta plānveida ārstēšana. Protams, jāturpina ambulatorās veselības aprūpes attīstīšana, taču to nedrīkst veikt uz stacionārās aprūpes noplicināšanas rēķina.