Muguras sāpes ir ļoti bieži sastopama problēma. Tiek lēsts, ka 80% pieaugušo dzīves laikā cieš no muguras sāpēm. Lai gan muguras sāpes bieži ir pašlimitējošas, tomēr 40% gadījumu pacienti ar muguras sāpēm apmeklē ģimenes ārstu vai speciālistu. Muguras sāpes var būt ļoti dažādas gan pēc lokalizācijas, ilguma, smaguma, gan hronificēšanās stadijas. Šoreiz par nespecifisku muguras lejasdaļas sāpju vai krustu sāpju ārstēšanu trīs speciālistu skatījumā.
Neirologa viedoklis
Dr. Sandra Vestermane
Definīcija
Nespecifisku muguras sāpju definīcija:
- muguras sāpes zem ribu loka un virs gluteālās rievas ar vai bez izstarojuma;
- nav norādījumu par specifiskiem cēloņiem;
- akūtas muguras sāpes- nepilnas 6nedēļas;
- subakūta sāpju epizode- ilgāk par 6nedēļām;
- hroniskas un hroniskas recidivējošas muguras sāpes- ilgāk par 12nedēļām;
- iespējama variabla sāpju intensitāte;
- iespējami citi pavadošie traucējumi.
Smaguma pakāpes noteikšanai akūtā stadijā iesaka izmantot vizuālo analogo skalu (VAS) vai numeroloģisko reitinga skalu (NRS).
Muguras sāpju pārvaldība
Akūtu un subakūtu nespecifisku muguras sāpju aprūpe
Aprūpes mērķi:
- iespējami drīza specifisko simptomu diagnostika novēršamiem bīstamiem stāvokļiem (red flags- sarkanie karodziņi), lai varētu sākt mērķtiecīgu, uz cēloņiem vērstu ārstēšanu;
- adekvāta simptomu kontrole, proti, sāpju mazināšana, lai persona iespējami drīz var atsākt ikdienas aktivitātes;
- aktīva psihosociālo riska faktoru brīdinošo pazīmju novērošana (yellow flags- dzeltenie karodziņi);
- hronificēšanās profilakse (ja ir yellow flags: adekvāta biopsihosociāla slimības izpratnes veicināšana pacientam);
- izvairīšanās no nekonsekventiem diagnostikas pasākumiem;
- izvairīšanās no jatrogēnas fiksācijas riskiem.
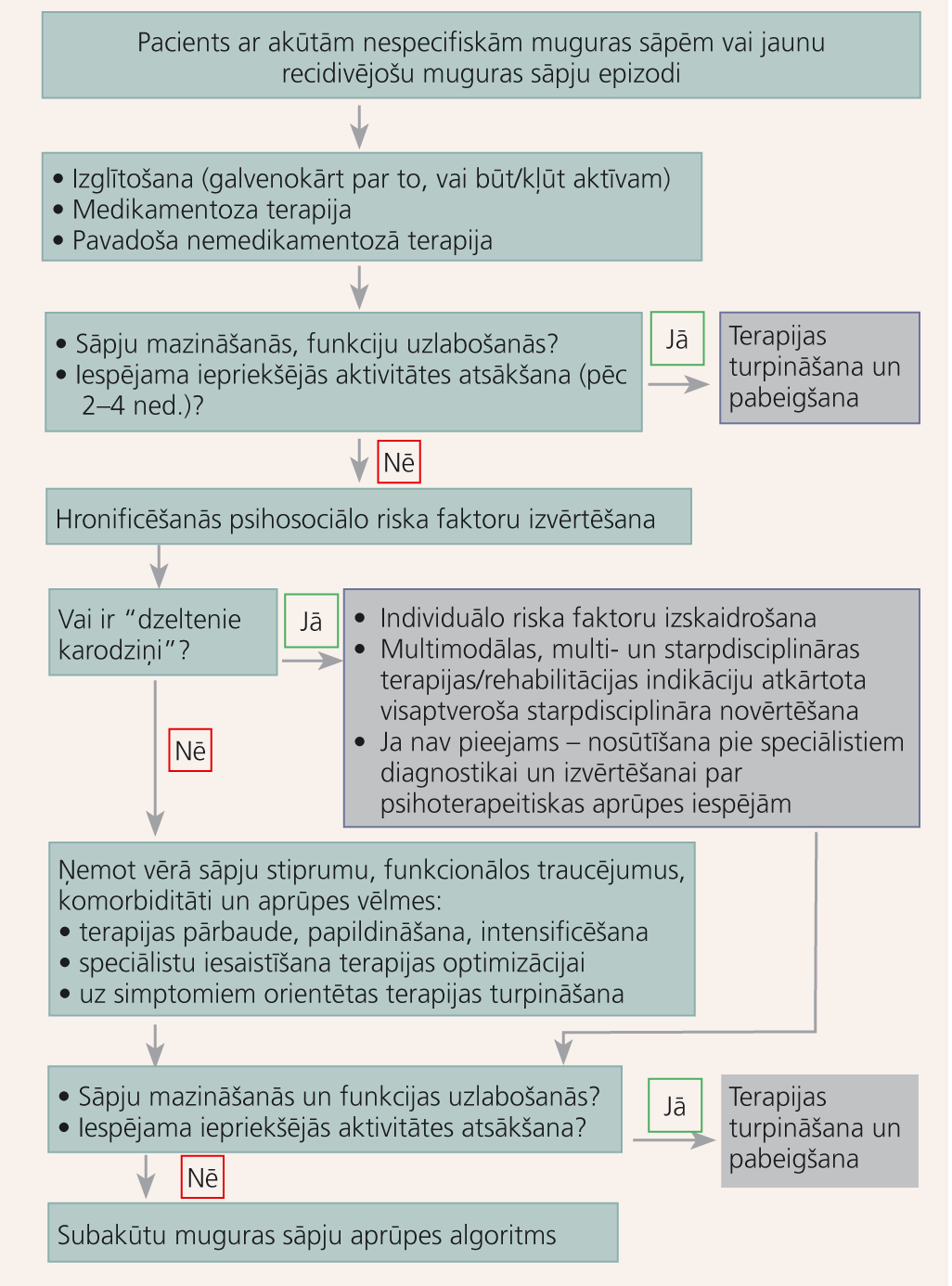

1. attēls
Akūtu nespecifisku muguras sāpju diagnostika un terapija (2–5 nedēļas pēc pirmās konsultācijas)
Algoritms akūtu un subakūtu nespecifisku muguras sāpju diagnostikai un terapijai - 1. un 2. attēlā.
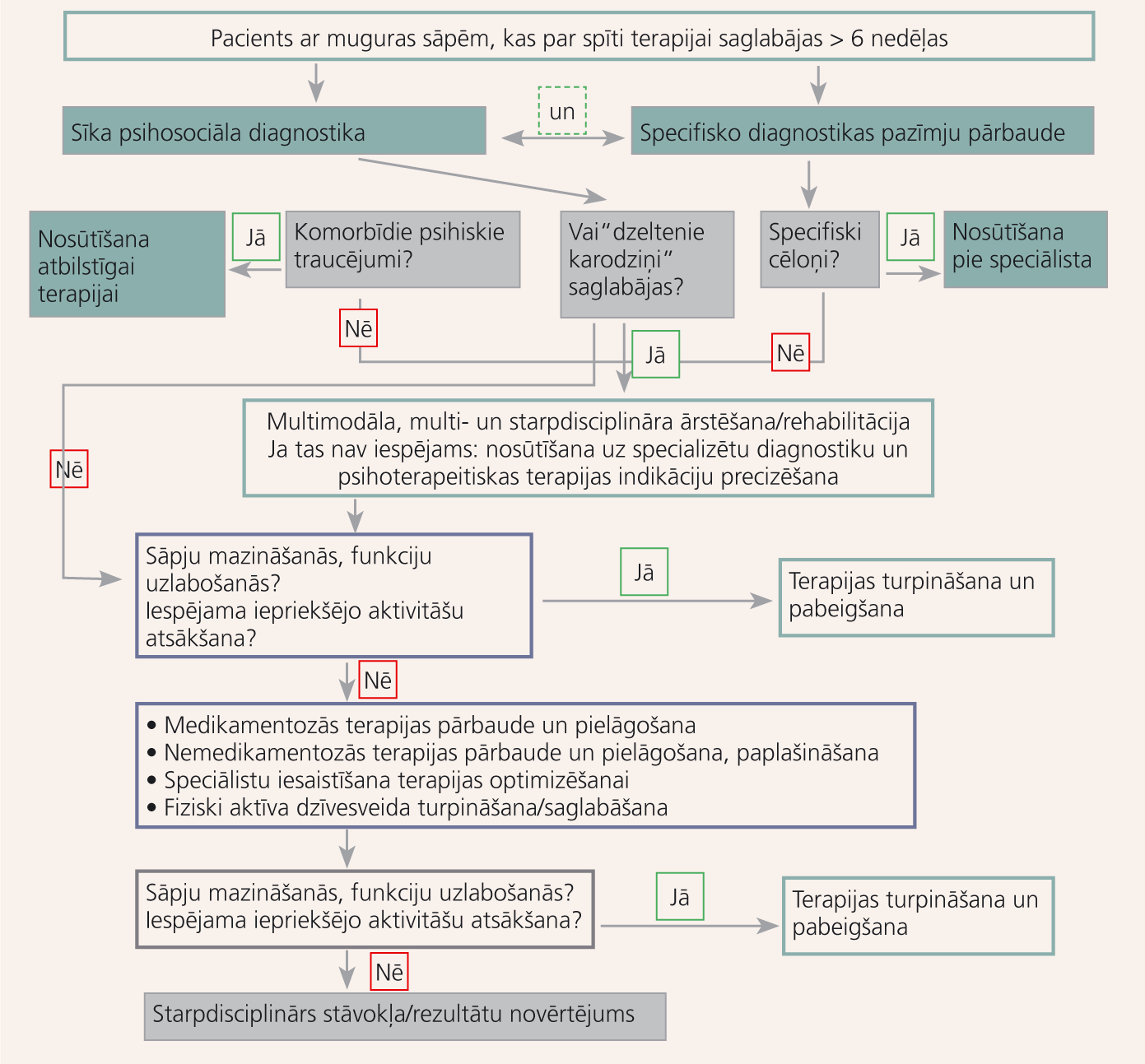

2. attēls
Subakūtu nespecifisku muguras sāpju aprūpe (6–12 nedēļas pēc pirmās konsultācijas)
Hronisku nespecifisku muguras sāpju ārstēšana
Aprūpes mērķi:
- pārbaudīt, vai ir atpazīti specifiskie, iespējami bīstamie simptomi (red flags) vai specifiski ārstējamas saslimšanas;
- adekvāta (biopsihosociāla) slimības izpratnes stabilizācija;
- vienošanās par vienotu slimības modeli un pacienta aktīvas līdzdalības veicināšana;
- ievadīšana mūsdienām atbilstīgā terapijas stratēģijā, plašs ārstējošā ārsta skaidrojums un nepieciešamības gadījumā psihoterapeita iesaistīšana;
- darba spēju saglabāšana vai atjaunošana;
- pacienta konsultēšana par slimības sociālmedicīniskajām izpausmēm, ņemot vērā darba situāciju;
- izvairīšanās no invaliditātes vai vismaz invaliditātes un kopšanas nepieciešamības mazināšana.
Algoritms hronisku nespecifisku muguras sāpju diagnostikai un terapijai - 3. attēlā.
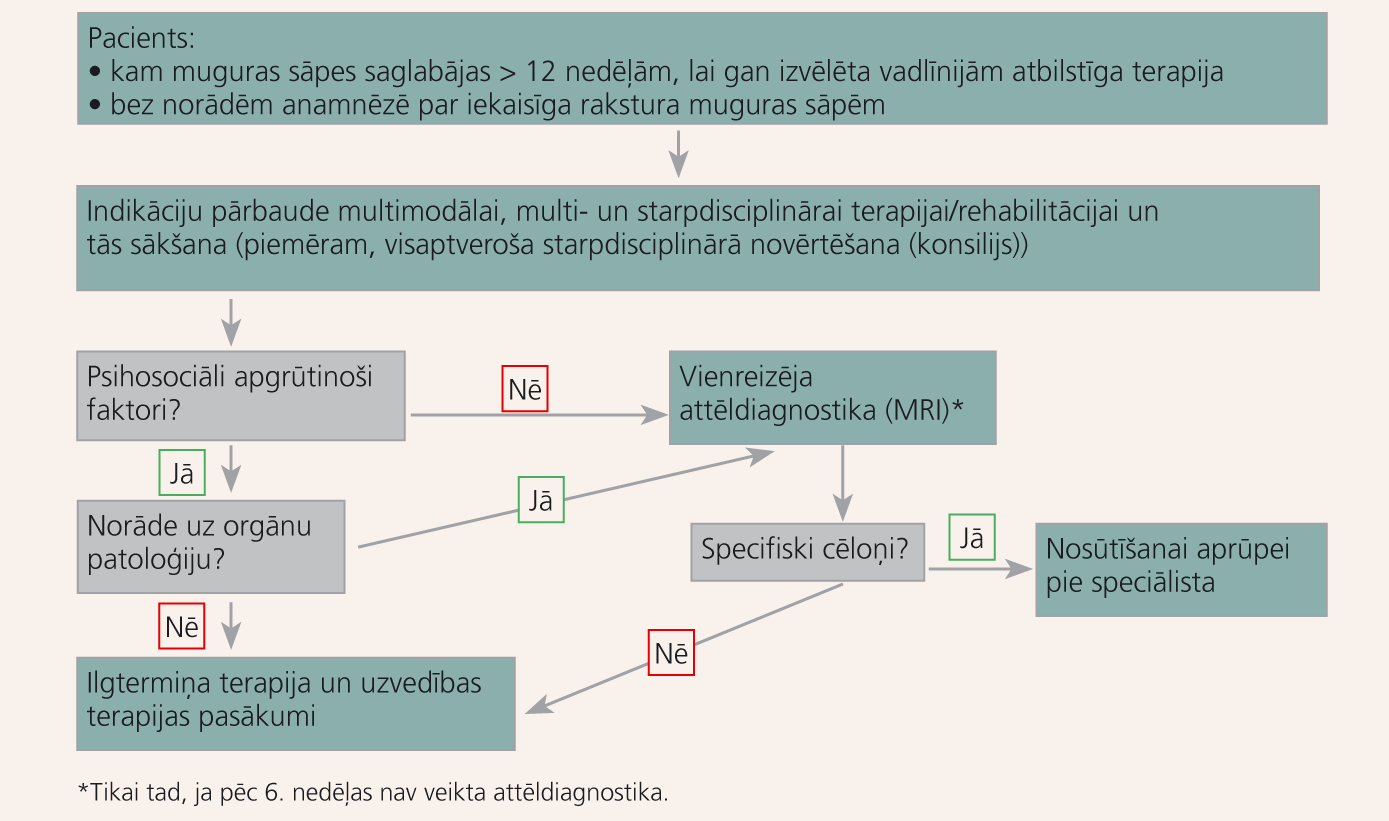

3. attēls
Hronisku nespecifisku muguras sāpju aprūpe (> 12 nedēļas pēc pirmās konsultācijas)
Diagnostika
"Sarkano karodziņu" pārbaude (trauma, audzēji, infekciozie procesi, radikulāras kompresijas, zirgastes kompresijas sindroms), lai mērķtiecīgi precizētu cēloņus un mērķtiecīgi ārstētu. Ja nav norādes par bīstamiem stāvokļiem un citām nopietnām patoloģijām (piemēram, iekaisums, saknīšu kompresijas sindroms stenozes vai diska protrūzijas dēļ, kā arī ekstrevertebrāli cēloņi), pēc pamatīgas anamnēzes ievākšanas un labas fiziskās izmeklēšanas (fiziskie u.c. funkcionālie testi), nav nepieciešams uzreiz veikt papildu (īpaši attēldiagnostikas) pasākumus. Jāpārbauda arī "dzeltenie karodziņi":
- psihiskie riska faktori- depresija, distress (negatīvais stress), pasīva/hiperaktīva/supresīva sāpju uzvedība, nosliece uz somatizāciju;
- profesionālie riska faktori: fiziski smags darbs, monotonas darbības, vibrācijas ekspozīcija, zema profesionālā kvalifikācija, neapmierinātība ar darbu, darbavietas zaudējums, aizvainojošas attiecības darbavietā, hroniskas konflikta situācijas darbā (mobings);
- jatrogēni riska faktori: daudzfaktoru ģenēzes nerespektēšana, somatisko/radioloģisko faktu pārvērtēšana nespecifisku sāpju gadījumā, ilgstoša un grūti pamatojama darba nespēja, pasīvās terapijas metožu veicināšana, pārspīlēta diagnostisko pasākumu izmantošana.
Ieteicamās diagnostikas apkopojums -1. tabulā.
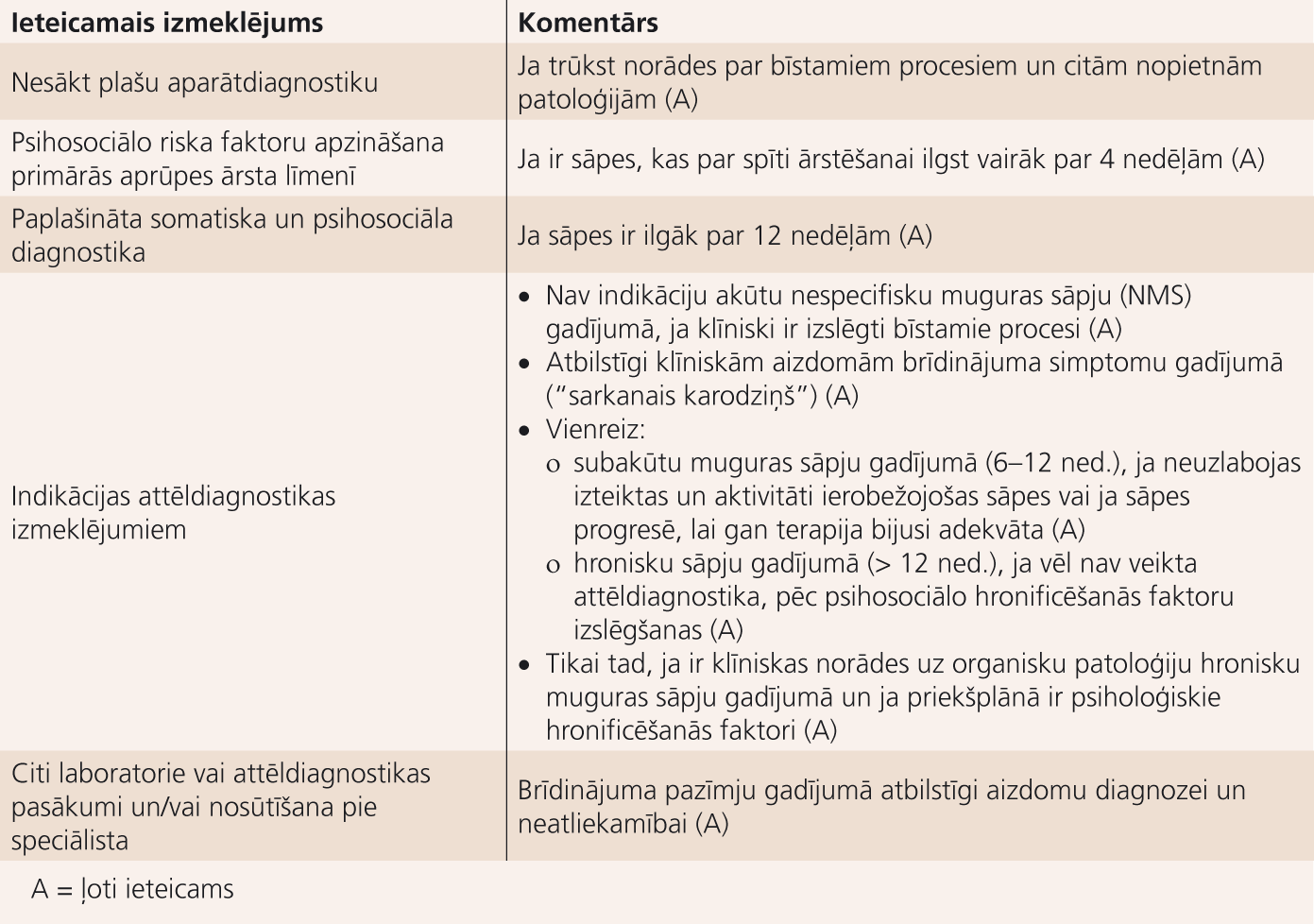

1. tabula
Ieteikumu kopsavilkums diagnostikai
Terapijas stūrakmeņi
- Pacienta aktivizēšana.
- Novērtēt iespējami drīzas multi- un starpdisciplināras terapijas nepieciešamību.
- Orientēšanās pēc aktuālā/sāpju funkcionālā statusa.
- Terapijas plāna saskaņošana (ņemot vērā pacienta un terapeitu komandas prioritātes).
- Nepieciešama pacienta sapratne un gatavība aktīvi līdzdarboties.
- Medikamentozā terapija atbalsta nemedikamentozos pasākumus, lai agrīni apgūtu parastās aktivitātes un pārveidotu aktivizējošos pasākumus.
- Īpaša nozīme ir ārsta paskaidrojumiem, kas pacientam pieejami jebkurā brīdī.
Nemedikamentozā un invazīvā terapija
Akūtā sāpju fāzē:
- fiziska aktivitāte;
- adekvāta individuāla informēšana un konsultēšana;
- iespējamās darbības: relaksācijas metodes (progresīvā muskuļu relaksācija), manipulācija/mobilizācija, siltuma terapija kombinācijā ar aktivizējošiem pasākumiem.
Subakūtā sāpju fāzē:
- kustību terapija;
- adekvāta individuāla informēšana un konsultēšana;
- kognitīvā uzvedības terapija (KUT), ja priekšplānā ir psihosociālie riska faktori;
- iespējamās darbības: masāža kombinācijā ar kustību terapiju ("muguras skola"- ergonomikas un vingrojumu apmācība).
Hroniskā sāpju fāzē:
- kustību terapija;
- izglītojoši pasākumi;
- kognitīvā uzvedības terapija (KUT), kas iekļauta multimodālā aprūpes koncepcijā;
- relaksācijas metodes (progresīvā muskuļu relaksācija);
- ergoterapeitiski pasākumi multimodālas programmas ietvaros;
- "muguras skola";
- iespējamās darbības: akupunktūra, manipulācijas/mobilizācija, kā arī masāža kombinācijā ar kustību terapiju.
Pasākumi, kas netiek rekomendēti: akupunktūra (akūtajā fāzē), gultas režīms, ergoterapija (akūtajā fāzē), TENS (transkutāna elektroneirostimulācija), īsviļņu diatermija, lāzerterapija, magnētiskā lauka terapija, masāža (akūtajā fāzē), ortozes, aukstuma terapija, siltuma terapija (hroniskajā fāzē), trakcijas manipulācijas, ultraskaņas terapija, invazīvās terapijas metodes (perkutānas vai operatīvas).
Medikamentozā terapija
Ieteikums tradicionālos nesteroīdos pretiekaisuma līdzekļus (NPL) (ibuprofēnu, diklofenaku, naproksēnu, lornoksikāmu) lietot tikai zemākajās iedarbīgajās devās un iespējami īslaicīgi, perorāli (ne parenterāli!).
Iespējamie varianti: paracetamols (maksimāli 3 g/d), opioīdi, miorelaksanti (pievēršot uzmanību medikamentu mijiedarbībai un atkarības potenciālam), antidepresanti (tricikliskie, hroniskajā fāzē).
Medikamentozā terapija, kas nav ieteicama: flupirtin, SSAI (selektīvie sero to nī na atpakaļsaistes inhibitori) tipa antidepresanti (izņemot indikācijas komorbiditātes gadījumā), gabapentīns, pregabalīns un karbamazepīns, fitopreparāti, perkutāni aplicējamie medikamenti, intravenozi un intramuskulāri ievadāmie pretsāpju līdzekļi, glikokortikoīdi un infūziju "kokteiļi".
Norādījumi opioīdu lietošanai:
- nepietiekams pretsāpju efekts, lietojot paracetamolu un tradicionālos NPL;
- atkārtota izvērtēšana: akūtajā fāzē- vēlākais pēc 4nedēļām, hroniskajā fāzē- vēlākais pēc 3mēnešiem; ja nav vēlamā atsāpinošā efekta vai funkciju uzlabošanās, opioīdu lietošana turpmāk ir kontraindicēta;
- nelietot transdermālos opioīdus akūtu/subakūtu nespecifisku muguras sāpju gadījumā;
- priekšroka dodama lēnas darbības opioīdiem, lietojot pēc stingras laika shēmas.
Medikamentozās terapijas indikācijas apkopotas 2. tabulā.
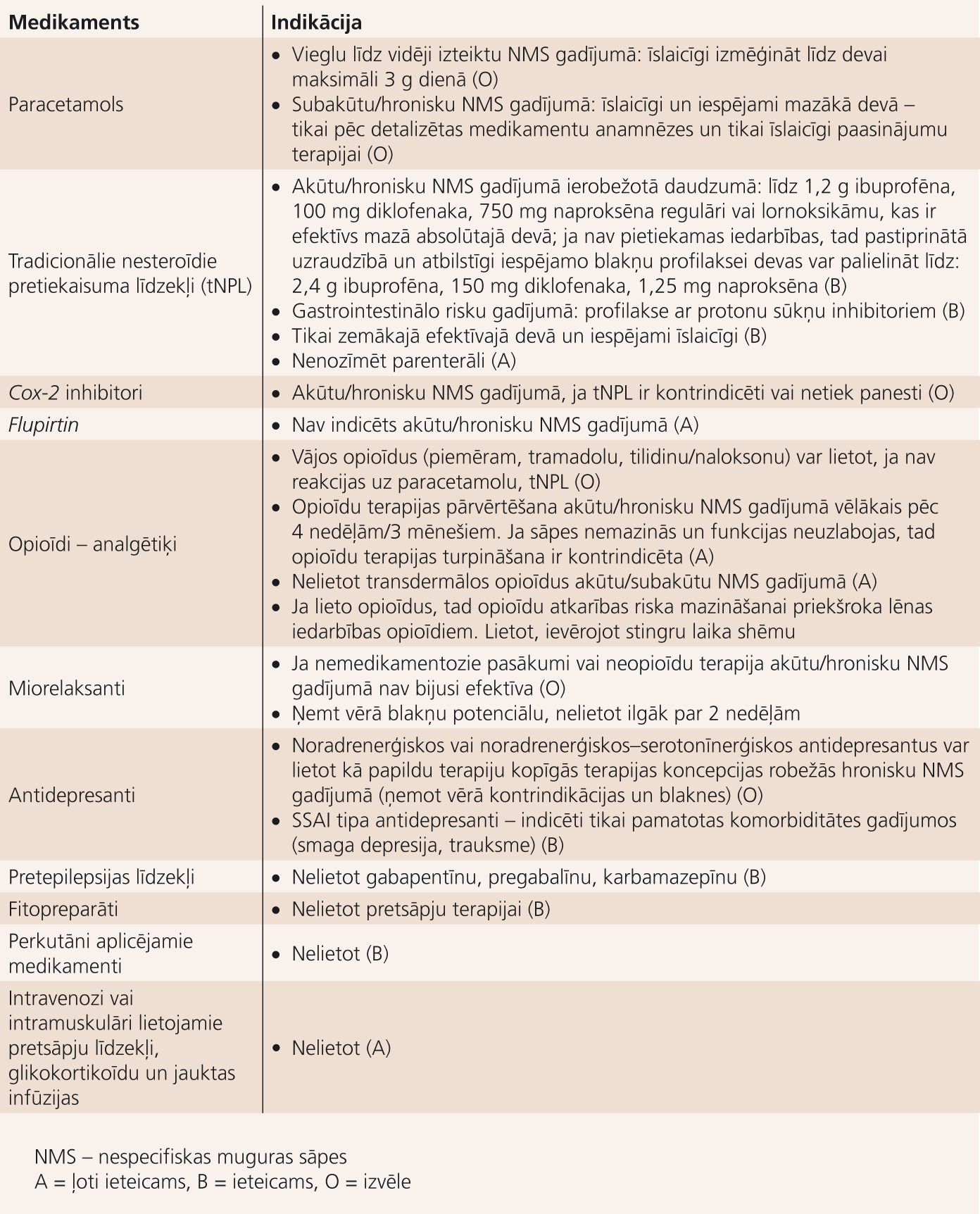

2. tabula
Medikamentozā terapija – indikācijas
Ilgtermiņa aprūpes pasākumi
Nepārtraukta veselīga dzīvesveida nepieciešamības izskaidrošana un motivēšana: regulāras fiziskas aktivitātes, kā arī izvairīšanās no hronificēšanos veicinošiem medicīniskiem pasākumiem.
Īpaši pasākumi nepieciešami:
- klīniskās ainas izmaiņu gadījumā;
- ja ilgāk par 4nedēļām tiek lietoti pretsāpju medikamenti;
- pēc atgriešanās no ambulatoras/stacionāras sāpju terapijas vai rehabilitācijas iestādes;
- ja saglabājas riska faktori un/vai pierādāmas izrietošas psihosociālas muguras sāpju sekas;
- simptomus uzturoša vai pastiprinoša komorbiditāte (piemēram, tādi afektīvi traucējumi kā bailes, depresija vai somatoformi traucējumi).\