Kādus simptomus mēdz dēvēt par sarkanā karoga simptomiem? Vai nespecifiski simptomi norāda uz patoloģiju ar sliktu prognozi? Uz šiem jautājumiem mēģināsim rast atbildes ar klīniskā gadījuma un teorijas daļas izklāstu.
Klīniskais gadījums
Pacients, 72 gadus vecs, akūtā kārtā stacionēts P. Stradiņa Klīniskajā universitātes slimnīcā ar smagu elpas trūkuma lēkmi, ko pavadījusi izteiktu baiļu sajūta, tāpēc izsaucis NMPD. Apskates brīdī sūdzības par progresējošu elpas trūkumu, balss aizsmakumu un grūtībām norīt šķidru un cietu uzturu.
Anamnesis morbi
Pirms trim nedēļām pacientam parādījās progresējošas sūdzības par apgrūtinātu rīšanu un diskomforta sajūtu kaklā. Sākotnēji grūtības radīja cieta ēdiena rīšana, vēlāk arī šķidra. Pievienojās balss aizsmakums, neliels klepus ar baltām krēpām un epizodiskas elpas trūkuma lēkmes.
Lēkmei atkārtojoties, pacients izsauca NMPD un tika stacionēts RAKUS ar diagnozi “akūts tonsilīts”. Stacionārā veikta papildu izmeklēšana diagnozes precizēšanai. Vairogdziedzera audu ultrasonoskopijā (US) rodas aizdomas par akūtu tireoidītu ar apkārtējo audu infiltrāciju. Pacientu konsultē otorinolaringologs, secinot, ka pacientam ir neskaidras izmaiņas balsenē kreisajā pusē un kreisās balssaites parēze.
Papildus konsultē onkootorinolaringologs, atzīmējot onkoloģiskā procesa iespējamību, diferencējot starp balsenes hiperplastisku tumoru ar metastāzēm vai vairogdziedzera tumoru.
Pēc kakla mīksto audu datortomogrāfijas (DT) bildēm un to apraksta — rīkles un balsenes daļā patoloģiskus veidojumus neredz, palielināts vairogdziedzeris ar difūzu bojājumu, DT aina varētu būt kā tireoidīta gadījumā. Augšējā endoskopijā diagnosticē barības vada vēnu iniciālu varikozi, rētu kuņģa vārtnieka daļā un gastropātiju. Aprakstīto izmaiņu vairogdziedzerī dēļ pacientu konsultē endokrinologs, slēdzienā — hronisks autoimūns tireoidīts, hipotireoze (TSH 25,91).
Intravenozi saņemot glikokortikosteroīdus pulsa devā, pacients ar subjektīvā stāvokļa uzlabošanos izrakstīts no RAKUS ar slēdzienu: akūts tireoidīts, hipotireoze, kreisās balssaites parēze, trahejas kompresija.
Anamnesis morborum
- Koronārā sirds slimība, vecs miokarda infarkts ar rētu kreisā kambara mugurējā sienā (perkutāna koronāra intervence LAD ar DES).
- Primāra arteriāla hipertensija, 2. pakāpe.
- Hroniska sirds mazspēja, II funkcionālā klase (pēc NYHA), ar mēreni samazinātu kreisā kambara izsviedes frakciju.
- Vēdera aortas aneirisma.
- 2. tipa cukura diabēts ar neapmierinošu metabolisko kompensāciju (HbA1c 9,5 %).
- Dislipidēmija.
- Adipozitāte II.
- D vitamīna deficīts.
- Labdabīga prostatas hiperplāzija.
Tālākā izmeklēšana stacionārā
Stacionēts endokrinoloģijas nodaļā, kur pacienta pirmreizējā apskatē konstatē palpatori gludu, ļoti blīvas konsistences, nekustīgu, izteikti palielinātu, nesāpīgu vairogdziedzeri ar neizmainītu ādu virs tā.
Pacientam veiktie izmeklējumi:
- asins analīzes (rezultāti 1. un 2. tabulā);
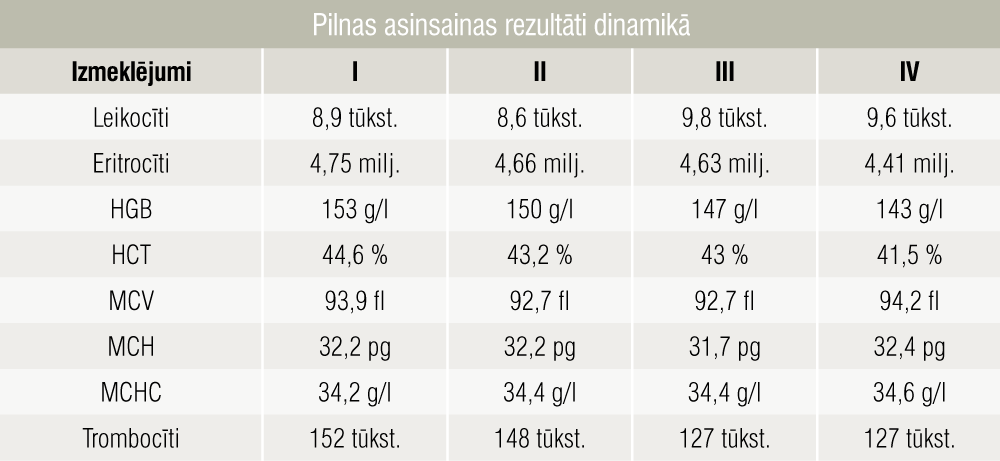

1. tabula
Pilnas asinsainas rezultāti dinamikā
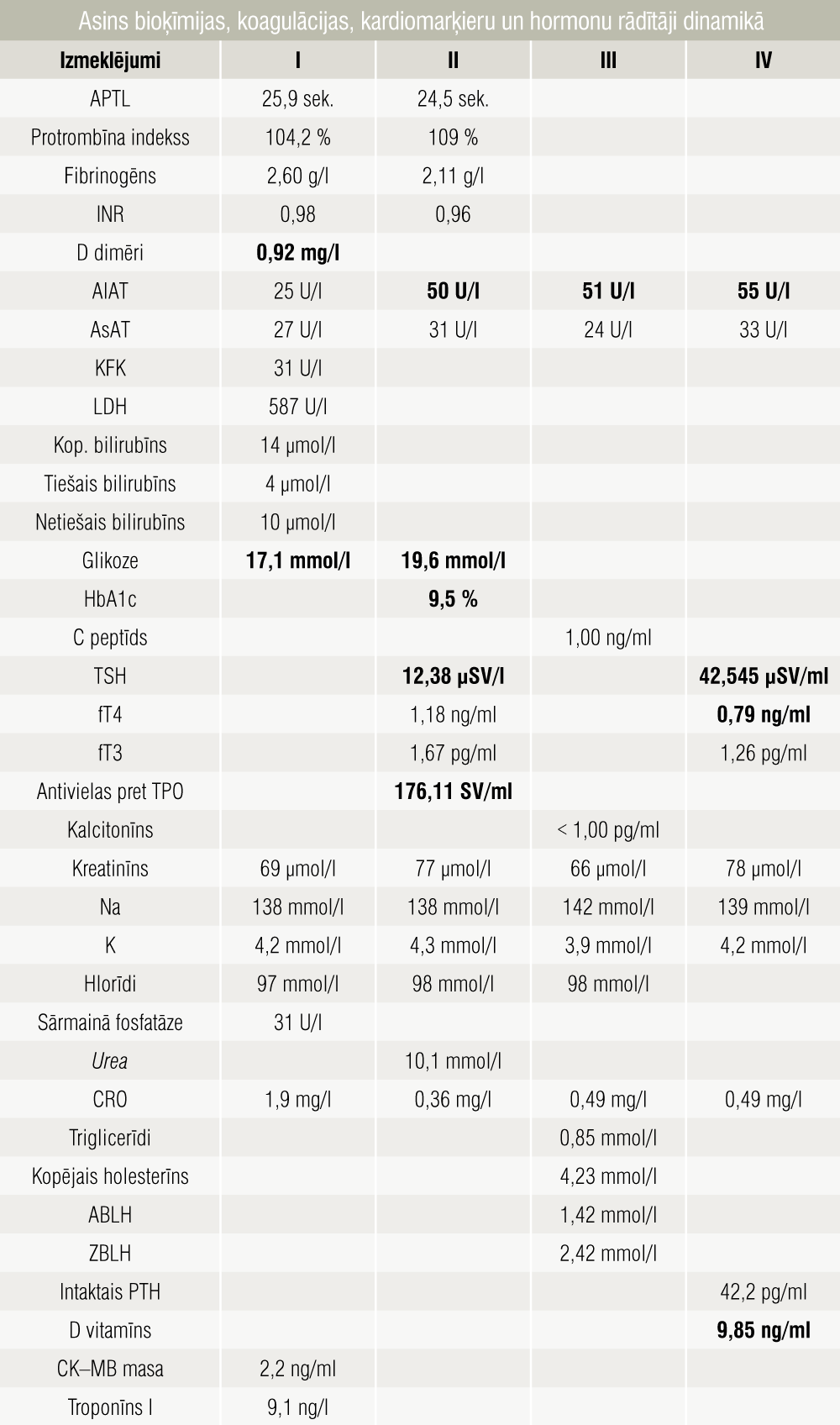

2. tabula
Asins bioķīmijas, koagulācijas, kardiomarķieru un hormonu rādītāji dinamikā
- elektrokardiogramma (veikta nodaļā): sinusa ritms 60 ×/min., PQ 0,20 sek., QRS 0,14 sek., QT 0,44 sek., Hisa kūlīša labās kājiņas pilna un kreisās kājiņas priekšējā zara blokāde. Supraventrikulāras ekstrasistoles;
- Rtg krūškurvim: plaušu zīmējums akcentēts fibrotisku pārmaiņu dēļ, aortas loks sklerotizēts;
- magnētiskā rezonanse (1. un 2. attēls) kakla mīkstajiem audiem: vērojams palielināts vairogdziedzeris,
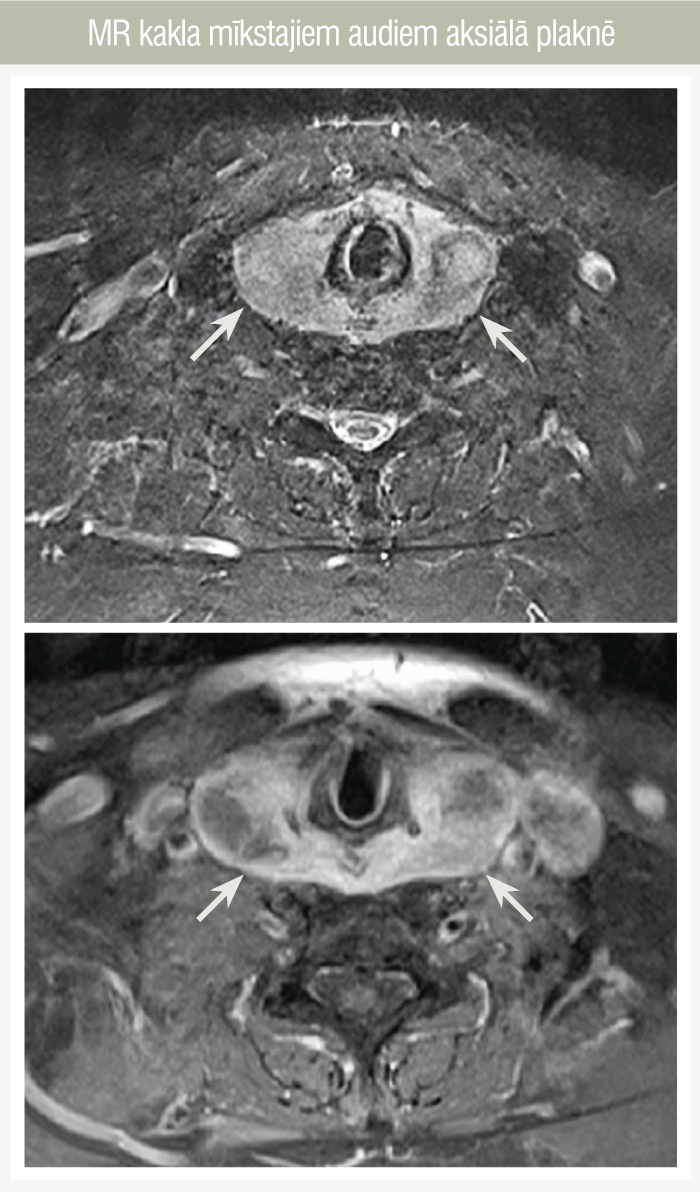

1. attēls
MR kakla mīkstajiem audiem aksiālā plaknē
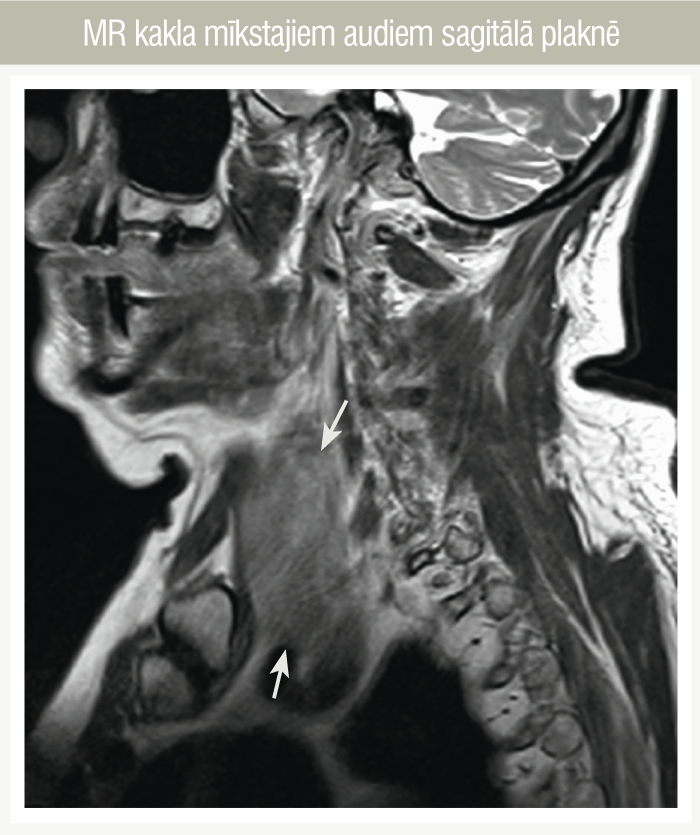

2. attēls
MR kakla mīkstajiem audiem sagitālā plaknē
- visas tā daļas ar iesniegšanos uz augšu labajā pusē gandrīz līdz epiglottis līmenim, apakšējās priekšējās daļas līdz jūga bedrītei, aizmugurējās daļas audi apņem balseni un barības vadu. Audu apjoms labajā pusē 3,8 cm, kreisajā 3,9 cm, kranioduktāli kreisajā 10 cm un labajā 7 cm. Patoloģiskie audi izteikti neviendabīgi, vietām cistiskām un nekrotiskām zonām, bez kapsulas bojājuma un bez apkārtējo audu infiltrācijas, kā arī bez patoloģiskiem limfmezgliem;
- vairogdziedzera audu histoloģiskai verifikācijai veikta vairogdziedzera core biopsija US kontrolē. Patohistoloģiskā izmeklējuma aprakstā saistaudi ar plašu, difūzu limfocitāru infiltrāciju. Limfocīti liela izmēra, centroblastiskas uzbūves: CD20+, CD3-, CKAE1/AE, CD56-. Slēdziens: augstas malignitātes pakāpes limfoma, difūza lielo B šūnu (CD 20+) limfoma.
Klīniskā diagnoze izrakstoties: difūza lielo B šūnu limfoma; hronisks autoimūns tireoidīts. Primāra hipotireoze. 2. tipa cukura diabēts ar sliktu metabolisko kompensāciju (HbA1c 9,2 %). D vitamīna deficīts. Koronāra sirds slimība. Vecs miokarda infarkts. Stāvoklis pēc perkutānas koronāras intervences LAD ar DES (2016). Primāra arteriāla hipertensija, 2. pakāpe. Hroniska sirds mazspēja, II funkcionālā klase (pēc NYHA), ar mēreni samazinātu kreisā kambara izsviedes frakciju. Vēdera aortas aneirisma. Dislipidēmija, medikamentozi koriģēta. Adipozitāte, II pakāpe. Labdabīga prostatas hiperplāzija.
Pacients izrakstīts ar rekomendācijām:
- sākt specifisku terapiju onkologa uzraudzībā;
- uzņemt adekvātu šķidruma daudzumu, lietot cukura diabēta pacientu uztura pamatprincipiem atbilstīgu diētu;
- regulāra glikēmijas paškontrole ar ierakstu veikšanu dienasgrāmatā;
- regulāra arteriālā asinsspiediena un pulsa kontrole;
- HbA1c kontrole reizi trīs mēnešos;
- turpināt D vitamīna substitūciju, kardiovaskulāro, hipotireozes un pretdiabēta terapiju.
Teorētiskais pārskats
Klīniskajā un ambulatorajā praksē ir svarīgi pēc klīniskām izpausmēm diferencēt iespējamās vairogdziedzera slimības. Proti, laboratoriskās, radioloģiskās, kā arī patohistoloģiskās atrades pierāda vai apšauba izvirzīto darba diagnozi.
Termins “tireoidīts” norāda uz slimību grupu, kam pamatā ir iekaisuma process vairogdziedzerī ar pavadošiem dziedzera funkcijas traucējumiem. Klīniski tireoidīts izpaužas dažādi: ar vai bez sāpēm, diskomforta sajūtu vairogdziedzera apvidū un/vai tā palielināšanos. To, kāds simptoms pacientam izpaužas visvairāk, nosaka iekaisuma procesa raksturs un izsaucēja veids, piemēram, infekcioza iekaisuma gadījumā (virāla vai bakteriāla) klīniskajā ainā visraksturīgākās būs sāpes, bet autoimūnas dabas procesa gadījumā tās nevēros, toties pamatā izpaudīsies vairogdziedzera funkcijas traucējumi. [1]
Kuram tireoidītam ir saistība ar virālu infekciju?
Viens no tireoidīta paveidiem, kas izpaužas ar sāpēm, ir subakūts tireoidīts jeb subakūts granulomatozs tireoidīts. Šī slimība pazīstama arī kā de Quervain tireoidīts. Par slimības etioloģisko faktoru uzskata virālu infekciju. [2] Subakūts tireoidīts attīstās akūtas respiratoras infekcijas fonā vai 4—8 nedēļas pēc tās. Epidemioloģiskie dati liecina, ka šis tireoidīta veids biežāk attīstās sievietēm, vecumposmā no 20 līdz 60 gadiem un aptuveni 4,9 indivīdiem no 100 000 gadā. [3]
Subakūta tireoidīta patofizioloģiskais mehānisms sastāv no vairogdziedzera folikulu destrukcijas, kam seko nekontrolējama brīvā tir-oksīna (fT4) un trijodtironīna (fT3) atbrīvošanās asinsritē lielos daudzumos, tādējādi attīstoties klīniskai hipertireozes ainai. Seroloģiski hipertireoze ilgst noteiktu periodu, līdz izsīkst hormonu krājumi, jo to sintēze samazinās folikulu destrukcijas un vairogdziedzera stimulējošā hormona (TSH) nomākuma dēļ. [1]
Objektīvi subakūta tireoidīta gadījumā vairogdziedzeris ir mēreni palielināts (unilaterāli vai bilaterāli), visbiežākais simptoms ir sāpes. Sāpju raksturs atšķiras: tās var būt mērenas līdz ļoti izteiktas, kad to dēļ kļūst apgrūtināta vairogdziedzera palpācija. Sāpes var lokalizēties tieši vairogdziedzera projekcijas vietā vai izstarot līdz apakšžoklim, ausīm vai krūškurvim. Sāpes paasinās, pagriežot galvu jebkurā virzienā vai klepojot. Citi pavadošie simptomi var būt subfebrila ķermeņa temperatūra, nespēks, slikta dūša un mialģija. Vērts atcerēties, ka var nebūt tipiskās klīniskās un seroloģiskās hipertireozes ainas, bet galvenie slimības identifikatori ir sāpes un citas sūdzības un subakūts tireoidīts ir klīniski nosakāma diagnoze. [4]
Bieži vien subakūts tireoidīts ir pašlimitējoša slimība, kas ilgst 2—6 nedēļas. Kulmināciju tā sasniedz 3—4 dienās ar pakāpenisku simptomu regresiju, kam seko izveseļošanās. Terapija galvenokārt vērsta uz vispārējā stāvokļa uzlabošanos, kas ietver pretsāpju un, ja nepieciešams, ar hipertireozi saistīto simptomu mazinošu terapiju. Pretsāpju terapijā kā pirmās rindas medikamentus izvēlas nesteroīdos pretiekaisuma līdzekļus.
Ja sūdzības 2—3 dienās dinamikā nemazinās, turpinās subfebrilitāte, tad terapijā sāk glikokortikosteroīdus lielā devā, kas pakāpeniski tiek titrēti, devu samazinot, ar soli 5—7 dienas, līdz 1,5—2 mēnešos glikokortikosteroīdu lietošana tiek pārtraukta. Gadījumos, kad attīstās ar hipertireozi saistīta simptomātika, piemēram, tahikardija, lieto bēta adrenoblokatorus. [1; 4]
Kad jāaizdomājas par bakteriālu tireoidītu?
Akūts bakteriāls tireoidīts ir stāvoklis, ko izraisa Grama– vai Grama+ baktērijas, nonākot vairogdziedzera audos hematogēnas diseminācijas ceļā vai migrējot pa fistulu, piemēram, pa sinus pyriformis fistulu. Pēdējo infekcijas izplatīšanās veidu biežāk konstatē bērniem. Biežākie izsaucēji ir Staphylococcus aureus, Streptococcus pyogenes, Streptococcus epidermidis, Streptococcus pneumoniae, Escherichia coli. [5]
Bakteriāls tireoidīts nav izplatīta slimība. Terciārās aprūpes slimnīcās diagnosticē vidēji divus gadījumus gadā, tomēr slimības sastopamība pieaug, jo pasaulē palielinās imūnkompromitētu pacientu skaits. Tādiem pacientiem akūtu tireoidītu izraisa Enterobacteriaceae, Haemophilus influenza, Klebsiella spp., Mycobacterium tuberculosis, Aspergillus spp., Candida spp., Trypanosoma u.c. [6] Bakteriāls tireoidīts, salīdzinot ar subakūtu tireoidītu, ir dzīvībai daudzkārt bīstamāka patoloģija. Akūts tireoidīts var izplatīties uz videni un izraisīt nekrotizējošu mediastinītu vai perikardītu. [7]
Līdzīgi kā subakūta tireoidīta gadījumā sāpes ir galvenais simptoms, bet bakteriāla tireoidīta gadījumā sāpēm ir pēkšņs sākums ar prevalējošu unilaterālu lokalizāciju, kaut arī iekaisums var izplatīties uz abām vairogdziedzera daivām vai atrasties izolēti isthmus rajonā. Virs skartās vairogdziedzera daivas vērojams ādas apsārtums un palpējams karstums, kā arī reģionāla limfadenopātija. [8] Palpējot vairogdziedzeri, konstatējama fluktuācija, tā ir pazīme, ka izveidojies abscess. [9] Kakla muskuļu iestiepums pastiprina sāpes, tāpēc raksturīgi, ka pacientiem ir piespiedu saliektas galvas pozīcija. [8]
Dažkārt tikai pēc klīniskās ainas vien grūti atšķirt subakūtu bakteriālu tireoidītu no akūta, jo sūdzībām ir subjektīvs raksturs un sāpju slieksnis katram cilvēkam ir individuāls. Jāatzīmē, ka bakteriāla tireoidīta gadījumā sistēmiskā iekaisuma pazīmes (febrila ķermeņa temperatūra, drebuļi) ir daudz izteiktākas. Ar klīniskām un seroloģiskām atšķirībām akūta un subakūta tireoidīta gadījumā var iepazīties 3. tabulā.
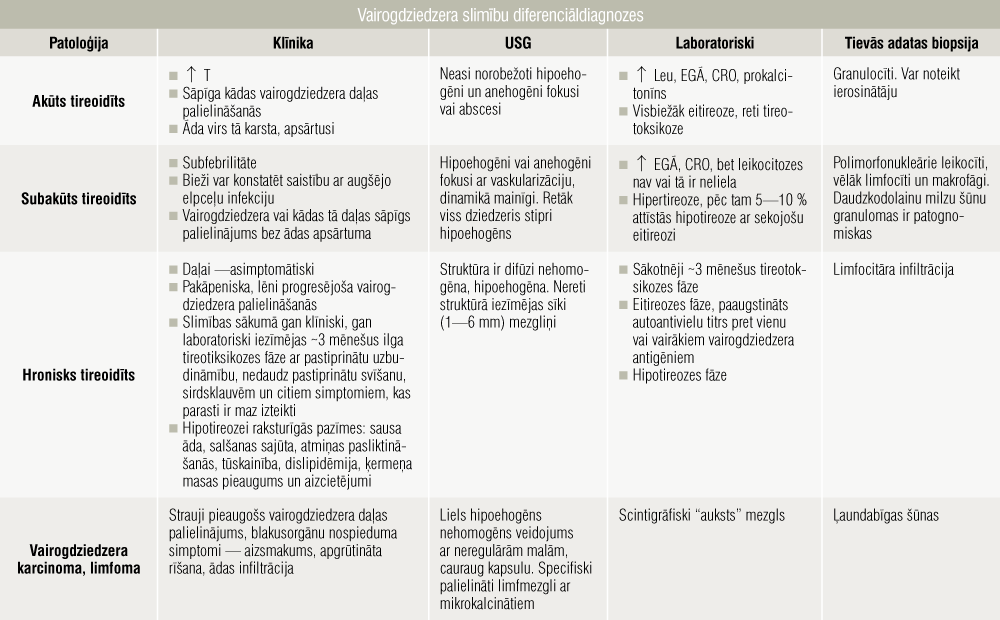

3. tabula
Vairogdziedzera slimību diferenciāldiagnozes
Terapija — ķirurģiska, abscesa drenāža un procesa izsaucējam atbilstīgi plaša spektra antibakteriālie līdzekļi. [10; 11]
Kad jāaizdomājas par onkoloģisku procesu?
Līdzīgi kā prezentētajā klīniskajā gadījumā, onkoloģisks process jāpatur prātā situācijās, kad attīstās konkrētai slimībai nespecifiski simptomi: balss aizsmakums, progresējošs elpas trūkums, rīšanas traucējumi, kas saistīti ar patoloģiskā procesa palielināšanos un apkārtējo audu kompresiju, kā arī kakla un zemžokļa limfadenopātija.
Vairogdziedzera vēzis nav bieži sastopams onkoloģisks process. Latvijas Slimību profilakses un kontroles centra dati liecina, ka jauno diagnosticēto vairogdziedzera vēža gadījumu skaits 2016. gadā bija 252 (salīdzinājumam — krūts un plaušu onkoloģija diagnosticēta attiecīgi 1177 un 1029 gadījumos). [12]
Vairogdziedzera limfoma ir reta patoloģija. No visām ekstranodulāram limfomas lokalizācijām vairogdziedzera limfoma sastopama 2 % gadījumu, biežākais diagnosticētais limfomas veids ir ne–Hodžkina limfoma. [13] Hronisks autoimūns tireoidīts ir vienīgais pārliecinoši zināmais riska faktors limfomas attīstībā, onkoloģijas risks pacientiem ar Hašimoto tireoidītu pieaug 60 reizes. [13; 14] Diagnosticējot vairogdziedzera ne–Hodžkina limfomu, pusei no onkoloģiskajiem pacientiem ir Hašimoto tireoidīts (Hašimoto tireoidīta patoģenēzes shematiska ilustrācija 3. attēlā). [15]
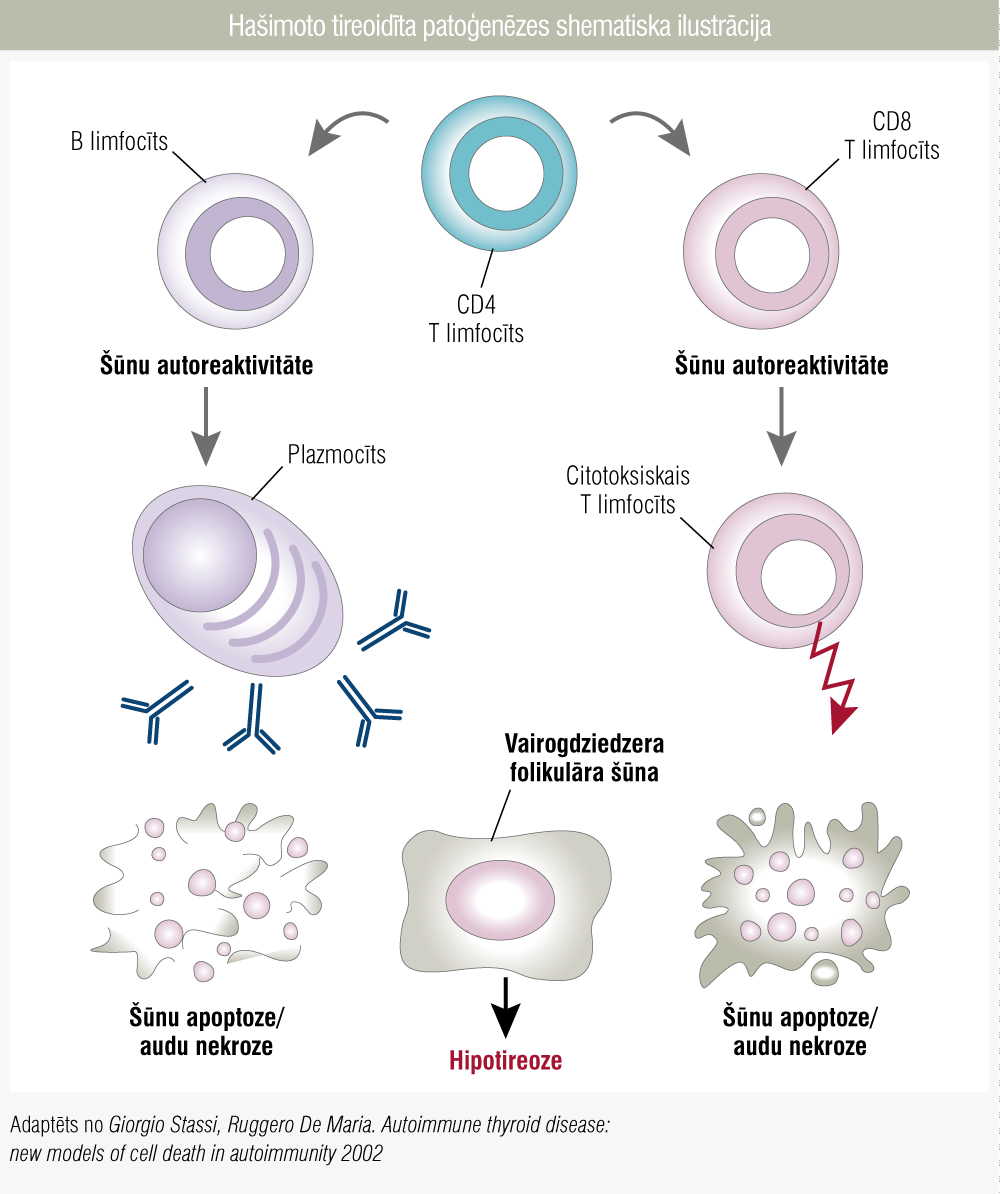

3. attēls
Hašimoto tireoidīta patoģenēzes shematiska ilustrācija
Izvirzīta hipotēze, ka hroniska antigēna stimulācija sekundāri autoimūniem traucējumiem izraisa limfātisko audu hronisku proliferāciju, kas galu galā izraisa mutāciju, tālāk attīstās limfoma. [16] Limfoma vairogdziedzerī var veidoties kā primārs solitārs mezgls, dominējošs mezgls nodozas strumas fonā vai kā neliels, lēni augošs veidojums, piemēram, MALT limfomas gadījumā. [17] Vairogdziedzera ne–Hodžkina limfomas biežākais histoloģiskais veids ir lielo B šūnu limfoma. [18; 19] HTLV (cilvēka T šūnu limfotropais vīruss) endēmiskās zonās pastāv vairogdziedzera T šūnu limfomas gadījumi. [20]
Vairogdziedzera limfomas diagnoze būtu jāapsver visiem pacientiem ar strauji augošu strumu, solitāru vairogdziedzera mezglu, dominantu mezglu multinodozā strumā un jebkuram pacientam ar anamnēzē zināmu Hašimoto tireoidītu un strauji augošu strumu. Objektīvi — vairogdziedzeris palpatori blīvs, ciets, rīšanas laikā nekustīgs. Klīniski — sūdzības par rīšanas grūtībām, apgrūtinātu elpošanu, stridoru, balss aizsmakumu, sāpēm kaklā, sejas pietūkumu un sejas piesarkumu, ko rada blakus struktūru (trahejas, barības vada un lielo asinsvadu) kompresija.
Bieži izmērs lielāks par 5 cm vai arī vairogdziedzera robežas ar US nevar noteikt un ½ pacientu ir palielināti kakla vai supraklavikulārie limfmezgli. Pacientiem ar aizsmakumu diagnosticē balssaišu parēzi. 10 % gadījumu simptomātika atšķiras: drudzis, svīšana naktīs, svara zudums, bet 10 % gadījumu var būt Hašimoto izraisīta hipotireoze vai difūzas limfomas infiltrācijas dēļ izraisīta hipotireoze. Aprakstīti gadījumi ar hipertireozi — audzēja izraisīts vairogdziedzera folikulāro šūnu iekaisums ar destrukciju vai arī zināma Greivsa slimība ar hipertireozi. [16]
Diagnostikas iespējas un grūtības
- US vairogdziedzerim (4. attēls) — metode, kas ļoti atkarīga no radiologa pieredzes un prakses. Limfomas gadījumā vairogdziedzeris US ir izteikti hipoehogēns, jāizvērtē skartā apvidus robežas, kā arī atstarotā signāla intensitāte robežaudos. Ļoti grūti diferencēt limfomu no hroniska autoimūna tireoidīta apvidiem, kā tas bija arī minētā klīniskā gadījuma aprakstā, kad US vairogdziedzerim tika veikta RAKUS. [21; 22]
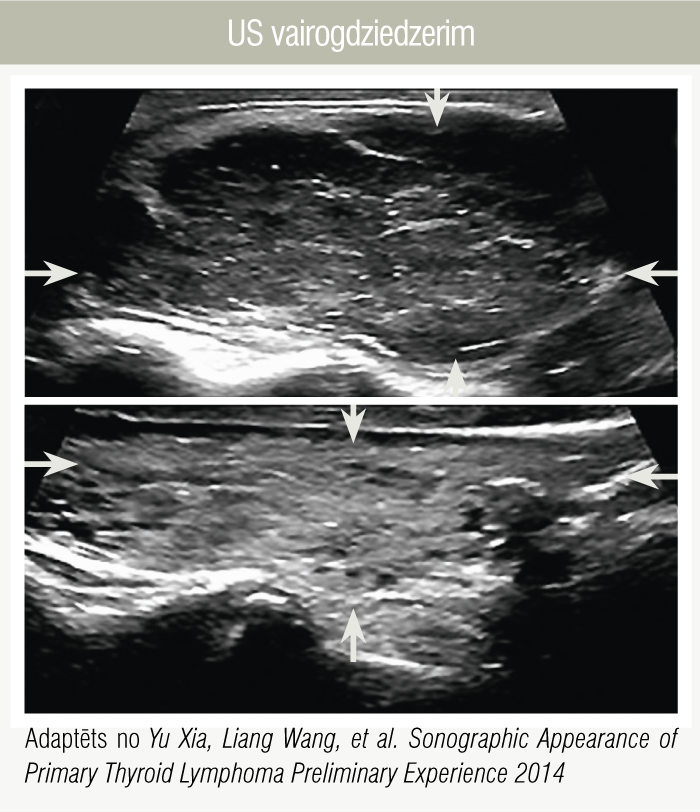

4. attēls
US vairogdziedzerim
- FNA (fine needle aspiration biopsy) — izmanto diferenciāldiagnozei, bet bieži neinformatīva, tāpēc izvēles metode ir CORE biopsija ar imūnhistoķīmiju.
- Sīkšūnu limfocītiskā limfoma Hašimoto tireoidīta fonā — citoloģiski grūti diferencēt, tāpēc var veikt plūsmas citometriju, lai noteiktu monoklonalitāti.
- Radionukleīdā diagnostika PET (pozitronu emisijas tomogrāfija) — grūti atšķirt limfomu no Hašimoto tireoidīta, jo abi difūzi uzkrāj 18–fluordeoksiglikozi (FDG), kamēr MALT limfomas dod viltus negatīvu PET attēlu; arī vairogdziedzera scintigrāfija ir neinformatīva — ļaundabīgām šūnām iztrūkst joda koncentrēšanas spējas.
- DT, MR — patoloģiskā procesa izplatības un tā ietekmes uz blakus struktūrām noteikšanai.
Ārstēšana
Ķīmijterapija un staru terapija ir galvenās ārstēšanas metodes, kas atkarīgas no limfomas morfoloģiskā tipa un izplatības. Ķirurģiska iejaukšanās nepieciešama tikai diagnostiskos nolūkos.
Slimības prognoze atkarīga no audzēja morfoloģijas, ārstēšanas veida, stadijas, slimības apjoma un blakusslimībām. [23]