Definīcija un simptomi
Simptomu aprakstījis Senās Romas dzejnieks Plauts (244-184), nosaucot par "angīnu" (latīņu angere - smacēt, žņaugt), ar to saprotot visas kakla slimības ar apgrūtinātu elpošanu. Laika gaitā, precizējot terminu, tika diferencētas daudzas diagnozes, piemēram, audzējs, tuberkuloze, bet zināma neskaidrība palikusi vēl tagad: Eiropā klasificē, izdalot tonsilītu un faringītu, bet ASV to apvieno vienā diagnozē - tonsilofaringīts (sore throat), proti, iekaisums, kurā iesaistītas visas rīkles anatomiskās struktūras.
Sāpes kaklā izraisa iekaisuma reakcija rīklē un/vai aukslēju mandelēs, tāpēc šī slimību grupa būtu definējama kā tonsilofaringīti. [3]
Latvijā faringītu un tonsilītu diagnosticē ģimenes ārsti, pediatri, otorinolaringologi, infekcionisti, hematologi, lietojot gan Eiropas, gan ASV terminoloģiju. Tas izpaužas kā sāpju, kairinājuma, "kasīšanās" sajūta kaklā, kas bieži pastiprinās rīšanas laikā. Pavadošie simptomi un klīniskā atrade var būt palielinātas mandeles, eksudāts uz mandelēm, rīkles, mandeļu hiperēmija, mīksto aukslēju petēhijas, kakla limfadenopātija, drudzis, eritematozi izsitumi uz ādas, vēdera sāpes, slikta dūša, klepus, rinoreja, konjunktivīts. [4]
Etioloģija un diferenciāldiagnoze
Kakla sāpju etioloģiju skat. 1. tabulā.
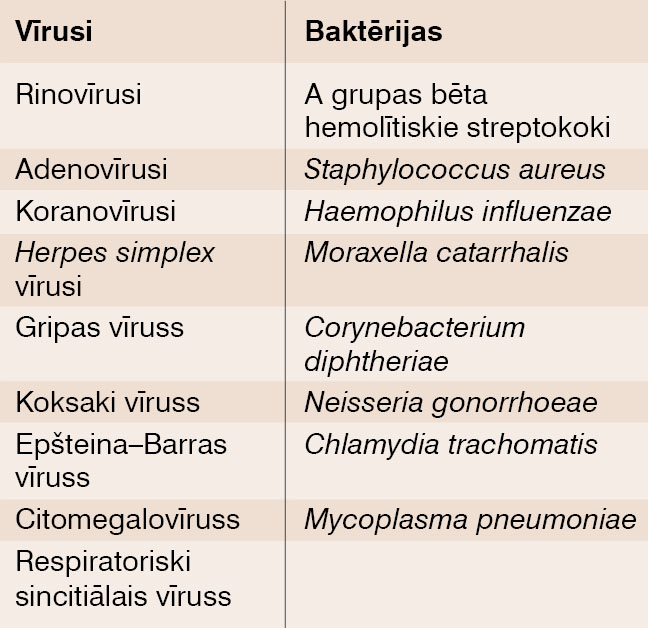

1. tabula
Kakla sāpju izraisītāji
Katra atsevišķa cēloņa izplatība nav precīzi noskaidrota (skat. 2. tabulu).


2. tabula
Kakla sāpju cēloņi
70-80% gadījumu sāpes kaklā izraisa vīrusi. Tās ir pašlimitējošas slimības, kad specifiska terapija bieži vien nav nepieciešama. 5-30% gadījumu ir bakteriālas izcelsmes izraisītājs (visbiežāk - A grupas hemolītiskie streptokoki (Streptococcus pyogenes) 13-30%, retāk C un G grupas streptokoki, Mycoplasma pneumoniae, Moraxella catarrhalis, Chlamydia pneumoniae, Corynebacterium diphteriae). Šīs etioloģijas slimības liek raizēties iespējamo komplikāciju dēļ. [5]
Pacienti ar novājinātu imūnsistēmu un inhalējamo steroīdu lietotāji saslimst arī ar sēnīšu (Candida albicans) izraisītu tonsilofaringītu.
Diagnostika
Galvenais mērķis ir identificēt A grupas bēta hemolītisko streptokoku, kad indicēta terapija ar antibakteriālajiem līdzekļiem, lai novērstu reimatisma attīstību, izslēgt difteriju vai citu bakteriālu infekciju, kā arī atrast neinfekciozus iemeslus.
Biežākie cēloņi (vīrusu un bakteriālas slimības) tiek eliminēti 1-2 nedēļās. Sūdzības ilgāk par 2 nedēļām var norādīt uz retākiem izraisītājiem, piemēram, atipiskām infekcijām (infekciozā mononukleoze), infekciju komplikācijām (paratonsilārs abscess) vai neinfekcioziem cēloņiem (svešķermeņi, malignitāte, alerģisks rinīts, hronisks rinosinusīts, GERS).
Simptomi, kad jādomā par vīrusu etioloģijas kakla sāpēm:
- akūts rinīts;
- konjunktivīts;
- sauss, kairinošs klepus;
- balss aizsmakums;
- diareja;
- čūlaini gļotādas bojājumi. [6]
Par Epšteina-Barras vīrusa izraisītu faringītu jeb infekciozo mononukleozi liecina klasiska simptomu triāde: kakla sāpes, drudzis un sāpīgi, palielināti limfmezgli. Slimība ilgst 7-28 dienas, diagnoze tiek apstiprināta seroloģiski.
Simptomi, kas vairāk liecina par streptokoku etioloģijas iekaisumu:
- pēkšņs sākums;
- drudzis;
- galvassāpes;
- slikta dūša, vemšana, sāpes vēderā;
- aplikums uz mandeļu, rīkles gļotādas;
- jutīgi, palielināti kakla priekšējās grupas limfmezgli;
- pacienta vecums 5-15 gadi;
- izpausme ziemā vai agrā pavasarī.
Kopš 1981. gada ārsti izmanto Centor skalu (skat. 3. tabulu), lai ar lielāko varbūtību noteiktu, ka pacients saslimis ar A grupas streptokoku infekciju, taču atšķirīgās simptomu izpausmes dēļ skalas specifiskums bērniem ir mazāks nekā pieaugušajiem. [7]
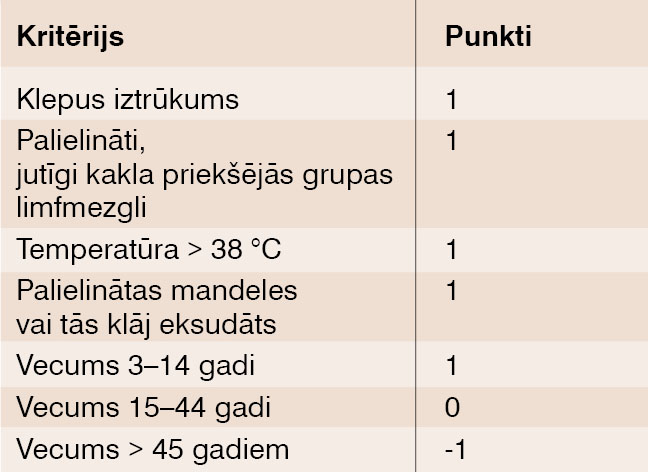

3. tabula
Centor skala
Saskaitot pacientam piemērojamo punktu skaitu, kopējais punktu skaits norāda rīcības taktiku (skat. 4. tabulu). [8]
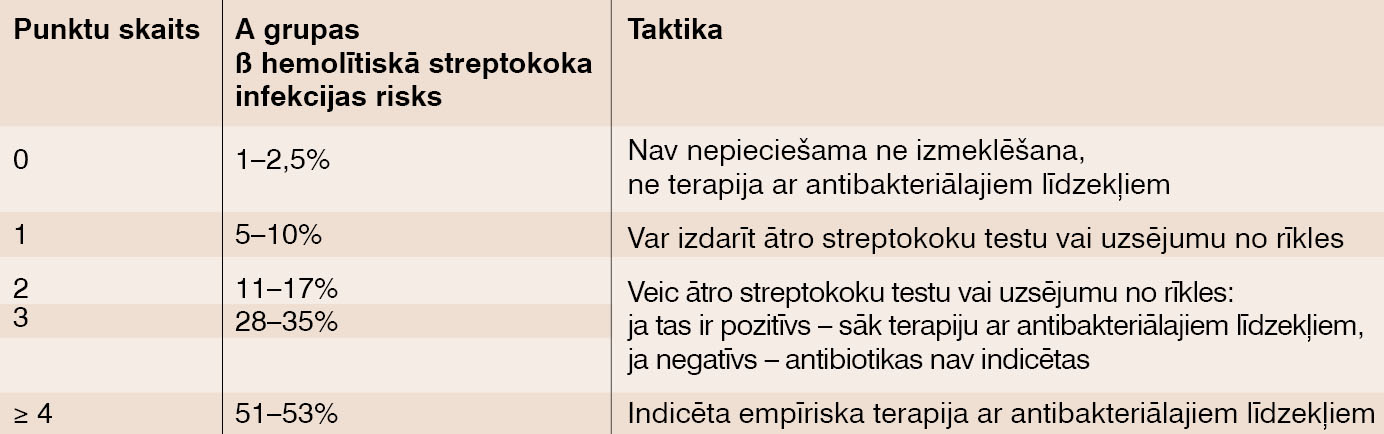

4. tabula
Taktika pēc Centor skalas
Trauksmes simptomus, ko nedrīkst atstāt bez ievērības, jo tie var norādīt uz tonsilofaringīta komplikāciju attīstību, skat. 5. tabulā. [9]
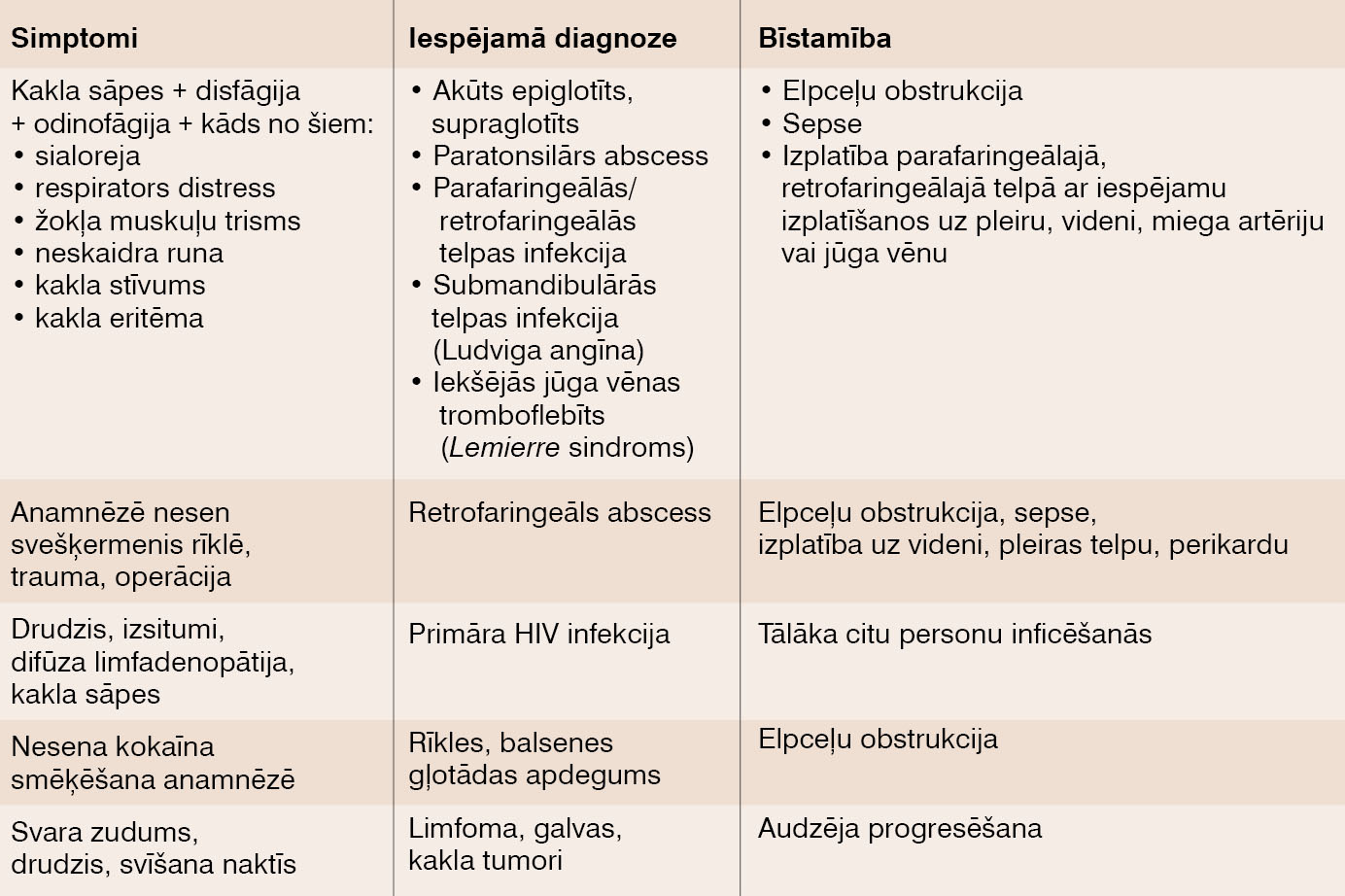

5. tabula
Trauksmes simptomi
"Zelta standarts" diagnostikā ir ātrā streptokoku antigēnu analīze, sniedzot tūlītēju rezultātu ar labu reaģētspēju (86-94,8%) un specifiskumu (95%), salīdzinot ar asins agara barotnēm, taču daži analīzes precizitātes pētījumi liecina, ka tā ir 77-90%, proti, zem ražotāja uzrādītā, turklāt rezultāts atkarīgs no veicēja pieredzes un pacienta slimības smaguma. [10] Tomēr kopā ar Centor skalu šī analīze atzīta par visefektīvāko. [11]
Uzsējums no rīkles atzīts par visuzticamāko un ekonomiski pamatotāko mikrobioloģisko stratēģiju diagnostikā. Materiāls tiek paņemts no abām mandelēm un rīkles mugurējās sienas, neskarot citas mutes daļas, un uzsēts asins agara barotnēs. Tā specifiskums streptokoku infekcijas gadījumā ir 95-97%, tomēr problēmas rada ilgais atbildes gaidīšanas laiks (18-24 h vai ilgāk), kā arī strīdi par nepieciešamību negatīvos testus atkārtot nākamajā slimības dienā. Vairākumā publikāciju un vadlīniju šo iemeslu dēļ to iesaka nelietot kā rutīnas izmeklējumu streptokoku diagnostikā. [12]
C reaktīvajam proteīnam nav statistiskas ticamības streptokoku izraisītu tonsilofaringītu diagnostikā, tomēr tas var norādīt uz slimības smagumu un prognozēm. [13]
Par sēnīšu etioloģijas faringītu liecina bāli, plāni, difūzi vai saliņveida aplikumi uz mutes un rīkles gļotādas.
Gastroezofageāla refluksa slimības gadījumā sāpes un kairinājums kaklā komplicējas ar simptomiem gremošanas sistēmā - dedzināšanu, atraugām, disfāgiju, arī ar sāpēm krūtīs vai klepu, balss aizsmakumu. Precīza anamnēze ar lielu iespējamību var apstiprināt diagnozi.
Ārstēšana
Tā kā ierosinātāji lielākoties ir virālas vai - retāk - bakteriālas dabas, terapijas taktika atkarīga no tā, kā ārsts vada vizītes gaitu. Pacients ar kakla sāpēm bieži vien gaida, ka ārsts izrakstīs antibiotikas, jo ir pārliecināts, ka tas paātrinās atveseļošanos un mazinās sāpes. [14] Liela nozīme ir tam, vai ārsts spēj pārliecināt pacientu par šādas terapijas nepiemērotību, ja vien antibiotikas mērķtiecīgi netiek ordinētas specifiskas infekcijas ārstēšanai. Pacienta informēšana par slimības cēloņiem un iespējamo gaitu, kā arī adekvātu sāpju remdējošu medikamentu izrakstīšana būtu noderīgi soļi, lai mazinātu antibiotiku nelietderīgu patēriņu un mikrobu rezistences attīstību. [15; 16]
Lai uzlabotu pašsajūtu un veicinātu atveseļošanos, pacientam rekomendē:
- miera režīmu;
- adekvāta šķidruma daudzuma uzņemšanu.
Var palīdzēt arī gaisa mitrināšana, izvairīšanās no pasīvās un aktīvās smēķēšanas un putekļaina, piesārņota gaisa.
Lokāli analgētiķi/antiseptiķi
Šo medikamentu grupu var izmantot kā papildu simptomātiskus līdzekļus dažādās zāļu formās - sūkājamās tabletes, mutes un kakla skalošanas līdzekļi, aerosoli. Bieži pacienti šīs grupas preparātus sākuši lietot jau pirms vizītes pie ārsta, tāpēc jāatgādina, ka tiem pārsvarā nav statistiski ticama ārstnieciska efekta un pārspīlēta to lietošana var veicināt pretēju iedarbību (sausums kaklā, sāpju pastiprināšanās).
Mutes skalošanas līdzekļu sastāvā biežāk ir antiseptiskas vielas (hlorheksidīns, heksetidīns, cetilpiridīna hlorīds u.c.) vai kombinācijas ar atsāpinošiem līdzekļiem (benzokaīnu, lidokaīnu u.c.). Skalojamos līdzekļus nevajadzētu lietot pacientiem, kas jaunāki par 10 gadiem, ja viņi vēl neprot pareizi skalot.
Izvēles līdzekļi ir arī dažādu eļļu un to kombināciju aerosoli, kas lokāli mitrina un aizsargā gļotādu, veicina dzīšanas procesus un mazina sāpes.
Sūkājamo tablešu sastāvā ir vielas ar antiseptisku, analgētisku iedarbību (heksilresorcinols, flurbiprofēns, dibukaīns, amilmetakresols u.c.) - ātrs efekts, iedarbība ilgst vairākas stundas pēc tabletes izkušanas, retas blakusparādības. [17; 18]
Daļa sūkājamo tablešu satur ievērojamu cukura daudzumu, kas svarīgi diabēta slimniekiem. Pacientiem jāņem vērā, ka zāļu iespaidā mazinās arī mutes gļotādas jutība pret karstumu, un jāuzmanās, lietojot karstus dzērienus vai ēdienus.
Sistēmiski pretsāpju medikamenti
Sistēmisko pretsāpju medikamentu biežāk lietotās grupas ir nesteroīdie pretiekaisuma līdzekļi (NSPL), paracetamols. Salīdzinājuma pētījumos tie ir daudz efektīvāki par placebo. Ibuprofēns un diklofenaks sāpju remdēšanai ir nedaudz efektīvāki par paracetamolu, bet citu pavadošo simptomu mazināšanā atšķirību nav. [19] Tā kā liela daļa kakla sāpju var būt pašlimitējošas, šī var būt vienīgā pacientam nepieciešamā medikamentozā terapija.
Antibakteriāla terapija
Ar antibakteriāliem līdzekļiem pacienti ar sāpēm kaklā jāārstē tādēļ, lai izvairītos no tonsilofaringīta komplikācijām. 2006. gadā pētījumā ar 13 000 pacientiem apstiprinājās, ka antibiotiku lietošana samazina vidusauss iekaisuma, akūta sinusīta, paratonsilāra abscesa un akūta reimatiskā drudža sastopamības biežumu. [20] 2007. gadā publicētā pētījumā par ~1 miljonu pacientu konstatēts, ka antibiotiku lietošana samazina paratonsilāra abscesa izveidošanās risku, bet, lai novērstu vienu gadījumu, antibiotikas tika lietotas 4300 pacientiem, kas neattaisno antibakteriālo līdzekļu plašu lietošanu pašlimitējošai slimībai. [21]
Terapija ar antibakteriāliem līdzekļiem indicēta pacientiem, kuru simptomi sasniedz 3-4 punktus pēc Centor skalas, kā arī ar pozitīvu ātro streptokoku antigēnu analīzi.
Pacientiem ar 1-2 punktiem pēc Centor skalas (kad nav pārliecības par tūlītēju antibiotiku nepieciešamību), stratēģija varētu būt atliktā terapija ar antibiotikām: pacientam izskaidro paredzamo slimības gaitu un prognozes, izvēlas simptomātisku terapiju; ja stāvoklis neuzlabojas vai pasliktinās, atkārtota konsultācija pēc 3-4 dienām. Gadījumā, kad nav iespējama atkārtota vizīte, pacientam var izsniegt antibiotiku recepti, tad stāvokļa neuzlabošanās vai pasliktināšanās gadījumā tiek sākta terapija ar antibakteriālo līdzekli.
Atliktās antibakteriālās terapijas pētījumos, salīdzinot ar tūlītēju terapiju ar antibakteriāliem līdzekļiem, nav atrasta statistiski nozīmīga klīniskā iznākuma vai komplikāciju attīstības skaita atšķirība, toties ievērojami tiek samazināts antibiotiku lietojuma apjoms. Pacientu apmierinātība samazinās tikai nedaudzos gadījumos. [22]
Penicilīns jau 60 gadu tiek uzskatīts par piemērotāko, drošāko, lētāko antibakteriālo līdzekli A grupas ß hemolītiskā streptokoka ierosināta tonsilofaringīta ārstēšanai. 10 dienu penicilīnu grupas antibiotiku kurss ir pirmās izvēles risinājums streptokoku tonsilofaringīta ārstēšanā.
Penicilīna garšas īpatnību un suspensijas formas nepieejamības dēļ bērniem var lietot amoksicilīna preparātus.
Ja ir alerģija pret penicilīnu grupas antibiotiķiem, lietojami makrolīdu preparāti (tomēr to vidējais rezistences rādītājs ~40% [23]) vai pirmās paaudzes cefalosporīni.
Specifiska terapija ar antibakteriāliem līdzekļiem nepieciešama Corynebacterium diphteriae ārstēšanā. Pēc difterijas antitoksīna ievades sākama terapija ar eritromicīnu, azitromicīnu, klaritromicīnu vai penicilīnu. [24]